Este artículo revisa el estado actual de la monitorización y el seguimiento a distancia de dispositivos de estimulación cardiaca y los aspectos más novedosos de la terapia de resincronización cardiaca. Asimismo, se resumen los artículos más relevantes publicados en el último año.
Palabras clave
Abreviaturas
AVD: ápex de ventrículo derecho.
DAI: desfibrilador automático implantable.
FA: fibrilación auricular.
MD: monitorización domiciliaria.
MP: marcapasos.
VI: ventrículo izquierdo.
MONITORIZACIÓN DOMICILIARIA
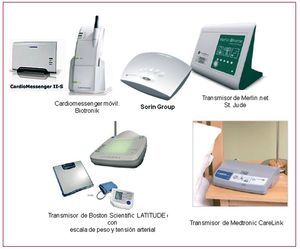
Contamos actualmente con más de 10 años de experiencia en la utilización de la monitorización domiciliaria (MD) en el seguimiento de los pacientes con sistemas de estimulación cardiaca (EC). Durante este tiempo hemos podido constatar que prácticamente todas las empresas del sector la han incorporado a sus dispositivos de alta energía y, en gran medida, a los marcapasos (MP) y el Holter implantable (tabla 1). La figura 1 muestra los diferentes sistemas disponibles. Actualmente la información obtenida en un seguimiento a distancia es superponible a la de una interrogación con el programador en una revisión presencial (RP), y se puede asegurar que en el futuro cualquier avance en estimulación accesible desde una RP también lo será en MD.
Figura 1. Transmisores para monitorización a distancia de dispositivos de estimulación cardiaca de las diferentes empresas.
A continuación se exponen tres aspectos que consideramos relevantes sobre el presente y el futuro inmediato de la MD.
¿Qué está consolidado en relación con la monitorización domiciliaria?
En estos últimos años, todos los artículos publicados confirman que la MD es un sistema seguro, eficiente y bien aceptado por los pacientes, que produce un ahorro de tiempo médico en determinados grupos de enfermos y que en un porcentaje muy significativo de eventos clínicos, especialmente los asintomáticos, adelanta de forma muy significativa su acceso a la consulta de seguimiento y, en consecuencia, al tratamiento médico1.
En nuestro país, las teleconsultas y más específicamente la MD se van abriendo paso poco a poco en nuestros sistemas sanitarios, dentro de una estrategia integral de tratamiento del paciente crónico, pero su implantación sigue siendo mucho más lenta de lo que algunos impulsores desearían. En concreto, la MD se enfrenta a algunos aspectos que dificultan su puesta en marcha de manera más extensa, ya que precisa de cambios organizativos, estructurales e incluso legales.
Desde el grupo de trabajo de MD de la sección de EC se propuso, y así se ha adoptado en diferentes centros hospitalarios, el manejo de los pacientes adscribiéndolos a tres tipos diferentes de consultas de seguimiento, ya que sus necesidades y los objetivos que hay que alcanzar mediante la MD son bien distintos1. También se planteó el papel protagonista de los equipos de cardiólogos y enfermeras especialmente entrenados en seguimiento de pacientes con EC1. Con el mismo ánimo de impulsar la utilización asistencial de la MD, se ha publicado recientemente una serie de artículos, y en uno de ellos se ha realizado un análisis de diversos aspectos legales que también puede contribuir a la puesta en marcha de este tipo de consultas. Se concluye con un conjunto de recomendaciones que, al considerarlas especialmente relevantes, recogemos íntegramente a continuación2:
1. El personal médico y de enfermería es responsable de prescribir la utilización de los dispositivos de MD, realizar el seguimiento de los resultados, obtener previamente el consentimiento informado del paciente e incorporar los datos obtenidos en los seguimientos a la historia clínica del paciente.
2. Para el mejor cumplimiento de tales responsabilidades, desde el punto de vista legal y teniendo cuenta el estado actual de la jurisprudencia, nos permitimos realizar las siguientes recomendaciones que garantizan la seguridad y confianza en las relaciones médico-paciente-centro sanitario:
• Los modelos de consentimiento informado recomendados por sociedades científicas, centros sanitarios y/o la industria deben y pueden manejarse, incluso conjuntamente, evitando contradicciones en sus contenidos, y deben completarse, previamente a recabar el consentimiento del paciente, con las informaciones necesarias (incluso verbales) adaptadas al caso concreto e incorporadas a dicho consentimiento; todo ello, además, debe incorporarse debidamente en la historia clínica del paciente.
• La actuación clínica deberá realizarse según protocolos establecidos a la vista de la literatura disponible, en tanto haya consenso de la comunidad científico-médica en unas guías de actuación clínica detalladas y actualizadas para todos los aspectos de la monitorización remota.
• Los sistemas de teleseguimiento deben usarse siempre que sea médicamente recomendable (conforme a la lex artis) y el paciente haya consentido, pues la privación de su uso puede generar responsabilidad del centro sanitario.
Como se desprende de estas recomendaciones, adaptar un sistema de MD a dicho marco legal queda al alcance de todos, con lo que se resuelve uno de los impedimentos más habituales a la hora de poner en marcha este tipo de consulta.
¿Qué nos ofrecen las últimas publicaciones sobre el tema?
Análisis de seguridad
Contábamos con información en los últimos años sobre la seguridad de los pacientes con seguimiento mediante MD, pero procedía de pequeños grupos de pacientes. En el registro prospectivo ALTITUDE se comprobó una disminución de la mortalidad del 50% (p < 0,0001) al comparar a 69.556 pacientes con MD tras el implante de un desfibrilador, con o sin resincronización, frente a 116.222 pacientes a los que, tras el mismo tipo de implante, se controló mediante RP. A este estudio le faltan aleatorización y un análisis más pormenorizado de características clínicas, pero el plazo de seguimiento (1 y 5 años) y el número de pacientes incluidos consolidan de forma incuestionable no solamente el concepto de que el seguimiento remoto es seguro, sino que ofrece una disminución significativa de mortalidad total3,4.
Utilidad de la MD en pacientes portadores de MP
El estudio PREFER evaluó durante 1 año, en pacientes portadores de MP, la utilidad de la MD mediante sistemas no automáticos, comparándola con RP y monitorización electrocardiográfica telefónica. Concluye que la MD detecta antes y más frecuentemente eventos potencialmente importantes, tales como variaciones de umbrales, resistencias o cambios en la amplitud de detección de la actividad intrínseca (onda p y onda R) así como aparición de arritmias, principalmente fibrilación auricular (FA). Con la MD encontramos un 64% más de eventos y 2 meses antes que mediante RP facilitada con electrocardiograma telefónico5.
¿Trasmisión manual o automática?
Diferentes estudios utilizan metodología de transmisión automática, sin participación activa del paciente, si se cumple una condición de nivel de alerta programada presencialmente por el equipo de seguimiento, o manual, transmitiendo solamente desde el domicilio en la fecha pactada previamente o ante recomendación específica tras consulta telefónica, en los sistemas de MD. El estudio SPAN-CHFII comparó la percepción del paciente sobre calidad de vida utilizando ambos sistemas de MD, sin encontrar diferencias significativas6.
De cualquier modo, los sistemas automáticos aportan indudablemente un valor añadido al detectar más precozmente la aparición de eventos, con un número muy asumible de falsos positivos. En nuestra experiencia, con un seguimiento de más de 4 años, más de 2.000 MD en 550 pacientes, solamente el 7% de ellas correspondieron a transmisiones automáticas por alertas, no necesariamente graves, y con baja incidencia de falsos positivos, lo que no ha supuesto una sobrecarga asistencial significativa. El estudio CONNECT7, publicado en marzo de 2011, comparó durante un plazo de 15 meses la utilidad del seguimiento a distancia frente al presencial en un total de 1.997 pacientes portadores de desfibrilador automático implantable (DAI) para detectar arritmias, progresión de la enfermedad cardiovascular o disfunciones del dispositivo de estimulación cardiaca (DEC). Las conclusiones principales de este estudio fueron:
• La utilización de la MD automática disminuyó el tiempo de toma de decisión desde el inicio del evento clínico de 22 días si se detectó mediante RP a 4,6 días (p < 0,001).
• Si el evento detectado requería ingreso hospitalario, este era más breve en el grupo de MD automática (3,3 frente a 4 días; p < 0,002).
• El número de visitas a la consulta especializada durante el seguimiento fue de 3,9 en el grupo de MD automática y de 6,3 en el de RP.
• El número de actos médicos (ecografía, radiología, cardioversiones programadas, cambios de tratamiento médico, etc.) fue similar en ambos grupos, así como la mortalidad.
• Se confirmó un ahorro de 1.793 dólares por paciente del grupo de MD automática comparado con el de RP.
Aportación de la MD en la evaluación clínica
Los sistemas de monitorización de los dispositivos, especialmente los DAI de última generación, cuentan con la capacidad de monitorizar diferentes aspectos clínicos y eléctricos del paciente que han sido seleccionados por su valor predictivo independiente. En la tabla 2 se resume la utilidad de estos parámetros. Al revisar una transmisión de MD deberemos prestar especial atención no solamente a los datos eléctricos del dispositivo, la respuesta ante la aparición de arritmias o la programación del sistema implantado, sino también a estos datos que pueden ser de gran ayuda para la estratificación del riesgo del paciente y la selección del tipo de tratamiento y la monitorización más convenientes. Tras cierta experiencia clínica en el seguimiento de pacientes mediante MD se ha analizado en varios estudios prospectivos la utilidad clínica del análisis multifactorial frente a la evaluación de estos parámetros de forma individual.
Los estudios Home-CARE8 y PARTNERS9 han confirmado la utilidad de estos datos y han evaluado la capacidad predictiva de muerte o ingreso hospitalario utilizando un algoritmo combinado de los diagnósticos de insuficiencia cardiaca (IC) almacenados por el dispositivo mediante el método de optimización de Powell en el primero y un análisis univariable y multivariable en el segundo. El Home-Care incluye a 377 pacientes con desfibrilador-resincronizador con un seguimiento de 1 año. Los autores desarrollaron un algoritmo compuesto de siete variables y establecieron un riesgo relativo de muerte o ingreso hospitalario 7,15 veces más que si el algoritmo es negativo. El estudio PARTNERS, con 694 pacientes similares a los reclutados en el estudio previo, realizó un planteamiento similar pero la conclusión final tiene, si cabe, aún mayor aplicación clínica, ya que establece un riesgo específico dependiendo de la presentación de diferentes combinaciones de indicadores, prediciendo el riesgo de ingreso hospitalario en el siguiente mes. Uno de los parámetros con mayor poder predictor fue el decremento de la impedancia torácica > 100 Ω/día. En este segundo estudio se exigía el criterio añadido de que el paciente ya hubiera padecido un episodio previo de IC.
Estos estudios refuerzan el valor clínico del seguimiento mediante MD. Queda demostrada la utilidad clínica incuestionable de la MD frente a la RP, por lo que consideramos que adquieren aún mayor relevancia los comentarios previos sobre aspectos legales.
Experiencia de diseños asistenciales
También empezamos a disponer de información de experiencias clínicas en la utilización de la MD en pacientes portadores de MP y de DAI, en diseños asistenciales que reúnen un seguimiento a distancia junto con evaluación y manejo clínico fuera del ámbito de la arritmología10,11. Se ha publicado recientemente un estudio observacional prospectivo italiano que incluye a 282 pacientes portadores de MP (76) o DAI (206), en el que destaca el papel preponderante de los equipos de enfermería en el análisis de las transmisiones y el mantenimiento del contacto con los pacientes, coordinados con un especialista en arritmias. Entre sus resultados llama la atención que la distribución de alertas fue de 2,2 por año en pacientes con MP frente a 2 por año en portadores de DAI, con o sin resincronización. En el grupo de MP, las alertas más relevantes fueron las generadas por problemas con la integridad de electrodos, cambios en los umbrales, agotamiento de batería o aparición de FA, y su utilidad en establecer una indicación precoz de anticoagulación en prevención de accidentes tromboembólicos12.
¿Qué pedimos a la industria para el futuro inmediato?
Finalmente, planteamos algunas consideraciones sobre la participación de la industria en el desarrollo de la MD que reflejan nuestra experiencia clínica, por lo que deben ser consideradas como una perspectiva parcial.
Comunicación bidireccional
Actualmente la MD permite recibir toda la información del dispositivo implantado desde el centro hospitalario. Sería deseable poder transmitir los resultados de la revisión de la transmisión y las recomendaciones de tratamiento. Evidentemente, habría que arbitrar unos controles de calidad que aseguraran la correcta recepción de la información.
Capacidad de programación a distancia
Actualmente parece que el obstáculo para la programación a distancia de los dispositivos no es un problema técnico, sino una limitación en aras de la seguridad. La opción de poder manejar los límites de las alertas, su reinicio en caso de positividad o determinados cambios de programación permitirían, en unidades con experiencia, optimizar recursos sin precisar citas presenciales por motivos no clínicos.
Gestión de la información
Es evidente que quedan por resolver diversos aspectos técnicos de gestión de la información. Legalmente, se debe contar con sistemas de almacenamiento de la información en los centros sanitarios. El volcado de la información, tras la validación del equipo sanitario especializado, en la historia clínica es una obligación ineludible. Actualmente podemos guardar estos datos en formato PDF, pero parece que un sistema abierto, que permita el análisis común de grupos de pacientes, independientemente de la marca del dispositivo implantado, mejoraría en gran manera nuestra capacidad de análisis, tanto desde el punto de vista asistencial como de la investigación o del control de calidad. Las compañías vienen trabajando en plataformas versátiles, pero con la limitación de la incompatibilidad entre compañías. Aprovechamos este artículo para insistir en el interés de la clase médica en lograr un sistema compatible de forma integral13.
TERAPIA DE RESINCRONIZACIÓN CARDIACA
La terapia de resincronización cardiaca (TRC) es una estrategia con utilidad probada en el tratamiento de la IC. Sin embargo, su eficacia no es la misma en todos los pacientes a los que se aplica. Aproximadamente, una tercera parte de ellos no responden a este tratamiento, son los denominados «no respondedores»14.
El último año, la mayoría de los artículos publicados sobre TRC han intentado hallar la fórmula que permita minimizar el número de pacientes no respondedores. Estas investigaciones podrían agruparse en tres grandes líneas de trabajo: cómo predecir que un paciente será no respondedor; identificar precozmente a los pacientes respondedores, y mejorar el rendimiento de la técnica en los no respondedores.
Cómo predecir que un paciente será no respondedor
La realización de técnicas de imagen como el ecocardiograma15-17 o la resonancia magnética (RM)18-20, igual que en publicaciones de años anteriores, es la base de muchos estudios que intentan identificar a este grupo de pacientes. Sin embargo, y a diferencia del electrocardiograma21, a día de hoy los métodos utilizados y sus resultados no nos proporcionan un patrón estándar establecido que permita definir cuándo un paciente va a ser respondedor o no, aunque se podría utilizar algunos parámetros de estas pruebas (2D y 3D speckle tracking) con buenos resultados predictivos.
La utilización del eco intracardiaco durante el implante del electrodo de estimulación en seno coronario, con objeto de posicionarlo correctamente, podría facilitar una mayor respuesta a la TRC22.
Otro de los aspectos investigados es la búsqueda de un sustrato molecular que permita determinar qué individuos con IC podrían beneficiarse más de la TRC. Sus resultados son alentadores, pero todavía se encuentran en fases muy incipientes23.
Identificar precozmente a los pacientes respondedores
La identificación y el tratamiento mediante TRC en fases precoces de pacientes con IC parece una buena alternativa, a juzgar por los resultados de los estudios REVERSE24 y MADIT-CRT25. Tanto es así que a la vista de sus resultados, entre otros, la Sociedad Europea de Cardiología ha elaborado una actualización de sus guías de práctica clínica26,27. En ellas no sólo se matizan las indicaciones previas de clases I y II (tabla 1), sino que se añaden nuevas indicaciones de clase I (tabla 2). Recientemente se ha publicado nueva información de ambos estudios, REVERSE28 y MADIT-CRT29, sobre características clínicas específicas, fundamentalmente etiológicas, en pacientes respondedores.
Mejorar el rendimiento de la técnica en los no respondedores
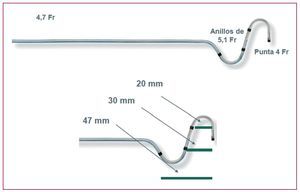
Parece que la adecuación individualizada de la estimulación en cada paciente podría mejorar el rendimiento de la resincronización. Esto puede conseguirse de diversas maneras como, por ejemplo, utilizando técnicas de implante específicas en cada individuo: estimulación endocárdica de ventrículo izquierdo (VI)30, estimulación sin cables23, utilización de electrodos de seno coronario mejorados31,32, etc. Los resultados de alguna de estas técnicas todavía son preliminares30 y en otras23 se encuentran aún en fase de experimentación. La figura 2 nos muestra un nuevo electrodo cuadripolar para VI. Otra manera de mejorar el rendimiento es la programación específica de algoritmos en cada dispositivo33-35, que permitiría en cada momento (reposo, actividad, etc.) responder a las necesidades del paciente. La identificación y la corrección precoz de factores de mal pronóstico (descargas apropiadas o no, arritmias auriculares, indicadores de empeoramiento de IC, etc.)3,36 en portadores de un resincronizador, gracias a la utilización del seguimiento domiciliario7,37-39, pueden incrementar significativamente los beneficios del dispositivo.
Figura 2. Nuevo electrodo cuadripolar para estimulación de ventrículo izquierdo Quartet®, de St. Jude Medical. Se muestra la distancia entre electrodos.
Para finalizar, es importante recordar que existen algunas técnicas que, en situaciones concretas, se podrían utilizar de forma combinada con la TRC y aumentarían sus efectos beneficiosos, como es el caso de la reparación percutánea de la válvula mitral23.
ARTÍCULOS DE INTERÉS PUBLICADOS EN EL ÚLTIMO AÑO
Durante el pasado año se publicaron 889 artículos con el término cardiac pacing como palabra clave. De ellos vamos a resumir los más interesantes a nuestro juicio.
Manejo de la anticoagulación/antiagregación durante el implante
Este tema sigue suscitando gran interés. Cano et al40 realizaron un estudio prospectivo observacional en 849 pacientes distribuidos en cinco grupos según terapia antiagregante única, doble, anticoagulante, sin terapia antiagregante o terapia anticoagulante y heparina puente. Analizan la incidencia de hematoma, la necesidad de revisión quirúrgica, los días de estancia hospitalaria y el número de visitas no programadas. La incidencia de hematoma, los días de estancia hospitalaria y el número de visitas no programadas fueron significativamente superiores en los grupos con doble antiagregación, anticoagulación y anticoagulación con heparina puente, frente a los de antiagregación única o no antiagregados. La revisión quirúrgica sólo fue necesaria en el grupo de heparina puente. La doble antiagregación, la heparina puente y la insuficiencia renal fueron los únicos predictores del desarrollo de hematoma.
Tomkins et al41 y Ramírez et al42 han publicado dos interesantes revisiones de la literatura sobre este tema, planteando nuevas estrategias de manejo basadas en la estratificación del riesgo tromboembólico. Aconsejan la supresión de la antiagregación única en pacientes de bajo riesgo en prevención secundaria y durante 5 o 7 días en prevención primaria y mantenerla en los de alto riesgo tromboembólico. Para pacientes con doble antiagregación y bajo riesgo, aconsejan mantener el ácido acetilsalicílico y suspender el clopidogrel, manteniendo la doble antiagregación en los pacientes de alto riesgo. Desaconsejan la utilización de heparina puente, y aconsejan suspender la anticoagulación 3-5 días en pacientes de bajo riesgo y mantenerla con un INR terapéutico «a la baja» en los de alto riesgo.
Incidencia y predictores de implante de marcapasos en el implante de válvula aórtica transcatéter
Son varios los trabajos que analizan la incidencia y los predictores de la necesidad de implante de MP tras la realización del procedimiento de implante de válvula aórtica transcatéter (TAVI). Khawaja et al43 han presentado los resultados obtenidos en 270 pacientes, de diez hospitales de Reino Unido, a los que se implantó una válvula aórtica CoreValve transcatéter, de los que 25 ya eran portadores de MP. En los 243 pacientes analizados, la necesidad de implante de MP a los 30 días fue del 33,3%; los principales predictores fueron el bloqueo auriculoventricular (BAV) periprocedimiento, la predilatación con balón, el mayor tamaño de la prótesis, el diámetro del septo interventricular y un QRS prolongado, principalmente tipo bloqueo de rama derecha (BRD).
Muñoz-García et al44 han publicado sus resultados en 65 pacientes a los que se implantó un válvula CoreValve de forma percutánea, con una incidencia de necesidad de implante de MP del 34,4%; encontraron como único predictor independiente la profundidad de la prótesis en el tracto de salida del ventrículo izquierdo, con un punto de corte de 11,1 mm.
Bates et al45 han realizado una revisión de la literatura sobre el tema y encuentran una incidencia media de necesidad de MP tras TAVI del 14,2% (intervalo, 0-34%), mayor con la válvula CoreValve (20,8%) que con la Edwards-SAPIEN (5,4%), y mayor también con la válvula CoreValve que con el reemplazo valvular aórtico convencional (7%). Los principales predictores encontrados son la utilización de la válvula CoreValve y la existencia de trastorno de conducción previo tipo BAV o BRD.
Incidencia y predictores de implante de marcapasos en el trasplante cardiaco
Los predictores de la necesidad de MP y el curso a largo plazo han sido analizados por el grupo de la Cleveland Clinic de Ohio en 35.857 pacientes receptores de un trasplante cardiaco, con un seguimiento medio de 6,3 años46. La necesidad de MP se presentó en un 10,9% (3.940 casos). Estos pacientes mostraron mayor supervivencia a los 5 años. Los principales predictores fueron la técnica biauricular y la edad avanzada del donante y del receptor. Concluyen que los pacientes trasplantados que requieren MP tienen un excelente pronóstico a largo plazo y que se debe investigar sobre la mayor mortalidad de los pacientes que no reciben MP.
Jones et al47 han comunicado sus resultados en una serie de 389 trasplantes, con una incidencia de implante de MP del 12,3% (48), de los que 30 fueron precoces y 18, tardíos. Describen los mismos predictores citados anteriormente y no encuentran diferencias en el pronóstico de los pacientes que requieren MP tardíamente, frente a los que lo requieren precozmente o no lo requieren. En los implantes precoces es más frecuente la disfunción sinusal, mientras que en los tardíos es más frecuente el BAV. El implante tardío de MP no se relaciona con el rechazo ni con la enfermedad vascular del injerto.
Resonancia magnética y dispositivos de estimulación cardiaca
La seguridad y la posibilidad de realizar una RM a pacientes portadores de DEC siguen siendo motivo de investigación. Wilkoff et al48 han publicado los resultados de un estudio realizado en 464 pacientes con un MP y electrodos especialmente diseñados para la realización segura de RM (EnRhythm MRI SureScan® y 5086®, de Medtronic) divididos en dos grupos a los que se realiza o no RM cerebral y lumbar de 1,5 T. No encuentran efectos adversos ni cambios en los parámetros eléctricos de estimulación/detección, medidos inmediatamente antes y después de la RM y a la semana y al mes, con lo que documentan la capacidad de este modelo de MP y electrodos para pasar por una RM sin problemas. Buendía et al49 han analizado la seguridad y el rendimiento diagnóstico de la cardio-RM en 38 pacientes con DEC, y tampoco encuentran efectos adversos ni cambios en los parámetros eléctricos medidos antes y después de la RM, si bien los artefactos producidos por los DAI impidieron el diagnóstico en 3 casos. Junttila et al50 han obtenido resultados similares en 10 pacientes con DAI a los que realizaron cardio-RM, y Naehle et al51, en 31 pacientes con MP y DAI, en los que además determinaron la troponina I inmediatamente antes y después de la cardio-RM y a los 3 meses, sin encontrar cambios. El rendimiento diagnóstico fue superior en los DEC situados a la derecha que en los situados a la izquierda.
Baikoussis et al52 y Weishaupt et al53 han publicado dos excelentes revisiones de la literatura sobre este tema. Los segundos incluyeron además un informe de la experiencia y la práctica habitual de la realización de RM en pacientes con MP en Suiza.
Estimulación selectiva de ventrículo derecho
El efecto perjudicial de la estimulación apical derecha (EAD) y la estimulación en lugares selectivos del VD ha continuado siendo objeto de múltiples publicaciones.
Un subanálisis del MADIT II54 demuestra un aumento del riesgo de muerte a largo plazo en pacientes con más de un 50% de EAD, con una disminución de la eficacia de la terapia con DAI, sobre todo en los que no presentaban bloqueo de rama izquierda (BRI).
Leong et al55 han publicado los resultados de un estudio prospectivo, realizado en 58 pacientes aleatorizados a ser estimulados en ápex de VD (AVD) o en el septo del tracto de salida de VD (STSVD), seguidos ecocardiográficamente durante más de 2 años. Concluyen que la estimulación en STSVD es superior a la de AVD en cuanto a parámetros ecocardiográficos de estructura y función de VI, y produce menor remodelado de la AI a largo plazo. Aconsejan estimular en STSVD siempre que no se pueda evitar la estimulación ventricular.
Moya-Mur et al56 analizan los resultados obtenidos tras cirugía cardiaca en 19 pacientes con diferentes puntos de estimulación en AVD y en tres puntos diferentes del VI. Demuestran mayor asincronía intraventricular e interventricular ecocardiográfica con la estimulación en AVD que en VI y un menor gasto cardiaco también con estimulación en AVD que en segmento anterior del VI. Proponen un cambio en el lugar de estimulación tras cirugía cardiaca.
El PREVENT-HF57 analiza los resultados de la estimulación en AVD frente a biventricular en 108 pacientes con BAV y más de un 80% de estimulación ventricular a los 12 meses de seguimiento. No demuestra diferencias en los volúmenes del VI entre los dos grupos ni en los objetivos secundarios (fracción de eyección del VI [FEVI], regurgitación mitral y hospitalizaciones por IC o eventos cardiovasculares). Así, desaconseja la estimulación biventricular como tratamiento habitual en este tipo de pacientes.
Mond et al58 han revisado la literatura existente hasta el momento y los estudios en marcha sobre la estimulación en STSVD, y concluyen que, dados los efectos deletéreos de la EAD y los beneficios mecánicos y de seguridad para la estimulación en STSVD tanto en MP como en DAI, debe abandonarse el AVD como primer sitio de implante.
Van Geldorp et al59 resaltan la importancia de la estimulación selectiva en niños, para prevenir la disfunción y el remodelado del VI que conlleva la estimulación en AVD desde una edad temprana y durante largo tiempo. Revisan la evidencia sobre el tema, abordan cuestiones prácticas sobre diferentes puntos de estimulación y concluyen con recomendaciones acerca del lugar óptimo de estimulación en niños.
Estimulación cardiaca y fibrilación auricular
Diferentes trabajos analizan los resultados de la estimulación en el septo auricular (ESA) frente a la orejuela derecha (OD) y su impacto en el desarrollo de FA. Mientras que Nigro et al60 no encuentran diferencias en el número de episodios y la duración de la FA en pacientes con distrofia miotónica de tipo 1 con ESA frente a estimulación en OD, otros autores demuestran una reducción de la incidencia de FA en pacientes operados de cirugía de bypass coronario con la estimulación en haz de Bachmann frente a los no estimulados o estimulados en OD61, y una reducción de progresión a FA permanente en pacientes con enfermedad del nódulo sinusal (ENS) seguidos durante 1 año con ESA bajo frente a OD62.
Sankaranarayanan et al63 han analizado el papel de la resincronización auricular con estimulación biauricular en pacientes con FA no subsidiarios de ablación de venas pulmonares, y encuentran que es efectiva en el manejo a largo plazo de la FA en pacientes no susceptibles de ablación, con disminución de los síntomas, la duración de la FA, los ingresos y el empleo de fármacos antiarrítmicos.
Elkayam et al64 han estudiado la influencia de los porcentajes de estimulación auricular y ventricular en la incidencia de FA en 1.507 pacientes con ENS seguidos durante 14 meses, y demuestran un aumento conforme aumentan los porcentajes de estimulación tanto auricular como ventricular.
El registro Selection65 analiza el impacto de los diagnósticos de ritmo auricular almacenados en los MP bicamerales (Selection AFm®, de Vitatron) en el manejo de la FA, y demuestran su utilidad en la toma de decisiones.
Interferencias electromagnéticas
Eitel et al66 y Lüthje et al67 han estudiado las posibles interferencias en los DEC de los sistemas de navegación a distancia utilizados en la ablación de arritmias. No encuentran cambios en los parámetros eléctricos de estimulación/detección, salvo en 2 pacientes con DAI biventricular a los que se intervino por ablación una taquicardia ventricular cerca del electrodo del VI. Tampoco hubo efectos adversos durante el procedimiento, salvo reversión a modo asíncrono en algunos casos. Concluyen que los sistemas de navegación a distancia pueden utilizarse con seguridad en pacientes con DEC.
Hirose et al68 han demostrado interferencias causadas por rayos X en determinados MP que contienen un semiconductor complementario de metal-óxido (CMOS), al someterlos a tomografía computarizada. La posibilidad de interferencias depende de la dirección de la radiación, el voltaje, la corriente, la dosis de radiación y el umbral de detección del MP.
Extracción de electrodos
La necesidad de extracción de electrodos aumenta conforme aumenta el número de implantes de DEC. Se han desarrollado diferentes técnicas, desde la tracción manual hasta la extracción asistida con vainas mecánicas o mediante láser.
El grupo de la Universidad de Leiden (Países Bajos) presenta su experiencia69 en la extracción de 445 electrodos con una antigüedad media de 4,2 ± 4,7 años, mediante tracción manual, con una tasa de éxito del 85% y escasas complicaciones (el 0,7% mayores y el 4,7% menores). La antigüedad y la fijación pasiva se asocian con la probabilidad de fractura durante la extracción.
Mosquera et al70 han comunicado su experiencia inicial con la utilización del láser Excimer en la extracción de 44 electrodos en 25 pacientes, con una mediana de antigüedad de implantación de 7 años. La extracción completa se consiguió en el 97,7% de las sondas, y no hubo mortalidad intrahospitalaria.
Selección del modo de estimulación en la enfermedad del nodo sinusal
Finalmente, se han publicado los resultados del estudio DANPACE71, que aleatorizó a 1.415 pacientes con enfermedad del nodo sinusal (ENS) a recibir un MP unicameral en aurícula (AAIR) o bicameral (DDDR), con un seguimiento de 5,4 ± 2,6 años. El objetivo primario fue la mortalidad por cualquier causa y los objetivos secundarios, FA paroxística o permanente, ictus, IC y necesidad de reoperación. No encontraron diferencias en el objetivo primario, y la incidencia de FA paroxística y la necesidad de reoperación fueron significativamente mayores en el grupo con MP AAIR. Estos hallazgos respaldan el empleo de MP DDDR en pacientes con ENS.
Predictores de bloqueo auriculoventricular en el bloqueo bifascicular
Este tema, prácticamente abandonado desde los años setenta, ha sido retomado en un interesante trabajo de Martí-Almor et al72, al que Israel dedica un no menos interesante editorial73. Estudian de forma prospectiva a 263 pacientes con MP implantado por bloqueo bifascicular analizando variables clínicas, electrocardiográficas y electrofisiológicas predictoras de BAV de alto grado. En 249 pacientes seguidos durante una mediana de 4,5 años, la incidencia de BAV fue del 44%; los principales predictores fueron la presencia de síncope o presíncope, una duración del QRS > 140 ms, la insuficiencia renal y el intervalo His-ventrículo > 64 ms. La incidencia de BAV fue muy superior en pacientes con BRD y hemibloqueo posterior (57%) que en los que presentaban BRI (46%) o BRD y hemibloqueo anterior (35%).
Registros
Mond et al74 han publicado el informe del registro australiano y neozelandés de MP y DAI de 2009, y destaca un número creciente de nuevos implantes (12.523 MP en Australia, 1.277 en Nueva Zelanda). El número de implantes de MP por millón de habitantes fue de 565 en Australia y 299 en Nueva Zelanda. En ambos países crece también el número de recambios. Destaca la mayor utilización de MP bicamerales (el 72 y el 54% respectivamente) con sondas fundamentalmente bipolares y con predominio de la fijación activa (el 80% en aurícula y el 75% en ventrículo en Australia, y el 65 y el 62% en Nueva Zelanda). También crece el número de primoimplantes de DAI, que fue de 3.555 en Australia y 329 en Nueva Zelanda, con tasas de 160 y 77/millón de habitantes respectivamente, bicamerales en el 33 y el 13% de los casos.
Coma et al75 han informado de los datos del registro nacional de MP 2009, y destaca también el crecimiento en el número de implantes, que alcanzó 729 MP/millón de habitantes, con una media de edad de 76,6 años y el 58,4% de varones. La estimulación unicameral en ventrículo VVIR se utilizó en el 24% de los pacientes con ENS y en el 23,4% de los pacientes con BAV. Más del 50% de las sondas fueron de fijación activa, alcanzando en aurícula un 65%. La edad fue el mayor determinante de una selección inadecuada del modo de estimulación.
La incidencia y los predictores de complicaciones de los electrodos que obligan a reintervención se extraen de los datos del Registro Danés76 en 28.860 pacientes. La incidencia total fue del 3,6%; declinó en los primeros años y se mantuvo estable desde 2002. El análisis multivariable identificó como predictores la indicación de implante por IC, la implantación en un centro no universitario, la inexperiencia del implantador, los MP AAIR, los MP bicamerales y tricamerales y las sondas auriculares de fijación pasiva.
CONFLICTO DE INTERESES
Ninguno.
*Autor para correspondencia: Avda. Barón de Cárcer 47, 18. , 46001 Valencia, España.
Correo electrónico: mjstdc@gmail.com (M.J. Sancho-Tello de Carranza).