Los episodios de calor extremo se asocian con una mayor morbimortalidad de los enfermos crónicos, pero su relación con el infarto de miocardio no está claramente establecida. El objetivo es analizar una posible relación entre la incidencia de infarto agudo de miocardio con elevación del segmento ST (IAMCEST) y la temperatura máxima, especialmente durante los periodos de alerta por ola de calor (PAOC).
MétodosLa población estudiada son los casos de IAMCEST confirmado registrados en Código Infarto Madrid entre junio de 2013 y junio de 2017. Se estimaron las razones de tasa de incidencia (RTI) ajustadas por tendencia y estacionalidad y sus IC95% asociadas con los PAOC y con la temperatura máxima, utilizando modelos de regresión de series temporales.
ResultadosSe incluyó a 6.465 casos de IAMCEST. En 66 días de PAOC hubo 212 casos y 1.816 casos durante los días de verano sin alerta (RTI=1,14; IC95%, 0,96-1,35). La tasa de incidencia mínima se observó con temperatura máxima de 18°C. Las temperaturas más cálidas no se asociaron con mayor incidencia (RTI=1,03; IC95%, 0,76-1,41); por el contrario, hubo un incremento significativo con las temperaturas más frías (RTI=1,25; IC95%, 1,02-1,54). No hubo modificación por sexo o edad.
ConclusionesDurante los PAOC entre junio de 2013 y junio de 2017 en la Comunidad de Madrid, no se observó un aumento de la incidencia de IAMCEST, pero sí durante periodos de bajas temperaturas. No cabe esperar un mayor uso de los recursos sanitarios para el IAMCEST en periodos de calor extremo, pero sí durante los periodos fríos.
Palabras clave
Existe una preocupación creciente ante el riesgo de un aumento de la frecuencia de episodios de calor extremo relacionados con el cambio climático1–3. Las temperaturas extremas suponen un estrés orgánico que propicia la inestabilización de pacientes crónicos. Está ampliamente descrito el aumento de la mortalidad y los ingresos hospitalarios relacionados con temperaturas extremas en general4–6 y durante los episodios descritos como «olas de calor» en concreto7–9, principalmente relacionado con las enfermedades renales, respiratorias y cardiacas crónicas. Los factores meteorológicos también podrían actuar como desencadenantes de episodios agudos. Hay numerosa evidencia relativa a un incremento de la incidencia de infarto de miocardio durante los periodos fríos10–16. La asociación entre calor extremo y síndrome coronario agudo es menos evidente y, por ello, controvertida. Algunos estudios han encontrado un aumento de los ingresos por infarto8,11,13,17, mientras que otros no encuentran un incremento de su incidencia18,19, aunque sí de otros problemas cardiovasculares. El propósito de este estudio es analizar la relación entre la temperatura ambiente y la incidencia de infarto agudo de miocardio con elevación del segmento ST (IAMCEST) en general y con los episodios descritos como «olas de calor» en concreto.
MÉTODOSPoblación y registro Código Infarto MadridConstituyen la población del estudio los casos de IAMCEST confirmados tras un cateterismo cardiaco e incluidos en el registro Código Infarto Madrid entre junio de 2013 y junio de 2017.
Código Infarto Madrid es un programa diseñado para coordinar el tratamiento de reperfusión del IAMCEST en la Comunidad de Madrid20, puesto en marcha el 3 de junio de 2013. Todas las activaciones son registradas inicialmente por los servicios de emergencias extrahospitalarias. Los datos incluyen los demográficos básicos, fecha y hora de inicio de los síntomas y fecha, hora y lugar de la atención. El registro se completa en los hospitales de referencia e incluye los detalles del cateterismo y la angioplastia primaria, si se realizaron, y la supervivencia al alta hospitalaria. El registro se audita periódicamente y la última revisión se realizó el 22 de junio de 2017, momento de cierre de este estudio. No incluye todos los casos de IAMCEST que suceden en la Comunidad de Madrid, ya que no incluye la asistencia privada ni los hospitales públicos sin alerta de 24 h para angioplastia primaria.
La alerta Código Infarto supone la activación de un sistema, y no el diagnóstico de IAMCEST. Existe una proporción significativa de casos cuyo diagnóstico final no es IAMCEST. Con el fin de eliminar a esos pacientes, se incluyeron únicamente los casos en que se identificó una placa culpable.
Los investigadores obtuvieron de la autoridad que custodia el registro una versión anonimizada. De ella se obtuvieron la edad y el sexo, la fecha y la hora de inicio de los síntomas y de los pasos asistenciales y la supervivencia al alta hospitalaria. Para este estudio, se tomó como fecha y hora la primera de las que constasen en el registro. El proyecto cuenta con la aprobación del Comité de Ética del Hospital Universitario Príncipe de Asturias (Alcalá de Henares) de la red Código Infarto Madrid.
Datos meteorológicos y definición de ola de calorLos datos meteorológicos se obtuvieron de la AEMET (Agencia Española de Meteorología), una agencia estatal que dispone de una red nacional de observatorios21. El clima de la Comunidad de Madrid es mediterráneo, con amplias variaciones anuales de temperatura. Aunque existen ligeras diferencias climáticas entre las zonas llanas y de montaña, la extensión de la Comunidad de Madrid (8.030 km2) es pequeña, y la mayor parte de la población (más del 90% de 6,5 millones de habitantes) habita en la capital y la corona metropolitana22. Por estos motivos, estudios previos han considerado como referente de las temperaturas de la Comunidad de Madrid uno solo de los observatorios de la red23. Para este estudio solicitamos a la AEMET los datos diarios de temperatura máxima, mínima y media del observatorio de Getafe, como referente de la Comunidad de Madrid en el interior de la zona metropolitana.
Como episodios de calor extremo se consideraron los periodos de alerta de nivel de riesgo 2 (alto riesgo) emitida por la Dirección General de Salud Pública de la Comunidad de Madrid durante el periodo de estudio24. Se considera que existe alto riesgo cuando la temperatura máxima prevista para ese día o para alguno de los 4 días siguientes es superior a 38,5°C o cuando hay más de 3 días consecutivos con temperatura superior a 36,5°C.
Análisis estadísticoLa tasa de incidencia (TI) de IAMCEST en la población mayor de 14 años de la Comunidad de Madrid se calculó utilizando como numerador el número de casos válidos del registro Código Infarto Madrid y como denominador la población mayor de 14 años en la Comunidad de Madrid según el censo del año correspondiente (medida a 1 de enero, datos oficiales del Instituto Nacional de Estadística)25, multiplicado por el número de días del periodo analizado. Se estimaron las TI correspondientes a los días con alerta por ola de calor, y los días sin alerta se dividieron en 2 periodos, de junio a septiembre y de octubre a mayo. Las TI se expresan por millón de días-persona en total y estratificados por sexo y grupo de edad (< 65 y ≥ 65 años). Se calcularon las razones de tasas de incidencia (RTI) de IAMCEST de los periodos con alerta por ola de calor (PAOC) respecto a los periodos sin alerta.
Para controlar la confusión por tendencia y estacionalidad en la TI de IAMCEST, se estimaron las RTI utilizando modelos de regresión de series temporales, con regresión de cuasi-Poisson a través de un modelo lineal generalizado26 tal que:
Yt ∼ cuasi-Poisson (nt×μt)
log(μt)=b0+log (nt)+s (t, 8 gl/año)+b1 díast+b2 festivost+b3 pobveranot+b4paoct
donde t es día de la observación, n es la población expuesta, s es una función de suavizado cúbica natural con 8 grados de libertad (gl) por año, para ajustar tendencia y estacionalidad. La variable días se corresponde a los días de la semana para controlar por las variaciones a corto plazo; la variable festivos identifica los días festivos en la Comunidad de Madrid y pobverano, las vacaciones de verano entre el 15 de julio y el 31 de agosto para controlar por la considerable reducción de población en dicha época del año27. La variable paoc identifica los PAOC, tomando como referencia los días sin alerta en verano (junio-septiembre). Dado que el efecto de la temperatura en la salud no siempre es inmediato, sino que algunos autores describen retardos de días e incluso semanas28, se evaluaron las RTI en el mismo día de la alerta (lag0) y hasta los 4 días siguientes para valorar los efectos retardados (lag1 a lag4).
Por último, se evaluó el efecto de la temperatura máxima (en °C) utilizando el siguiente modelo de regresión:
Yt ∼ cuasi-Poisson(nt×μt)
Log (μt)=b0+log (nt)+s (t, 8 gl/año)+b1 díast+b2 festivost+b3 pobveranot+cb (tempt)
donde ahora temp es la temperatura máxima que se modelizó con un modelo de retardos distribuidos no lineales29. Esta clase de modelos es adecuada para describir las complejas dependencias no lineales y retardadas en el tiempo que habitualmente se encuentran para los efectos de la temperatura en salud, a través de la combinación de 2 funciones que definen las relaciones exposición-respuesta y retardo-respuesta. Específicamente, la relación temperatura-TI de IAMCEST se modelizó con una función de suavizado cúbica natural con 3 nodos en los percentiles 10, 75 y 90 de la distribución de temperatura máxima30. La relación retardos-TI de IAMCEST se modelizó con una función de suavizado cúbico, con 3 nodos internos igualmente espaciados, con retardos acumulados de 14 días para capturar los efectos más retardados también del período frío15,30. Se comprobaron estas opciones de modelado en diversos análisis de sensibilidad.
Los análisis estadísticos se realizaron utilizando el programa estadístico Stata, versión 15 (StataCorp; CollegeStation, Texas, Estados Unidos).
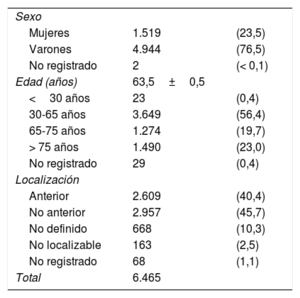
RESULTADOSDurante el periodo de estudio (junio de 2013 a junio de 2017), se registraron 8.814 alertas. Se confirmó el diagnóstico de IAMCEST tras un procedimiento de cateterismo cardiaco en 6.465 casos. El 76,5% eran varones, con una media de edad de 63 (intervalo, 15-101) años. Entre las alertas registradas, 358 pacientes fallecieron, con una mortalidad durante el ingreso del 5,6% (tabla 1).
Características de los casos de IAMCEST
| Sexo | ||
| Mujeres | 1.519 | (23,5) |
| Varones | 4.944 | (76,5) |
| No registrado | 2 | (< 0,1) |
| Edad (años) | 63,5±0,5 | |
| <30 años | 23 | (0,4) |
| 30-65 años | 3.649 | (56,4) |
| 65-75 años | 1.274 | (19,7) |
| > 75 años | 1.490 | (23,0) |
| No registrado | 29 | (0,4) |
| Localización | ||
| Anterior | 2.609 | (40,4) |
| No anterior | 2.957 | (45,7) |
| No definido | 668 | (10,3) |
| No localizable | 163 | (2,5) |
| No registrado | 68 | (1,1) |
| Total | 6.465 | |
IAMCEST: infarto agudo de miocardio con elevación del segmento ST.
Los valores expresan n (%) o media±desviación estándar.
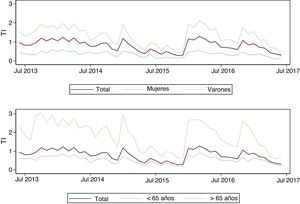
La figura 1 muestra la evolución mensual de la TI de IAMCEST durante el periodo de estudio, en general y estratificada por sexo y grupo de edad. La TI es mayor en varones y en mayores de 65 años. No se observó una tendencia creciente o decreciente a largo plazo, pero sí cierta fluctuación cíclica en la que los valores máximos de la TI coinciden con los meses de invierno y los mínimos, con los de verano.
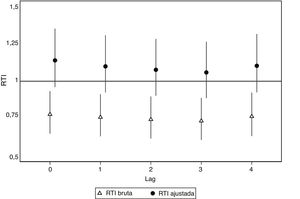
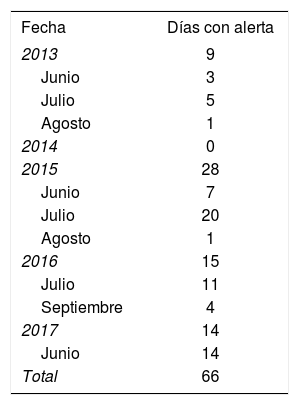
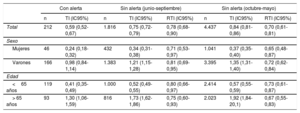
En la tabla 2 se muestran los días en que la CAM activó el nivel 2 de alerta por calor. La información detallada de los días y las temperaturas máxima y mínima se ofrece en la . Se registraron 212 casos de IAMCEST durante los 66 días identificados como PAOC, frente a 1.816 casos durante los días entre junio y septiembre sin alerta (RTI=0,78; intervalo de confianza del 95% [IC95%], 0,68-0,90) y a los 4.437 casos entre octubre y mayo (RTI=0,70; IC95%, 0,61-0,81) (tabla 3). La RTI no se modificó sustancialmente estratificando por sexo y grupo de edad (tabla 3). La RTI ajustada por tendencia y estacionalidad, en cambio, muestra un incremento en los PAOC en comparación con días sin alerta (RTI=1,14; IC95%, 0,96-1,35), aunque no resultó estadísticamente significativo (figura 2). Asimismo, no se observó ningún incremento estadísticamente significativo durante los cuatro días posteriores (lag1 a lag4) a los de alerta por ola de calor (figura 2). La RTI ajustada apenas se modificó por sexo y grupo de edad (l).
Tasas de incidencia de infarto agudo de miocardio con elevación del segmento ST durante los días con nivel de alerta 2 por calor (alto riesgo) en la Comunidad de Madrid y durante los días sin alerta, agrupados en 2 periodos (junio-septiembre y octubre-mayo)
| Con alerta | Sin alerta (junio-septiembre) | Sin alerta (octubre-mayo) | ||||||
|---|---|---|---|---|---|---|---|---|
| n | TI (IC95%) | n | TI (IC95%) | RTI (IC95%) | n | TI (IC95%) | RTI (IC95%) | |
| Total | 212 | 0,59 (0,52-0,67) | 1.816 | 0,75 (0,72-0,79) | 0,78 (0,68-0,90) | 4.437 | 0,84 (0,81-0,86) | 0,70 (0,61-0,81) |
| Sexo | ||||||||
| Mujeres | 46 | 0,24 (0,18-0,32) | 432 | 0,34 (0,31-0,38) | 0,71 (0,53-0,97) | 1.041 | 0,37 (0,35-0,40) | 0,65 (0,48-0,87) |
| Varones | 166 | 0,98 (0,84-1,14) | 1.383 | 1,21 (1,15-1,28) | 0,81 (0,69-0,95) | 3.395 | 1,35 (1,31-1,40) | 0,72 (0,62-0,84) |
| Edad | ||||||||
| <65 años | 119 | 0,41 (0,35-0,49) | 1.000 | 0,52 (0,49-0,55) | 0,80 (0,66-0,97) | 2.414 | 0,57 (0,55-0,59) | 0,73 (0,61-0,87) |
| > 65 años | 93 | 1,30 (1,06-1,59) | 816 | 1,73 (1,62-1,86) | 0,75 (0,60-0,93) | 2.023 | 1,92 (1,84-20,1) | 0,67 (0,55-0,83) |
IC95%: intervalo de confianza del 95%; RTI: razón de tasa de incidencia; TI: tasa de incidencia.
Junto a la TI de los periodos sin alerta se incluyen las RTI brutas en las que se compara la incidencia entre los periodos con alerta y aquellos sin alerta, sin ajustar por tendencia y estacionalidad.
Razón de tasas de incidencia (RTI) de infarto agudo de miocardio con elevación del segmento ST, brutas y ajustadas por tendencia y estacionalidad, comparando los días de alerta por ola de calor con los días sin alerta en los meses de junio a septiembre, desde el día de la alerta (lag0) hasta los 4 días posteriores (lag1 a lag4).
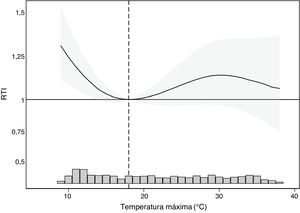
La temperatura máxima en la que se registró la mínima TI de IAMCEST fue 18°C. La figura 3 muestra la RTI de IAMCEST asociado con distintos valores de temperatura máxima respecto a dicho valor de referencia, y se observa un incremento estadísticamente significativo de la TI asociado con las temperaturas frías (máximas menores). Por el contrario, no se observa un incremento de la TI asociado con las temperaturas cálidas. Tomando como indicadores arbitrarios de frío y calor los 10 y los 35°C correspondientes a los percentiles 5 y 95 de la distribución de temperatura máxima, la RTI aumenta significativamente respecto a la temperatura de mínima TI con el frío (RTI=1,25; IC95%, 1,02-1,54), pero no con el calor (RTI=1,03; IC95%, 0,76-1,41)]. La relación entre temperatura máxima y la RTI de IAMCEST no se modificó por sexo o grupo de edad ().
Razón de tasas de incidencia (RTI) de infarto agudo de miocardio con elevación del segmento ST para diferentes temperaturas máximas respecto a la temperatura de mínima incidencia (18°C). En el histograma inferior se muestra la frecuencia de las temperaturas máximas durante el periodo de estudio.
El presente estudio se ha realizado sobre una amplia serie de casos de IAMCEST atendidos durante 4 años por una red asistencial pública de una única región en la que existen amplias variaciones térmicas, y en ese periodo se han sufrido numerosas olas de calor de duración e intensidad diferentes. Los resultados obtenidos no respaldan la hipótesis de que las altas temperaturas aumenten la incidencia de IAMCEST en los días de ola de calor ni en los 4 días posteriores. En cambio, se confirma que el riesgo de IAMCEST aumenta durante los periodos con temperaturas más frías.
Está ampliamente demostrado el aumento de la mortalidad y los ingresos hospitalarios durante los periodos de calor extremo4–9. Una parte importante de ese incremento se atribuye a la descompensación de enfermedades crónicas, ante todo por enfermedades renales y respiratorias, y algo menos por enfermedades cardiovasculares7–9. Las personas mayores serían las más vulnerables al daño por calor23.
El calor extremo podría también actuar como desencadenante de eventos cardiovasculares agudos, para lo que se barajan como mecanismos causales la taquicardia, la disfunción endotelial y la hipercoagulabilidad31. Se ha descrito la posibilidad de que un golpe de calor semeje un IAMCEST32. Sin embargo, la relación entre el calor extremo y el infarto de miocardio no está claramente establecida. Un registro poblacional de Ontario, que recogió 443.447 casos de infarto de miocardio entre 1996 y 2013, no encontró un incremento del riesgo en temperaturas por encima del percentil 99, aunque sí un aumento de ingresos por enfermedad cardiovascular4. El registro nacional japonés de intervencionismo coronario recogió durante 1 año 56.863 IAMCEST tratados con angioplastia primaria11 y encontraron, como en nuestro estudio y otros4,15, una correlación negativa entre la temperatura y la incidencia de IAMCEST, sin que las temperaturas máximas del verano se asociasen con mayor riesgo. No obstante, observaron que el aumento de la temperatura en el día previo se asociaba con un incremento del riesgo de infarto en cualquier época del año. La base de datos MINAP17, en Inglaterra y Gales, incluyó 24.861 ingresos por infarto de miocardio durante los meses de junio a agosto entre 2003 y 2009. Encontraron que, por cada grado de incremento de la temperatura máxima por encima de un umbral óptimo situado en 20°C, en el plazo de 1 a 6 h tras la exposición, el riesgo de infarto se incrementaba un 1,9%. En Michigan, entre 2000 y 2009, se encontró un incremento de las hospitalizaciones por infarto solo cuando la temperatura estaba por encima del percentil 99 de las habituales8. Durante la ola de calor que afectó a París en agosto de 2003, y en comparación con el mismo periodo de otros años sin ola de calor, se observó un aumento de las paradas cardiacas extrahospitalarias en mayores de 60 años, pero no de los infartos18. Tampoco se observó un incremento de infartos durante la ola de calor que afectó a Apulia (sur de Italia) en julio de 2011, aunque sí hubo un aumento de los episodios de fibrilación auricular19. La base de datos SWEDEHEART16 ha mostrado una reducción del riesgo de infarto casi lineal a medida que las temperaturas mínimas ascendían desde 0 hasta 20°C. Con algunos datos contradictorios, no parece que los estudios previos demuestren claramente un incremento de infartos de miocardio durante los periodos de calor extremo, aunque hay alguna evidencia de una temperatura óptima a partir de la cual, sobre todo el frío, y menos intensamente el calor, puede haber un incremento del riesgo de infarto4,5,10–13,17. Este hecho concuerda con nuestros resultados, que muestran que la temperatura máxima a la que se registró la menor TI es 18°C.
La definición de ola de calor es arbitraria, tanto por los umbrales elegidos24 como por la temperatura real que supone: una ola de calor en Estocolmo se declara con temperaturas superiores a 26°C, mientras que en Roma lo es por encima de 35,9°C. La que para un romano sería una agradable temperatura de primavera, en Estocolmo supone un incremento de la mortalidad, que incluye a los supervivientes a un infarto de miocardio9. La mortalidad por calor resulta similar en zonas de calor extremo, como Atenas y Finlandia, con temperaturas de mortalidad mínima completamente diferentes33. Aunque los datos anteriores podrían explicarse en parte por un efecto modificador de la humedad, datos recientes indican que las poblaciones aprenden a defenderse de los efectos del calor. Se ha descrito una reducción del efecto letal del calor en la población española, que ha pasado de un riesgo relativo de 1,14 entre 1983 y 2003, a un riesgo de 1,01 entre 2004 y 201334. Esta reducción del riesgo de mortalidad por calor se observa en todo el mundo35 y se podría atribuir tanto al desarrollo económico, que permitiría mejores medidas para combatir el calor, como al beneficio de las campañas de prevención, entre las que están las alertas emitidas34,35. En nuestro estudio se observa una reducción estadísticamente significativa de la TI cruda durante los PAOC, en comparación con los periodos sin alerta, pero dicha reducción desaparece cuando se ajusta por tendencia y estacionalidad, con lo que cabe concluir que no hay aumento ni reducción del riesgo de IAMCEST durante los PAOC en el conjunto de la población ni tampoco en los grupos de sexo y edad analizados.
LimitacionesEl registro Código Infarto Madrid no incluye todos los casos de IAMCEST, por lo que las tasas que se han calculado subestiman las tasas reales. Esa subestimación puede ser algo mayor por el hecho de que se hayan incluido solo los IAMCEST confirmados tras cateterismo. A algunos pocos pacientes con IAMCEST, por situaciones clínicas concretas, se los puede tratar de manera conservadora. No obstante, creemos que la subestimación debida a ambas causas es escasa y puede afectar poco a los resultados de una muestra amplia como la que se presenta.
Se decidió estudiar solo el IAMCEST con aterotrombosis confirmada para valorar un proceso fisiopatológico lo más homogéneo posible, además de para detectar variaciones que ayudasen a prever picos de incidencia de las alertas por IAMCEST. Este hecho podría explicar que la población sea de menos edad que en estudios que incluyeron todo tipo de infarto, como el derivado de la base de datos MINAP17. En el estudio hubo un 42% de pacientes mayores de 65 años (el 23% mayores de 75), sometidos a temperaturas mayores que las descritas en el estudio británico. Por ello, no creemos que la diferencia de edad (65 años en nuestro estudio frente a 69 en MINAP) explique por sí sola los diferentes resultados.
Se podría haber utilizado las temperaturas de los 8 observatorios meteorológicos de la Comunidad de Madrid, y agrupar a los pacientes en torno a ellos. Esa agrupación se debería haber hecho por isotermas, de las que no disponemos, y no por distancia, que no refleja necesariamente las variaciones térmicas. Dado que la mayor parte de la población se agrupa dentro de la corona metropolitana, que es geográficamente homogénea, y que existen referencias de uno de los observatorios como reflejo de la temperatura en la Comunidad de Madrid, se simplificó el estudio con esos valores. También es posible considerar la interacción de múltiples variables meteorológicas y de contaminación ambiental, que pueden ser factores modificadores de la incidencia de múltiples enfermedades2,11. Esta es una línea de trabajo que se pretende abordar en el futuro.
Las definiciones de ola de calor y el establecimiento de alertas son necesariamente arbitrarias. Por ese motivo, el análisis se ha realizado utilizando las alertas por ola de calor basadas en previsiones, pero también utilizando las temperaturas máximas reales. Los resultados son concordantes usando unas y otras, lo que refuerza su validez.
Finalmente, el tipo de estudio hace imposible discernir si la falta de efecto de las olas de calor se debe a que el calor extremo no afecta a la incidencia de IAMCEST o si esto se debe a la efectividad de las alertas y las medidas de prevención.
FortalezasLas principales fortalezas del estudio son: a) la definición de caso de IAMCEST validada por un cateterismo cardiaco, que centra el estudio en un proceso fisiopatológico específico y hace altamente improbable la existencia de falsos positivos, y b) la realización de un análisis de series temporales que controla por tendencia y estacionalidad y permite ajustar por variables como el día de la semana, los días festivos y la pérdida de población por las vacaciones de verano. El impacto de estas variables se observa en la comparación de la RTI bruta y ajustada de los días con PAOC respecto a los días sin alerta. La RTI bruta indica incluso un efecto protector durante las olas de calor que desaparece en el modelo ajustado.
CONCLUSIONESEn la Comunidad de Madrid, los PAOC oficialmente definidos entre junio de 2013 y junio de 2017 no se acompañaron de un aumento de la incidencia de IAMCEST. Es posible que este hecho se pueda explicar en parte por la efectividad de las medidas de prevención dirigidas a la población, motivo por el que no parece aconsejable relajar dichas medidas. De cara a las estrategias de tratamiento del IAMCEST, no cabe esperar un mayor uso de los recursos durante los periodos de calor extremo, pero sí en cambio durante los periodos más fríos. Parece necesario mantener una estrategia de protección de la población durante los periodos fríos.
FINANCIACIÓNA. Tobías recibió apoyo de la Sociedad Japonesa para la Promoción de la Ciencia (JSPS) en su programa de becas de invitación para la investigación en Japón (S18149).
CONFLICTO DE INTERESESNo se declara ninguno.
- –
El calor extremo se asocia con un incremento de la morbimortalidad por enfermedades crónicas. El frío incrementa la incidencia de síndromes coronarios agudos, incluido el IAMCEST. No está clara, sin embargo, la relación entre calor extremo y síndrome coronario agudo.
- –
No se ha encontrado un incremento de la incidencia de IAMCEST asociado con el calor, incluso extremo. Por el contrario, la incidencia de IAMCEST aumenta con temperaturas frías no necesariamente extremas.
Se puede consultar material adicional a este artículo en su versión electrónica disponible en https://doi.org/10.1016/j.recesp.2019.05.009.