La fibrilación auricular aumenta hasta en 5 veces el riesgo de ictus. Los ictus cardioembólicos habitualmente son más graves y tienen altas tasas de recurrencias y discapacidad permanente en comparación con los ictus de otras etiologías. En consecuencia, la reducción del riesgo de ictus mediante una adecuada anticoagulación es uno de los principales objetivos en el tratamiento de los pacientes con fibrilación auricular. Los antagonistas de la vitamina K han sido ampliamente superados por los anticoagulantes orales de acción directa, ya que tanto los resultados de los ensayos clínicos como los de los estudios de práctica clínica y, últimamente, estudios poblacionales han demostrado que los anticoagulantes orales de acción directa tienen mayores eficacia (menos ictus y muerte) y seguridad (menos hemorragias intracraneales) que los antagonistas de la vitamina K. Además, durante la pandemia de COVID-19, el empleo preferente de anticoagulantes orales de acción directa frente a los antagonistas de la vitamina K constituye una estrategia clave para garantizar una calidad óptima de la anticoagulación y una mejor protección del paciente contra el SARS-CoV-2, al no precisarse control de la razón internacional normalizada.
Palabras clave
Se estima que la actual prevalencia de fibrilación auricular (FA) en la población adulta es de aproximadamente un 2-4%, si bien se espera un aumentó de 2-3 veces en los próximos años, debido a la mayor longevidad de la población1-3.
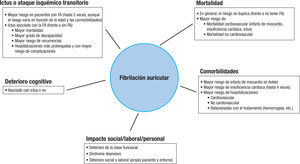
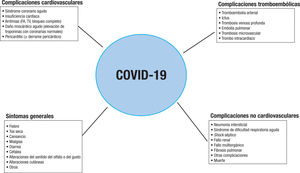
La FA aumenta en 1,5-3,5 veces la mortalidad y en 5 veces el riesgo de ictus, y es la causa de un 20-30% de los ictus isquémicos y al menos el 10% de los ictus criptogénicos1,4,5. Además, los ictus cardioembólicos habitualmente son más graves que los ictus de otras etiologías y tienen altas tasas de recurrencias y discapacidad permanente1,6,7. Asimismo, la FA aumenta el riesgo de demencia8 y en la mayoría de los pacientes existe un deterioro de la clase funcional9. Se estima que aproximadamente el 30% de los pacientes con FA presentan al menos una hospitalización al año y el 10%, al menos 2. De hecho, los pacientes con FA tienen el doble de riesgo de hospitalización, sobre todo por causa cardiovascular, que los sujetos sin FA10,11. En la figura 1 se resu-men las complicaciones más frecuentes asociadas con la FA1-16.
En consecuencia, el tratamiento del paciente con FA exige una atención integral en la que tratar las diferentes comorbilidades y la anticoagulación son fundamentales para reducir la morbilidad y mejorar el pronostico1,17. La última guía europea de FA de 2020 recomienda la nticoagulación, salvo contraindicación, para varones y mujeres con CHA2DS2-VASc ≥ 2 y ≥ 3 respectivamente (recomendación de clase I A), y debería considerarse en caso de CHA2DS2-VASc 1 y 2 (recomendación de clase lia B)1. Considerando que en España aproximadamente el 86% de los pacientes con FA tienen un CHA2DS2-VASc ≥ 2 y el 12%, un CHA2DS2-VASc de 118, prácticamente todos los pacientes con FA debería estar anticoagulados.
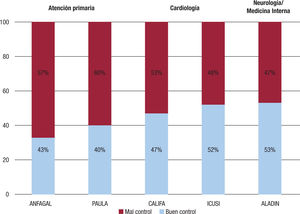
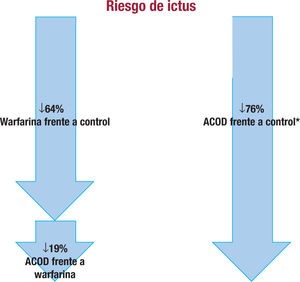
¿Qué dicen los ensayos clínicos?Los antagonistas de la vitamina K (AVK) se han empleado durante décadas para disminuir el riesgo de complicaciones tromboembólicas en los pacientes con FA. En el clásico Metanálisis de Hart, en comparación con el control (6 ensayos clínicos, con 2.900 sujetos), la warfarina se asoció con una reducción del 64% en el riesgo de ictus, con un incremento en el riesgo absoluto de hemorragia extracraneal ≤ 0,3% por año19. Aunque los AVK tienen varias limitaciones (múltiples interacciones con otros fármacos y alimentos, lento inicio y final de acción, etc.), el principal problema con los AVK es la dificultad en mantener la razón internacional normalizada (INR) en rango terapéutico estable en una alta proporción de sujetos, debido a la respuesta impredecible de los AVK y la ventana terapéutica estrecha20,21. De hecho, diversos estudios realizados en España muestran que, independientemente de dónde se atienda a los pacientes, en el 40-55% de los casos hay mal control de la INR (figura 2)22-28. Esto tiene una gran importancia, ya que el mal control de la anticoagulación se asocia con un mayor riesgo de episodios adversos. Así, se ha observado que para que los AVK logren una eficacia adecuada para reducir el riesgo de ictus, el control de INR tendría que ser > 70%29. Sin embargo, un tiempo en rango terapéutico ≥ 70% inicial tiene un limitado valor pronóstico a largo plazo30. Datos del estudio GARFIELD-AF muestran que los pacientes con un mal control de INR tienen un mayor riesgo de ictus, hemorragias y muerte por cualquier causa31. En un reciente estudio español se objetivó que, por cada punto de caída del tiempo en rango terapéutico, aumentaba un 2% la mortalidad por cualquier causa32.
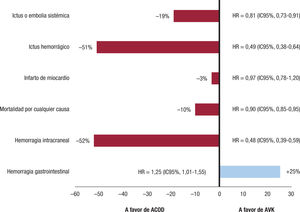
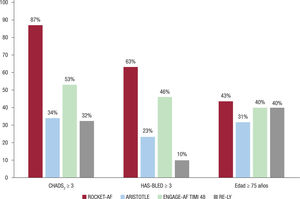
Los anticoagulantes orales de acción directa (ACOD) no solo proporcionan una anticoagulación lineal y predecible, sin altibajos, lo que hace que no se necesiten controles periódicos de la anticoagulación ni ajustes frecuentes de dosis33, sino que en conjunto tienen una mayor eficacia en la prevención de las complicaciones tromboembólicas, junto con un menor riesgo de hemorragias intracraneales, lo que se traduce en una menor mortalidad que con los AVK (figura 3 y figura 4)19,34. Estos resultados provienen de la combinación de los 4 ensayos clínicos pivotales. Sin embargo, aunque estos son los datos generales de los ACOD frente a la warfarina, los resultados de los diferentes ensayos clínicos no son comparables entre sí, ya que el perfil clínico de los pacientes incluidos en cada estudio es diferente; el ROCKET-AF es el ensayo clínico que incluyó a los sujetos con más riesgos tromboembólico yhemorrágico y, por lo tanto, el que aporta información en la situación de más riesgo (figura 5)35-38.
Eficacia y seguridad de los anticoagulantes orales de acción directa frente a la warfarina. Metanálisis de ensayos clínicos. Figura elaborada con datos de Ruff34. HR: hazard ratio; IC95%: intervalo de confianza del 95%; ACOD: anticoagulantes orales de acción directa; AVK: antagonistas de la vitamina K.
El estudio ROCKET-AF incluyó a 14.264 pacientes con FA no valvular y alto riesgo de ictus (CHADS2 medio, 3,5). En cuanto a la reducción del riesgo de ictus o embolia sistémica, el rivaroxabán fue no inferior a la warfarina en el análisis por intención de tratar y superior tanto en el análisis de población de seguridad en tratamiento (hazard ratio [HR] = 0,79; intervalo de confianza del 95% [IC95%], 0,65-0,95), como en el análisis por protocolo durante el tratamiento (HR = 0,79; IC95%, 0,66-0,96). Es decir, que en los pacientes que tomaban la medicación anticoagulante, el rivaroxabán fue superior a la warfarina en la prevención de las complicaciones tromboembólicas en los pacientes con FA. En cuanto a las hemorragias, los pacientes tratados con rivaroxabán tuvieron menos hemorragias intracraneales (HR = 0,67; IC95%, 0,47-0,93; p = 0,02) y mortales (HR = 0,50; IC95%, 0,31-0,79; p = 0,003), sin diferencias en las hemorragias mayores o la variable combinada de hemorragias mayores y no mayores clínicamente relevantes35.
En resumen, los ensayos clínicos demuestran que, en los pacientes con FA, los anticoagulantes son el tratamiento de elección para disminuir el riesgo de ictus y, de estos, los ACOD son superiores a los AVK y el actual tratamiento de elección, como indican las diferentes guías de práctica clínica, incluida la última guía europea de práctica clínica en FA1,39,40.
¿Qué dicen los estudios de la práctica clínica?Los estudios de la práctica clínica permiten trasladar la información proveniente de los ensayos clínicos a los pacientes habituales20. En el caso de los AVK, recientemente se ha publicado el estudio ANZEN, en el que participaron 171 servicios de cardiología de toda España. En este estudio, mientras que solo el 34% de los pacientes tenían un control adecuado de INR, los cardiólogos consideraron que el 64% de sus pacientes tenían un buen control de la nticoagulación41. Estos datos indican que en la práctica clínica hay una percepción inadecuada del control real de los pacientes tratados con AVK, lo que explicarîa en parte la gran inercia terapéutica que existe en España con los pacientes anticoagulados con AVK42.
Con respecto a los ACOD, en los últimos años se han publicado numerosos estudios de práctica clínica con todos ellos43. Así, por ejemplo, en un análisis retrospectivo de pacientes ancianos de Medicare que iniciaron tratamiento con dabigatrán (el 84% con dabigatrán 150 mg/12 hs, el 16% con dabigatrán 75 mg/12 hs) o warfarina, el dabigatrán redujo significativamente el riesgo de ictus isquémico en un 20% (HR = 0,80; IC95%, 0,67-0,96), el de hemorragia intracraneal en un 66% (HR = 0,34; IC95%, 0,26-0,46) y el de muerte en un 14% (HR = 0,86; IC95%, 0,77-0,96), pero con un mayor riesgo de hemorragia gastrointestinal (HR = 1,28; IC95%, 1,14-1,44)44. En otro estudio retrospectivo realizado en pacientes de atención primaria en Alemania que comenzaban tratamiento con rivaroxabán o AVK, el rivaroxabán redujo significativamente la variable combinada de tiempo hasta ictus isquémico, ataque isquémico transitorio, hemorragia cerebral, otra hemorragia intracraneal no traumática e infarto de miocardio en el año previo a iniciar el tratamiento (1,97 trente a 3,68 episodios/100 pacientes-año)45. En otro análisis retrospectivo de base de datos de Estados Unidos de pacientes que iniciaron tratamiento con apixabán o warfarina, el apixabán se asoció con un menor riesgo de ictus o embolia sistémica (HR = 0,67; IC95%, 0,59-0,76) y de hemorragias mayores (HR = 0,60; IC95%, 0,54-0,65)46. En otro trabajo que analizó la base de datos del MarketScan, que incluyó a pacientes con FA y antecedentes de ictus isquémico o ataque isquémico transitorio que iniciaron tratamiento anticoagulante, mientras que frente a la warfarina apixabán y dabigatrán no redujeron el riesgo de la variable combinada de ictus isquémico y hemorragia intracraneal (HR = 0,70; IC95%, 0,33-1,48 y HR = 0,53; IC95%, 0,26-1,07 respectivamente), el rivaroxabán la redujo significativamente en un 55% (HR = 0,45; IC95%, 0,29-0,72). Ninguno de los 3 ACOD mostró diferencias significativas frente a warfarina en cuanto al riesgo de hemorragias mayores47. Actualmente está en marcha el registro ETNA-AF, en el que se analiza la efectividad y la seguridad del edoxabán en la práctica clînica, con un seguimiento de hasta 4 años. Los pacientes incluidos en este registro muestran que el edoxabán se está empleando en pacientes ancianos y con comorbilidades48,49. Es importante destacar que, en comparación con el estudio ROCKET-AF, los pacientes con FA tratados con rivaroxabán en la práctica clínica muestran menores tasas de hemorragias mayores, intracraneales y mortales, posiblemente por el mejor perfil de riesgo de los sujetos de la práctica real (tabla 1)35,50-52.
Tasas anuales* de hemorragias en el estudio ROCKET-AF y varios registres de práctica clínica habitual de pacientes tratados con rivaroxabán
| ROCKET-AF (warfarina) | ROCKET-AF (rivaroxabán) | Departamento de Defensa de Estados Unidos | Resgistro Dresden NOAC | XANTUS | |
|---|---|---|---|---|---|
| Hemorragia mayor | 3,4 | 3,6 | 2,9 | 3,1 | 2,1 |
| Hemorragia intracraneal | 0,7 | 0,5 | 0,2 | -- | 0,4 |
| Hemorragia mortal | 0,5 | 0,2 | 0,1 | 0,15 | 0,2 |
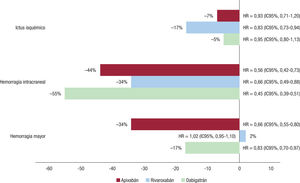
Aunque en general los estudios en la práctica clínica muestran que los resultados de los ACOD coinciden con los de los ensayos clínicos pivotales, lo cierto es que, cuando se analizan de manera conjunta, los ACOD podrîan no mostrar la misma efectividad en la práctica clínica (figura 6)53, lo que pudiera estar en relación principalmente con que en ocasiones los ACOD no se dosifican adecuadamente de acuerdo con el perfil clínico de los pacientes54-56. Esto es muy relevante, ya que, como demuestran datos recientes del registro GARFIELD-AF en pacientes con nuevo diagnóstico de FA, de los pacientes que recibieron ACOD, el 72,9% recibió las dosis recomendadas, el 23,2% estaba infradosificado y el 3,8%, sobredosificado. En comparación con la dosis adecuada, tomar una dosis no adecuada (sobredosificados e infradosificados) se asoció con un mayor riesgo de muerte por cualquier causa (HR = 1,24; IC95%, 1,04-1,48; HR = 1,25; IC95%, 1,04-1,50 para la infradosificacion y HR = 1,19; IC95%, 0,83-1,71 para la sobredosificación) tras 2 años de seguimiento. El exceso de mortalidad se debió mayoritariamente a la mortalidad de causa cardiovascular, principalmente la insuficiencia cardiaca y el infarto de miocardio57. En este sentido, es importante destacar que en general, en comparación con los AVK, los ACOD disminuyen la mortalidad cardiovascular58, pero de los diferentes ACOD, el rivaroxabán sería el que se asocia con una mayor reducción del riesgo de infarto de miocardio59.
Riesgos de ictus isquémico, hemorragia intracraneai y hemorragia mayor de ios anticoagulantes orales de acción directa trente a ios antagonistas de la vitamina K. Metanálisis de datos de la práctica clínica. Figura elaborada con datos de Escobar53. HR: hazard ratio; IC95%: intervalo de confianza del 95%.
En los últimos años se han publicado diferentes estudios poblacionales que han analizado los cambios en el patrón de prescripción del tratamiento antitrombótico y la incidencia de ictus.
En un trabajo realizado en Alemania en 601.261 pacientes con FA entre 2011 y 2016, el empleo de anticoagulantes orales aumentó del 42 al 61%, principalmente por una mayor prescripción de ACOD. Durante este periodo, la incidencia de ictus disminuyó en un 24%, sobre todo debido a los ictus isquémicos, sin un cambio significativo en el riesgo de hemorragias mayores60. En otro trabajo realizado en Inglaterra entre 2006 y 2016, la prevalencia de FA conocida aumentó del 1,29 al 1,71%. Aunque las hospitalizaciones por ictus relacionados con FA aumentaron entre 2006 y 2011 (de 80 a 98 episodios/semana cada 100.000 pacientes con FA), hubo un descenso entre 2011 y 2016 (86 episodios/semana cada 100.000 pacientes con FA). En pacientes con CHA2DS2-VASc ≥ 2, el tratamiento anticoagulante aumentó del 48,0 al 78,6%, con incremento más llamativo durante el segundo periodo (el 4,8% entre 2006 y 2011 y el 25,8% entre 2011 y 2016)61. En un trabajo realizado en Estocolmo, Suecia, entre 2012 y 2017, hubo un incremento de los pacientes con FA diagnosticada, tanto por el aumento de edad de la población como por una mayor concienciación de los profesionales sanitarios y mejores métodos de detección. Durante este periodo, hubo un aumentó en la prescripción de anticoagulantes orales (del 51,6 al 73,8%), con una aumentó importante de los ACOD (del 0,4 al 34,4%). En este tiempo, mientras que la incidencia de ictus disminuyó significativamente (del 2,01 al 1,17%; RR = 0,58; IC95%, 0,52-0,65), no se modificó la incidencia de hemorragias mayores62. En Italia, entre 2012 y 2015, el número de casos de FA aumentó de 4,0 a 4,4/1.000 habitantes. Durante este periodo, las hospitalizaciones por ictus isquémico disminuyeron de 21,3 a 14,7/1.000 pacientes con FA (RR = -31%; IC95%, -18 a -41%), así como los ingresos por ictus hemorrágicos del 6,5 al 4,1% o. Asimismo, se objetivó un incremento en el empleo de anticoagulantes orales del 14% (del 56,7 al 64,4%; RR = 14%; IC95%, 8-26%), principalmente por un aumentó de los ACOD (de < 1 al 27,7%), junto con un descenso en la prescripción de AVK (del 55,9 al 36,7%) y antiagregantes plaquetarios (del 42,6 al 28,1%). Igual-mente, durante este periodo se objetivó un descenso del coste por paciente con FA por año de 5.927 a 5.239 euros63. En España, en un reciente trabajo realizado en el hospital Moisés Broggi, en Barcelona, entre 2013 y 2019, se observó un aumentó en la prescripción de anticoagulantes orales (del 69,3 al 82,9%), sobre todo por la prescripción de ACOD, que pasó del 5,5 al 46,8%, junto con un menor empleo de AVK, del 63,8 al 36,1%. Durante este periodo, hubo una reducción del 22,1% en la incidencia de ictus en pacientes con FA64.
Desafortunadamente, y a pesar de todos estos resultados, la prescripción de ACOD en España es claramente inferior a la del resto de paîses europeos43,65. En España se ha estimado que, si se igualasen las tasas de empleo de ACOD a las europeas, se podrían prevenir aproximadamente 1 de cada 4 ictus y 1 de cada 8 hemorragias asociadas con la FA, lo que supondría un ahorro total de 79,2 millones de euros66. En este sentido, las sociedades científicas se han posicionado para fomentar una mayor prescripción de ACOD, en consonancia con las guías de práctica clínica67. Dado que el principal condicionante del gasto en el paciente con FA son los ictus, el ACOD que en mayor medida disminuya el riesgo de ictus en la práctica clínica sera el que se asocie con una mayor reducción de los costes sanitarios68.
En consecuencia, los estudios poblacionales indican que la mayor prescripción de anticoagulantes orales observada en los últimos años en Europa, principalmente por un mayor empleo de los ACOD, podría estar en relación con la reducción de la incidencia de ictus isquémico observada durante el mismo periodo de tiempo.
Importancia de la prevención de las complicaciones tromboembólicas durante la pandemia de covid-19Los pacientes ingresados por COVID-19 sufren complicaciones car-diovasculares con frecuencia, lo que se asocia con un peor pronoóstico69-71. Además, el riesgo de muerte y complicaciones es mayor en los sujetos con antecedentes de enfermedad cardiovascular69. Entre las complicaciones cardiovasculares que puede presentar el paciente con COVID-19, se encuentran el síndrome coronario agudo, el daño miocárdico agudo (elevación de troponinas con coronarias normales), las arritmias, la insuficiencia cardiaca, la pericarditis/derrame pericárdico y las complicaciones tromboembólicas (figura 7)72. Asimismo, los pacientes con COVID-19 tienen mayor riesgo de FA, lo que contribuiría a aumentar el riesgo de episodios tromboembólicos72,73.
Recientemente se ha publicado que, durante la pandemia de COVID-19, la mortalidad hospitalaria por infarto de miocardio se ha duplicado. Esto se debe a múltiples motivos, que incluyen tanto el retraso en la consulta de los pacientes como a una mayor dificultad para el acceso a los mejores cuidados y tratamientos74. De manera análoga, en España se ha reportado durante este periodo una disminución de las hospitalizaciones por ictus isquémicos, pero con una mayor mortalidad hospitalaria75. Por lo tanto, en el caso de la FA, para evitar este exceso de mortalidad habría que optimizar el tratamiento anticoagulante con el doble objetivo de asegurar la mejor anticoagulación posible y reducir el riesgo de contagio. No hay que olvidar que la mayoría de los pacientes con FA son de edad avanzada y tienen numerosas comorbilidades18,20, lo que multiplica el riesgo de muerte en caso de infección71. En este contexto es obligado el cumplimiento de las indicaciones de las guías clínicas de uso preferente de ACOD de inicio. Además, los AVK requieren controles periódicos, que en el mejor de los casos se realizan cada 4 semanas en el centro de salud, y además, en muchos casos no se logra un control adecuado, con el riesgo que esto tiene para el paciente (mayor riesgo de ictus, hemo-rragias y muerte)29,30. En consecuencia, el cambio a ACOD podría disminuir el riesgo de contagios al no necesitar los controles periódicos de anticoagulación, con lo que disminuye el riesgo de complicaciones, al tener un mejor perfil de eficacia y seguridad que los AVK34. Además de estas ventajas, el cambio de AVK a ACOD podría asociarse con un menor coste total por paciente con FA63,66. Durante la pandemia, varias comunidades autonomas han facilitado el empleo preferente de ACOD de inicio y el cambio de AVK a ACOD, lo que sin duda ha mejorado la calidad de la anticoagulación y posiblemente ha disminuido los contagios de SARs-CoV-2. Resulta imprescindible mantener esta estrategia, acorde con las guías, tan beneficiosa para los pacientes en particular y el sistema sanitario en general76.
ConclusionesLa prevención de las complicaciones tromboembólicas mediante una adecuada anticoagulación es uno de los principales objetivos en el tratamiento del paciente con FA. Aunque los AVK se han utilizado durante años, lo cierto es que han sido superados por los ACOD, no solo porque los ACOD no necesitan controles de anticoagulación al proporcionar una anticoagulación lineal y predecible, sino porque tanto los ensayos clínicos como los estudios de práctica clínica, y últimamente los estudios poblacionales, han demostrado que tienen una mayor eficacia (menos ictus y muerte) y seguridad (menos hemorra-gias intracraneales), así como un menor coste por paciente con FA. Esto es especialmente importante durante la pandemia de COVID-19, debido a que el uso preferente de ACOD de inicio y el paso de AVK a ACOD no solo disminuyen la posibilidad de contagios al evitarse los controles periódicos, sino que garantiza una calidad óptima de la anticoagulación.
Conflicto de interesesJ. Masjuan ha recibido honorarios por asesorías y conferencias con Bayer, Pfizer, BMS, Daichii Sankyo y Boehringer Ingelheim.
Á. Cequier Fillat ha recibido becas o ayudas institucionales para investigación de Abbott Vascular, Biomenco Spain, Biosensors International, Boston Scientific, Cordis, Medtronic, Orbus Neich y Sociedad Española de Cardiología, y honorarios por conferencias/consultorîas de Abbott Vascular, AstraZeneca, Amgen, Bayer, Biosensors International, Biotronik, Boehringer Ingelheim, Daiichi-Sankyo, Ferrer International, Medtronic, Sanofi y Terumo.
V. Expósito García no declara conflictos de intereses en relación con este artículo.
C. Suárez ha recibido honorarios como ponente y asesoramiento de Bayer, Pfeizer/BMS y Daiichi Sankyo.
I. Roldán Rabadán ha recibido honorarios por consultoría de Bayer y Boehringer Ingelheim y por ponencia de Bayer, BMS-Pfizer, Daiichi-Sankyo, Boehringer Ingelheim y AstraZeneca.
R. Freixa-Pamias ha recibido honorarios por ponencias de Bayer, Boehringer-Ingelheim, Daiichi Sankyo y Pfizer-BMS.
A.I. Pérez Cabeza ha recibido honorarios como asesor para Daiichi Sankyo, Bayer Hispania y Boehringer Ingelheim.
A. Valle Muñoz ha recibido honorarios por ponencias de Bayer, Boehringer-Ingelheim, Daiichi Sankyo y Pfizer-BMS.
I. Fernández Lozano ha participado en estudios clínicos patrocinados por Medtronic, Abbott, y Biotronik, ha participado en un Comité Asesor de Bayer durante 2020 y tiene becas para fellows patrocinadas por la SEC y la Fundación Interhospitalaria para la Investigación Cardiovascular.
AgradecimientosContent Ed Net (Madrid) proporcionó asistencia editorial en la redacción de este manuscrito, con financiación de Bayer Hispania.