Sr. Editor:
La asociación entre disfunción sinusal (DS) y síndrome de apnea-hipopnea del sueño (SAHS) es conocida desde hace años1. Recientemente, nuestro grupo confirmó una elevada prevalencia de SAHS en pacientes con DS2. Además, hay evidencias indirectas de la asociación entre la fibrilación auricular y el SAHS3, e incluso la reversión de bradiarritmias con ventilación nasal no invasiva4,5. Presentamos un caso clínico donde coexistían ambas enfermedades, y en el que el tratamiento del SAHS con ventilación nasal no invasiva (presión positiva continua en la vía respiratoria [CPAP]) consiguió revertir completamente la disfunción sinusal.
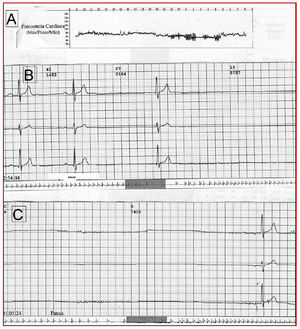
Se trata de un paciente de 52 años de edad, fumador, hipertenso y obeso, sin otros antecedentes de interés. Consulta a su cardiólogo por astenia intensa en el contexto de aumento ponderal de unos 15 kg en los últimos 6 meses. La exploración física era normal, salvo un índice de masa corporal de 39 y una bradicardia de 54 lat/min. El electrocardiograma (ECG) confirmó la bradicardia sinusal con un intervalo PR de 220 ms y un bloqueo de rama derecha. Se solicitó un estudio Holter que era concordante con DS, con una frecuencia cardiaca promedio de 51 lat/min, con un rango entre 31 y 86 lat/min, alguna salva de taquicardia auricular autolimitada y pausas diurnas de hasta 5,7 s y nocturnas de 7,4 s (fig. 1). El ecocardiograma era estrictamente normal, salvo por una discreta disfunción diastólica. Aportaba una ergometría, realizada hacía 18 meses por un dolor torácico atípico, en la que alcanzaron 13 equivalentes metabólicos (MET) y una frecuencia cardiaca máxima de 156 lat/min. Es remitido a nuestra unidad para implantación de marcapasos bicameral. El paciente, en el nuevo interrogatorio, negaba síncope o presíncope y fundamentalmente se quejaba de astenia y somnolencia diurna. Se le propuso la implantación de un marcapasos, dados los hallazgos del Holter, a pesar de no haber una concordancia directa entre los hallazgos y los síntomas, pero el paciente no aceptó. Ante la presencia de síntomas indicativos de SAHS, fue remitido a la unidad de sueño para descartar dicha enfermedad. Presentó un índice en la escala de somnolencia de Epworth de 11 y en la polisomnografía se observó un índice de apnea-hipopnea por hora (IAH) de 47, por lo que se concluyó que cumplía criterios de SAHS. Se inició tratamiento con CPAP a una presión de 12 cmH2O y se le recomendó una pérdida ponderal.
Fig. 1. En el panel superior (A) se observa la tendencia de la frecuencia cardiaca durante todo el registro, con un valor medio de 51 lat/min y un rango entre 31 y 86 lat/min. En el panel intermedio (B) se observa la pausa diurna de 5,7 s, y en el panel inferior (C) se observa la pausa nocturna de 7,4 s.
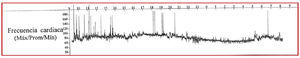
A los 3 meses de tratamiento con CPAP el paciente estaba completamente asintomático, tanto del punto de vista respiratorio como cardiológico. La frecuencia cardiaca basal era ahora de 72 lat/min y un nuevo Holter mostró ausencia de criterios de DS con frecuencia ventricular media de 66 lat/min, con un rango entre 48 y 110 lat/min (fig. 2). No se observan pausas diurnas ni nocturnas.
Fig. 2. Tendencia de frecuencia cardiaca del segundo Holter realizado a los 3 meses de iniciar tratamiento con CPAP. CPAP: presión positiva continua en la vía respiratoria.
El paciente ha sido seguido durante 2 años y continúa asintomático, con 2 nuevos registros Holter concordantes con el último descrito.
Este caso ilustra la estrecha relación que hay entre estas 2 enfermedades, no ya sólo por la alta prevalencia del SAHS en pacientes con disfunción sinusal demostrada por nuestro propio grupo2, sino también por la relación entre la arritmia más prevalente en la DS, la fibrilación auricular y el SAHS3.
La disminución de las bradiarritmias en pacientes con SAHS tratados con CPAP no es algo nuevo. Grimm et al4 demostraron su disminución tras el tratamiento con CPAP, y Simantirakis et al5 mostraron una reducción de todos los trastornos del ritmo detectados mediante Holter insertable en pacientes con SAHS a los 6 meses de ser tratados con CPAP. En este sentido, la relevancia de nuestro caso está en que desaparecen por completo los hallazgos de disfunción sinusal en el Holter con el tratamiento con CPAP, lo que hace innecesaria la implantación de un marcapasos.
Tal vez, resoluciones tan espectaculares como las de este caso sólo se den en la disfunción sinusal de poco tiempo de evolución, con poca repercusión eléctrica en la aurícula. De hecho, este paciente tenía una ergometría que demostraba una función sinusal normal un año y medio antes de la consulta a nuestra unidad. Es posible que en pacientes con SAHS de más larga evolución con mayor enfermedad eléctrica auricular la regresión, si es que se da, sólo sea parcial o requiera más tiempo de tratamiento con CPAP para que hubiera un remodelado eléctrico positivo.
Para finalizar, como recomendación práctica, en pacientes con DS asintomático valdría la pena investigar la posible coexistencia de SAHS, puesto que el tratamiento de éste puede hacer mejorar la DS y, así, evitar la implantación de marcapasos en el futuro.