Palabras clave
INTRODUCCIÓN
Siempre que sea técnicamente posible, la reparación valvular (RV) es el tratamiento quirúrgico de elección de la insuficiencia mitral (IM). Sus ventajas con respecto al reemplazo valvular derivan del menor empleo de material protésico, con lo que se reduce la incidencia de endocarditis y complicaciones tromboembólicas, y se puede evitar en muchos casos la anticoagulación crónica del paciente1-4. Por otra parte, al respetar el aparato subvalvular se preserva mejor la función ventricular izquierda postoperatoria4-6. Todo ello se ha traducido en un beneficio clínico en términos de supervivencia a largo plazo en pacientes con prolapso valvular mitral en los que se realiza RV con respecto a aquellos a los que se les implanta una prótesis, sin que esto se haga a costa de una mayor tasa de reoperación7. Asimismo, la RV ha demostrado ser superior al reemplazo valvular en valvulopatías no degenerativas de más riesgo quirúrgico, como la IM isquémica8,9 y la secundaria a miocardiopatía dilatada terminal10-12. En 1957, Lillehei et al13 realizaron la primera anuloplastia mitral abierta bajo circulación extracorpórea. Desde entonces se han descrito multitud de técnicas quirúrgicas reparadoras de la válvula mitral, lo que ha hecho posible que hoy día la mayoría de las IM no reumáticas sean susceptibles de reparación. El objetivo de este trabajo fue analizar los resultados a medio plazo en pacientes con IM crónica que se sometieron a RV en nuestro centro durante los últimos 8 años.
PACIENTES Y MÉTODO
Entre enero de 1997 y julio de 2004 hemos realizado 74 plastias mitrales de forma electiva en pacientes con IM crónica. La edad media de los pacientes fue de 60 ± 14 años (rango, 16-83 años) y el 59% (n = 44) eran varones. Antes de la cirugía, el 68% de los pacientes estaba en clase funcional III-IV de la New York Heart Association (NYHA) y el 27% en fibrilación auricular. La fracción de eyección ventricular izquierda (FEVI) media preoperatoria fue del 56%, pero el 16% de los pacientes (n = 12) tenía una disfunción ventricular severa (FEVI ¾ 39%). La etiología de la IM fue degenerativa en 37 (50%) casos, isquémica en 12 (16%), miocardiopatía hipertrófica obstructiva en 11 (15%), miocardiopatía dilatada en 6 (8%), secuelas de endocarditis en 4 (5%) y reumática en 4 (5%). El mecanismo fisiopatológico causante de la IM más frecuente fue el prolapso de velo posterior (n = 29, 39%), seguido de la IM central por dilatación de anillo o movimiento restrictivo de los velos valvulares (n = 22, 30%), movimiento sistólico anterior (n = 11, 15%), prolapso mixto de ambos velos (n = 6, 8%) y prolapso exclusivo del velo anterior (n = 6, 8%). El tipo de RV mitral realizado con mayor frecuencia fue la resección cuadrangular de velo posterior asociada con anuloplastia con anillo (n = 26, 35%). En 18 (24%) pacientes se empleó la técnica del «doble orificio» (Alfieri), que se realizó asociada a anuloplastia con anillo en 10 (56%) casos. En 18 (24%) casos se realizó una plastia del velo anterior: plicatura longitudinal (en 11 pacientes con miocardiopatía hipertrófica obstructiva refractaria, IM y movimiento sistólico anterior), implantación de neocuerdas de politetrafluorotetileno expandido (n = 3), resección triangular (n = 2), resección de verrugas y reparación con parche de pericardio (n = 1) y acortamiento de cuerdas (n = 1). En 50 (68%) pacientes se implantó un anillo parcialmente flexible (Carpentier-Edwards Physio®, Edwards Lifesciences LLC, Irvine, CA, Estados Unidos), en 15 (30%) de ellos como técnica única y en los otros 35 (70%) como complemento a otras técnicas. En 4 (5%) casos se practicó una anuloplastia tipo Wooler como alternativa al anillo. En 37 (50%) pacientes la RV se asoció con otro procedimiento quirúrgico: revascularización coronaria (n = 11), miectomía septal extendida (n = 11), reemplazo valvular aórtico (n = 7), plastia tricúspide (n = 4), plastia valvular aórtica (n = 1), cierre de defectos septales congénitos (n = 2) y reemplazo valvular aórtico más revascularización miocárdica (n = 1).
En todos los pacientes se realizó una ecocardiografía transesofágica intraoperatoria (pre-RV y post-RV) y una ecocardiografía transtorácica de control coincidiendo con la última revisión clínica, que se llevó a cabo en el momento en el que se detuvo el seguimiento. La comparación de las variables cuantitativas pre-RV y post-RV se realizó con la prueba de la t de Student para datos emparejados y el análisis de la supervivencia se llevó a cabo por el método de Kaplan-Meier.
RESULTADOS
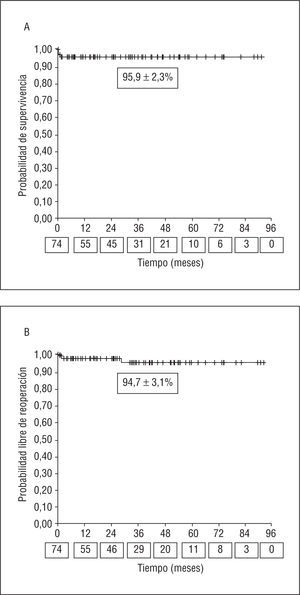
El seguimiento medio de los pacientes fue de 38 ± 22 meses. La comparación de los datos clínicos y ecocardiográficos preoperatorios y postoperatorios se refleja en la tabla 1. Tanto el grado de IM como el de disnea disminuyeron de forma significativa tras la RV. La FEVI se preservó poscirugía y el diámetro telediastólico del ventrículo izquierdo disminuyó. En 1 caso (1,3%), en el que se había realizado una resección cuadrangular de velo posterior asociada a anillo, hubo que reentrar en circulación extracorpórea por observarse en el ecocardiograma intraoperatorio una IM residual de grado 3, que se resolvió mediante la técnica del «doble orificio». No hemos tenido ningún caso de mortalidad operatoria. Un paciente (1,3%) fue reintervenido por hemorragia y 1 requirió balón de contrapulsación intraaórtico en el postoperatorio. Dos pacientes (2,7%) fallecieron en la fase hospitalaria (tabla 2). Tres pacientes (4%) han tenido que ser reoperados por reaparición de IM significativa (tabla 3). Uno de estos pacientes reintervenidos falleció tras el reemplazo valvular, siendo el único caso de mortalidad de la serie durante el seguimiento (1,3%). La supervivencia global y la supervivencia libre de reoperación fue del 95,9 ± 2,3% y del 94,7 ± 3,1% a los 3 años, respectivamente (fig. 1). En el momento de la última revisión clínica, el 75% de los pacientes no estaba recibiendo anticoagulantes. No ha habido ninguna complicación hemorrágica, tromboembólica ni infecciosa documentada durante el seguimiento, pero sí 2 casos de taquicardia ventricular que requirieron la implantación de un desfibrilador: 1 paciente con IM secundaria a miocardiopatía dilatada y FEVI del 40% y otro con un prolapso de velo posterior con antecedentes de síncope.
Fig. 1. Curvas de supervivencia de Kaplan-Meier. En la línea de abscisas, debajo del tiempo, se reflejan los pacientes en riesgo en cada intervalo de seguimiento. A: supervivencia global. B: supervivencia libre de reoperación.
DISCUSIÓN
La serie que presentamos carece de homogeneidad y es reducida en cuanto a número de pacientes y seguimiento, pero es reflejo de la realidad de la IM y la RV en nuestro ámbito. En España, la enfermedad reumática sigue siendo la causa más frecuente de IM, por lo que la proporción de válvulas mitrales reparadas es baja en comparación con los países anglosajones, en los que predomina la valvulopatía degenerativa. Por otra parte, la IM es una enfermedad tremendamente heterogénea desde el punto de vista etiológico, anatómico y funcional, lo que obliga al cirujano a estar familiarizado con una amplia gama de técnicas para tratar a cada paciente de forma individualizada y, a la vez, dificulta la reunión de enfermos con características similares.
En nuestra experiencia, la RV se ha mostrado como una opción quirúrgica eficaz para corregir la IM y posibilitar una significativa recuperación funcional de los pacientes. La mortalidad hospitalaria de la serie ha sido baja (2,7%), sobre todo si tenemos en cuenta que en casi el 50% de los casos la RV se asoció con otro tipo de cirugía y que un 16% de los pacientes tenía una depresión severa de la FEVI, circunstancias que se han asociado con un incremento del riesgo operatorio12,14. La nula incidencia de complicaciones tromboembólicas, hemorrágicas e infecciosas debe ser consecuencia del menor empleo de material protésico y del bajo porcentaje de pacientes anticoagulados después de los 3 meses post-RV (25%). Estos resultados están en consonancia con las grandes series de RV, que demuestran una menor incidencia de complicaciones y una mejor mortalidad hospitalaria con respecto al reemplazo valvular1-4.
El aparato subvalvular mitral contribuye a la optimización del estado inotrópico del ventrículo izquierdo, disminuyendo el estrés de pared y garantizando una adecuada geometría ventricular. Su conservación es esencial para el mantenimiento de la FEVI postoperatoria y la clave de los mejores resultados de la RV y el reemplazo con preservación de cuerdas con respecto al reemplazo convencional4-6. En nuestra serie, la FEVI se preservó tras la cirugía y, a juzgar por la reducción significativa del diámetro telediastólico del ventrículo izquierdo, durante el seguimiento se produjo una tendencia hacia la regresión del remodelado ventricular.
La supervivencia de la serie a medio plazo (del 95,9% a los 3 años) fue buena si tenemos en cuenta que, a pesar de que se trata de una serie de IM de etiología múltiple, los resultados están en la línea de los publicados en IM degenerativa por la Clínica Mayo (el 86% a los 5 años)7.
La probabilidad de reoperación por IM tras una RV es máxima tras la cirugía y posteriormente disminuye, para experimentar un ascenso lento y progresivo con los años3,15. Con las técnicas actuales, la durabilidad de la RV es igual o mayor que la de las prótesis4,7. Nosotros también hemos reoperado a más pacientes en los primeros 2 meses post-RV que de forma tardía. Cuando la reoperación ha sido precoz, la causa de la IM ha sido un problema técnico (dehiscencia del anillo), mientras que la recidiva tardía se debió a progresión de la enfermedad degenerativa. En 2 de los 3 casos reoperados, el prolapso afectaba al velo anterior, hecho habitual en las series amplias, en las que el prolapso anterior es un factor de riesgo independiente predictor de reoperación7,15. Aunque el seguimiento fue a medio plazo, la durabilidad de la reoperación ha sido buena, con un 94,7% de los pacientes libre de reintervención a los 3 años de la cirugía. La RV más duradera es la realizada en IM degenerativa y en los centros con más experiencia entre el 7 y el 11% de los pacientes reciben reemplazo valvular en los primeros 10 años tras la RV por recidiva de la IM3,7,15. Thourani et al4, en una serie de etiología combinada como la nuestra, presentaron una supervivencia libre de reoperación del 78% a los 10 años, superior incluso a la de la sustitución protésica.
CONCLUSIONES
La RV corrige adecuadamente el vicio valvular y facilita la recuperación funcional de los pacientes con IM crónica. Al respetar el aparato subvalvular, previene la disfunción sistólica posquirúrgica y tiende a revertir el remodelado ventricular. Su morbimortalidad hospitalaria es baja, evita las complicaciones propias de las prótesis y la supervivencia global y libre de reoperación a medio plazo es superior al 90%.
Correspondencia: Dr. E. Castedo.
Departamento de Cirugía Cardiovascular. Clínica Puerta de Hierro.
San Martín de Porres, 4. 28035 Madrid. España.
Correo electrónico: evaristocm@terra.es