Full English text available from: www.revespcardiol.org/en
Más de un tercio de los pacientes con infarto de miocardio con elevación de segmento ST (IAMCEST) tratados mediante intervención coronaria percutánea (ICP) tienen lesiones coronarias significativas en vasos diferentes de la arteria culpable del infarto1–3. Dichos pacientes tienen peor pronóstico, lo que incluye mayor riesgo de muerte, que se duplica en comparación con los pacientes que tienen afectado un solo vaso. Esta mortalidad superior puede deberse a diversos factores, como un peor perfil de riesgo clínico, con más diabetes e infartos previos, y una mayor incidencia de insuficiencia cardiaca, shock cardiogénico y complicaciones mecánicas1,2.
Desde hace muchos años se sabe que la ICP mejora los síntomas y reduce las tasas de revascularización respecto al tratamiento médico de los pacientes con enfermedad arterial coronaria. Lo que se ha establecido en menor medida es si la ICP reduce la incidencia de muerte o infarto de miocardio4. El artículo de Galvão Braga et al. publicado en Revista Española de Cardiología es un estudio observacional esclarecedor que evalúa si los pacientes con IAMCEST y enfermedad coronaria multivaso deberían someterse a revascularización del vaso culpable o a revascularización completa con ICP5. Su estudio indica que la revascularización completa mejora los resultados clínicos y reduce la mortalidad a largo plazo. Una de las fortalezas de ese estudio es el seguimiento de los pacientes a largo plazo, durante el cual es más probable que emerjan los beneficios de la revascularización completa.
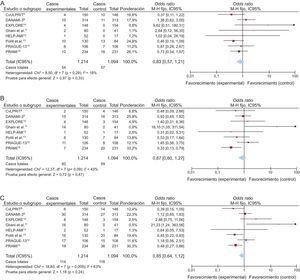
La cuestión es si el estudio de Galvão Braga et al. debería modificar nuestra práctica clínica o nuestra manera de opinar sobre la ICP de una lesión no culpable. El fundamento de la ICP de una lesión no culpable en pacientes con IAMCEST y enfermedad coronaria multivaso puede guardar relación con la rotura de la placa en el lugar de la lesión no culpable6. Algunos autores han argumentado que existe inflamación pancoronaria y que la ICP puede ayudar a estabilizar las lesiones no culpables, reducir la isquemia y mejorar la contractilidad miocárdica dependiente de dichas lesiones7. Aunque hay cierta evidencia que respalda estos mecanismos, la información procedente de ensayos aleatorizados es escasa. Hasta la fecha, únicamente 8 ensayos aleatorizados han comparado la ICP solo de las lesiones culpables y la revascularización completa en pacientes con IAMCEST y enfermedad multivaso (figura). Varios metanálisis han reflejado que la revascularización completa reduce la incidencia de eventos cardiovasculares adversos mayores, principalmente al reducir la necesidad de nuevos procedimientos de revascularización (urgentes, no urgentes o motivados por isquemia). No se ha demostrado claramente la reducción de la mortalidad o de los infartos de miocardio16–18. Aunque algunos ensayos individuales han apuntado a un efecto beneficioso en la incidencia de muerte o infarto de miocardio8–15, otros no han reflejado beneficio alguno en dichos resultados9,10,14.
Diagramas de Forest de las comparaciones de las tasas de muerte (A), infarto de miocardio (B) y los criterios de valoración compuestos de muerte o infarto de miocardio (C) en los pacientes asignados a revascularización completa («experimental») o revascularización del vaso culpable («control»). IC95%: intervalo de confianza del 95%.
Por lo tanto, el estudio observacional de Galvão Braga et al. resulta interesante, ya que indica que la técnica de revascularización completa en varias fases podría reducir los eventos cardiovasculares adversos mayores y, más importante, la mortalidad. Sin embargo, dado que se trata de un estudio monocéntrico, retrospectivo, no aleatorizado y observacional, con un número de pacientes relativamente pequeño, los hallazgos han de interpretarse con cautela5. Aunque estos datos pueden coincidir con la percepción de muchos de nosotros sobre el valor de la revascularización completa, se debería considerar los datos como una generación de hipótesis.
El ensayo COMPLETE, actualmente en fase de inscripción, ayudará a clarificar si se debería tratar solamente el vaso culpable o todas las estenosis coronarias significativas en este tipo de pacientes19. Este estudio cuenta con diversas características clave. En primer lugar, se ha diseñado con potencia estadística para detectar diferencias pequeñas, pero clínicamente importantes, en cuanto a eventos clínicos objetivos, incluidas la combinación de muerte cardiovascular o infarto de miocardio y la combinación de muerte cardiovascular, infarto de miocardio o revascularización justificada por isquemia (parámetros de valoración coprimarios). En segundo lugar, el seguimiento se realizará durante varios años, para detectar el potencial beneficio clínico a largo plazo de la revascularización completa. En tercer lugar, se trata de un ensayo contemporáneo con elevadas tasas de uso de fármacos antiplaquetarios de nueva generación, stents coronarios liberadores de fármacos y reserva fraccional de flujo en lesiones intermedias. Hasta que se conozcan los resultados del ensayo COMPLETE, se recomienda una atención individualizada de estos pacientes, optimizando el tratamiento médico y considerando los potenciales beneficios y riesgos de la ICP de la lesión no culpable para cada paciente.
CONFLICTO DE INTERESESNinguno.