Palabras clave
INTRODUCCION
Alrededor de un 6% de los IAM en los que se realiza coronariografía presenta coronarias normales. La etiología de estos cuadros es muy variada e incluye espasmo coronario, embolia coronaria, arteritis, traumatismos cardíacos, valvulopatía aórtica, discrasias sanguíneas y consumo de cocaína1.
Recientemente2 se ha publicado una serie de 88 pacientes japoneses que presentaban el síndrome de transient left ventricular apical ballooning o discinesia apical transitoria (DAT). Su epidemiología, factores desencadenantes, evolución clínica, electrocardiográfica y enzimática, así como la existencia de DAT junto con coronarias normales, son características que lo diferencian de los cuadros descritos con anterioridad. Aunque en Japón ya se habían descrito casos desde 19903, en otras zonas la incidencia es excepcional.
Dado que el rápido reconocimiento del síndrome puede modificar la conducta diagnóstica y terapéutica (evitar la trombólisis y realizar un cateterismo en la fase aguda), creemos útil presentar un caso típico atendido recientemente en nuestro centro. Asimismo, describimos una complicación embólica del síndrome de la que no existen precedentes en la bibliografía.
CASO CLINICO
Mujer de 65 años de edad, con hipertensión leve, fumadora de 20 cigarrillos/día hasta los 45 años, que acudió al servicio de urgencias de nuestro hospital refiriendo palpitaciones y náuseas tras una caída accidental con traumatismo craneal y en el codo derecho. En urgencias presentó opresión precordial de 3-4 min de duración.
En la exploración física destacaba una presión arterial de 134/74 mmHg, frecuencia cardíaca de 103 lat/min y hematoma postraumático en la región frontal derecha. En la analítica presentaba hemograma, función renal e iones dentro de los límites normales. La creatinfosfocinasa inicial fue de 222 U/l (normal, 24-170 U/l). La troponina I inicial fue de 11,8 μg/l (normal, hasta 0,4 μ/l). La radiografía de tórax fue normal.
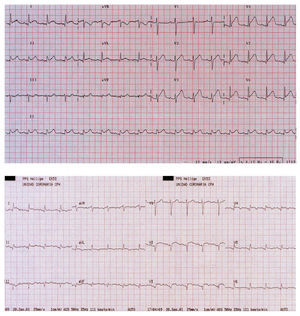
El ECG inicial, con dolor torácico, reveló (fig. 1A) elevación del segmento ST de 1-3 mm en V2-V6, I, aVL y II.
Fig. 1. A: ECG de la paciente a su llegada a urgencias. Obsérvese la elevación del segmento ST en derivaciones V2-V6. B: ECG de la paciente a las pocas horas del inicio del cuadro. Han aparecido ondas Q en V2-V6 y persiste la elevación del segmento ST.
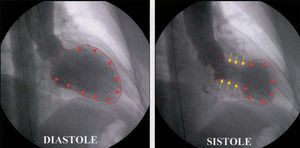
La paciente fue ingresada en la unidad coronaria, donde un ECG (fig. 1B) realizado horas más tarde puso de manifiesto ondas Q en la región anterolateral con elevación del segmento ST en V2-V5 y ondas Q en la cara inferior. Con el diagnóstico de necrosis anterolateral extensa de 6 h de evolución con contraindicación absoluta para tratamiento trombolítico, se decidió realizar coronariografía para intentar una angioplastia primaria. La prueba reveló un árbol coronario normal. La ventriculografía izquierda evidenció una amplia zona apical discinética con aspecto de aneurisma, con buena contractilidad de los segmentos basales y fracción de eyección global del 39% (fig. 2).
Fig. 2. Fotogramas en diástole y sístole de la ventriculografía izquierda de la paciente. Las puntas de flecha rojas marcan el contorno ventricular izquierdo en diástole y de la zona discinética apical en sístole. Las flechas amarillas indican zonas de contractilidad normal en sístole, correspondientes a las porciones basales del ventrículo izquierdo.
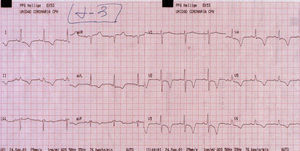
Se instauró tratamiento con antiagregantes, heparina sódica y captopril. La heparina se retiró por aumento de tamaño del hematoma frontal subcutáneo. La paciente no presentó nuevos episodios de dolor torácico ni clínica de insuficiencia cardíaca. La creatinfosfocinasa y la troponina I máximas fueron de 303 U/l y 31 μg/l, respectivamente. Inesperadamente, el ECG evolucionó (fig. 3) hacia la desaparición de las ondas Q y aparición de importante negativización de ondas T en V2-V6, con QT prolongado (520 ms). A los 7 días del ingreso, una ventriculografía isotópica puso de manifiesto una contractilidad normal, sin zonas de alteración de la motilidad regional.
Fig. 3. ECG de la paciente a los 4 días del ingreso; han desaparecido las ondas Q y se observan profundas ondas T negativas en V2-V6.
La paciente presentó un cuadro brusco de disminución del nivel de conciencia al quinto día del ingreso. La TC craneal evidenció un infarto isquémico agudo frontal izquierdo de pequeño tamaño. El Doppler de troncos supraaórticos fue sugestivo de embolia a arteria cerebral anterior izquierda. La arteriografía cerebral efectuada una semana después fue normal.
La paciente fue dada de alta tras 15 días de ingreso con tratamiento antiagregante y nitratos sublinguales, sin secuelas neurológicas, y sin que haya presentado incidencias clínicas en los 6 meses posteriores.
DISCUSION
En julio de 2001, Tsuchihashi et al2 publicaron el análisis retrospectivo de 88 pacientes japoneses, casi todos (86%) de sexo femenino, con un síndrome caracterizado por presencia de factores desencadenantes (estrés psíquico, enfermedad aguda o cirugía no cardíaca), disnea o molestias torácicas, alteraciones electrocardiográficas inicialmente idénticas a las del IAM convencional, mínima o ausente elevación de creatinfosfocinasa y troponina, coronarias normales y discinesia apical del ventrículo izquierdo que se normalizaba en pocos días.
La evolución electrocardiográfica fue diferente de la del IAM habitual, pues en la fase subaguda desaparecieron las ondas Q y aparecieron ondas T negativas muy prominentes.
Como sucedió en nuestra enferma, en el 73% de los casos de la serie original el cuadro estaba precedido de estrés psíquico, enfermedad aguda o cirugía no cardíaca. La fisiopatología de la DAT es desconocida, y se postula que puede estar mediada por aumento de la actividad simpática debido a la descarga masiva de catecolaminas4-6, como ocurre en las crisis del feocromocitoma y en la hemorragia subaracnoidea. En la fase aguda de la hemorragia subaracnoidea se han descrito anomalías en la contractilidad segmentaria sin evidencia de lesiones coronarias ni de vasoespasmo, con mejora en la fase crónica, como ocurre en el miocardio aturdido5.
Para algunos autores3, el mecanismo que lleva a la isquemia miocárdica podría ser un espasmo coronario transitorio y difuso. Rubio Caballero et al7 describieron un caso de angina variante tras la administración subcutánea de adrenalina, en el que las arterias coronarias epicárdicas eran angiográficamente normales, por lo que el cuadro fue atribuido a vasoespasmo. Sin embargo, en el artículo de Tsuchihashi et al2 sólo se produjo vasoespasmo en el 21% de los 48 pacientes con DAT en los que se realizó provocación farmacológica, lo que es un fuerte argumento en contra del vasoespasmo como base fisiopatológica de esta entidad.
En el artículo de Tsuchihashi et al se describen varias complicaciones asociadas a la DAT, entre las que se encuentran el edema agudo pulmonar (22%), el shock cardiogénico (15%) y las arritmias auriculares y ventriculares. Estas complicaciones suceden con mayor frecuencia en la DAT que en el IAM convencional8-10. Paradójicamente, el pronóstico a largo plazo del síndrome de DAT es más favorable, pues en la serie de 88 pacientes citada con anterioridad sólo se produjo un fallecimiento durante la fase hospitalaria y hubo un 2% de mortalidad tras un seguimiento medio superior al año2.
El infarto cerebral que presentó nuestra enferma no ha sido descrito anteriormente en asociación con este síndrome. Creemos suficientemente probado el origen embólico del mismo por sus características clínicas, así como por la arteriografía cerebral sin lesiones, datos típicos del Doppler de troncos supraaórticos y la excepcionalidad del vasoespasmo focal cerebral11, que podría invocarse como causa alternativa. Por otro lado, son bien conocidos los fenómenos tromboembólicos asociados a discinesias ventriculares izquierdas de origen isquémico12, generalmente en infartos transmurales anteriores con afección apical (que embolizan sobre todo en las primeras 2 semanas de evolución del infarto).
La escasez de descripciones de la DAT en nuestro medio podría hacer pensar que esta enfermedad no se da en nuestra población. Sin embargo, el hallazgo de un caso típico al poco tiempo de que el cuadro haya sido descrito como entidad independiente hace pensar en un posible infradiagnóstico de la entidad en países occidentales. Por ello, nos parece importante sugerir que, ante una sospecha de este síndrome (mujer con desencadenante típico y elevación del segmento ST), se debe realizar una coronariografía urgente para confirmar el diagnóstico y evitar los riesgos de una trombólisis innecesaria. Además, las implicaciones pronósticas y terapéuticas de la DAT difieren de las del IAM convencional y pueden llevar a un diferente manejo clínico.
Correspondencia: Dr. D.J. Roberto Peraira.
Servicio de Cardiología. Clínica Puerta de Hierro.
San Martín de Porres, 4. 28035 Madrid.
Correo electrónico: robertopereira@hotmail.com