Los pacientes con un patrón de Wolff-Parkinson-White (WPW) en el electrocardiograma (ECG) presentan un intervalo PR corto (< 120 ms), un complejo QRS ancho (> 100 ms) con una onda delta y un intervalo PJ normal. Los complejos QRS anchos pueden semejarse a un bloqueo de rama del haz (BRH). Además, la despolarización prematura del miocardio ventricular a través de una vía accesoria tiende a ocultar toda manifestación electrocardiográfica de un BRH. El síndrome de WPW no puede prolongar el intervalo PJ; en consecuencia, la prolongación del intervalo PJ es importante para el diagnóstico diferencial entre BRH y síndrome de WPW. Sin embargo, ¿un intervalo PJ normal podría descartar el BRH en presencia de un síndrome de WPW?
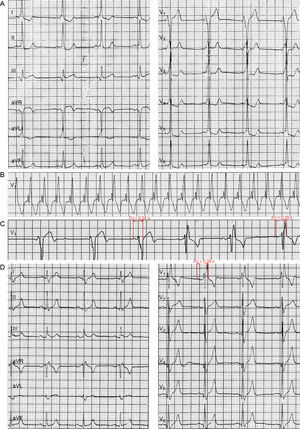
Un varón de 28 años de edad, con antecedentes de 3 años de crisis frecuentes de taquicardia, fue ingresado en nuestro hospital a causa de palpitaciones. El ECG reveló ritmo sinusal de aproximadamente 60 lpm, intervalo PR de 0,10 s y QRS de 0,14 s (con una onda delta), con un patrón rS en la derivación V1 que indicaba un síndrome de WPW tipo B (figura A). Un ECG aportado por el paciente mostraba una taquicardia de aproximadamente 160 lpm con complejos QRS anchos de morfología de bloqueo de rama derecha del haz (BRDH) (figuraB). El ECG al ingreso mostró un BRDH durante la intermitencia de la preexcitación (figura C). Se llevó a cabo estudio electrofisiológico y ablación con radiofrecuencia (la vía accesoria [VA] estaba situada a las nueve en el anillo tricuspídeo). El ECG obtenido tras la ablación mostró un BRDH con un intervalo PJ de 0,28 s (figura D).
El intervalo PJ corresponde al tiempo transcurrido desde el inicio de la onda P hasta el final del complejo QRS (designado con J por la inicial inglesa de junction [unión] entre el QRS y la onda T) en el ECG. Además, el intervalo PJ es igual a la suma del intervalo PR (el tiempo transcurrido desde el inicio de la despolarización auricular hasta el inicio de la despolarización ventricular) y el intervalo QRS (el tiempo de activación ventricular total), con un valor normal < 0,27 s. Se observa un intervalo PJ prolongado principalmente en los pacientes con bloqueo auriculoventricular (BAV) de primer grado o un BRH. El diagnóstico de BAV de primer grado suele basarse en un intervalo PR prolongado1. De igual modo, el BRH se diagnostica a menudo por la morfología y la duración del QRS. Por consiguiente, no se suele tener en cuenta el intervalo PJ en el análisis habitual del ECG. Sin embargo, el BAV o el BRH suele quedar oculto por la conducción anterógrada de la VA en el síndrome de preexcitación. Así pues, el diagnóstico de un WPW que coexiste con un BAV o un BRH no puede hacerse a partir de la relación entre ondas P y complejos QRS y la morfología del complejo QRS2,3. Durante este tiempo, el análisis del intervalo PJ es más importante. En los síndromes de WPW, el intervalo PJ es normal. Por lo tanto, la prolongación del intervalo PJ es importante para el diagnóstico diferencial entre BRH y síndrome de WPW. Además, estudios recientes han confirmado que la prolongación del intervalo PJ fue una clave diagnóstica para determinar la presencia de un síndrome de WPW coexistente con un BAV o un BRH4–6: a) el intervalo PJ está prolongado durante el ritmo sinusal y el complejo QRS tiene un patrón de BRH en presencia de una taquicardia por reentrada auriculoventricular que puede descartar un BAV de tercer grado, lo cual indica un síndrome de WPW que coexiste con un BRH; b) el intervalo PJ está prolongado durante el ritmo sinusal y se observa un complejo QRS estrecho (que descarta el BRH) en presencia de una reentrada auriculoventricular, lo cual indica un síndrome de WPW acompañado de un BAV de primer grado en la vía de His-Purkinje normal, y c) el intervalo PJ está prolongado durante el ritmo sinusal y el complejo QRS es de preexcitación plena de manera uniforme (igual que en el latido sinusal conducido) durante la fibrilación auricular (no puede inducirse una reentrada auriculoventricular), lo cual indica un síndrome de WPW que coexiste con un BAV de tercer grado en la vía de His-Purkinje normal. En nuestro caso, la asociación de síndrome de WPW tipo B y BRDH (con un intervalo PJ de 0,28 s después de la ablación) se demostró mediante un ECG ambulatorio, estudio electrofisiológico y ablación de radiofrecuencia. Sin embargo, el intervalo PJ era de tan solo 0,24 s y el patrón de BRDH quedaba oculto en presencia de una preexcitación ventricular homolateral. El mecanismo es el siguiente: cuando la VA se encuentra en el mismo lado que el ventrículo con la rama del haz bloqueada, el ventrículo homolateral sufre una despolarización prematura por la conducción anterógrada de la VA, las características electrocardiográficas de BRH quedan ocultas, y el tiempo de despolarización ventricular total a través de la vía de His-Purkinje normal se reduce, lo cual explica que el intervalo PJ sea normal. Las observaciones presentadas en este artículo indican que los clínicos deben medir el intervalo PJ antes de la ablación de la VA en los pacientes con síndrome de WPW. Se observa con frecuencia un intervalo PJ prolongado en las siguientes situaciones: a) cuando la VA se encuentra en el lado contralateral al del ventrículo con la rama del haz bloqueada, y b) en los pacientes con BAV. Cuando el intervalo PJ está prolongado, se debe analizar con mayor detalle la región del bloqueo según las características electrocardiográficas de la taquicardia; cuando el intervalo PJ es normal y el complejo QRS tiene un patrón de BRH homolateral de la VA durante la reentrada auriculoventricular (sobre todo cuando la frecuencia cardiaca es < 150 lpm), los clínicos deben considerar la posibilidad de que haya un BRH e informar al paciente y sus familiares de las manifestaciones clínicas.