Palabras clave
INTRODUCCIÓN
Según los datos publicados, aproximadamente un 5-15% de los pacientes con transposición de grandes vasos presentan arterias coronarias que se originan de un solo seno aórtico (ACSS). Esta anatomía se ha relacionado con un elevado riesgo operatorio por la dificultad para transferir las coronarias a la neoaorta sin distorsionarlas1-5.
La técnica de transferencia debe individualizarse en función de la disposición y la relación del tramo inicial de las coronarias con los grandes vasos. Las ACSS pueden tener un único ostium (coronaria única) o tratarse de dos coronarias independientes. Generalmente se originan del seno 2 (posterior derecho). Con frecuencia el curso epicárdico es inusual y la coronaria izquierda puede tener un trayecto intramural, lo que aumenta el riesgo de lesionarla4.
En las ACSS con ostium único las tres coronarias salen de un tronco común hacia el mismo lado de la aorta y, normalmente, no discurre ninguna de ellas entre las raíces aórtica y pulmonar. Esto permite transferirlas en un solo botón, mediante técnica de trap-door, con excelentes resultados6.
La transferencia en los pacientes con dos coronarias separadas que se originan de un único seno es más complicada, ya que una de las coronarias cruza entre pulmonar y aorta, con frecuencia con un trayecto intramural, de forma que abrazan la raíz pulmonar e impiden rotar el botón coronario para reimplantarlo en la neoaorta. Este subgrupo de pacientes es el que tiene la mayor mortalidad4. En ocasiones, si la distancia entre los ostia es suficiente, se pueden separar las coronarias para reimplantarlas de forma independiente siguiendo
la técnica habitual7. En el resto de los casos, la técnica de flap aortocoronario ofrece excelentes resultados, incluso en pacientes con trayecto intramural de la coronaria izquierda6,8,9.MÉTODOS
Presentamos los 3 casos de transposición de grandes arterias con ACSS y coronarias separadas intervenidos en el Servicio de CCV del Hospital Reina Sofía de Córdoba desde 2001. Los datos preoperatorios y postoperatorios de los pacientes aparecen en la tabla 1. En el primer paciente se reimplantó cada coronaria de forma independiente siguiendo la técnica habitual, mientras que en los dos siguientes se empleó la técnica de flap aortocoronario.
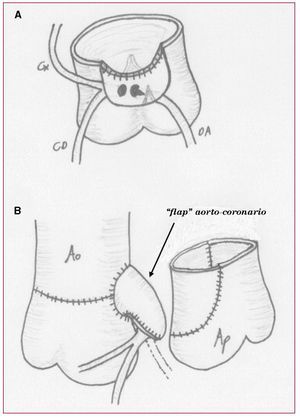
Para la realización del flap aortocoronario se disecó el origen de las coronarias en un único «botón» amplio, evitando lesionar la coronaria izquierda en el trayecto intramural. Para esto es necesario desinsertar la comisura posterior de la válvula aórtica. Si hay estenosis del ostium de la coronaria intramural, se corrige resecando una cuña del tejido de la pared aórtica que forma el borde del orificio, de acuerdo con la técnica de Mee7. La parte superior del botón coronario se sutura a la zona anterior de la raíz neoaórtica, sin rotar las coronarias, y la cara anterior de la conexión se reconstruye con pericardio del propio paciente (fig. 1).
Fig. 1. Técnica quirúrgica en el caso 3. A: preparación del botón coronario que se sutura al borde superior de la neoaorta sin rotar ni desplazar las coronarias. Se aprecia la zona de desinserción de la comisura aórtica y la ampliación del ostium coronario izquierdo. B: aspecto del flap aortocoronario (flecha), después de completar la conexión con pericardio del propio paciente, y su relación con la raíz pulmonar. Ao: aorta; Ap: arteria pulmonar; CD: coronaria derecha; Cx: circunfleja; DA: descendente anterior.
RESULTADOS
En el primer caso, con un ostium para DA-Cx y otro para CD (2LCx-R), se realizó transferencia de cada ostium coronario de forma independiente de la neoaorta. Presentó disfunción ventricular isquémica severa que impidió la desconexión de la CEC, a pesar de que se intentó revascularizar la coronaria izquierda mediante bypass de mamaria.
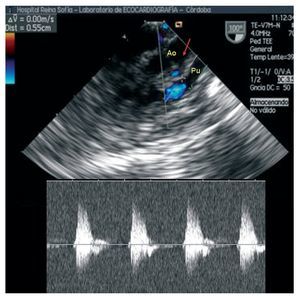
En los otros dos casos, que presentaban un ostium común para CD-Cx y salida intramural de DA (2L-CxR), se realizó la transferencia de las coronarias mediante flap aortocoronario, y evolucionaron de forma favorable. El paciente con cierre de CIV precisó implantación de marcapasos definitivo DDD epicárdico por toracotomía izquierda por bloqueo auriculoventricular postoperatorio persistente. En los ecocardiogramas postoperatorios y de seguimiento de los casos 2 y 3, se observa una función biventricular normal y flujo normal por la conexión aortocoronaria (fig. 2). No se realizó control angiográfico.
Fig. 2. Imagen ecográfica, con técnica transesofágica, de la conexión aortocoronaria entre la raíz aórtica y la pulmonar (flecha) en el paciente 3. Por Doppler pulsado, se registra flujo sistólico proveniente de la aorta, de características normales, en el flap aortocoronario.
DISCUSIÓN
La principal causa de mortalidad precoz en el switch arterial es la isquemia miocárdica en relación con problemas técnicos en la reimplantación coronaria. El origen de las coronarias de un único seno aórtico es un importante factor de riesgo, pese al desarrollo de técnicas específicas para estos casos. Además, estos pacientes presentan con frecuencia coronarias con recorridos epicárdicos inusuales y trayectos intramurales que hacen la transferencia de las coronarias aún más arriesgada.
Aunque en el pasado algunos autores recomendaran tratar estos casos con técnicas de corrección fisiológica (switch auricular)10, actualmente se acepta que todos los patrones coronarios pueden ser transferidos con un riesgo aceptable si se emplea la técnica apropiada11. No obstante, el metaanálisis publicado por Pasquali et al4 demuestra que la existencia de una coronaria única (odds ratio [OR] = 2,9) y, especialmente, la coronaria intramural (OR = 6,5) han persistido como factores de riesgo las últimas dos décadas. En este último grupo se incluye cualquier patrón con coronarias que cruzan entre los grandes vasos, lo que equivale a lo que hemos denominado «coronarias separadas que se originan de un único seno aórtico».
Se han descrito numerosas técnicas para la reimplantación de las coronarias en los pacientes con ACSS. En los casos en que el recorrido inicial de las coronarias no abraza la raíz pulmonar, cuando hay una coronaria única, la técnica de trap-door ofrece excelentes resultados6. Algunos autores recomiendan el empleo de parches de pericardio en la reimplantación de estas coronarias12.
Cuando hay dos coronarias independientes, una de las coronarias (normalmente la izquierda) discurre entre la aorta y la pulmonar, con frecuencia con un trayecto intramural, abrazando la raíz pulmonar. En estos casos hay, básicamente, dos técnicas de transferencia de las coronarias13:
- Separar las coronarias y transferirlas de forma independiente siguiendo la técnica habitual.
- Mantener la disposición de las coronarias dejando un único botón y creando una conexión paraaórtica, directamente8 o mediante un parche de pericardio (Quaegebeur JM; comunicación personal en 1992).
El principal problema de separar los botones coronarios es la escasez de tejido para realizar la sutura sin que quede estenosis del ostium. Aunque algunos autores refieren buenos resultados7, otros han tenido frecuentes complicaciones coronarias, como en el primero de nuestros casos6.
El flap aortocoronario evita rotar el botón aórtico que incluye el origen de las dos coronarias y reduce el riesgo de que se distorsionen, pero existe el peligro de compresión de la conexión aortocoronaria entre la aorta y la pulmonar. Este riesgo es bajo si se movilizan adecuadamente las arterias pulmonares, pero puede ser necesario desplazar la anastomosis pulmonar distal hacia la arteria pulmonar derecha o la izquierda. Otro motivo de preocupación con esta técnica es la posibilidad de que la retracción o degeneración del parche de pericardio obstruya el flujo coronario.
Se han descrito diferentes técnicas manteniendo las coronarias in situ, con un túnel intrapulmonar con pericardio que conecta la coronaria a una «ventana aortopulmonar»14 o mediante colgajos de pared aórtica que crean una conexión aortocoronaria en el interior de la raíz neopulmonar15-17, pero la experiencia con ellas es escasa.
En nuestra serie el resultado ha sido satisfactorio en los dos casos tratados con la técnica de flap aortocoronario, mientras que el paciente en que se intentó transferir las coronarias de forma independiente falleció por isquemia miocárdica. Por lo tanto, consideramos más segura la transferencia de las coronarias separadas que se originan de un solo seno mediante un único botón, salvo casos excepcionales con suficiente distancia entre los ostia coronarios.
Full English text available from: www.revespcardiol.org
Correspondencia: Dr. C.M. Merino Cejas.
Martín de Saavedra, 9. 14012 Córdoba. España.
Correo electrónico: cmmerinomjmolina@hotmail.com
Recibido el 29 de noviembre de 2007.
Aceptado para su publicación el 11 de febrero de 2008.