La hipercolesterolemia continúa siendo una comorbilidad frecuente y relevante en receptores de trasplante cardiaco (TxC) y se asocia con un incremento del riesgo cardiovascular y aparición de enfermedad vascular del injerto (EVI)1. Se ha demostrado que el tratamiento con estatinas en este grupo de pacientes reduce significativamente la incidencia de rechazo agudo del injerto y EVI, así como un incremento de la supervivencia, beneficios atribuibles no solo a la reducción de la concentración plasmática de colesterol, sino también a sus efectos inmunomoduladores2. Por ello, la guía de práctica clínica recomienda su uso prolongado para todo receptor de TxC, independientemente del valor de colesterol unido a lipoproteínas de baja densidad (cLDL)3.
La proproteína convertasa subtilisina/kexina tipo 9 (PCSK9) se une de forma selectiva a los receptores de cLDL ubicados en la membrana de los hepatocitos y favorece su degradación, lo que causa un incremento indirecto de las concentraciones plasmáticas de cLDL. Los inhibidores de la PCSK9 (iPCSK9) alirocumab y evolucumab son anticuerpos monoclonales que bloquean la actividad de esta proteína y se ha demostrado que reducen significativamente el cLDL y el riesgo de eventos cardiovaculares4. La característica añadida de que no implica en su metabolismo al citocromo P450 ni a ciertos transportadores hepáticos como el OATPC, con papeles fundamentales en el proceso de degradación de las estatinas y los fármacos inmunosupresores habitualmente utilizados, reduce drásticamente la probabilidad de interacciones farmacológicas y de aparición de efectos secundarios. Todo ello hace de este grupo farmacológico una interesante alternativa terapéutica para el tratamiento de la hipercolesterolemia en receptores de TxC, si bien actualmente la evidencia sobre su seguridad y su eficacia en esta población es muy escasa.
Se presenta una serie de 5 pacientes receptores de TxC que iniciaron un iPCSK9 por tener el cLDL > 100mg/dl a pesar del tratamiento con ezetimiba y, en caso de tolerancia, la dosis máxima de alguna estatina, siguiendo la indicación establecida en el informe de posicionamiento terapéutico del Ministerio de Sanidad, Consumo y Bienestar Social del Gobierno de España. Todos eran varones, con una media de edad de 58,8 ± 8 años y una media de evolución tras el TxC de 13 ± 5,2 años. En todos los pacientes, el régimen inmunosupresor estaba compuesto por 3 fármacos y en 3 (pacientes 3, 4 y 5) se había demostrado previamente la presencia de EVI. Los pacientes 1, 2 y 5 recibían una combinación de rosuvastatina 40mg/día y ezetimiba 10mg/día; el paciente 3 exclusivamente ezetimiba 10mg/día debido al antecedente de toxicidad hepática y muscular con diferentes estatinas, y el paciente 4, una combinación de pitavastatina 4mg/día y ezetimiba 10mg/día tras haber presentado toxicidad muscular con otras estatinas de mayor potencia (tabla 1).
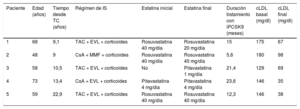
Características basales y evolución de las cifras de cLDL de los receptores de TxC en tratamiento con un iPCSK9 (alirocumab 75mg/14 días)
| Paciente | Edad (años) | Tiempo desde TC (años) | Régimen de IS | Estatina inicial | Estatina final | Duración tratamiento con iPCSK9 (meses) | cLDL basal (mg/dl) | cLDL final (mg/dl) |
|---|---|---|---|---|---|---|---|---|
| 1 | 68 | 9,1 | TAC + EVL + corticoides | Rosuvastatina 40 mg/día | Rosuvastatina 20 mg/día | 15 | 175 | 67 |
| 2 | 48 | 9 | CsA + MMF + corticoides | Rosuvastatina 40 mg/día | Rosuvastatina 40 mg/día | 5,6 | 180 | 98 |
| 3 | 58 | 10,5 | TAC + EVL + corticoides | No | Pitavastatina 1 mg/día | 21,4 | 129 | 69 |
| 4 | 73 | 13,4 | CsA + EVL + corticoides | Pitavastatina 4 mg/día | Pitavastatina 4 mg/día | 23,6 | 146 | 35 |
| 5 | 59 | 22,9 | TAC + EVL + corticoides | Rosuvastatina 40 mg/día | Rosuvastatina 40 mg/día | 12,3 | 146 | 38 |
CsA: ciclosporina A; c-LDL: colesterol ligado a lipoproteínas de baja densidad; EVL: everolimus; IS: inmunosupresión; iPCSK9: inhibidor de la proteína convertasa subtilisina/kexina tipo 9; TAC: tacrolimus; TxC: trasplante cardiaco.
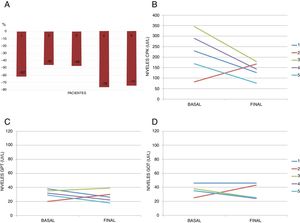
El iPCSK9 utilizado en todos los pacientes fue alirocumab 75mg/14 días por vía subcutánea durante una media de 15,6 ± 6,5 meses. Los valores basales medios de colesterol total, cLDL, colesterol unido a lipoproteínas de alta densidad (cHDL) y triglicéridos eran de 262 ± 21, 155 ± 19, 60 ± 14 y 227 ± 41mg/dl respectivamente, que pasaron a 150 ± 33, 61 ± 23, 58 ± 19 y 153 ± 63mg/dl al final del seguimiento. Todos los pacientes alcanzaron el objetivo de cLDL < 100mg/dl, con reducciones porcentuales entre el 45 y el 76% (figura 1).
A: porcentaje de reducción del colesterol unido a lipoproteínas de baja densidad tras el inicio de tratamiento con un inhibidor de la proproteína convertasa subtilisina/kexina tipo 9 (iPCSK9) (alirocumab 75mg/14 días). B-D: evolución de las cifras de creatincinasa (CPK), transaminasa glutamicopirúvica (GPT) y transaminasa glutámico-oxalacética (GOT) (basal y final de seguimiento) durante el tratamiento con el iPCSK9.
El uso del fármaco no se relacionó con la aparición de efectos secundarios específicos, como reacciones locales en la zona de inyección o prurito. Tampoco se detectaron alteraciones en el perfil hepático o en los valores de creatincinasa. Ningún paciente presentó fluctuaciones inexplicadas en las concentraciones sanguíneas de los fármacos inmunosupresores, episodios de rechazo del injerto ni infecciones. Solo hubo una interrupción del tratamiento por voluntad propia (paciente 2). El paciente 3 presentó 2 infartos agudos de miocardio sin onda Q a los 2 y a los 7 meses del inicio del iPCSK9, y un ictus isquémico a los 12 meses. Hay que destacar que 3 años antes había ingresado por angina inestable, en la coronariografía presentó EVI con afección de un vaso, que fue revascularizado. Además, desde el inicio de alirocumab 75mg/14 días, el paciente se mantuvo únicamente con ezetimiba 10mg/día por intolerancia a las estatinas, y persistieron las cifras de cLDL > 100mg/dl hasta el tercer evento cardiovascular. En ese momento se decidió iniciar pitavastatina 1mg/día, lo que permitió alcanzar el objetivo de cLDL < 100mg/dl transcurridos 4 meses de tratamiento, con buena tolerancia y ausencia de nuevos eventos adversos.
En resumen, se presenta la primera serie en nuestro país de pacientes receptores de TxC en tratamiento con un iPCSK9. Hasta la fecha solo se han publicado 2 series similares, una con 6 pacientes con un seguimiento medio de 9 meses5, y otra con 10 pacientes con un seguimiento medio de 10 meses6. Nuestra serie aporta un tiempo de seguimiento más prolongado (cercano a los 16 meses).
Estos resultados indican la potencial eficacia y seguridad de los iPCSK9 para el tratamiento de la hipercolesterolemia en receptores de TxC, si bien se necesitan estudios de mayores tamaño muestral y seguimiento que ratifiquen esta hipótesis y evalúen su efecto en términos de morbimortalidad cardiovascular.
FINANCIACIÓNTrabajo cofinanciado con Fondos Europeos de Desarrollo Regional (FEDER), a través del Centro de Investigación Biomédica en Red Enfermedades Cardiovasculares (CIBERCV), Instituto de Salud Carlos III, Madrid, España.