Los pacientes portadores de desfibrilador automático implantable no están libres de presentar urgencias médicas en relación con el dispositivo o sin relación con él. Todo el personal sanitario debería estar familiarizado con el tratamiento de esas potenciales urgencias. Todo paciente que acuda al servicio de urgencias con algún problema clínico en relación con el dispositivo debe ser atendido con diligencia y prontitud, puesto que algunas urgencias son potencialmente malignas. Las terapias apropiadas (taquiarritmias ventriculares tratadas por el dispositivo) y las inapropiadas (terapias en ausencia de taquiarritmias ventriculares), cuando se agrupan en racimos, producen una entidad clínica conocida como descargas múltiples, que es la causa más frecuente de atención urgente y, por ende, de rehospitalización. La insuficiencia cardiaca congestiva constituye otro motivo habitual de atención urgente. No debemos olvidar que la causa de los eventos clínicos puede estar producida o favorecida por el dispositivo.
Palabras clave
cardioversión eléctrica externa.
desfibrilador automático implantable.
estimulación antitaquicardia.
fibrilación ventricular.
taquicardia ventricular.
servicio de urgencia hospitalario.
El desfibrilador automático implantable (DAI) es un dispositivo empleado para tratar a pacientes con arritmias ventriculares o con alto riesgo de experimentarlas.
Los pacientes portadores de DAI pueden presentar eventos clínicos que motiven su asistencia en los servicios de urgencias hospitalarios (SUH) y de cuidados críticos y servicios de cardiología. Dichos eventos pueden guardar relación con el DAI, con la cardiopatía que presentan (angina, disnea, ictus, arritmias, etc.) o no tener relación alguna con el DAI o la cardiopatía (fracturas, heridas, infecciones, etc.)1.
El tratamiento de estos pacientes no es exclusividad de los electrofisiólogos y todos los médicos relacionados con las urgencias cardiovasculares deberían tener información sobre las particularidades de estos dispositivos2,3. Recientemente, el Grupo de Trabajo de DAI de la Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología (SEA-SEC) y el Grupo de Trabajo de Arritmias de la Sociedad Española de Medicina de Urgencias y Emergencias (GTA-SEMES) han publicado un documento de consenso en el que se detallan de manera pormenorizada las potenciales urgencias relacionadas con el DAI4.
EPIDEMIOLOGÍANo hay información detallada acerca de la prevalencia de las urgencias relacionadas con el dispositivo. Actualmente está en marcha un registro patrocinado por la SEA-SEC y el GTA-SEMES sobre la frecuentación de estos pacientes en los SUH de nuestro país (GEDAIUR: Grupo de Estudio del DAI en Urgencias).
La proporción de pacientes portadores de DAI que presentan reingreso hospitalario tras el implante, en un período de 19-25 meses de seguimiento medio, es del 43-54%5-7. La causa más frecuente son las arritmias cardiacas, fundamentalmente las descargas múltiples en presencia de arritmias ventriculares. La insuficiencia cardiaca congestiva (ICC) constituye otro motivo frecuente de reingreso hospitalario.
EVALUACIÓN GENERAL DE LOS PACIENTES PORTADORES DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLEEl portador de DAI que acude a SUH con clínica relacionada con la función del dispositivo debería ser atendido como un paciente con un problema clínico potencialmente grave, valorado en un tiempo breve y ubicado en el área de cuidados críticos que disponga de control electrocardiográfico continuo y material de reanimación cardiopulmonar (RCP) avanzada.
La historia clínica y la exploración física, como en cualquier ámbito de la medicina, son cruciales. Los síntomas arrítmicos varían desde las palpitaciones hasta la parada cardiaca. El síncope debe ser detallado con profundidad para catalogarlo como cardiogénico o no, diagnóstico que es posible con la anamnesis. Es necesario aclarar situaciones previas determinantes: inicio de terapia con fármacos antiarrítmicos o diuréticos, trabajo con dispositivos eléctricos, accidentes o traumatismos recientes, etc. La exploración física debe incorporar la inspección de la zona del implante para descartar el decúbito o la exteriorización, sin olvidar la situación hemodinámica ni los signos de ICC.
Las exploraciones complementarias básicas deberían incluir la toma de la temperatura, el electrocardiograma (ECG) de 12 derivaciones, ya que puede dar el diagnóstico de arritmias cardiacas o mostrar signos indicativos de isquemia miocárdica aguda, las alteraciones electrolíticas o la toxicidad por fármacos u orientarnos al diagnóstico de disfunción del DAI (la presencia de bloqueo de rama izquierda en el ECG basal puede ser indicativa de un mal funcionamiento de un DAI resincronizador). Las descargas pueden producir elevaciones o descensos del segmento ST y no deben ser interpretadas necesariamente como signos definitivos de isquemia miocárdica. Debemos descartar hipopotasemia e hipomagnesemia, determinantes en la provocación de arritmias cardiacas. Las determinaciones de las enzimas cardiacas deben ser interpretadas con cautela y su elevación no siempre es expresión de un infarto agudo de miocardio. La radiografía de tórax puede poner de manifiesto una alteración en la integridad y la posición del electrodo.
Interrogación del desfibrilador automático implantableMediante un programador específico podemos obtener información sobre la arritmia que ha generado las descargas, la integridad del electrodo y el estado de la batería. Nos informa de la programación de las terapias antitaquicardia y antibradicardia. La interrogación debería hacerse lo antes posible en la unidad de arritmias responsable.
Cardioversión y desfibrilación en pacientes portadores de desfibrilador automático implantableLos DAI disponen de circuitos protegidos contra descargas eléctricas externas. No obstante, los choques externos pueden dañar el sistema. Hay recomendaciones específicas para llevar a cabo estas técnicas sin que el DAI resulte afectado8. En general, la posición anteroposterior (con o sin parches) es la más segura y efectiva, al distanciar la pala del desfibrilador externo del DAI. Es obvio que, en situaciones de emergencia, es difícil seguir dichas recomendaciones; por ello, siempre que se realiza una cardioversión eléctrica externa (CVE) o una desfibrilación urgente es imperativo realizar una revisión de la programación del DAI y de algunos parámetros (umbrales de detección y estimulación). Los umbrales de desfibrilación externa pueden estar elevados cuando hay electrodos o parches subcutáneos en la región apical9.
La CVE electiva puede realizarse con un dispositivo externo o utilizando la desfibrilación interna del DAI. En ambas situaciones, debería ser la unidad de arritmias la que dirigiese la terapia, ya que hay que valorar el umbral de estimulación y la detección antes y programar, si es necesario, unos parámetros de estimulación de seguridad, sobre todo si el paciente depende del marcapasos.
Parada cardiaca en portadores de desfibrilador automático implantableLa incidencia de muerte súbita en pacientes portadores de DAI es < 5%10. La causa más frecuente es la disociación electromecánica (primaria o poschoque), seguida de las arritmias ventriculares refractarias a los choques11.
Interacciones con técnicas diagnósticasLos campos eléctricos o radiaciones electromagnéticas pueden interferir con el funcionamiento del DAI con consecuencias variables: descargas inapropiadas, activación de estimulación antitaquicardia, falta de detección de arritmias ventriculares, inhibición de la estimulación antibradicardia, calentamiento excesivo del electrodo con daño al miocardio, alteración de los parámetros programados y daño permanente del dispositivo. Muchos procedimientos diagnósticos y terapéuticos implican fuentes de radiación electromagnética: resonancia magnética, bisturí eléctrico, equipos de diatermia, estimuladores eléctricos transcutáneos («TENS») o medulares y ablación con radiofrecuencia. Los pacientes dependientes de estimulación permanente requerirán la implantación de un electrodo transitorio en procedimientos que impliquen el uso de fuentes electromagnéticas. Las radiaciones ionizantes de las técnicas de rayos X y tomografía computarizada, los ultrasonidos de las exploraciones ecográficas y las técnicas de medicina nuclear carecen de influencia sobre los DAI. Antes de realizar procedimientos endoscópicos o quirúrgicos que impliquen electrocauterio se debe desactivar la detección de taquiarritmias y reactivar dicha función tras finalizar el procedimiento.
URGENCIAS ARRÍTMICASDescargas ocasionales del desfibrilador automático implantableMuchos de los pacientes portadores de DAI presentarán durante su vida al menos una descarga, tanto si la indicación fue por prevención secundaria como primaria. La primera descarga suele ser el primer contacto del paciente con las terapias del DAI, ya que la mayoría de las terapias de estimulación antitaquicardia (EAT) suelen ser silentes para el paciente12.
Descargas múltiples del desfibrilador automático implantableConstituyen la causa más frecuente de reingreso hospitalario6,7 y, probablemente, la de atención en los SUH1. A menudo se producen agrupadas en racimos, con períodos relativamente largos sin descargas.
Se definen como la incidencia de 3 o más descargas en un período ≤ 24h1. Pueden ser debidas a terapias apropiadas (estimulación antitaquicardia y/o choque liberadas en presencia de arritmias ventriculares [TV o FV]), o a terapias inapropiadas (terapias liberadas en ausencia de arritmias ventriculares, bien por arritmias supraventriculares —lo más frecuente—, o bien por fallos de detección del dispositivo).
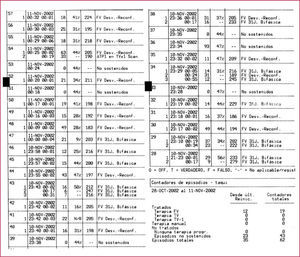
Descargas múltiples por terapias apropiadasEsta situación puede ser debida a un único episodio que precisa varios choques para su terminación, o bien ser debido a varios episodios, separados entre sí por intervalos sin arritmia, que precisan al menos un choque para ser suprimidos (fig. 1).
Ejemplo de tormenta eléctrica recogida de un histórico de terapias entre los días 10 y 11 de noviembre. Se registran 15 descargas de 31 julios en 10 episodios de arritmias ventriculares en zona de fibrilación ventricular. Obsérvese que 5 episodios precisan más de una desfibrilación.
FV: fibrilación ventricular; TV: taquicardia ventricular; Desv.: terapia desviada; Reconf.: reconfirmación.
La necesidad de 2 o más choques (≥ 10J cada uno) para tratar un único episodio de arritmia ventricular se define como «descarga múltiple consecutiva»13-15. Puede ser debida a diferentes causas: choques iniciales de baja energía16, fármacos antiarrítmicos (clase I y amiodarona) que aumentan los umbrales de desfibrilación, migración o deterioro estructural de los electrodos, y presencia de un neumotórax en el mismo lado del implante del DAI. Estos pacientes presentan un pronóstico desfavorable con respecto a los que no presentan choques o cuyo episodio es resuelto con un único choque.
La situación de arritmias ventriculares frecuentes que precisan tratamiento por el DAI se ha definido como tormenta eléctrica o tormenta arrítmica. No hay una definición unánime. Así, algunos autores consideran que debe haber tres o más episodios separados por intervalos sin arritmia17-21 y otros la definen a partir de dos22,23. La mayoría consideran la EAT y el choque, indistintamente, como terapias liberadas. Sin embargo, otros sólo consideran al choque como única terapia liberada para definir la tormenta arrítmica24.
La incidencia de tormenta arrítmica varía según las series (10-40%). Estas diferencias pueden estar determinadas por el seguimiento (de uno a 3 años), la definición empleada o el tipo de terapia liberada (EAT o choque), entre otras. Algunos autores han encontrado algunos predictores (fracción de eyección del ventrículo izquierdo, insuficiencia renal crónica, anchura del complejo QRS o ausencia de tratamiento previo con betabloqueantes o inhibidores de la enzima de conversión de la angiotensina [IECA])20,23. Algunos datos indican que la incidencia de arritmias ventriculares en pacientes con DAI podría tener variaciones estacionales y ser más frecuentes en invierno25. El significado pronóstico también es variable y algunos autores no consideran que suponga un predictor independiente de peor pronóstico17,20,22,23. Otros autores, sin embargo, sí han demostrado un aumento de la mortalidad cardiaca no súbita en estos pacientes18,19,24 o un incremento en la tasa de rehospitalización20.
Etiología de las descargas múltiples por terapias apropiadasAunque pueda haber algunos factores precipitantes, como la isquemia miocárdica, las alteraciones electrolíticas, la proarritmia farmacológica y la insuficiencia cardiaca, la causa más frecuente de descargas múltiples es el aumento en la frecuencia de episodios de TV y FV sin que haya un precipitante objetivo19,20,22,23. La arritmia que con más frecuencia es tratada en estos episodios es la TV, que llega a superar el 95% de todos los episodios de descargas22. No obstante, en aquellos casos en los que la FV fue la causa de implante del DAI, la prevalencia de FV como causa de tormenta eléctrica puede llegar al 48%24. Un escaso número de casos es producido por torsades de pointes.
Las arritmias ventriculares correctamente tratadas por el DAI mediante descargas múltiples pueden ser producidas por el propio DAI (proarritmia)9,26. Pueden generarse por las terapias programadas del DAI (antitaquicardia y/o antibradicardia) en presencia o no de arritmias espontáneas. La terapia antibradicardia puede generar una arritmia ventricular en casos de fibrilación auricular o extrasistolia ventricular: pueden producirse pausas lo suficientemente alargadas como para que se active de forma correcta la terapia antibradicardia' y el primer latido ventricular estimulado puede inducir una TV27. Éste es un fenómeno de escasa incidencia (5-7%). La EAT apropiada puede hacer que una TV se acelere o degenere en FV y que para su terminación se precise una o varias descargas. La incidencia de esta proarritmia es del 1-20%28 y las variables relacionadas con ella son la presencia de fracción de eyección deprimida y una longitud de ciclo (LC) de la TV tratada < 300-320ms. El choque también puede acelerar o degenerar una TV, y las TV rápidas son las más frecuentemente aceleradas. La incidencia con dispositivos que liberan choques bifásicos es escasa (< 5%)12.
Las terapias inapropiadas (terapia antibradicardia por estimulación asincrona o fallo de detección, terapias del DAI sobre arritmias auriculares o fallos de detección) también podrían inducir arritmias ventriculares.
Descargas múltiples por terapias inapropiadasUna arritmia auricular o un fallo de detección del DAI pueden ocasionar un diagnóstico erróneo de arritmia ventricular, dando lugar a una terapia inapropiada. Cuando esta situación se repite en un periodo inferior a 24 horas puede dar lugar a un episodio de descargas múltiples. La incidencia de las terapias inapropiadas es variable, y puede llegar al 35% de los pacientes29 y al 47% en jóvenes y niños30. Las arritmias auriculares son la causa más frecuente. La sobredetección de la onda T, la sobredetección de potenciales diafragmáticos, la detección de electrogramas auriculares (far-field) y el ruido eléctrico por interferencias, fracturas, defecto del aislante y dislocaciones del electrodo son otras causas posibles.
Evaluación y tratamiento de los pacientes con descargas múltiples (tabla 1)La presentación clinica de las descargas múltiples es variable. El paciente puede llegar a urgencias refiriendo haber experimentado 2 (o 3) o más descargas del DAI o llegar en situación de parada cardiaca coincidiendo con las descargas del dispositivo. En cualquier caso, los pacientes con una «tormenta arrítmica» deben ser ingresados lo antes posible en una unidad de cuidados intensivos cardiológicos. No hemos de olvidar que todas las terapias pueden ser ineficaces para revertir un episodio de arritmia ventricular o que la batería del dispositivo puede agotarse. Deben colocarse palas de desfibrilación adhesivas, pero no debe desactivarse el DAI salvo cuando el paciente presente una taquicardia ventricular bien tolerada o cuando se objetive la presencia de descargas inapropiadas como causa de las descargas.
Tratamiento de las descargas múltiples
| Medidas generalesAlta prioridad en el triaggeIngreso en unidad de cuidados críticos-unidad coronariaMonitorización electrocardiográficaCanalización de vía venosaAnalítica urgente (iones, creatinina, etc.)Revisar tratamiento farmacológico ambulatorio (diuréticos, antiarrítmicos)Corregir causas precipitantes (isquemia, alteraciones electrolíticas)Imán en caso de arritmias ventriculares incesantes y terapiasinapropiadasInterrogación del DAI y reprogramación de las terapias en caso necesarioTratamiento farmacológicoSedación mediante benzodiazepinas/propofolBetabloqueantes endovenosos (e.v.)Fármacos antiarrítmicosAmiodarona e.v.: en caso de TV inestablesProcainamida e.v.: en caso de TV establesIsoproterenol e.v. en pacientes con síndrome de BrugadaAntagonistas del calcioTratamiento no farmacológicoAblación con catéter (nódulo AV, arritmias auriculares y ventriculares)Recambio del generador en caso necesarioTrasplante cardiaco en casos refractarios |
AV: auriculoventricular; DAI: desfibrilador automático implantable; TV: taquicardia ventricular.
Las causas potencialmente corregibles (isquemia, alteraciones hidroelectrolíticas, fármacos, etc.) deben ser tratadas de inmediato. Tanto si es la primera vez que presenta esta situación como si ya la ha experimentado, el paciente presentará tal estado de ansiedad que puede motivar un empeoramiento de su situación al estar aumentado el tono adrenérgico por la subsiguiente liberación de catecolaminas. Por ello, dos de los pilares del tratamiento de estos pacientes deben ser la sedación (benzodiacepinas, propofol, anestesia epidural) y los betabloqueantes por vía endovenosa9,31.
Los antiarrítmicos endovenosos constituyen otro de los pilares del tratamiento de las descargas múltiples. El fármaco empleado dependerá de la cardiopatía que presente el paciente. El más usado es la amiodarona9,32, incluso en pacientes que previamente ya tomaban amiodarona oral33. La quinidina (vía oral)34 y el isoproterenol35 son eficaces en tormentas arrítmicas en pacientes con síndrome de Brugada. A veces es necesario combinar diferentes fármacos para tratar una tormenta eléctrica36. En caso de terapias inapropiadas por arritmias auriculares, el tratamiento de elección son los fármacos que deprimen la conducción por el nódulo auriculoventricular para controlar la frecuencia ventricular, los betabloqueantes tipo esmolol o los antagonistas del calcio. La digoxina es poco eficaz y su efecto es más tardío.
La interrogación del dispositivo es crucial, no sólo para llegar al diagnóstico diferencial entre terapias apropiadas o inapropiadas, sino también como parte integrante del tratamiento de estos pacientes, que en algunos casos constituye el tratamiento definitivo. En caso de terapias inapropiadas podemos reprogramar los algoritmos de diagnóstico diferencial para reducir su incidencia en caso de arritmias auriculares37. En casos refractarios o en presencia de artefactos producidos por interferencia o anomalías del electrodo puede ser recomendable la desactivación de las terapias antitaquicardia, que puede hacerse con el programador o con un imán (en este caso no se desactiva la terapia antibradicardia). En ambos casos es necesario continuar con la monitorización continua del paciente. Los cambios en la programación pueden ser definitivos: anular choques de baja energía, aumentar el número de latidos necesarios para la detección de la TV (evitando terapias de TV no sostenidas)38, optimizar la estimulación antitaquicardia para aumentar su efectividad y/o reducir la aceleración de TV o bien optimizar e incluso anular la terapia antibradicardia para reducir esta proarritmia27.
La ablación con catéter puede controlar las descargas múltiples, tanto por terapias apropiadas como inapropiadas. Es conocida la eficacia de la ablación en caso de arritmias supraventriculares y TV refractarias; la ablación es una opción terapéutica que puede ser la de elección39,40, incluso en caso de FV, tanto en pacientes con cardiopatía41,42 como en ausencia de ella43. La reintervención será el tratamiento de elección en caso de anomalías del electrodo o la fijación al generador, y el recambio del generador será la solución cuando haya un defecto en éste. El trasplante cardiaco, en los casos no contraindicados, quedaría reservado a los pacientes con arritmias ventriculares refractarias a todo tipo de terapia.
El uso de cada una de estas modalidades terapéuticas es variable. En dos estudios se informa que el uso de fármacos antiarrítmicos fue la opción terapéutica más usada, seguida de la reprogramación del DAI. En un 7% de los casos se empleó la ablación con catéter23,24.
Prevención de las descargas múltiplesMuchos de los pacientes que han experimentado un episodio de descargas estarán en riesgo de presentar otro durante su vida. La reprogramación del dispositivo puede disminuir la incidencia de las terapias inapropiadas o aumentar su eficacia en caso de terapias apropiadas. Deben ajustarse las dosis de los diuréticos para evitar hipopotasemias e hipomagnesemias. Deberían, asimismo, utilizarse con cautela los fármacos (antiarrítmicos o no) en pacientes con un intervalo QT largo (congénito o adquirido) para evitar torsades de pointes.
El azimilide es un fármaco que bloquea los canales de potasio y que ha demostrado reducir la incidencia de la primera tormenta arrítmica un 37% con respecto al placebo20. Aunque no hay estudios aleatorizados para prevenir la tasa de recurrencia de tormenta eléctrica en pacientes que ya han experimentado una, es habitual utilizar la amiodarona de forma oral. En un estudio se demostró una recurrencia del 12% en los tratados con amiodarona oral, frente a una tasa del 53% en los que no fueron tratados con dicho fármaco22. La ablación con catéter también podría desempeñar un importante papel en la prevención de las tormentas eléctricas, ya que ha demostrado reducir la tasa de terapias apropiadas en los pacientes a los que se les iba a implantar un DAI como prevención secundaria (SMASH-VT, www.medscape.com/viewarticle/533690).
Otras arritmiasLas arritmias auriculares (fibrilación y flúter) son las más frecuentes en la población general y, por ello, no es infrecuente su presentación en los pacientes portadores de DAI. Muchos son los documentos de consenso44 y guías de práctica clínica para el tratamiento de la fibrilación auricular, por lo que no nos vamos a detener en la atención a estas arritmias. Es necesario alertar sobre las medidas (cardioversión eléctrica, fármacos antiarrítmicos) que pueden influir en el funcionamiento del DAI. No obstante, el tratamiento debe de ser enérgico, puesto que puede dar lugar a terapias inapropiadas o, incluso, inducir arritmias ventriculares45.
Los modernos DAI tienen incorporada la terapia antibradicardia en todas sus variedades (VVI, DDD, resincronización, etc.). En algunos casos, los pacientes dependientes de marcapasos pueden acudir a urgencias con una clínica compatible con bradiarritmias, fundamentalmente debido a fallos de estimulación. Este fenómeno puede ser debido a fallos en el electrodo (desplazamiento, rotura, etc.), agotamiento de la batería, desprogramación del DAI (resonancia magnética, electroimanes, etc.) o sobredetección de ondas T. Una causa poco frecuente es la proarritmia del DAI que puede, tras un choque de alta energía, producir un aumento del umbral de estimulación, por lo que se suele programar una mayor amplitud en la estimulación poschoque.
La presencia de arritmias ventriculares no tratadas por el DAI constituye de por sí una urgencia vital y debe ser tratada de manera eficiente, también en una unidad de cuidados intensivos cardiológicos. Este fenómeno puede ser debido a disfunción del dispositivo (agotamiento de la batería, infradetección, etc.) o, con más frecuencia, sin relación con dicha disfunción: frecuencia de corte inadecuado, error de diagnóstico de los criterios de detección, desprogramación no intencionada46 o agotamiento de las terapias en ese episodio. La aparición de TV con una frecuencia cardiaca más lenta que la frecuencia de corte programada puede ser debida al enlentecimiento por los fármacos antiarrítmicos prescritos previamente o a una proarritmia (una racha de EAT o un choque pueden enlentecer una TV).
El tratamiento de las arritmias ventriculares no tratadas por el DAI dependerá de la situación clínica y hemodinámica del paciente. Si el paciente se encuentra en situación de parada cardiaca hemos de iniciar inmediatamente las maniobras habituales de RCP y realizar una desfibrilación urgente. En caso de TV bien tolerada clínica y hemodinámicamente podemos emplear para su tratamiento la cardioversión programada, fármacos antiarrítmicos como la procainamida o, si disponemos del programador, la reprogramación del DAI para que éste libere terapia antitaquicardia (bien EAT, bien choque). La ablación con catéter puede ser una opción terapéutica válida en pacientes con TV lentas.
Con objeto de prevenir estas arritmias no sensadas por el DAI podríamos reducir la frecuencia de corte. Sin embargo, debemos considerar la posibilidad de que nuestro paciente puede alcanzar en situaciones fisiológicas esa frecuencia y presentar terapias inapropiadas.
Síncope en pacientes portadores de desfibrilador automático implantableEl síncope es un síntoma que, en presencia de cardiopatía estructural, puede constituir la indicación del implante47. De hecho, en algunas series, la recurrencia sincopal en relación con las arritmias ventriculares ha sido nula tras implantar un DAI48. La incidencia actual es aproximadamente del 10%28 (incluidos el síncope y el presíncope) y es superior en pacientes con fracción de eyección deprimida, parada cardiaca previa al implante del dispositivo y síncope previo al implante49.
El tiempo que el DAI precisa para terminar una taquiarritmia ventricular es uno de los condicionantes del síncope, sobre todo en TV rápidas. También es frecuente el síncope en casos de descargas múltiples. La programación de EAT en casos de TV rápida ha disminuido la incidencia de síncopes a menos del 3% al no necesitar terapia con choque, que suele tardar unos segundos más12. Si la batería del dispositivo está próxima al fin de su vida, el tiempo de carga de la energía se puede elevar significativamente, lo que aumenta las posibilidades de síncope. Es imprescindible la monitorización ECG y la interrogación del dispositivo mientras se llega a un diagnóstico definitivo.
URGENCIAS NO ARRÍTMICASInfección del desfibrilador automático implantableEs una complicación poco frecuente (incidencia del 0,8%), pero potencialmente mortal, que requiere antibióticos y el recambio completo del sistema50. Factores relacionados con un mayor riesgo son: implantación abdominal frente a la prepectoral, recambio del generador frente al primoimplante y presencia de diabetes mellitus.
Las infecciones de los DAI se clasifican en precoces y tardías, según se desarrollen antes de 60 o después de 365 días de su implantación51. Las infecciones precoces se producen por la contaminación intraoperatoria o por su siembra inmediatamente después de la cirugía por vía hematógena. Las infecciones tardías son consecuencia de episodios de bacteriemia transitoria de cualquier origen o de erosiones cutáneas sobre la bolsa del generador. Las infecciones están producidas fundamentalmente por Staphylococci (S. aureus en las precoces y S. epidermidis y otros coagulasa negativos en las tardías). Otros gérmenes son menos frecuentes. La presentación clínica es variable, siendo lo más frecuente que se presente como una infección local de la bolsa prepectoral que aloja al dispositivo (pudiendo cursar con decúbito y drenaje de material purulento), fiebre, endocarditis o incluso shock séptico.
El tratamiento incluye tres puntos: antibioterapia, retirada completa del dispositivo (el tratamiento exclusivamente médico se asocia con una mayor mortalidad y más recurrencias) y reimplantación de un nuevo DAI en otra localización si persiste la indicación de éste, siempre y cuando los hemocultivos repetidos sean negativos52. En caso de endocarditis se deberá actuar en consecuencia. En la actualidad no se recomienda la quimioprofilaxis antibiótica de la endocarditis infecciosa en pacientes con DAI durante procedimientos que puedan causar bacteriemias transitorias.
Trombosis venosa asociada al desfibrilador automático implantableLas venas afectadas son fundamentalmente las venas axilares, subclavia y tronco braquiocefálico, aunque también puede afectar a la vena cava superior. Es una complicación frecuente, con una incidencia que puede llegar al 50% en caso de estenosis de más del 50% de la luz. La obstrucción completa se encuentra entre el 3-9%53. Algunas situaciones pueden favorecer la trombosis: la presencia de más de un cable, cables dañados, mayor tiempo de evolución desde el implante, infección del dispositivo, tratamientos hormonales, antecedentes de trombosis previas en otra localización, calibre y composición del cable, y mayor número de manipulaciones venosas locales.
La mayoría de estas obstrucciones son asintomáticas, aunque pueden cursar con edema local y del miembro superior adyacente, aumento de temperatura, cianosis local y circulación colateral en la extremidad superior afecta. Casos más graves pueden producir edema en esclavina e, incluso, tromboembolismo pulmonar. Las técnicas diagnósticas incluyen la ecografía, la flebografía y la tomografía computarizada con contraste. El tratamiento variará entre la anticoagulación y los tratamientos más agresivos (fibrinolisis a través de catéter, trombectomía mecánica percutánea, angioplastia, colocación de endoprótesis y cirugía) cuando la evolución clínica con la primera no sea favorable.
Insuficiencia cardiaca congestivaLa indicación de implantar un DAI recae mayoritariamente en pacientes con cardiopatía estructural y fracción de eyección del ventrículo izquierdo deprimida que a lo largo de su vida pueden experimentar algún episodio de ICC. El tratamiento de estos pacientes no difiere sustancialmente del realizado en pacientes con ICC sin DAI. La estimulación antibradicardia incorporada al DAI puede favorecer la aparición de ICC, debido a una estimulación inadecuada en el ventrículo derecho que podría generar una asincronía interventricular54. Al tratamiento farmacológico oportuno puede añadirse la reprogramación del DAI para evitar una estimulación innecesaria. En pacientes dependientes de marcapasos, la estimulación permanente con dispositivos de resincronización cardiaca puede mejorar los síntomas. En la actualidad, dicha terapia estaría indicada en casos seleccionados de pacientes con indicación de DAI con objeto de reducir la incidencia de ICC.
Alarmas acústicasEn la actualidad es posible programar alarmas acústicas ante la aparición de diferentes eventos55. Normalmente, esta programación se realiza antes del alta del paciente, al que se instruye para que acuda a urgencias o a la unidad de arritmias para que se determine (siempre mediante la interrogación del DAI) el origen de dicha alarma. La alarma acústica más frecuente es la que alerta al paciente de la entrada de la batería en período de reemplazo electivo (ERI). Recientemente ha aparecido una alarma de aumento de impedancia torácica por un exceso de líquido intrapulmonar que podría ser premonitorio de una descompensación de la insuficiencia cardiaca.
CONCLUSIONESLas urgencias relacionadas con el DAI deberían ser tratadas con prontitud y eficacia. Las urgencias arrítmicas requieren un tratamiento farmacológico apropiado (sedación, antiarrítmicos, etc.) y una interrogación del DAI lo antes posible para llegar al diagnóstico definitivo y descartar la proarritmia como causa de la urgencia. Las urgencias no arrítmicas, aunque menos frecuentes, son potencialmente graves. Es necesaria, por tanto, una estrecha colaboración entre todos los servicios hospitalarios implicados en el tratamiento urgente de estos pacientes.