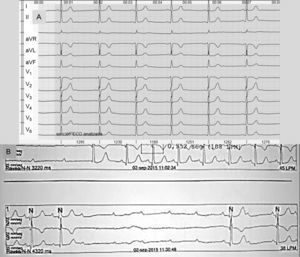
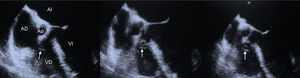
Presentamos el caso de una mujer de 46 años, consumidora de 4 a 6 cigarrillos de cannabis al día, sin otros factores de riesgo cardiovascular ni historia familiar de cardiopatías congénitas o isquémicas. Negaba consumo de fármacos. Acudió a nuestro centro por síncope de perfil cardiogénico y traumatismo craneoencefálico secundario a este, con hemorragia subaracnoidea frontal de escasa cuantía y sin progresión en la tomografía computarizada de control. Ingresó en cardiología para estudio del síncope. En la anamnesis, la paciente informó de episodios sincopales desde los 12 años, todos ellos con un perfil muy similar, así como otros episodios presincopales de unos 8–10 s de duración que se resolvieron espontáneamente. La exploración resultó anodina, sin auscultación de soplos ni semiología de insuficiencia cardiaca, y la exploración neurológica y muscular fue rigurosamente normal. La radiología de tórax y los estudios analíticos, que incluyeron el cribado de enfermedades sistémicas o depósitos, también fueron normales. El electrocardiograma basal a su ingreso (figura 1A) no mostró alteraciones significativas, aunque durante la monitorización cardiaca (figura 1B) se observaron salvas de bloqueo auriculoventricular (BAV) de tercer grado, tanto diurnos como durante las horas de descanso, con pausa máxima de hasta 10 s, que se correlacionaban clínicamente con los presíncopes ocasionales que la paciente indicaba. Se realizó ergometría (protocolo de Bruce) con resultado clínica y eléctricamente negativo para isquemia; en la etapa 2 del esfuerzo se observó un BAV de tercer grado con pausa de 3 s. En la ecocardiografía transtorácica, se observó una imagen sutil de adelgazamiento del septo interventricular contiguo a la salida de la aorta, de unos 11 mm y protruyendo hacia cavidades derechas sin aparente paso de flujo. Las demás estructuras cardiacas eran normales. Se amplió el estudio con un ecocardiograma transesofágico (figura 2), que confirmó los hallazgos. Con el juicio clínico de aneurisma del septo membranoso (ASM) como cardiopatía estructural que justificaba los paroxismos de BAV de alto grado, en ausencia de otra afección, se implantó dispositivo de estimulación definitiva bicameral. La paciente no volvió a presentar cuadros sincopales ni presincopales en su seguimiento posterior.
A: electrocardiograma basal, bradicardia sinusal a 48 lpm, eje normal, PR normal, QRS estrecho sin alteración de la repolarización. B: monitorización externa, bloqueo auriculoventricular de tercer grado con pausa de 4.320 ms y escape de QRS de similar morfología que en el electrocardiograma basal.
Ecocardiografía transesofágica plana de cinco cámaras: imagen de adelgazamiento del septo interventricular (flecha) contiguo a la salida de la aorta, de unos 11 mm, que protruye hacia ventrículo derecho, compatible con aneurisma del septo membranoso. AD: aurícula derecha; AI: aurícula izquierda; Ao: aorta; VD: ventrículo derecho; VI: ventrículo izquierdo.
Las comunicaciones interventriculares membranosas constituyen tres cuartos del total de las comunicaciones interventriculares1. El septo membranoso está localizado adyacente a la válvula aórtica y contiguo a la válvula tricúspide, justo por debajo de su velo septal, que en ocasiones presenta un tejido accesorio que ocluye parcial o completamente la comunicación interventricular y recibe el nombre de ASM. Suele documentarse incidental tras la realización de una resonancia o tomografía computarizada cardiaca, como muestra la serie de Choi et al2, en la que se visualizó en 8 casos de 3.402 estudios. La mitad de estos pacientes con ASM presentaban alteraciones electrocardiográficas compatibles con trastornos de la conducción auriculoventricular de bajo grado (primer grado) o bloqueo incompleto de rama derecha, sin implicaciones clínicas. Y es que el haz de His cursa subendocárdico por el borde inferior del septo membranoso, de tal forma que la conducción eléctrica a este nivel es susceptible de sufrir interrupciones, como consecuencia del componente de fibrosis y la turbulencia del flujo sanguíneo. Thery et al3 describen en necropsias de pacientes con ASM los hallazgos histológicos del tejido de conducción y corroboran que este muestra mayor grado de atrofia a nivel del haz de His, coincidiendo con la zona de mayor adelgazamiento del aneurisma, y se mantiene indemne el nódulo auriculoventricular en la mayoría de casos. En nuestro caso, tal como se observa en las figuras 1A y B, existen hallazgos que podrían indicar el origen suprahisiano del BAV; sin embargo, solo se podría obtener el diagnóstico preciso y definitivo mediante estudio electrofisiológico. Las turbulencias de la sangre que se generan en el ASM son más intensas en situación de taquicardia, lo que podría explicar la salva de BAV que presentó nuestra paciente durante la ergometría.
La asociación de ASM con muerte súbita es controvertida, pero la literatura ha descrito algún caso4, casi siempre en asociación con otras cardiopatías congénitas.
Hasta la fecha se han publicado solo 5 casos de ASM como etiología de BAV completo que requirieron implante de marcapasos5; sin embargo, estos comenzaron como BAV de alto grado no reversible, ya instaurados. La complejidad y la excepcionalidad del caso es precisamente la forma de presentación de los síncopes y presíncopes, con una clínica muy larvada que se fue manifestando durante más de 30 años. El pequeño tamaño del defecto septal puede explicar esta presentación clínica pues, como indica algún trabajo3, el grado de atrofia del tejido de conducción se puede relacionar directamente con el mayor tamaño del defecto. Los casos publicados corresponden a defectos septales de dimensiones mayores.
En conclusión, el hallazgo de un ASM en un estudio de imagen cardiaca es poco frecuente, y es aún más excepcional la manifestación clínica en forma de BAV completo. En el diagnóstico diferencial en pacientes jóvenes, debe ampliarse el estudio para identificar causas potencialmente tratables que lo justifiquen.