Palabras clave
El método hemostático más utilizado tras un cateterismo cardíaco por vía femoral es la compresión manual y, en menor grado, algunos dispositivos mecánicos. En cualquiera de las dos modalidades, al finalizar el cateterismo debe asegurarse una buena hemostasia mediante un vendaje compresivo y la inmovilidad del miembro inferior durante varias horas. En muchos centros la deambulación no se inicia hasta transcurridas 24 h y, en cualquier caso, es excepcional antes de las 8 h. En consecuencia, se prolongan las molestias e incomodidad del paciente, el tiempo de vigilancia por parte del personal sanitario y el tiempo de estancia hospitalaria. El riesgo de complicaciones locales con la compresión, como hemorragias, hematomas, trombosis, desarrollo de un aneurisma vascular, etc., oscila entre 1 y 5%1,2, aunque puede elevarse hasta un 14% en pacientes de alto riesgo sometidos a intensa anticoagulación, como sucede en algunos procedimientos intervencionistas3. Con la esperanza de mejorar estos resultados se idearon dispositivos hemostáticos de cierre de la punción (DHCP) con un tapón de colágeno, los cuales permiten retirar el introductor al finalizar el procedimiento sin precisar compresión manual o mecánica4-6. La eficacia del DHCP Angio-Seal de 8 Fr ha sido ampliamente señalada en estudios previos7-11. En la actualidad el sistema ha sido modificado y su calibre se ha reducido a 6 Fr.
En este estudio piloto se evalúa la eficacia del nuevo DHCP 6 Fr Angio-Seal en una serie de pacientes sometidos a cateterismo diagnóstico y/o terapéutico y se comparan sus resultados con los de la compresión manual clásica.
PACIENTES Y MÉTODO
Descripción del dispositivo
El DHCP 6 Fr Angio-Seal consta de 3 elementos bioabsorbibles: una pequeña ancla rectangular de 2 x 10 mm, un cartucho con un tapón de colageno bovino con un peso medio de 18 mg y una sutura que conecta el ancla con el exterior. Estos elementos se encuentran dentro de un catéter transportador que se pasa por un introductor de 6 Fr.
Técnica de implante
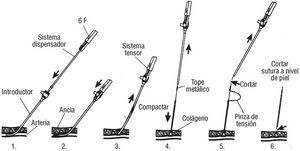
En la figura 1 se describe gráficamente la técnica de implante. Una vez finalizado el cateterismo se retira el introductor dejando una guía de 0,032 pulgadas para remplazarlo por el dilatador y el introductor del dispositivo. Este sistema tiene marcas cada 10 mm y un orificio lateral por el que fluye la sangre una vez situado en la luz arterial, lo que permite localizar de forma precisa el punto de punción de la arteria femoral. A continuación, se retira el introductor hasta dejar sólo un centímetro dentro de la luz arterial y se coloca el sistema dispensador del colágeno montado en la sutura con ancla distal. Al retirar el sistema localizador, se inyecta el colágeno en el exterior de la pared arterial y, una vez conseguida la hemostasia, se mantiene la tensión entre el ancla y la sutura durante unos minutos con el fin de impedir la migración del ancla o la introducción del colágeno en la luz vascular. Finalmente, se corta la sutura por debajo del sistema dispensador y, tras retirar la pinza de tensión, se corta también la sutura en la piel quedando completada la hemostasia sin necesidad de vendaje compresivo.
Fig. 1. Secuencia de introducción del dispositivo.
Pacientes
El estudio incluye a 150 pacientes consecutivos mayores de 18 años, sometidos a coronariografía y/o angioplastia coronaria transluminal percutánea (ACTP) por vía femoral con o sin implantación de stent. En todos ellos se utilizó un introductor de 6 Fr. Una vez finalizado el procedimiento, si no existían criterios de exclusión, la hemostasia se realizaba de forma aleatoria con 6 Fr Angio-Seal (grupo A; n = 75) o mediante compresión manual (grupo B; n = 75). Se consideraron criterios de exclusión: la perforación de la pared posterior de la arteria durante la punción, la auscultación previa de un soplo femoral, el antecedente de cirugía vascular aórtica o de miembros inferiores y la presencia de hematoma antes de la aleatorización. Todos los pacientes firmaron su consentimiento.
Protocolo
No hubo ningún paciente con criterios de exclusión. Los que tenían un número de orden impar fueron incluidos en el grupo A y aquellos con un número de orden par en el grupo B.
En el grupo A, el introductor arterial se retiró en la misma sala de cateterismos en condiciones de asepsia, reemplazándolo por el dispositivo hemostático 6 Fr Angio-Seal. Si la hemostasia no era completa se realizaba una compresión manual suave durante unos minutos hasta comprobar la ausencia total de sangrado. Después de un período de inmovilización en cama de 2 a 4 h se iniciaba la deambulación en la habitación durante 15 min y, una vez comprobada la ausencia de incidencias, se autorizaba la deambulación libremente. El alta hospitalaria se daba en el mismo día cuando se trataba de un procedimiento diagnóstico y al día siguiente si se trataba de una ACTP.
En el grupo B, se retiró el introductor arterial inmediatamente si el cateterismo era diagnóstico, o a las 6 h si se trataba de una ACTP. Después de 10 min la compresión se reducía paulatinamente y, si la hemostasia no era eficaz, se reanudaba durante intervalos de 5 min hasta obtener un resultado final adecuado. Tras aplicar un vendaje compresivo durante 6 h, se comenzaba a caminar 4 h después de retirarlo.
Todos los pacientes fueron explorados antes de iniciar la deambulación y antes del alta hospitalaria. A la semana y a las 10 semanas se contactó telefónicamente con sus cardiólogos de referencia, a los que previamente se había advertido sobre los objetivos del estudio, para obtener información acerca de complicaciones vasculares diferidas.
Recogida de datos y seguimiento
Los datos basales registrados incluían las variables de edad, sexo, factores de riesgo cardiovascular (diabetes, hipertensión arterial, tabaquismo, hiperlipemia) y medicación a que hubieran sido sometidos, con especial referencia al tratamiento con anticoagulantes e inhibidores de la agregación plaquetaria. Se anotó el tiempo de hemostasia en el grupo A como el tiempo transcurrido desde la retirada del introductor arterial hasta la ausencia de sangrado después de aplicado el tapón de colágeno. En el grupo B el tiempo de hemostasia se contabilizó hasta que la disminución progresiva de la presión manual no demostrara una reanudación del sangrado tras una compresión manual inicial de 10 min seguida de períodos de 5 min si continuaba el sangrado. Posteriormente, en ambos grupos se valoraron los pulsos distales cada 20 min durante las primeras 2 h, así como la presión arterial y la existencia o no de sangrado, hematoma o cualquier otro acontecimiento localizado en la ingle.
Complicaciones
Entre las complicaciones se dedicó atención preferente al sangrado local y al desarrollo de hematomas. Para valorar el sangrado se exigió que se tratara de un sangrado activo (que en el grupo A habría que relacionarlo con la insuficiente tensión del dispositivo sobre la zona de punción arterial y en el grupo B a la escasa compresión), o severo y pulsátil (atribuible a la ineficacia del dispositivo o a la compresión manual incorrecta). El hematoma se definió como una masa palpable y bien delimitada > 6 cm. Otras posibles complicaciones locales que se tuvieron en cuenta fueron: la formación de un seudoaneurisma, la ausencia de pulso periférico, la isquemia del miembro correspondiente y la infección de la punción.
Análisis estadístico
Las variables cuantitativas se expresaron como media ± desviación estándar, y las cualitativas como proporciones (porcentajes). Para la comparación de dos medias se utilizó el test de la t de Student, y para comparar proporciones, el test de la χ2. Las asociaciones se consideraron estadísticamente significativas en presencia de un valor de p <= 0,05.
RESULTADOS
Resultados inmediatos
Ningún paciente presentó criterios de exclusión, siendo 102 sometidos a un cateterismo diagnóstico y 48 a una ACTP. En el grupo A se realizó un cateterismo diagnóstico y una ACTP a 49 y 26 pacientes respectivamente, y en el grupo B a 53 y 22 pacientes. La colocación del DHCP se efectuó con éxito en todos los pacientes. Las características basales, factores de riesgo y tratamiento médico previo con antiagregantes y anticoagulantes no presentaron diferencias significativas entre los 2 grupos (tabla 1).
El tiempo de hemostasia, el tiempo de inicio de la deambulación y las complicaciones se exponen en la tabla 2. El tiempo de hemostasia fue significativamente menor en el grupo A que en el grupo B (118 ± 210 s frente a 1.350 ± 370 s; p <= 0,001), y fue menor de 180 s en el 92% de los pacientes del grupo A. Sólo uno de los 150 pacientes presentó una complicación mayor. Se trató de una mujer obesa del grupo A, tratada con anticoagulantes orales, que al cuarto día del procedimiento desarrolló un hematoma severo que precisó reparación quirúrgica y transfusión sanguínea.
El inicio de la deambulación tuvo lugar en un tiempo significativamente más corto en el grupo A que en el grupo B (3,1 ± 0,4 h frente a 12,3 ± 3,1 h; p < 0,001), siendo dados de alta hospitalaria más precozmente. En cualquier caso, los pacientes del grupo A sometidos a ACTP y dados de alta al día siguiente del procedimiento, al igual que los del grupo B, mantuvieron una situación más confortable, al ser mucho menor el período de inmovilidad y no sufrir las molestias del vendaje compresivo.
Seguimiento
Mediante comunicación telefónica se confirmó en todos los casos la ausencia de complicaciones locales a la semana y a las 10 semanas del alta hospitalaria. La única complicación severa observada tuvo lugar antes del alta hospitalaria.
DISCUSIÓN
La primeras experiencias con Angio-Seal 8 Fr fueron publicadas en 1993 por Swart et al6 quienes, en 20 pacientes, demostraron con ultrasonidos Doppler a 1, 7, 30 y 90 días que el patrón de flujo en la arteria femoral puncionada era normal. El DHCP Angio-Seal, en relación con la compresión manual tradicional de la arteria femoral, presenta una tasa similar y muy baja de complicaciones, pero tiene la ventaja de que acorta sensiblemente el tiempo de hemostasia, lo que posibilita una movilización precoz y una reducción de la estancia hospitalaria. Ernst et al7, en un registro internacional de 252 pacientes, obtuvieron la hemostasia en un tiempo medio inferior a los 5 min en el 87% de los casos, independientemente del grado de heparinización, con una tasa de complicaciones locales del 1,58%. Muy recientemente, Carey et al12, en un estudio monocéntrico, señalan que en 1998 tuvieron en 742 pacientes una tasa de complicaciones con Angio-Seal de 8 Fr del 2,6%, pero el 42% de los pacientes estaban recibiendo inhibidores GP-IIb/IIIa, limitación que, como señalan los propios autores, pudo influir en los resultados.
El sistema Angio-Seal precisa de una cantidad muy pequeña de colágeno (aproximadamente 16 mg), a diferencia del Vaso-Seal (80-100 mg), ya que está diseñado para taponar el punto de acceso a la arteria femoral liberando el colágeno a través de la vaina arterial, sin necesidad de dilatación previa de la piel ni del tejido celular subcutáneo. Tal vez por ello, las infecciones locales de algunos casos con dispositivos de colágeno13 son raras y en nuestra serie no se observaron. La liberación mediante una maniobra de retirada, sin tener que ejercer ninguna presión, también disminuye el riesgo de que el tapón de colágeno se pueda aplicar intraarterialmente, siendo interesante que no se haya comunicado ningún caso hasta la la actualidad9.
Con el dispositivo de 6 Fr, al tener menor calibre, cabe esperar que las complicaciones locales sean muy reducidas, pero la experiencia actual se limita a 2 comunicaciones en su presentación14,15 y un estudio multicéntrico muy reciente que incluye 200 casos16. Salvo este estudio, las restantes publicaciones se refieren siempre al DHCP de 8 Fr. Con este dispositivo, Kussmaul III et al8 observaron en 218 pacientes una incidencia de complicaciones similar a la del grupo control con introductor de 6 Fr y significativamente menor que con introductor de 8 Fr. En general, hoy día la incidencia de complicaciones locales con introductor de 6 Fr es tan pequeña que en muchos centros se inicia la deambulación antes de los 90 min siguientes a la compresión manual17.
Con 6 Fr Angio-Seal la tasa de eficacia fue muy alta, lo que permitió una deambulación precoz a las 3 h sin complicaciones locales secundarias. El único hematoma severo, que precisó transfusión y reparación vascular (1,3% de complicaciones), tuvo lugar 4 días después del cateterismo bajo tratamiento anticoagulante oral no interrumpido, por lo que es muy poco probable que se debiera a la movilización precoz. Seidelin y Aldelman18, en 50 pacientes (24 con 8 Fr Angio-Seal y 26 controles), ya comprobaron que era posible la movilización a los 30 min de un procedimiento diagnóstico, pero hubo complicaciones que requirieron intervención clínica en 3 pacientes (12,5%), por lo que las 3 h de inmovilización de nuestro protocolo nos parecen mas adecuadas para un estudio piloto. El menor calibre de los dispositivos actuales hace pensar que se pueda reducir más aún el tiempo de inmovilización y disminuir las complicaciones locales, pero todavía está por determinar su grado de seguridad19. No obstante, en aquellos casos en que una inmovilización prolongada pueda suponer un incremento de riesgo, así como en aquellos otros en los que la compresión manual pueda resultar particularmente difícil, Angio-Seal 6 Fr puede ser una alternativa a tener en cuenta.
Este estudio tiene varias limitaciones. En primer lugar, el reducido número de pacientes, lo que no permite extrapolar conclusiones sobre el riesgo de complicaciones. En segundo lugar, tampoco el seguimiento se ha hecho con exploraciones técnicas, por lo que alguna lesión vascular subclínica podría haber pasado desapercibida, pero ello es poco probable ya que estudios previos con 8 Fr Angio-Seal no demostraron un compromiso del flujo vascular tras el dispositivo6.
En conclusión, el DHCP 6 Fr Angio-Seal fue eficaz para acortar el tiempo de hemostasia y conseguir una deambulación precoz sin que el riesgo de complicaciones en el lugar de la punción aumentase. La repercusión que este nuevo dispositivo pueda tener en el manejo de los pacientes después de un cateterismo diagnóstico o terapéutico deberá evaluarse en estudios multicéntricos más amplios.
Correspondencia: Dr. J.A. Fournier Andray. Espinosa y Carcel, 57, 9 B. 41005 Sevilla. Correo electrónico: fournier@supercable.es Recibido el 9 de enero de 2001. Aceptado para su publicación el 18 de junio de 2001.