En 2022 9 centros estaban acreditados por la Sociedad Española de Cardiología en el proceso fibrilación auricular (FA). Nuestro objetivo es evaluar los indicadores de calidad (InCal) propuestos por la Sociedad Europea de Cardiología (ESC) en 2020 en estos centros.
MétodosSe incluyó a los adultos con FA atendidos en los servicios de cardiología participantes en la segunda semana de mayo de 2019 en un registro retrospectivo (n=797; edad, 72±11 años; el 60% varones), y se evaluaron los principales InCal de la ESC.
ResultadosLas escalas CHA2DS2-VASc y HAS-BLED y la creatinina sérica estaban documentadas en el 24,9, el 6,1 y el 96,2% de los pacientes. Se prescribió anticoagulación apropiadamente según el CHA2DS2-VASc al 90,6% en alto riesgo, e inapropiadamente al 57,8% en bajo riesgo; al 84% se le prescribió anticoagulación con calidad adecuada. En FA permanente, cardiopatía estructural o nefropatía terminal, la prescripción inapropiada de antiarrítmicos fue del 7,2, el 2,9 y el 0%. Se ofreció ablación tras fracaso o intolerancia de un antiarrítmico al 70% de los pacientes con FA sintomática paroxística o persistente. Se documentaron todos los factores de riesgo modificables en el 59,3% de los pacientes. Las tasas de mortalidad total, ictus o accidente isquémico transitorio y sangrado mayor fueron 8,1, 0,8 y 2,56/100 pacientes/año. Los InCal en anticoagulación y resultados fueron similares en los centros básicos y de referencia.
ConclusionesAunque los centros acreditados en España mostraron un buen desempeño en muchos InCal de la ESC, hay oportunidades para la mejora. Estos datos pueden constituir un punto de partida para mejorar la calidad de la atención a esta población.
Palabras clave
La fibrilación auricular (FA) es un importante problema de salud pública, con una enorme y creciente carga de morbilidad y mortalidad1. La guía de práctica clínica de la Sociedad Europea de Cardiología (ESC) de 2020 sobre la FA propuso un conjunto de indicadores de calidad (InCal) destinados a mejorar la calidad de la atención de la FA2,3 y concedió una recomendación de clase IIa a la introducción de instrumentos para medir la calidad de la atención e identificar oportunidades para mejorar la calidad del tratamiento y los resultados de los pacientes en FA2. Sin embargo, no hay demasiados datos sobre la evaluación de estos InCal en entornos clínicos4–6. En 2016, la Sociedad Española de Cardiología (SEC) puso en marcha una estrategia de mejora de la calidad en el entorno de las enfermedades cardiovasculares, conocida como SEC-CALIDAD, que incluye varios elementos fundamentales que pueden consultarse en el sitio web de la SEC7. Uno de estos elementos, el registro RECALCAR8–17, recoge datos sobre las altas de todos los hospitales públicos españoles, con información sobre los recursos, el personal, la actividad y la estructura de cada unidad de cardiología. Otro componente clave de la estrategia SEC-CALIDAD es el programa de acreditación SEC-EXCELENTE. Se seleccionó un conjunto de procesos y protocolos para la acreditación en función de su prioridad, según lo determinado por el Comité de Calidad de la SEC; entre estos se encontraban los procesos para la insuficiencia cardiaca18,19 y la FA. La SEC ofreció este proceso de acreditación voluntaria a todas las unidades de cardiología de España y también las animó a solicitarla. En 2022, 9 centros habían obtenido la acreditación SEC-EXCELENTE.
Nuestro principal objetivo es evaluar los principales InCal propuestos por la ESC en 2020 en estos centros. Un objetivo secundario es identificar posibles asociaciones de estos InCal con los recursos y la estructura de los centros participantes.
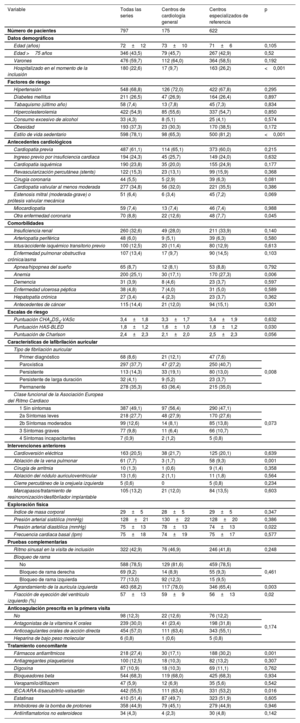
MÉTODOSProceso de acreditación SEC-EXCELENTE en FADesde 2017, todos los centros interesados deben presentar una solicitud formal a la SEC con la documentación que acredite el cumplimiento de los requisitos mínimos para la acreditación inicial SEC-EXCELENTE en FA, que se enumeran en el sitio web de la SEC7 y se detallan en la tabla 1. Una vez verificado el cumplimiento de estos estándares de calidad, la unidad recibe una acreditación inicial. Se planifica una reacreditación 5 años después de la acreditación inicial, en función de la participación en un registro y una evaluación de los resultados.
Características y estándares requeridos de los centros con acreditación SEC-EXCELENTE en fibrilación auricular de España
| Centros de cardiología general | Centros especializados de referencia | |
|---|---|---|
| Estructura organizativa y de procesos | ||
| Un acuerdo entre las partes interesadas y las instituciones basado en un acuerdo de atención regional que incluya compromisos con indicadores clave de rendimiento | Sí | Sí |
| Un comité operativo que aborde los elementos del programa | Sí | Sí |
| Un organigrama | Sí | Sí |
| Cartera de servicios, instalaciones y equipos | ||
| Prestación de atención hospitalaria, ambulatoria y diurna | Sí | Sí |
| Presencia de un cardiólogo de guardia permanente | Sí | Sí |
| Disponibilidad de: | ||
| Estudios hematológicos y análisis clínicos habituales | Sí | Sí |
| Electrocardiograma | Sí | Sí |
| Ecocardiografía transesofágica y transtorácica | Sí | Sí |
| Holter y registros electrocardiográficos no invasivos a medio plazo | Sí | Sí |
| Cateterismo cardiaco | Sí | Sí |
| Cardiorresonancia magnética y tomografía computarizada coronaria | Sí | Sí |
| Laboratorio de electrofisiología con técnicas de ablación por catéter | No | Sí |
| Implante de dispositivos electrónicos cardiacos implantables (marcapasos, tratamiento de resincronización, desfibriladores internos) | No | Sí |
| Servicio de cirugía cardiovascular | No | Sí |
| Servicio de hematología con experiencia en anticoagulación | Sí | Sí |
| Recursos humanos | ||
| Se debe designar formalmente a un médico responsable del proceso de fibrilación auricular | Sí | Sí |
| Un equipo multidisciplinario de fibrilación auricular compuesto por al menos 1 cardiólogo, 1 internista, 1 especialista en medicina de urgencias y 1 representante de los médicos de los equipos de atención primaria en el área de influencia del hospital | Sí | Sí |
| Proceso | ||
| Desarrollo de un proceso para el tratamiento de la fibrilación auricular, acordado por los miembros del equipo multidisciplinario, que debe cumplir los criterios diagnósticos y las recomendaciones de tratamiento de la guía de la ESC | Sí | Sí |
| Sistemas de información | ||
| La unidad de cardiología debe participar en los registros de la Sociedad Española de Cardiología | Sí | Sí |
| La unidad de cardiología debe implantar un formulario de alta estandarizado para todos los pacientes hospitalizados y ambulatorios, con un conjunto de datos estándar mínimo | Sí | Sí |
En 2022, todas las unidades con la acreditación SEC-EXCELENTE en FA participaron en un registro retrospectivo, observacional y no intervencionista con acceso único a las historias clínicas de los pacientes. Este registro se planificó en 2 fases. En la primera, el objetivo era evaluar los InCal definidos en el proceso SEC-EXCELENTE en FA. Basándose en estos datos, se envió un informe completo que contenía resultados globales y detallados de cada centro a la persona responsable del proceso de FA y al jefe de servicio de cada centro. Se les encomendó la tarea de evaluar los resultados, compartir los datos con los profesionales sanitarios y diseñar e implementar medidas de mejora de la calidad. En un futuro se planea una segunda fase de recopilación de datos para medir los cambios en los InCal. Este estudio describe la evaluación de los principales InCal de la ESC en FA durante la primera fase del registro.
Criterios de inclusiónSe incluyó en el registro, sin criterios de exclusión, a todos los adultos de edad ≥ 18 años con un diagnóstico de FA, previamente establecido o definido durante la atención médica del 6 al 12 de mayo de 2019 en las unidades de cardiología participantes (tanto ambulatorios como servicios hospitalarios). En ese momento, la mayor parte de los centros se habían comprometido a tratar a los pacientes con FA de acuerdo con los estándares SEC-EXCELENTE y se consideró suficiente un periodo de 7 días para equilibrar la viabilidad y la representatividad. Los datos del conjunto mínimo básico de datos de las altas hospitalarias no eran adecuados para esta finalidad, ya que los pacientes ambulatorios aún no están incluidos en esa base de datos. La fecha de inclusión se basó en la visita ambulatoria o en la fecha del alta hospitalaria.
Protocolos del estudio y cuestiones éticasSolo hubo 1 protocolo del estudio, que consistió en el acceso a las historias clínicas de los pacientes para recopilar las variables basales y de seguimiento, seguido de un proceso de anonimización para separar de forma permanente los datos personales de la información clínica incluida en la base de datos. El investigador principal de cada centro (la persona responsable del proceso de FA), de acuerdo con el jefe de servicio, designó a los médicos con responsabilidades asistenciales para que recopilaran y anonimizaran los datos. Estos médicos eran cardiólogos clínicos o residentes de Cardiología que trabajaban bajo la supervisión de los investigadores principales, que eran electrofisiólogos en 4 centros especializados y cardiólogos clínicos en las unidades restantes. Todas las variables se introdujeron en una plataforma de bases de datos en línea proporcionada por la SEC que incluía instrumentos para garantizar la validez y la integridad de los datos. El protocolo del estudio fue aprobado por los respectivos comités de ética en investigación de cada centro y cumplía las recomendaciones de la Declaración de Helsinki respecto a la investigación médica. Dado que los datos del estudio eran puramente clínicos, anónimos y disociados de la información personal, los comités de ética en investigación determinaron que no era necesario el consentimiento informado.
Variables del estudioSe recopilaron datos demográficos y clínicos, que se centraron en los factores de riesgo, las cardiopatías establecidas, las comorbilidades, las puntuaciones trombóticas y hemorrágicas, la determinación de las características de la FA, los protocolos, las exploraciones físicas, las pruebas complementarias, el tratamiento antitrombótico y el tratamiento concomitante. Se observó la presencia de puntuaciones CHA2DS2-VASc y HAS-BLED en las historias clínicas y estas puntuaciones se calcularon de forma independiente utilizando las variables disponibles. Se realizó un seguimiento hasta el 31 de diciembre de 2022 de todos los pacientes con antecedentes de ictus, accidente isquémico transitorio, hemorragia mayor (según la definición de la International Society on Thrombosis and Haemostasis)20 y muerte por cualquier causa. Los principales InCal se calcularon según las definiciones de la ESC3. Los datos sobre la estructura y los recursos de los centros se obtuvieron de la encuesta RECALCAR de 2019, que clasificaba los centros en 2 tipos: aquellos con unidades de arritmia que ofrecen programas de ablación de FA e instalaciones de cirugía cardiaca (hospitales especializados de referencia) y aquellos que no disponen de dichas unidades (hospitales de cardiología básica). Todos los centros tenían un servicio de cardiología con clínica ambulatoria, guardias hospitalarias y laboratorios de ecocardiografía y cateterismo. Se compararon los datos basales y los InCal de los 2 tipos de centros.
Análisis estadísticoLas variables cuantitativas se probaron para determinar la normalidad y se expresan en media±desviación estándar o mediana (intervalo intercuartílico) según corresponda. Las variables cualitativas se presentan en número y porcentaje, con intervalos de confianza del 95% (IC95%) de los InCal. Las incidencias de eventos se describen como tasas cada 100 pacientes/año. Se utilizaron para comparar subgrupos de variables la prueba de la t de Student para datos independientes, la prueba de la U de Mann-Whitney y la prueba de la χ2. Para las comparaciones de InCal, se calcularon las odds ratio y sus IC95%. Los valores brutos se ajustaron en el caso de variables con un desequilibrio entre grupos y p <0,1 (tabla 2) utilizando modelos de regresión logística multivariante, con centros de cardiología general como grupo de referencia. Respecto a las tasas de mortalidad, ictus o accidente isquémico transitorio y hemorragia mayor, se calcularon las hazard ratio y los IC95%, y se ajustaron de manera similar mediante modelos multivariantes de riesgos proporcionales de Cox. Se utilizó el software SPSS versión 25.0 (IBM Corporation, Estados Unidos) y se consideraron estadísticamente significativos los valores de p<0,05.
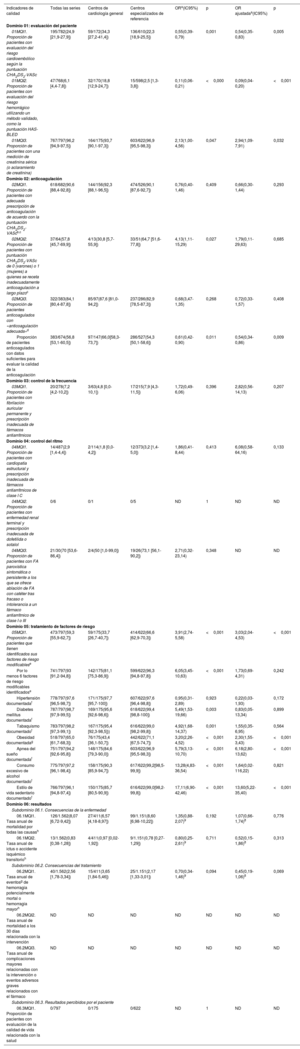
Características basales de los pacientes según el tipo de centro de inclusión
| Variable | Todas las series | Centros de cardiología general | Centros especializados de referencia | p |
|---|---|---|---|---|
| Número de pacientes | 797 | 175 | 622 | |
| Datos demográficos | ||||
| Edad (años) | 72±12 | 73±10 | 71±6 | 0,105 |
| Edad >75 años | 346 (43,5) | 79 (45,7) | 267 (42,9) | 0,52 |
| Varones | 476 (59,7) | 112 (64,0) | 364 (58,5) | 0,192 |
| Hospitalizado en el momento de la inclusión | 180 (22,6) | 17 (9,7) | 163 (26,2) | <0,001 |
| Factores de riesgo | ||||
| Hipertensión | 548 (68,8) | 126 (72,0) | 422 (67,8) | 0,295 |
| Diabetes mellitus | 211 (26,5) | 47 (26,9) | 164 (26,4) | 0,897 |
| Tabaquismo (último año) | 58 (7,4) | 13 (7,8) | 45 (7,3) | 0,834 |
| Hipercolesterolemia | 422 (54,9) | 85 (55,6) | 337 (54,7) | 0,850 |
| Consumo excesivo de alcohol | 33 (4,3) | 8 (5,1) | 25 (4,1) | 0,574 |
| Obesidad | 193 (37,3) | 23 (30,3) | 170 (38,5) | 0,172 |
| Estilo de vida sedentario | 598 (78,1) | 98 (65,3) | 500 (81,2) | <0,001 |
| Antecedentes cardiológicos | ||||
| Cardiopatía previa | 487 (61,1) | 114 (65,1) | 373 (60,0) | 0,215 |
| Ingreso previo por insuficiencia cardiaca | 194 (24,3) | 45 (25,7) | 149 (24,0) | 0,632 |
| Cardiopatía isquémica | 190 (23,8) | 35 (20,0) | 155 (24,9) | 0,177 |
| Revascularización percutánea (stents) | 122 (15,3) | 23 (13,1) | 99 (15,9) | 0,368 |
| Cirugía coronaria | 44 (5,5) | 5 (2,9) | 39 (6,3) | 0,081 |
| Cardiopatía valvular al menos moderada | 277 (34,8) | 56 (32,0) | 221 (35,5) | 0,386 |
| Estenosis mitral (moderada-grave) o prótesis valvular mecánica | 51 (6,4) | 6 (3,4) | 45 (7,2) | 0,069 |
| Miocardiopatía | 59 (7,4) | 13 (7,4) | 46 (7,4) | 0,988 |
| Otra enfermedad coronaria | 70 (8,8) | 22 (12,6) | 48 (7,7) | 0,045 |
| Comorbilidades | ||||
| Insuficiencia renal | 260 (32,6) | 49 (28,0) | 211 (33,9) | 0,140 |
| Arteriopatía periférica | 48 (6,0) | 9 (5,1) | 39 (6,3) | 0,580 |
| Ictus/accidente isquémico transitorio previo | 100 (12,5) | 20 (11,4) | 80 (12,9) | 0,613 |
| Enfermedad pulmonar obstructiva crónica/asma | 107 (13,4) | 17 (9,7) | 90 (14,5) | 0,103 |
| Apnea/hipopnea del sueño | 65 (8,7) | 12 (8,1) | 53 (8,8) | 0,792 |
| Anemia | 200 (25,1) | 30 (17,1) | 170 (27,3) | 0,006 |
| Demencia | 31 (3,9) | 8 (4,6) | 23 (3,7) | 0,597 |
| Enfermedad ulcerosa péptica | 38 (4,8) | 7 (4,0) | 31 (5,0) | 0,589 |
| Hepatopatía crónica | 27 (3,4) | 4 (2,3) | 23 (3,7) | 0,362 |
| Antecedentes de cáncer | 115 (14,4) | 21 (12,0) | 94 (15,1) | 0,301 |
| Escalas de riesgo | ||||
| Puntuación CHA2DS2-VASc | 3,4±1,8 | 3,3±1,7 | 3,4±1,9 | 0,632 |
| Puntuación HAS-BLED | 1,8±1,2 | 1,6±1,0 | 1,8±1,2 | 0,030 |
| Puntuación de Charlson | 2,4±2,3 | 2,1±2,0 | 2,5±2,3 | 0,056 |
| Características de lafibrilación auricular | ||||
| Tipo de fibrilación auricular | ||||
| Primer diagnóstico | 68 (8,6) | 21 (12,1) | 47 (7,6) | 0,008 |
| Paroxística | 297 (37,7) | 47 (27,2) | 250 (40,7) | |
| Persistente | 113 (14,3) | 33 (19,1) | 80 (13,0) | |
| Persistente de larga duración | 32 (4,1) | 9 (5,2) | 23 (3,7) | |
| Permanente | 278 (35,3) | 63 (36,4) | 215 (35,0) | |
| Clase funcional de la Asociación Europea del Ritmo Cardiaco | ||||
| 1 Sin síntomas | 387 (49,1) | 97 (56,4) | 290 (47,1) | 0,073 |
| 2a Síntomas leves | 218 (27,7) | 48 (27,9) | 170 (27,6) | |
| 2b Síntomas moderados | 99 (12,6) | 14 (8,1) | 85 (13,8) | |
| 3 Síntomas graves | 77 (9,8) | 11 (6,4) | 66 (10,7) | |
| 4 Síntomas incapacitantes | 7 (0,9) | 2 (1,2) | 5 (0,8) | |
| Intervenciones anteriores | ||||
| Cardioversión eléctrica | 163 (20,5) | 38 (21,7) | 125 (20,1) | 0,639 |
| Ablación de la vena pulmonar | 61 (7,7) | 3 (1,7) | 58 (9,3) | 0,001 |
| Cirugía de arritmia | 10 (1,3) | 1 (0,6) | 9 (1,4) | 0,358 |
| Ablación del nódulo auriculoventricular | 13 (1,6) | 2 (1,1) | 11 (1,8) | 0,564 |
| Cierre percutáneo de la orejuela izquierda | 5 (0,6) | 0 | 5 (0,8) | 0,234 |
| Marcapasos/tratamiento de resincronización/desfibrilador implantable | 105 (13,2) | 21 (12,0) | 84 (13,5) | 0,603 |
| Exploración física | ||||
| Índice de masa corporal | 29±5 | 28±5 | 29±5 | 0,347 |
| Presión arterial sistólica (mmHg) | 128±21 | 130±22 | 128±20 | 0,386 |
| Presión arterial diastólica (mmHg) | 75±13 | 78±13 | 74±13 | 0,022 |
| Frecuencia cardiaca basal (lpm) | 75±18 | 74±19 | 75±17 | 0,577 |
| Pruebas complementarias | ||||
| Ritmo sinusal en la visita de inclusión | 322 (42,9) | 76 (46,9) | 246 (41,8) | 0,248 |
| Bloqueo de rama | ||||
| No | 588 (78,5) | 129 (81,6) | 459 (78,5) | 0,461 |
| Bloqueo de rama derecha | 69 (9,2) | 14 (8,9) | 55 (9,3) | |
| Bloqueo de rama izquierda | 77 (13,0) | 92 (12,3) | 15 (9,5) | |
| Agrandamiento de la aurícula izquierda | 463 (68,2) | 117 (78,0) | 346 (65,4) | 0,003 |
| Fracción de eyección del ventrículo izquierdo (%) | 57±13 | 59±9 | 56±13 | 0,02 |
| Anticoagulación prescrita en la primera visita | ||||
| No | 98 (12,3) | 22 (12,6) | 76 (12,2) | 0,174 |
| Antagonistas de la vitamina K orales | 239 (30,0) | 41 (23,4) | 198 (31,8) | |
| Anticoagulantes orales de acción directa | 454 (57,0) | 111 (63,4) | 343 (55,1) | |
| Heparina de bajo peso molecular | 6 (0,8) | 1 (0,6) | 5 (0,8) | |
| Tratamiento concomitante | ||||
| Fármacos antiarrítmicos | 218 (27,4) | 30 (17,1) | 188 (30,2) | 0,001 |
| Antiagregantes plaquetarios | 100 (12,5) | 18 (10,3) | 82 (13,2) | 0,307 |
| Digoxina | 87 (10,9) | 18 (10,3) | 69 (11,1) | 0,762 |
| Bloqueadores beta | 544 (68,3) | 119 (68,0) | 425 (68,3) | 0,934 |
| Verapamilo/diltiazem | 47 (5,9) | 12 (6,9) | 35 (5,6) | 0,542 |
| IECA/ARA-II/sacubitrilo-valsartán | 442 (55,5) | 111 (63,4) | 331 (53,2) | 0,016 |
| Estatinas | 410 (51,4) | 87 (49,7) | 323 (51,9) | 0,605 |
| Inhibidores de la bomba de protones | 358 (44,9) | 79 (45,1) | 279 (44,9) | 0,946 |
| Antiinflamatorios no esteroideos | 34 (4,3) | 4 (2,3) | 30 (4,8) | 0,142 |
ARA-II: antagonistas del receptor de la angiotensina II; IECA: inhibidores de la enzima de conversión de la angiotensina.
Los datos cuantitativos se muestran en media±desviación estándar y los cualitativos, en n (%).
Se incluyó en el estudio a 797 pacientes (edad, 72±11 años; el 60% varones) (figura 1), que representaban el 100% de todos los pacientes con FA atendidos durante la semana de inclusión. La mayoría de los participantes eran pacientes ambulatorios en el momento de la inclusión. Los factores de riesgo más comunes eran el sedentarismo y la hipertensión. Más de la mitad de los pacientes tenían una cardiopatía y la más frecuente era la enfermedad valvular, seguida de la cardiopatía isquémica. Casi el 25% tenía antecedentes de insuficiencia cardiaca y el 6,4% tenía una estenosis mitral al menos moderada o una prótesis mecánica. Entre las comorbilidades comunes se encontraban la insuficiencia renal y la anemia. Las puntuaciones medias de CHA2DS2-VASc, HAS-BLED y Charlson fueron 3,4±1,8, 1,8±1,2 y 2,4±2,3 respectivamente. La mayoría de los pacientes tenían FA paroxística o permanente y estaban asintomáticos o levemente sintomáticos. La fracción de eyección media estaba dentro del intervalo normal y la mayoría de los pacientes tenían dilatación de la aurícula izquierda. Se prescribió tratamiento anticoagulante al 87,7% de los pacientes y el 57% recibió anticoagulantes orales de acción directa. El tratamiento concomitante más frecuente fue con bloqueadores beta y al 27,4% de los pacientes se les prescribieron fármacos antiarrítmicos (tabla 2).
Figura central. Indicadores de calidad de la ESC en el tratamiento de la FA en 9 centros españoles con acreditación SEC-EXCELENTE en FA. ACO: anticoagulación oral; AIT: accidente isquémico transitorio; ERT: enfermedad renal terminal; ESC: Sociedad Europea de Cardiología; FA: fibrilación auricular; FAA: fármacos antiarrítmicos; SEC: Sociedad Española de Cardiología.
Los InCal de la ESC se detallan en la tabla 3 y figura 1. En el dominio 1 (evaluación del paciente), el indicador más alto fue la documentación de la función renal (96,2%), mientras que las documentaciones de las puntuaciones CHA2DS2-VASc y HAS-BLED fueron baja (24,9%) y muy baja (6,1%). Sin embargo, se disponía de las variables necesarias para calcular estas puntuaciones de todos los pacientes. En el dominio 2 (anticoagulación), se observó una alta tasa de anticoagulación adecuada en pacientes con alto riesgo y una alta calidad de anticoagulación. En cambio, la elevada tasa de anticoagulación de pacientes con bajo riesgo fue notable y la calidad de la anticoagulación se evaluó en poco más de la mitad de los pacientes.
Indicadores de calidad de la Sociedad Europea de Cardiología en centros con acreditación SEC-EXCELENTE de fibrilación auricular en España
| Indicadores de calidad | Todas las series | Centros de cardiología general | Centros especializados de referencia | ORa(IC95%) | p | OR ajustadaa(IC95%) | p |
|---|---|---|---|---|---|---|---|
| Dominio 01: evaluación del paciente | |||||||
| 01MQI1. Proporción de pacientes con evaluación del riesgo cardioembólico según la puntuación CHA2DS2-VASc | 195/782(24,9 [21,9-27,9]) | 59/172(34,3 [27,2-41,4]) | 136/610(22,3 [18,9-25,5]) | 0,55(0,39-0,79) | 0,001 | 0,54(0,35-0,83) | 0,005 |
| 01MQI2. Proporción de pacientes con evaluación del riesgo hemorrágico utilizando un método validado, como la puntuación HAS-BLED | 47/768(6,1 [4,4-7,8]) | 32/170(18,8 [12,9-24,7]) | 15/598(2,5 [1,3-3,8]) | 0,11(0,06-0,21) | <0,000 | 0,09(0,04-0,20) | <0,001 |
| 01MQI3. Proporción de pacientes con una medición de creatinina sérica (o aclaramiento de creatinina) | 767/797(96,2 [94,9-97,5]) | 164/175(93,7 [90,1-97,3]) | 603/622(96,9 [95,5-98,3]) | 2,13(1,00-4,56) | 0,047 | 2,94(1,09-7,91) | 0,032 |
| Dominio 02: anticoagulación | |||||||
| 02MQI1. Proporción de pacientes con adecuada prescripción de anticoagulación de acuerdo con la puntuación CHA2DS2-VAScb,c | 618/682(90,6 [88,4-92,8]) | 144/156(92,3 [88,1-96,5]) | 474/526(90,1 [87,6-92,7]) | 0,76(0,40-1,46) | 0,409 | 0,66(0,30-1,44) | 0,293 |
| 02MQI2. Proporción de pacientes con puntuación CHA2DS2-VASc de 0 (varones) o 1 (mujeres) a quienes se receta inadecuadamente anticoagulación a largo plazoc | 37/64(57,8 [45,7-69,9]) | 4/13(30,8 [5,7-55,9]) | 33/51(64,7 [51,6-77,8]) | 4,13(1,11-15,29) | 0,027 | 1,79(0,11-29,63) | 0,685 |
| 02MQI3. Proporción de pacientes anticoagulados con «anticoagulación adecuada»d | 322/383(84,1 [80,4-87,8]) | 85/97(87,6 [81,0-94,2]) | 237/286(82,9 [78,5-87,3]) | 0,68(3,47-1,35) | 0,268 | 0,72(0,33-1,57) | 0,408 |
| Proporción de pacientes anticoagulados con datos suficientes para evaluar la calidad de la anticoagulación | 383/674(56,8 [53,1-60,5]) | 97/147(66,0[58,3-73,7]) | 286/527(54,3 [50,1-58,6]) | 0,61(0,42-0,90) | 0,011 | 0,54(0,34-0,86) | 0,009 |
| Dominio 03: control de la frecuencia | |||||||
| 03MQI1. Proporción de pacientes con fibrilación auricular permanente y prescripción inadecuada de fármacos antiarrítmicos | 20/278(7,2 [4,2-10,2]) | 3/63(4,8 [0,0-10,1]) | 17/215(7,9 [4,3-11,5]) | 1,72(0,49-6,06) | 0,396 | 2,82(0,56-14,13) | 0,207 |
| Dominio 04: control del ritmo | |||||||
| 04MQI1. Proporción de pacientes con cardiopatía estructural y prescripción inadecuada de fármacos antiarrítmicos de clase I C | 14/487(2,9 [1,4-4,4]) | 2/114(1,8 [0,0-4,2]) | 12/373(3,2 [1,4-5,0]) | 1,86(0,41-8,44) | 0,413 | 6,08(0,58-64,16) | 0,133 |
| 04MQI2. Proporción de pacientes con enfermedad renal terminal y prescripción inadecuada de dofetilida o sotalol | 0/6 | 0/1 | 0/5 | ND | 1 | ND | ND |
| 04MQI3. Proporción de pacientes con FA paroxística sintomática o persistente a los que se ofrece ablación de FA con catéter tras fracaso o intolerancia a un fármaco antiarrítmico de clase I o III | 21/30(70 [53,6-86,4]) | 2/4(50 [1,0-99,0]) | 19/26(73,1 [56,1-90,2]) | 2,71(0,32-23,14) | 0,348 | ND | ND |
| Dominio 05: tratamiento de factores de riesgo | |||||||
| 05MQI1. Proporción de pacientes que tienen identificados sus factores de riesgo modificablese | 473/797(59,3 [55,9-62,7]) | 59/175(33,7 [26,7-40,7]) | 414/622(66,6 [62,9-70,3]) | 3,91(2,74-5,58) | <0,001 | 3,03(2,04-4,53) | <0,001 |
| Por lo menos 6 factores de riesgo modificables identificadose | 741/797(93 [91,2-94,8]) | 142/175(81,1 [75,3-86,9]) | 599/622(96,3 [94,8-97,8]) | 6,05(3,45-10,63) | <0,001 | 1,73(0,69-4,31) | 0,242 |
| Hipertensión documentadaf | 778/797(97,6 [96,5-98,7]) | 171/175(97,7 [95,7-100]) | 607/622(97,6 [96,4-98,8]) | 0,95(0,31-2,89) | 0,923 | 0,22(0,03-1,93) | 0,172 |
| Diabetes mellitus documentadaf | 787/797(98,7 [97,9-99,5]) | 169/175(95,6 [92,6-98,6]) | 618/622(99,4 [98,8-100]) | 5,49(1,53-19,66) | 0,003 | 0,83(0,05-13,34) | 0,899 |
| Tabaquismo documentadof | 783/797(98,2 [97,3-99,1]) | 167/175(95,4 [92,3-98,5])) | 616/622(99,0 [98,2-99,8]) | 4,92(1,68-14,37) | 0,001 | 1,55(0,35-6,95) | 0,564 |
| Obesidad documentadag | 518/797(65,0 [61,7-68,3]) | 76/175(43,4 [36,1-50,7]) | 442/622(71,1 [67,5-74,7]) | 3,20(2,26-4,52) | <0,001 | 2,30(1,55-3,43) | <0,001 |
| Apnea del sueño documentadaf | 751/797(94,2 [92,6-95,8]) | 148/175(84,6 [79,3-90,0]) | 603/622(96,9 [95,5-98,3]) | 5,79(3,13-10,70) | <0,001 | 6,18(2,80-13,62) | <0,001 |
| Consumo excesivo de alcohol documentadof | 775/797(97,2 [96,1-98,4]) | 158/175(90,3 [85,9-94,7]) | 617/622(99,2[98,5-99,9]) | 13,28(4,83-36,54) | <0,001 | 1,64(0,02-116,22) | 0,821 |
| Estilo de vida sedentario documentadof | 766/797(96,1 [94,8-97,4]) | 150/175(85,7 [80,5-90,9]) | 616/622(99,0[98,2-99,8]) | 17,11(6,90-42,46) | <0,001 | 13,60(5,22-35,40) | <0,001 |
| Dominio 06: resultados | |||||||
| Subdominio 06.1. Consecuencias de la enfermedad | |||||||
| 06.1MQI1. Tasa anual de mortalidad por todas las causash | 126/1.562(8,07 [6,72-9,42]) | 27/411(6,57 [4,18-8,97]) | 99/1.151(8,60 [6,98-10,22]) | 1,35(0,88-2,07)9 | 0,192 | 1,07(0,66-1,74)8 | 0,776 |
| 06.1MQI2. Tasa anual de ictus o accidente isquémico transitorioh | 13/1.562(0,83 [0,38-1,28]) | 4/411(0,97 [0,02-1,92]) | 9/1.151(0,78 [0,27-1,29]) | 0,80(0,25-2,61)9 | 0,711 | 0,52(0,15-1,86)8 | 0,313 |
| Subdominio 06.2. Consecuencias del tratamiento | |||||||
| 06.2MQI1. Tasa anual de eventosg de hemorragia potencialmente mortal o hemorragia mayorh | 40/1.562(2,56 [1,78-3,34]) | 15/411(3,65 [1,84-5,46]) | 25/1.151(2,17 [1,33-3,01]) | 0,70(0,34-1,46)9 | 0,094 | 0,45(0,19-1,06)8 | 0,069 |
| 06.2MQI2. Tasa anual de mortalidad a los 30 días relacionada con la intervención | ND | ND | ND | ND | ND | ND | ND |
| 06.2MQI3. Tasa anual de complicaciones mayores relacionadas con la intervención o eventos adversos graves relacionados con el fármaco | ND | ND | ND | ND | ND | ND | ND |
| Subdominio 06.3. Resultados percibidos por el paciente | |||||||
| 06.3MQI1. Proporción de pacientes con evaluación de la calidad de vida relacionada con la salud | 0/797 | 0/175 | 0/622 | ND | 1 | ND | ND |
IC95%: intervalo de confianza del 95%; ND: no disponible; OR: odds ratio.
La idoneidad de la prescripción de anticoagulación se definió como una puntuación CHA2DS2-VASc ≥ 1 (varones) o ≥ 2 (mujeres) como en la guía de la ESC de 2020.
La anticoagulación se consideró «adecuada» si el tiempo en rango terapéutico era ≥ 70% con antagonistas de la vitamina K o si la dosis era correcta según las recomendaciones del fabricante de los anticoagulantes de acción directa.
Factores de riesgo modificables: hipertensión, diabetes mellitus, tabaquismo, obesidad, apnea del sueño, consumo excesivo de alcohol y estilo de vida sedentario.
Se consideró documentado un factor de riesgo cuando su presencia o ausencia se mencionaba explícitamente en la historia clínica.
La obesidad se consideró documentada si el peso y la estatura se registraban en la historia clínica.
Expresado como el número de eventos/total de años de seguimiento (tasa cada 100 pacientes/año), pero en comparación con los modelos de riesgos proporcionales de Cox univariante y multivariante, con proporciones de riesgos e IC95% calculados.
Todos los valores se expresan en numerador/denominador válido (porcentaje [IC95%]).
En los dominios 3 y 4 (control de la frecuencia y el ritmo), el uso inadecuado de antiarrítmicos fue bajo y a más del 70% de los pacientes con FA paroxística o persistente sintomáticos se les ofreció ablación después del fracaso o la intolerancia de los antiarrítmicos, aunque este InCal solo se pudo evaluar en 30 pacientes (). En el dominio 5, se identificaron los 7 factores de riesgo modificables, según lo propuesto por la ESC, en solo el 59,3% de los pacientes. Cuando se analizaron por separado, todos los factores se incluyeron en más del 90% de los informes, excepto la obesidad: el peso y la estatura se registraron en la historia clínica en solo el 65% de los pacientes.
Por último, en el dominio 6 (resultados), las tasas anuales de mortalidad total, ictus isquémico/accidente isquémico transitorio y hemorragia mayor fueron 8,1 (n=126 pacientes), 0,8 (n=13) y 2,56 (n=33) cada 100 pacientes/año. Al final del seguimiento se sabía si cada uno de los pacientes seguía con vida; el 33% (42/126) de las muertes tuvieron causas cardiovasculares y 12 pacientes murieron por causas desconocidas. El registro no incluyó datos sobre mortalidad ni complicaciones mayores relacionadas con intervenciones o eventos adversos graves relacionados con medicamentos. Además, ninguno de los centros utilizó escalas de calidad de vida validadas relacionadas con la salud en la práctica clínica habitual.
Características basales de los pacientes e indicadores de calidad en FA de la ESC según la complejidad del centroTres hospitales se clasificaron como centros de cardiología general y 6 eran centros especializados de referencia. Los centros especializados de referencia tenían considerablemente más cardiólogos, un mayor número de camas de hospitalización totales, más altas hospitalarias de cardiología y más visitas a clínicas ambulatorias. Estos centros también realizaron un número significativamente mayor de intervenciones estructurales cardiacas percutáneas, implantes de dispositivos electrónicos cardiacos e intervenciones de ablación de la FA ().
Los pacientes de centros especializados de referencia estaban hospitalizados en el momento de la inclusión con mayor frecuencia y presentaban una mayor prevalencia de estilo de vida sedentario, anemia, FA paroxística, ablación previa de la vena pulmonar y prescripciones de medicamentos antiarrítmicos. También tuvieron puntuaciones HAS-BLED más altas y mostraron una tendencia hacia índices de Charlson más altos, síntomas más graves y una mayor frecuencia de cirugía coronaria y estenosis mitral o prótesis valvular mecánica. En cambio, la frecuencia de dilatación auricular fue menor en este grupo; estos pacientes tenían una fracción de eyección del ventrículo izquierdo inferior y se les prescribieron con menos frecuencia bloqueadores del sistema renina-angiotensina (tabla 2).
En los centros de cardiología general, las puntuaciones CHA2DS2-VASc y HAS-BLED se documentaron con mayor frecuencia, y la anticoagulación inadecuada de pacientes con bajo riesgo fue menos común. En cambio, la función renal y todos los factores de riesgo modificables se documentaron con mayor frecuencia en los centros especializados de referencia. A pesar de estas diferencias, ambos grupos tuvieron de modo similar grandes proporciones de pacientes con alto riesgo a quienes se prescribió anticoagulación o que tenían una anticoagulación adecuada. Sin embargo, la disponibilidad de datos para evaluar la calidad de la anticoagulación fue mayor en los centros de cardiología general. No se observaron diferencias importantes en los InCal en otros dominios.
Después del ajuste multivariante de las características basales desequilibradas, las diferencias en la anticoagulación inadecuada de pacientes con bajo riesgo desaparecieron. Las discordancias en la evaluación de los factores de riesgo modificables se relacionaron principalmente con la obesidad, el estilo de vida sedentario y la apnea del sueño, que se documentaron con mayor frecuencia en los centros especializados de referencia. No se encontraron diferencias significativas en los InCal del dominio de resultados entre los grupos después de la corrección (tabla 3).
DISCUSIÓNLas principales conclusiones de este estudio son que, en los centros españoles con acreditación SEC-EXCELENTE en FA, los resultados de varios InCal fundamentales fueron aceptables, especialmente en los dominios de resultados, control de la frecuencia, control del ritmo y aspectos seleccionados de la evaluación del paciente y la anticoagulación. Sin embargo, se encontraron valores peores en áreas como la documentación del riesgo cardioembólico y hemorrágico, anticoagulación de pacientes en bajo riesgo, tratamiento de los factores de riesgo y resultados percibidos por los pacientes, lo que indica una considerable necesidad de mejora en estas áreas. En particular, la mayoría de los valores de los InCal fueron similares, independientemente de la complejidad del centro, con pocas excepciones, sobre todo en los dominios de evaluación del paciente y tratamiento de los factores de riesgo, pero no en el dominio de resultados.
Estudios previos que evalúan indicadores de calidadTres estudios previos han analizado los InCal en FA propuestos por la ESC4–6. La encuesta BALKAN-AF incluyó a 2.712 pacientes de 49 centros de 7 países balcánicos entre diciembre de 2014 y febrero de 2015, pero sin seguimiento4. El registro ChiOTEAF incluyó a 6.420 pacientes de 65 o más años, con seguimiento de 1 año, en un registro prospectivo entre octubre de 2014 y diciembre de 2018 en 44 centros de China5. El registro danés de FA evaluó varios InCal de la ESC en más de 100.000 pacientes entre 2017 y 20216. Este registro a escala nacional a partir de bases de datos administrativas incluye a casi todos los daneses con FA, excepto los atendidos exclusivamente en centros privados de cardiología o atención primaria.
Si bien estos registros ofrecen una base sólida para comprender la evaluación de los InCal en FA, tienen limitaciones. El estudio BALKAN-AF no pudo evaluar los InCal del dominio de resultados y es posible que los resultados de los registros ChiOTEAF y danés de FA no sean directamente aplicables a España por las diferencias en las características étnicas, los sistemas sanitarios y el acceso a los anticoagulantes. En estudios españoles previos publicados en 2012 y 2016, se presentaron indicadores de atención de 160 y 533 pacientes de 1 y 2 hospitales especializados españoles respectivamente, pero se realizaron antes de que los InCal de la ESC estuvieran disponibles21,22 y carecían de datos de seguimiento. Además, esos estudios no exploraron la posible asociación del tipo de centro con el InCal de pacientes con FA. Por lo tanto, nuestro estudio presenta una evaluación contemporánea de los InCal propuestos por la ESC, incluido el dominio de resultados, en una muestra española con centros de diversa complejidad.
Indicadores de calidad: evaluación del paciente y anticoagulaciónLa función renal se documentó en el 96,2% de los pacientes, cifra superior a las de los registros BALKAN-AF4 y ChiOTEAF5 (el 76,1 y el 81,5%) y similar a la del registro danés de FA6 (93%). Una posible razón de estas discordancias es el diferente momento de la inclusión, ya que se espera que la implementación de las recomendaciones mejore con el tiempo. Nuestras bajas tasas de registro de puntuaciones de riesgo cardioembólico y hemorrágico se comparan desfavorablemente con otros registros, que notifican cifras superiores al 90%4,5. Sin embargo, la proporción de pacientes que recibieron anticoagulación entre aquellos con alto riesgo cardioembólico fue del 90,6%, cifra similar al 90,4% notificado por el registro danés en 2021 y superior al 74,4 y el 44,7% de otros registros4,5. Aunque los datos del registro BALKAN-AF4 podrían explicarse por el momento de inclusión (el registro danés de FA observó un aumento de esta proporción del 85,3% en 2017 al 90,4% en 2021), el 44,7% notificado por el registro ChiOTEAF indica que otros factores pueden afectar a la infrautilización de anticoagulantes en esta población. La alta proporción de anticoagulación de pacientes en bajo riesgo de nuestra serie (57,8%) también se ha comunicado en otros estudios (39-60%)4,5,21. Algunos de estos pacientes podrían estar en el periodo previo o posterior a la cardioversión o la ablación, pero la inercia terapéutica o la baja tasa de documentación de la puntuación CHA2DS2-VASc, combinadas con la percepción errónea de un riesgo embólico mayor que el hemorrágico, podrían contribuir a este problema. Aunque los investigadores hicieron todo lo posible para no pasar por alto cualquier factor de riesgo embólico durante la recopilación de datos, es imposible garantizar que este no fuera el caso en algunas ocasiones.
Indicadores de calidad: control de frecuencia y ritmoLa prescripción de fármacos antiarrítmicos fue inadecuada en el 7,2% de los pacientes con FA permanente, de modo similar a lo comunicado en otros estudios (3,6 y 10%)4,5. Ningún paciente con enfermedad renal terminal recibió dofetilida o sotalol y al 2,9% de los pacientes con cardiopatía estructural se les prescribieron fármacos antiarrítmicos de clase I C, lo que coincide con informes anteriores (el 0,7 y el 2,2%)4,5. Aunque estos valores de InCal son bajos, constituyen una clara oportunidad de mejora. Ninguno de los registros anteriores evaluó la proporción de pacientes con FA paroxística sintomática o persistente que tenían resistencias o no toleraban 1 o más fármacos antiarrítmicos de clase I o III y a quienes se ofreció la ablación con catéter. Si bien el 70% observado en nuestro estudio es prometedor, debe interpretarse con cautela debido al tamaño de muestra claramente insuficiente para extraer conclusiones firmes.
Indicadores de calidad: tratamiento de factores de riesgoLa mayoría de los factores de riesgo se documentaron correctamente, excepto la obesidad: se registraron en la historia clínica electrónica el peso y la estatura de solo el 65% de los pacientes. Un sesgo de notificación de la obesidad (se registran con mayor frecuencia el peso y la estatura de los pacientes obesos) podría explicar en parte la elevada tasa de obesidad en nuestra muestra (37,3%), que es mayor que la comunicada en otros estudios (el 5,4 y el 24,7%)4,5. Otras series que incluyen a pacientes con FA consecutivos atendidos en clínicas ambulatorias de cardiología en España han comunicado una prevalencia de obesidad que oscila entre el 10 y el 26,2%22,23. Sin embargo, otro estudio español describió un índice de masa corporal de 29,2±3,9, que es casi idéntico a los 29±5 encontrados en nuestra serie. En particular, la prevalencia de obesidad en la población general española fue del 15,7% en 202024, lo que indica que es poco probable que sea menor entre los pacientes con FA. Respecto a los otros factores de riesgo, la prevalencia en nuestro estudio fue similar a las de estudios anteriores4,5,21–23,25.
Indicadores de calidad: resultadosLa tasa de ictus/accidente isquémico transitorio de nuestro estudio (0,83/100 pacientes/año) fue idéntica a la notificada por el registro danés de FA de 2019 (0,83/100 pacientes/año)6 y similar a otro estudio español contemporáneo (1,07/100 pacientes/año)23 y el registro ChiOTEAF (1,1/100 pacientes/año)5. La tasa de hemorragia mayor fue 2,23/100 pacientes/año en 2019 en el registro danés6, muy similar a la de nuestro estudio (2,56/100 pacientes/año). Sin embargo, esta tasa fue de 1,6/100 pacientes/año en el registro ChiOTEAF5, posiblemente relacionada con la menor tasa de anticoagulación en ese trabajo. En cuanto a la mortalidad por cualquier causa, nuestra tasa (8,07/100 pacientes/año) fue similar a la de otras series españolas (8,24/100 pacientes/año)23, pero ligeramente superior a la notificada por el registro ChiOTEAF (6,8/100 pacientes/año)5. Este último resultado es algo sorprendente, dado que la mediana de edad de nuestro estudio fue 76 años, en comparación con una media de edad de 72 años en nuestro trabajo y de 73,8 años en el otro registro español23. Con todo, el IC95% de este InCal en nuestra serie (6,72-9,42/100 pacientes/año) incluye la tasa informada por el registro ChiOTEAF5. En los 3 estudios, la mayoría de las muertes fueron no cardiovasculares.
Las escalas de calidad de vida relacionadas con la salud validadas no se utilizan en la práctica clínica habitual en nuestro estudio. El estudio BALKAN-AF4 notificó la frecuencia de los «resultados percibidos por los pacientes», pero la descripción de los datos apunta a que estos resultados eran principalmente «síntomas percibidos por los médicos». En cambio, el registro ChiOTEAF5 midió los resultados de calidad de vida mediante escalas analógicas visuales. La guía de práctica clínica de FA de la ESC de 2020 recomienda recoger con frecuencia los resultados percibidos por los pacientes2, pero este objetivo debe lograrse utilizando medios validados3. La implementación de estas mediciones en la práctica clínica diaria será claramente un desafío para los centros sanitarios en los próximos años26.
Evaluación de indicadores de calidad por complejidad del centroHasta donde sabemos, el presente estudio es el primero que describe los resultados por complejidad del centro en el proceso de FA. Aunque se observaron algunas diferencias en los dominios de evaluación de pacientes y tratamiento de factores de riesgo, los InCal de los dominios anticoagulación y resultados no fueron significativamente diferentes, lo que señala que los centros de cardiología general pueden lograr la misma calidad de atención en el proceso de FA que los centros especializados de referencia. En particular, el periodo de inclusión precedió a la publicación de los InCal. Sin embargo, aunque los médicos no los conocían en ese momento, muchos de los InCal del SEC-EXCELENTE en AF7 se superponen a los de la ESC, lo que podría explicar en parte los resultados observados.
Implicaciones clínicasLa principal implicación clínica de este trabajo es que destaca la importancia de evaluar la calidad de la atención mediante indicadores sólidos, como los propuestos por la ESC. Identificar oportunidades para mejorar la calidad de la atención es la única forma de abordar las fisuras en el tratamiento del paciente. Se cree que el seguimiento sistemático de los InCal, como propone la guía de la ESC, podría ser una vía eficaz para alcanzar este objetivo, tanto en España como en Europa.
LimitacionesLa principal limitación de este estudio es que el tamaño muestral es insuficiente para calcular con precisión algunos de los InCal (por ejemplo, la ablación ofrecida a pacientes sintomáticos con FA), por lo que estos resultados deben interpretarse con prudencia. Además, los detalles de los eventos clínicos no fueron revisados por un comité independiente ni hubo auditoría externa. Igualmente, la inclusión de pacientes tratados por cardiólogos limita exclusivamente nuestras conclusiones a esta especialidad. Estos datos también representan el rendimiento de 9 centros con gran interés en mejorar el tratamiento de la FA, lo cual puede no ser representativo de la asistencia sanitaria española. Por lo tanto, las comparaciones con otros registros que incluyen a casi todo paciente, como el danés6, solo se pueden aplicar a este conjunto de unidades de cardiología. Se desconocían las causas de 12 muertes y, en consecuencia, se puede subestimar el número real de eventos. Además, los ingresos hospitalarios en centros privados podrían haberse pasado por alto como eventos. Del mismo modo, no se pudo evaluar los InCal secundarios propuestos por la ESC. Por último, no se pudo evaluar el verdadero cumplimiento de los pacientes con medicamentos recetados o seguimiento, ya que solo se tuvo acceso a la receta del médico en la primera visita.
CONCLUSIONESAunque los centros acreditados en España demostraron un buen rendimiento en muchos de los InCal de FA de la ESC y los hospitales de cardiología general y especializados de referencia mostraron resultados similares en los dominios anticoagulación y resultados, todavía hay margen de mejora. Esta información podría servir como punto de partida para que los centros participantes identifiquen áreas de mejora y trabajen para lograr la excelencia en la atención de pacientes con FA.
INVESTIGADORES PRINCIPALES Y CENTROS PARTICIPANTESLos autores garantizan que los siguientes investigadores son responsables de los datos contenidos en este artículo:
Hospital Universitario Reina Sofía, Córdoba: Martín Ruiz Ortiz.
Hospital Universitario La Paz, Madrid: Rafael Peinado Peinado.
Hospital Clínic, Barcelona, España: Elena Arbelo Laínez.
Hospital Costa Del Sol, Marbella (Málaga): Almudena Valle Alberca.
Hospital General Universitario de Alicante, Alicante: Alicia Ibáñez Criado.
Hospital Marina Salud, Denia (Alicante), España: Alfonso Valle Muñoz.
Hospital Universitario y Politécnico La Fe, Valencia: Joaquín Osca Asensi.
Hospital Universitario, Jerez de La Frontera (Cádiz): Ana del Río Lechuga.
Hospital Universitario Virgen de la Victoria, Málaga: Alejandro I. Pérez Cabeza.
FINANCIACIÓNLa Sociedad Española de Cardiología proporcionó la base de datos en línea para la recopilación de datos y financió la organización de investigación por contrato para la gestión de las autorizaciones administrativas y el apoyo al proceso del estudio.
CONSIDERACIONES ÉTICASEl protocolo del estudio fue aprobado por el comité de ética en investigación de cada centro y cumplió las recomendaciones para estudios médicos descritas en la Declaración de Helsinki. Dado que los datos utilizados en el estudio estaban puramente relacionados con la atención clínica, eran anónimos y estaban diferenciados de la información personal, los comités de investigación aprobaron la renuncia al consentimiento informado. Se siguieron las directrices SAGER para abordar los posibles sesgos de sexo y género.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIALNo se empleó inteligencia artificial para escribir ninguna sección de este artículo.
CONTRIBUCIÓN DE LOS AUTORESM. Ruiz Ortiz llevó a cabo la conceptualización, el análisis formal, la redacción del borrador original, la supervisión, la administración del proyecto y la obtención de fondos. La investigación fue realizada por todos los autores. El resto de los autores llevaron a cabo la escritura-revisión y la edición. Todos los autores aprobaron la versión final del artículo y son responsables de todos los aspectos del trabajo.
CONFLICTO DE INTERESESNinguno.
- –
La FA es la arritmia cardiaca más común y se asocia con morbilidad y mortalidad importantes.
- –
La ESC propuso un conjunto de InCal de la FA en su guía de 2020.
- –
Estos InCal se han evaluado en varias poblaciones fuera de España.
- –
Este es el primer estudio que evalúa los InCal de la ESC de la FA en España.
- –
Los InCal de anticoagulación y resultados fueron similares o mejores que los comunicados en otros países europeos.
- –
Se encontraron resultados similares entre los centros de cardiología general y los especializados de referencia respecto a los InCal de anticoagulación y resultados.