La variación en la relación presión/volumen telesistólica entre el reposo y el estrés máximo es un índice de contractilidad del ventrículo izquierdo independiente de la poscarga. Aún no está claro si depende del volumen telediastólico y hasta qué punto. El objetivo de este estudio es evaluar la dependencia de la variación de la relación presión/volumen telesistólica entre el reposo y estrés (Δ) y el volumen telediastólico en pacientes con ecocardiografía de estrés negativa y con todos los intervalos de función ventricular izquierda en reposo.
MétodosAnalizamos los datos interpretables obtenidos de 891 pacientes (593 varones; 63 ± 12 años) con fracción de eyección del 47 ± 12%: 338 pacientes estaban sanos, prácticamente sanos o hipertensos; 229 tenían arteriopatía coronaria y 324, miocardiopatía dilatada isquémica o no isquémica. Se los estudió con ecocardiografía de estrés en ejercicio (n =172), dipiridamol (n = 482) o dobutamina (n = 237). La relación presión/volumen telesistólica se evaluó en reposo y en estrés máximo a partir de una medición bruta de la presión arterial sistólica mediante esfigmógrafo con manguito y el volumen telesistólico, por ecocardiografía bidimensional mediante el método de Simpson biplanar.
ResultadosLos valores absolutos de la variación reposo-estrés en la relación presión/volumen telesistólica fueron más altos con ejercicio y dobutamina que con dipiridamol. En la población general, se observó relación inversa entre la relación presión/volumen telesistólica y el volumen telediastólico en reposo (r2 = 0,69; p < 0,001) y en estrés máximo (r2 = 0,56; p < 0,001), pero no se observó esta relación al considerar la variación reposo-estrés de la relación presión/volumen telesistólica (r2 = 0,13).
ConclusionesEl volumen telediastólico ventricular izquierdo no afecta a la variación reposo-estrés de la relación presión/volumen telesistólica en ventrículos izquierdos normales o anómalos durante el estrés físico o farmacológico.
Palabras clave
La pendiente de la relación presión/volumen telesistólica, denominada Emáx por Suga y Sagawa1, se ha considerado para evaluar la función contráctil por su sensibilidad a los cambios inotrópicos y la relativa independencia de la carga ventricular. Debido a que la determinación de la Emáx requiere obtener curvas de presión/volumen con diferentes cargas, se ha intentado identificar un índice simplificado en seres humanos2. La variación entre el reposo y el estrés máximo en la relación presión/volumen telesistólica (RPVTS; índice de Suga) se obtiene fácilmente durante una ecocardiografía de estrés y se ha establecido como un índice de la función contráctil miocárdica razonablemente independiente de la carga3–11 que permite obtener una estratificación más precisa que la fracción de eyección en pacientes sin anomalías inducibles de la motilidad parietal12–15.
Sin embargo, como sucede con la mayoría de los índices, la RPVTS no tiene en cuenta las dimensiones diastólicas del ventrículo izquierdo (VI). Suga et al.16 informaron de la dependencia del tamaño de la Emáx en condiciones experimentales, y desde entonces se ha recalcado que se debería normalizar los índices de función del VI17,18 para comparar la función contráctil entre pacientes. El presente estudio se diseñó para relacionar el índice de RPVTS obtenido durante una ecocardiografía de estrés en reposo y la variación de dicho índice entre el reposo y el estrés máximo (ΔRPVTS) con el volumen telediastólico del VI (VTDVI) en controles normales y en pacientes.
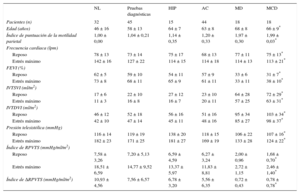
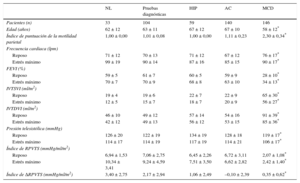
MÉTODOSDesde enero de 2003, se sometió a 1.142 pacientes a ecocardiografía de estrés en laboratorios de ecocardiografía con control de calidad9,11,12,14,19–23. El estudio cumplió la Declaración de Helsinki. Se obtuvo el consentimiento informado de todos los pacientes (o sus tutores) antes de la prueba y el comité ético de investigación clínica aprobó el protocolo del estudio. Ecocardiografistas que no participaban en el proceso asistencial recogieron y analizaron los datos de la ecocardiografía de estrés. Los criterios de exclusión fueron cardiopatía congénita significativa, imágenes no satisfactorias del VI en reposo o durante el estrés, fibrilación auricular o ecocardiografía de estrés positiva. De la población inicial de 1.142 pacientes, se excluyó a 118 por ecocardiografía de estrés positiva, a 11 por cardiopatía congénita, a 18 por fibrilación auricular y a 41 por imágenes ecográficas no satisfactorias. Por lo tanto, constituyeron la población de estudio 891 pacientes, 593 varones (67%) y 298 mujeres (33%); la media de edad fue 63 ± 12 años y la media de la fracción de eyección, del 47 ± 12%, con ecocardiografía de estrés negativa por criterios de motilidad parietal. Los datos se adquirieron prospectivamente y se analizaron retrospectivamente. Después se clasificó a los pacientes como sanos (n = 91) o con miocardiopatía dilatada idiopática (n = 222), con arteriopatía coronaria conocida (n = 331) (miocardiopatía isquémica dilatada [n = 102] y no dilatada [n = 229]), con pruebas diagnósticas (n = 162) e hipertensos (n = 85).
El grupo de sujetos sanos se constituyó con participantes con función del VI normal en condiciones basales y en estrés máximo que no recibían tratamiento alguno en el momento de realizar la prueba. Las pruebas diagnósticas consistieron en pruebas de estrés para los pacientes con baja probabilidad pretest de arteriopatía coronaria, anomalías en el electrocardiograma (ECG) en reposo o en ejercicio y sin dilatación del VI. El diagnóstico de arteriopatía coronaria se basó en los antecedentes de infarto de miocardio o revascularización coronaria o en la presencia de al menos una estenosis coronaria > 50% documentada angiográficamente.
El tipo de estrés utilizado (ejercicio, dipiridamol o dobutamina) se basó en las contraindicaciones específicas, la disponibilidad local y las preferencias del médico. Se prefirió la dobutamina para evaluar la viabilidad24.
Se realizó una ecocardiografía bidimensional y la monitorización electrocardiográfica de 12 derivaciones en combinación con ejercicio en bicicleta en posición semisupina o dosis altas (hasta 40 μg/kg/min) de dobutamina o dosis altas de dipiridamol (84 mg/kg/min durante 6 min), según los protocolos propuestos en las directrices de la European Association of Echocardiography24. Durante el procedimiento, se registraron la presión arterial y el ECG cada minuto. Las imágenes ecocardiográficas se evaluaron semicuantitativamente con una escala de 4 puntos de 17 segmentos del VI24. Se obtuvo un índice de puntuación de la motilidad parietal mediante la suma de las puntuaciones de segmentos individuales dividida por el número de segmentos interpretables. La fracción de eyección del VI (FEVI) se evaluó con el método de Simpson biplanar25. La isquemia se definió como nueva anomalía de la motilidad parietal o empeoramiento de una anomalía preexistente o respuesta bifásica (es decir, mejoría con dosis bajas seguida de deterioro con dosis altas). Dados los criterios de selección, la ecocardiografía de estrés fue negativa en todos los pacientes. La mejora del índice de puntuación de la motilidad parietal entre el reposo y el estrés máximo indica viabilidad miocárdica26.
El volumen telesistólico del VI (VTSVI) y el VTDVI se obtuvieron a partir de una proyección apical de 4 y 2 cámaras con el método de Simpson biplanar12,19,25. El VTSVI y el VTDVI se evaluaron en reposo y en estrés máximo y se normalizaron dividiéndolos por la superficie corporal. Se midieron solo los ciclos representativos con visualización endocárdica óptima y se obtuvo el promedio de 3 mediciones. Se rastreó el borde endocárdico, con exclusión de los músculos papilares. La imagen con la cavidad del VI más pequeña se consideró la mejor imagen telesistólica y la imagen captada en la onda R del ECG, la mejor imagen telediastólica. La presión telesistólica del VI se estimó como presión telesistólica del VI = 0,9mmHg × presión arterial sistólica (mmHg), un cálculo no invasivo de la presión telesistólica que predice con precisión las mediciones de los bucles de presión/volumen de la presión telesistólica27.
La RPVTS (mmHg/ml/m2) se estimó como el cociente entre la presión telesistólica y el VTSVI indexado para la superficie corporal. La RPVTS se determinó en reposo y en estrés máximo. ΔRPVTS se calculó como la variación entre el reposo y el estrés máximo en la RPVTS. La RPVTS en reposo y en estrés máximo y la ΔRPVTS se estimaron a partir de las grabaciones de las exploraciones11,12,19.
Análisis estadísticoEl análisis estadístico se realizó con SPSS 22 para Windows e incluyó estadísticos descriptivos (frecuencia y porcentaje de variables categóricas y media ± desviación estándar de variables continuas). Se realizó la prueba de la χ2 de Pearson y la prueba exacta de Fisher para variables categóricas y la prueba de Mann-Whitney para variables continuas en las comparaciones entre grupos (con el método de Monte Carlo para comparaciones de muestras pequeñas). Se usó ANOVA (análisis de la varianza) de una vía para comparar variables continuas entre grupos; en ausencia de homogeneidad de la varianza, se usó la prueba de Kruskal-Wallis para muestras independientes no paramétricas. En cada grupo se determinó el índice entre la RPVTS y el VTDVI por análisis de regresión lineal con el método de los mínimos cuadrados. La comparación de medias se realizó con la prueba de la t. Se asignó significación con p < 0,05 en todos los análisis.
RESULTADOSRealizó todos los estudios un cardiólogo con experiencia documentada en ecocardiografía de estrés que pasó los procedimientos de control de calidad de lectura de ecocardiografía de estrés según los criterios adoptados en los estudios multicéntricos Echo Persantine International Cooperative y Echo Dobutamine International Cooperative26. Las mediciones bidimensionales de los volúmenes del VI fueron viables en todos los pacientes seleccionados. No se interrumpió prueba alguna por efectos secundarios limitantes y ninguna prueba fue positiva para isquemia. Se incluyeron las insuficiencias mitrales moderadas: 89 (40%) de los 222 pacientes con miocardiopatía dilatada idiopática, 47 (46%) de los 102 con miocardiopatía dilatada isquémica y 6 (3%) de los 229 con cardiopatía isquémica tenían una insuficiencia mitral moderada. Los 331 pacientes con dilatación cardiaca, con o sin insuficiencia mitral moderada, tenían similares FEVI y ΔRPVTS en reposo (el 28 ± 7% frente al 29 ± 9% y 0,92 ± 2 frente a 0,87 ± 1,6mmHg/ml/m2 respectivamente; ambas no significativas).
En 60 pacientes, seleccionados aleatoriamente, se estimó una excelente concordancia interobservadores con el método de Bland Altman en el VTDVI en reposo (2,3 ± 18ml; intervalo de confianza del 95% [IC95%], –38 a 34ml) y en estrés máximo (5,8 ± 16 ml; IC95%, –38 a 26 ml), VTSVI en reposo (3,6 ± 23 ml; IC95%, –48 a 41 ml) y en estrés máximo (0,3 ± 13 ml; IC95%, –27 a 27 ml). La variabilidad fue menor en el VTDVI y VTSVI por ecocardiografía farmacológica y en ejercicio, con frecuencias cardiacas bajas (< 100 lpm) en estrés máximo.
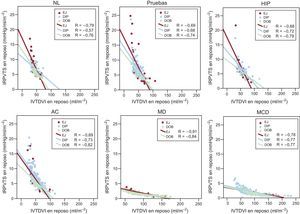
En las tabla 1, tabla 2 y tabla 3 se presentan por separado los volúmenes del VI y las variables relacionadas con el estrés de la ecocardiografía de estrés con ejercicio, dipiridamol y dobutamina. En reposo, se observó relación inversa en los participantes sanos y en cada grupo de pacientes entre la RPVTS y el volumen telediastólico (es decir, cuanto mayor era la cavidad del VI, menor era la RPVTS) (figura 1). La pendiente del índice RPVTS/VTDVI (un marcador de la dependencia del tamaño de la relación presión/volumen telesistólica) presentó una diferencia estadísticamente significativa entre miocardiopatía dilatada isquémica, miocardiopatía dilatada idiopática y otros grupos, dado que la pendiente era más aguda en los pacientes sin dilatación del VI (figura 1, arriba). Para un volumen telediastólico determinado, la media de la relación presión/volumen telesistólica fue mayor en los grupos de pacientes sin dilatación que en los de miocardiopatía dilatada isquémica y miocardiopatía dilatada idiopática (figura 1, abajo).
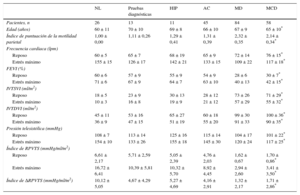
Ecocardiografía de estrés con ejercicio. Volúmenes del ventrículo izquierdo y variables relacionadas con el estrés
| NL | Pruebas diagnósticas | HIP | AC | MD | MCD | |
|---|---|---|---|---|---|---|
| Pacientes (n) | 32 | 45 | 15 | 44 | 18 | 18 |
| Edad (años) | 46 ± 16 | 58 ± 13 | 64 ± 7 | 63 ± 8 | 68 ± 8 | 66 ± 9* |
| Índice de puntuación de la motilidad parietal | 1,00 ± 0,00 | 1,04 ± 0,21 | 1,14 ± 0,35 | 1,20 ± 0,33 | 1,97 ± 0,30 | 1,99 ± 0,03* |
| Frecuencia cardiaca (lpm) | ||||||
| Reposo | 78 ± 13 | 73 ± 14 | 75 ± 17 | 68 ± 13 | 77 ± 11 | 75 ± 13* |
| Estrés máximo | 142 ± 16 | 127 ± 22 | 114 ± 15 | 114 ± 18 | 114 ± 13 | 113 ± 21* |
| FEVI (%) | ||||||
| Reposo | 62 ± 5 | 59 ± 10 | 54 ± 11 | 57 ± 9 | 33 ± 6 | 31 ± 7* |
| Estrés máximo | 73 ± 8 | 68 ± 11 | 65 ± 9 | 61 ± 11 | 33 ± 11 | 38 ± 10* |
| IVTSVI (ml/m2) | ||||||
| Reposo | 17 ± 6 | 22 ± 10 | 27 ± 12 | 23 ± 10 | 64 ± 28 | 72 ± 29* |
| Estrés máximo | 11 ± 3 | 16 ± 8 | 16 ± 7 | 20 ± 11 | 57 ± 25 | 63 ± 31* |
| IVTDVI (ml/m2) | ||||||
| Reposo | 46 ± 12 | 52 ± 18 | 56 ± 16 | 51 ± 16 | 95 ± 34 | 103 ± 34* |
| Estrés máximo | 42 ± 10 | 47 ± 14 | 45 ± 11 | 48 ± 16 | 85 ± 27 | 98 ± 37* |
| Presión telesistólica (mmHg) | ||||||
| Reposo | 116 ± 14 | 119 ± 19 | 138 ± 20 | 118 ± 15 | 106 ± 22 | 107 ± 16* |
| Estrés máximo | 182 ± 23 | 171 ± 25 | 181 ± 27 | 169 ± 19 | 133 ± 28 | 124 ± 22* |
| Índice de RPVTS (mmHg/ml/m2) | ||||||
| Reposo | 7,58 ± 3,26 | 7,20 ± 5,13 | 6,59 ± 4,59 | 6,27 ± 3,24 | 2,00 ± 0,96 | 1,68 ± 0,70* |
| Estrés máximo | 18,51 ± 6,59 | 14,77 ± 9,52 | 13,37 ± 5,97 | 11,83 ± 8,81 | 2,72 ± 1,15 | 2,46 ± 1,40* |
| Índice de ΔRPVTS (mmHg/ml/m2) | 10,93 ± 4,56 | 7,56 ± 6,57 | 6,78 ± 3,20 | 5,56 ± 6,35 | 0,72 ± 0,43 | 0,78 ± 0,78* |
ΔRVPTS: variación de la RVPTS entre el reposo y el estrés máximo; AC: arteriopatía coronaria; FEVI: fracción de eyección del ventrículo izquierdo; HIP: participantes hipertensos; IVTDVI: índice de volumen telediastólico ventricular izquierdo; IVTSVI: índice de volumen telesistólico ventricular izquierdo; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos; RPVTS: relación presión/volumen telesistólico.
Salvo otra indicación, los valores expresan media ± desviación estándar.
Ecocardiografía de estrés con dipiridamol. Volúmenes del ventrículo izquierdo y variables relacionadas con el estrés
| NL | Pruebas diagnósticas | HIP | AC | MCD | |
|---|---|---|---|---|---|
| Pacientes (n) | 33 | 104 | 59 | 140 | 146 |
| Edad (años) | 62 ± 12 | 63 ± 11 | 67 ± 12 | 67 ± 10 | 58 ± 12* |
| Índice de puntuación de la motilidad parietal | 1,00 ± 0,00 | 1,01 ± 0,08 | 1,00 ± 0,00 | 1,11 ± 0,23 | 2,30 ± 0,34* |
| Frecuencia cardiaca (lpm) | |||||
| Reposo | 71 ± 12 | 70 ± 13 | 71 ± 12 | 67 ± 12 | 76 ± 17* |
| Estrés máximo | 99 ± 19 | 90 ± 14 | 87 ± 16 | 85 ± 15 | 90 ± 17* |
| FEVI (%) | |||||
| Reposo | 59 ± 5 | 61 ± 7 | 60 ± 5 | 59 ± 9 | 28 ± 10* |
| Estrés máximo | 70 ± 7 | 70 ± 9 | 68 ± 8 | 63 ± 10 | 34 ± 13* |
| IVTSVI (ml/m2) | |||||
| Reposo | 19 ± 4 | 19 ± 6 | 22 ± 7 | 22 ± 9 | 65 ± 30* |
| Estrés máximo | 12 ± 5 | 15 ± 7 | 18 ± 7 | 20 ± 9 | 56 ± 27* |
| IVTDVI (ml/m2) | |||||
| Reposo | 46 ± 10 | 49 ± 12 | 57 ± 14 | 54 ± 16 | 91 ± 39* |
| Estrés máximo | 42 ± 12 | 49 ± 13 | 56 ± 12 | 53 ± 15 | 85 ± 36* |
| Presión telesistólica (mmHg) | |||||
| Reposo | 126 ± 20 | 122 ± 19 | 134 ± 19 | 128 ± 18 | 119 ± 17* |
| Estrés máximo | 114 ± 17 | 114 ± 19 | 117 ± 19 | 114 ± 21 | 106 ± 17* |
| Índice de RPVTS (mmHg/ml/m2) | |||||
| Reposo | 6,94 ± 1,53 | 7,06 ± 2,75 | 6,45 ± 2,26 | 6,72 ± 3,11 | 2,07 ± 1,08* |
| Estrés máximo | 10,34 ± 3,41 | 9,24 ± 4,59 | 7,51 ± 3,50 | 6,62 ± 2,82 | 2,42 ± 1,40* |
| Índice de ΔRPVTS (mmHg/ml/m2) | 3,40 ± 2,75 | 2,17 ± 2,94 | 1,06 ± 2,49 | –0,10 ± 2,39 | 0,35 ± 0,62* |
ΔRVPTS: variación de la RVPTS entre el reposo y el estrés máximo; AC: arteriopatía coronaria; FEVI: fracción de eyección del ventrículo izquierdo; HIP: participantes hipertensos; IVTDVI: índice de volumen telediastólico ventricular izquierdo; IVTSVI: índice de volumen telesistólico ventricular izquierdo; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos; RPVTS: relación presión/volumen telesistólico.
Salvo otra indicación, los valores expresan media ± desviación estándar.
Ecocardiografía de estrés con dobutamina. Volúmenes del ventrículo izquierdo y variables relacionadas con el estrés
| NL | Pruebas diagnósticas | HIP | AC | MD | MCD | |
|---|---|---|---|---|---|---|
| Pacientes, n | 26 | 13 | 11 | 45 | 84 | 58 |
| Edad (años) | 60 ± 11 | 70 ± 10 | 69 ± 8 | 66 ± 10 | 67 ± 9 | 65 ± 10* |
| Índice de puntuación de la motilidad parietal | 1,00 ± 0,00 | 1,11 ± 0,26 | 1,29 ± 0,41 | 1,31 ± 0,39 | 2,32 ± 0,35 | 2,14 ± 0,34* |
| Frecuencia cardiaca (lpm) | ||||||
| Reposo | 60 ± 5 | 65 ± 7 | 68 ± 19 | 65 ± 9 | 72 ± 14 | 76 ± 15* |
| Estrés máximo | 155 ± 15 | 126 ± 17 | 142 ± 21 | 133 ± 15 | 109 ± 22 | 117 ± 18* |
| FEVI (%) | ||||||
| Reposo | 60 ± 6 | 57 ± 9 | 55 ± 9 | 54 ± 9 | 28 ± 6 | 30 ± 7* |
| Estrés máximo | 71 ± 6 | 67 ± 9 | 64 ± 7 | 63 ± 10 | 40 ± 13 | 42 ± 15* |
| IVTSVI (ml/m2) | ||||||
| Reposo | 18 ± 5 | 23 ± 9 | 30 ± 13 | 28 ± 12 | 73 ± 26 | 71 ± 29* |
| Estrés máximo | 10 ± 3 | 16 ± 8 | 19 ± 9 | 21 ± 12 | 57 ± 29 | 55 ± 32* |
| IVTDVI (ml/m2) | ||||||
| Reposo | 45 ± 11 | 53 ± 16 | 65 ± 27 | 60 ± 18 | 99 ± 30 | 100 ± 36* |
| Estrés máximo | 36 ± 9 | 47 ± 15 | 51 ± 19 | 55 ± 20 | 91 ± 33 | 90 ± 35* |
| Presión telesistólica (mmHg) | ||||||
| Reposo | 108 ± 7 | 113 ± 14 | 125 ± 16 | 115 ± 14 | 104 ± 17 | 101 ± 22* |
| Estrés máximo | 154 ± 10 | 133 ± 26 | 155 ± 18 | 145 ± 30 | 120 ± 24 | 117 ± 25* |
| Índice de RPVTS (mmHg/ml/m2) | ||||||
| Reposo | 6,61 ± 2,17 | 5,71 ± 2,59 | 5,05 ± 2,39 | 4,76 ± 2,03 | 1,62 ± 0,67 | 1,70 ± 0,86* |
| Estrés máximo | 16,72 ± 6,41 | 10,39 ± 5,81 | 10,32 ± 5,70 | 8,92 ± 4,45 | 2,94 ± 2,60 | 3,41 ± 3,50* |
| Índice de ΔRPVTS (mmHg/ml/m2) | 10,12 ± 5,05 | 4,67 ± 4,29 | 5,27 ± 4,69 | 4,16 ± 2,91 | 1,32 ± 2,17 | 1,71 ± 2,86* |
ΔRVPTS: variación de la RVPTS entre el reposo y el estrés máximo; AC: arteriopatía coronaria; FEVI: fracción de eyección del ventrículo izquierdo; HIP: participantes hipertensos; IVTDVI: índice de volumen telediastólico ventricular izquierdo; IVTSVI: índice de volumen telesistólico ventricular izquierdo; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos; RPVTS: relación presión/volumen telesistólico.
Salvo otra indicación, los valores expresan media ± desviación estándar.
Relaciones entre el IRPVTS y el IVTDVI en reposo. Las relaciones entre el IRPVTS y el IVTDVI de los pacientes programados para EJ (símbolos rojos), DIP (símbolos azules) y DOB (símbolos verdes) se presentan por separado. Se representan los valores de regresión lineal para cada grupo de pacientes. AC: arteriopatía coronaria; DIP: ecocardiografía de estrés con dipiridamol; DOB: ecocardiografía de estrés con dobutamina; EJ: ecocardiografía de estrés en ejercicio; HIP: participantes hipertensos; IRPVTS: índice de relación presión/volumen telesistólico; IVTDVI: índice de volumen telediastólico del ventrículo izquierdo; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos; Pruebas: pruebas diagnósticas. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
En la población general se observó relación inversa entre la RPVTS y el VTDVI en reposo (r2 = 0,69; p < 0,001) y en estrés máximo (r2 = 0,56; p < 0,001), pero esta relación no se observó al considerar solo la ΔRPVTS (r2 = 0,13). El valor de ΔRPVTS fue máximo en los sujetos sanos, prácticamente sanos o hipertensos y mínimo en los pacientes con miocardiopatía dilatada isquémica o no isquémica. Los valores absolutos de ΔRPVTS fueron más altos con ejercicio y dobutamina que con dipiridamol. En estrés máximo, igual que en el momento basal, se observó relación inversa en los sujetos sanos y en cada grupo de pacientes entre la RPVTS y el volumen telediastólico (es decir, cuanto mayor era la cavidad del VI, menor era la relación presión/volumen telesistólica) en los grupos de estrés con ejercicio, dipiridamol y dobutamina.
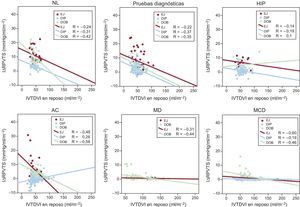
La dependencia de la RPVTS del volumen telediastólico desapareció y/o disminuyó significativamente frente al reposo al considerar la ΔRPVTS (tabla 4). Se presentan por separado las relaciones entre el VTDVI y la ΔRPVTS en los grupos de ecocardiografía de estrés con ejercicio, dipiridamol y dobutamina (figura 2, símbolos en color) y los participantes sanos y los pacientes dentro del grupo de estrés (figura 2, arriba y abajo).
Dependencia del tamaño de la relación presión/volumen telesistólico en reposo y en estrés
| Pacientes, n | Dependencia de la RPVTS del VTDVI en reposo | Dependencia de la ΔRPVTS del VTDVI | Correlación atenuada de la ΔRPVTS | Sin correlación de la ΔRPVTS | Correlación de negativa a positiva | |||
|---|---|---|---|---|---|---|---|---|
| r | p (bilateral) | r | p (bilateral) | |||||
| NL | ||||||||
| EJ | 32 | –0,785a | < 0,001 | –0,240 | 0,187 | + | ||
| DIP | 33 | –0,565a | 0,001 | –0,309 | 0,080 | + | ||
| DOB | 26 | –0,756a | < 0,001 | –0,418b | 0,034 | + | ||
| Pruebas | ||||||||
| EJ | 45 | –0,688a | < 0,001 | –0,224 | 0,139 | + | ||
| DIP | 104 | –0,675a | < 0,001 | –0,365a | < 0,001 | + | ||
| DOB | 13 | –0,741a | 0,004 | –0,351 | 0,240 | + | ||
| HIP | ||||||||
| EJ | 15 | –0,681a | 0,005 | –0,142 | 0,615 | + | ||
| DIP | 59 | –0,715a | < 0,001 | –0,192 | 0,145 | + | ||
| DOB | 11 | –0,792a | 0,004 | 0,095 | 0,781 | + | + | |
| AC | ||||||||
| EJ | 44 | –0,691a | < 0,001 | –0,481a | 0,001 | + | ||
| DIP | 140 | –0,726a | < 0,001 | 0,258a | 0,002 | + | + | |
| DOB | 45 | –0,821a | < 0,001 | –0,577a | < 0,001 | + | ||
| MD | ||||||||
| EJ | 17 | –0,913a | < 0,001 | –0,310 | 0,226 | + | ||
| DIP | — | |||||||
| DOB | 84 | –0,840a | < 0,001 | –0,435a | < 0,001 | + | ||
| MCD | ||||||||
| EJ | 18 | –0,783a | < 0,001 | –0,602a | 0,008 | + | ||
| DIP | 146 | –0,768a | < 0,001 | –0,191b | 0,021 | + | ||
| DOB | 58 | –0,771a | < 0,001 | –0,464a | < 0,001 | + | ||
ΔRVPTS: variación de la RVPTS entre el reposo y el estrés máximo; AC: arteriopatía coronaria; DIP: ecocardiografía de estrés con dipiridamol; DOB: ecocardiografía de estrés con dobutamina; EJ: ecocardiografía de estrés en ejercicio; HIP: participantes hipertensos; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos; Pruebas: pruebas diagnósticas; RPVTS: relación presión/volumen telesistólico; VTDVI: volumen telediastólico del ventrículo izquierdo.
Relaciones entre el IΔRPVTS y el IVTDVI. Se representan los valores de regresión lineal para cada grupo de pacientes. Las relaciones entre el IΔRPVTS y el IVTDVI de los pacientes sometidos a EJ (símbolos rojos), DIP (símbolos azules) y DOB (símbolos verdes) se presentan por separado. AC: arteriopatía coronaria; DIP: ecocardiografía de estrés con dipiridamol; DOB: ecocardiografía de estrés con dobutamina; EJ: ecocardiografía de estrés en ejercicio; HIP: participantes hipertensos; IΔRPVTS: índice de variación en la relación presión/volumen telesistólico en estrés; IVTDVI: índice de volumen telediastólico ventricular izquierdo en reposo; MCD: miocardiopatía dilatada idiopática; MD: miocardiopatía dilatada isquémica; NL: participantes sanos. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
La relación presión telesistólica/VTDVI (el índice de Suga) con frecuencias cardiacas crecientes se obtiene con facilidad durante la ecocardiografía de estrés y se ha establecido como un índice de la función contráctil miocárdica con poca dependencia de la carga3–11. Sin embargo, igual que sucede con la mayoría de los índices, esta relación no tiene en cuenta las dimensiones diastólicas del VI.
Índice entre la relación presión/volumen telesistólica y el volumen telediastólico en reposoActualmente se acepta que la relación presión/volumen telesistólico es un índice de la función contráctil miocárdica, relativamente independiente de la carga, pero su dependencia del tamaño ventricular podría limitar su valor para las comparaciones entre pacientes. Foult et al.28 aportaron pruebas de que la relación estrés/volumen telesistólico es muy dependiente del tamaño de las cámaras del VI en seres humanos y de que esta dependencia varía según la naturaleza de la enfermedad miocárdica subyacente. Nuestros resultados demuestran una relación lineal inversa entre la relación presión/volumen telesistólico y el VTDVI en pacientes con VI normal y pacientes con afección cardiaca. El intervalo de variación en la relación presión/volumen telesistólico fue tal que 2 pacientes cuyo volumen telediastólico difirió un 50% habrían tenido una diferencia del ≈ 30% en la relación presión/volumen telesistólico. Esta relación probablemente se produce porque, si bien la presión aórtica es relativamente constante, un ventrículo más grande tendría un volumen telesistólico mayor. Por lo tanto, la relación presión/volumen telesistólico sería menor en un ventrículo grande que en un corazón más pequeño, aun suponiendo que la función contráctil sea igual. Estos resultados coinciden con datos previos29 que muestran que el ventrículo normal de un niño tiene una pendiente de la relación presión/volumen telesistólico mayor que el ventrículo normal de un adulto. Por lo tanto, la comparación del estado inotrópico del ventrículo en pacientes con diferentes enfermedades por medio de la relación presión/volumen telesistólico en reposo, y probablemente en estrés máximo, se ve afectada por la dependencia del tamaño de las cámaras que este índice tiene. Aunque se ha señalado esta dependencia en artículos previos16–18, no se ha confirmado en un gran número de pacientes. En el presente estudio se incluyó una extensa serie de pacientes con ventrículo normal, además de pacientes con diversos tipos de hipertrofia o dilatación ventricular o ambos, por lo que aporta datos de utilidad para el problema en la evaluación clínica de la función del VI.
Índice entre la relación presión/volumen telesistólica y el volumen telediastólico en estrés máximoLos datos de este estudio demuestran que, en estrés máximo (igual que en reposo), la relación presión/volumen telesistólico se afectada por su dependencia del tamaño de las cámaras, especialmente en pacientes con miocardiopatía dilatada isquémica, idiopática o ambas. Se constató una relación inversa entre la RPVTS y el VTDVI en pacientes con ventrículo izquierdo normal y pacientes con dilatación cardiaca28. La dependencia del tamaño de la RPVTS ha llevado a diversas «normalizaciones»; sin embargo, en artículos previos, estos intentos fracasaron y los índices normalizados aún dependían del tamaño ventricular.
Variación en la relación presión/volumen telesistólico en estrés e independencia del volumen telediastólico ventricular izquierdoLa dependencia de la RPVTS del volumen telediastólico desapareció o fue significativamente menor al considerar la ΔRPVTS. En la tabla 4 se presentan la correlación de Pearson y las significaciones en sujetos sanos y pacientes en el grupo de estrés. Por consiguiente, la ΔRPVTS, en vez del valor de la RPVTS en reposo o en estrés máximo, muestra poca sensibilidad a variaciones en las condiciones de carga, pero también poca dependencia del tamaño del ventrículo12,19,22. La ΔRPVTS está más firmemente relacionada con la respuesta hemodinámica máxima y la función sistólica en estrés, ambos determinantes clínicos básicos de la contractilidad del VI y la reserva contráctil30,31. Estos datos resaltan la independencia de la magnitud de la ΔRPVTS frente al valor de la RPVTS en reposo o en estrés máximo, con las consecuencias que de ello se derivan para las comparaciones entre de pacientes.
Hace 10 años se introdujo la ΔRPVTS en el laboratorio de ecocardiografía de estrés como una medida de los cambios en la contractilidad dependientes de la frecuencia cardiaca, asociados o no con la estimulación adrenérgica10,12,19. Se describió en todas las publicaciones su relativa facilidad de obtención y su reproducibilidad independientemente del tipo de estrés y en diferentes poblaciones de pacientes, desde miocardiopatía dilatada idiopática o isquémica hasta insuficiencia mitral grave7,8,12,23.
Aunque la repercusión clínica y científica de la ecocardiografía de estrés se basa, por muchas razones, en la superioridad de la evaluación de las anomalías regionales de la motilidad parietal respecto al uso de índices generales de la función del VI, como la FEVI, la facilidad de obtención de la ΔRPVTS suscitó un nuevo interés por la información referente a todo el VI, no evaluable en el estudio de función regional15. A diferencia de la FEVI, la reserva de elasticidad del VI es independiente de la poscarga y —como muestra el presente estudio— de las dimensiones diastólicas del VI y es más útil que la reserva de la fracción de eyección para la estratificación diagnóstica y pronóstica, con diferentes tipos de estrés10–12,19,20.
LimitacionesLa evaluación no invasiva de la RPVTS se basa en la ecuación: RPVTS = relación presión telesistólica / volumen telesistólico – V0) y supone que V0 (el volumen teórico cuando no se genera presión) es insignificante, en comparación con el volumen telesistólico. Chen et al.32 observaron que el cálculo de la presión telesistólica de 0,9 × presión arterial sistólica braquial se aproximaba razonablemente a la presión telesistólica medida de manera invasiva: el coeficiente de correlación entre las 2 variables fue 0,75 y la recta de regresión tenía una pendiente de 1,01 (p < 0,0001).
La fórmula usada para calcular de manera no invasiva la presión telesistólica (0,9 × presión arterial sistólica) no se ha validado en ejercicio. A este respecto, las metodologías que usan la tonometría de aplanamiento radial podrían servir porque permiten cálculos precisos y no invasivos de la presión arterial sistólica central en reposo y en ejercicio, por lo menos en posición supina y con ejercicio de baja intensidad33. Las mediciones de la presión arterial son más simples y más precisas durante la ecocardiografía de estrés farmacológica (dipiridamol o dobutamina), dado que no pueden producirse artefactos relacionados con el movimiento24. Además, la medición del volumen es más simple durante la ecocardiografía de estrés farmacológica, con el paciente recostado sobre el lado izquierdo para una visualización óptima de las estructuras cardiacas, especialmente durante la ecocardiografía de estrés con dipiridamol, por los bajos valores de la frecuencia cardiaca en estrés máximo. Los volúmenes se evaluaron mediante ecocardiografía bidimensional. Las mediciones habrían sido más precisas y reproducibles con ecocardiografía tridimensional en tiempo real, que es realmente viable y se puede aplicar a la evaluación del VI y la elasticidad arterial en el laboratorio de ecocardiografía. Sin embargo, se analizó retrospectivamente a los pacientes estudiados por ciertas indicaciones clínicas en diversos laboratorios de ecocardiografía de estrés de alto volumen. Por eso, en el intervalo considerado26, en la práctica real no habría sido posible el uso de tecnologías complejas, caras y, en ese momento, técnicamente exigentes como la ecocardiografía tridimensional en tiempo real. La variabilidad de las mediciones fue baja en el momento basal y durante el estrés, pero por el diseño del estudio no se pudo evaluar la variabilidad entre adquisiciones, que también es importante.
CONCLUSIONESEstos datos resaltan la independencia del tamaño de la ΔRPVTS y sus consecuencias para la evaluación comparativa de un gran número de pacientes con diferentes enfermedades. El VTDVI no afecta a la variación reposo-estrés en la RPVTS en VI normales o anómalos durante el estrés físico o farmacológico.
CONFLICTO DE INTERESESNinguno.
- –
En 2003 se introdujo la relación presión/volumen en el laboratorio de ecocardiografía de estrés al usar la RPVTS con frecuencias cardiacas crecientes.
- –
Es fácil obtener la ΔRPVTS durante la ecocardiografía de estrés. Se ha establecido como un índice de contractilidad del VI independiente de la poscarga.
- –
En varios artículos revisados por expertos externos, se ha demostrado la utilidad clínica de la ΔRPVTS para diagnosticar la disfunción contráctil latente en corazones aparentemente normales y la reserva contráctil residual en la miocardiopatía dilatada idiopática e isquémica.
- –
La estratificación pronóstica de los pacientes fue mejor con la ΔRPVTS, más allá de la evaluación estándar de la FEVI. Sigue sin estar claro si la ΔRPVTS depende del volumen telediastólico.
- –
En este estudio se muestra la independencia entre las ΔRPVTS del VI y el VTDVI.
- –
Este es un concepto importante desde el punto de vista fisiopatológico, que se estudió con diferentes tipos de estrés como ejercicio, dobutamina y dipiridamol en todas las poblaciones de pacientes (desde función normal del VI hasta miocardiopatía dilatada).
- –
Nuestros datos indican que se dispone de un método para estudiar la reserva de elasticidad del VI con los tres tipos de estrés y en diferentes poblaciones de pacientes.
- –
A diferencia de la FEVI, la reserva de elasticidad del VI (ΔRPVTS) es independiente de la poscarga y —como muestra el presente estudio— las dimensiones diastólicas del VI.
Agradecemos a Alison Frank la revisión/corrección del inglés de este manuscrito.