La situación actual consecuencia de la pandemia de COVID-19 nos apremia a la reorganización de la atención ambulatoria, entre otras actividades médicas. Las medidas urgentes que se impusieron durante el periodo de confinamiento obligaron a una reestructuración de las consultas que se ha convertido en una oportunidad de cambio y una necesidad para el futuro. Es el momento de innovar con la implantación de nuevas modalidades de asistencia, apostando por la atención no presencial, con el propósito de garantizar la seguridad de los pacientes, pero también optimizar los recursos y el gasto sanitarios, evitando consultas innecesarias y repetición de actos médicos. Hay exitosas experiencias previas de la telemedicina tanto para comunicación entre profesionales como para la relación médico-paciente. El desarrollo de las tecnologlas de la información y la comunicación nos brinda multitud de oportunidades para está reorganización, que deben adaptarse a cada realidad, pero siempre primando la calidad asistencial.
Palabras clave
En los Ultimos años estamos asistiendo a un imparable desarrollo en las técnicas tanto diagnósticas como terapéuticas, que ha supuesto un gran cambio en la atención a las enfermedades cardiovasculares; innovación que apenas se ha trasladado a la atención ambulatoria que, salvo escasas excepciones, continua con un formato clásico (incluso obsoleto) idéntico desde hace décadas. En paralelo, la mejora pronóstica de la mayoría de las cardiopatías, con su consiguiente cro-nificación, y el envejecimiento poblacional han aumentado de forma exponencial el número de pacientes con cardiopatías que podrían ser susceptibles de seguimiento continuado, lo cual satura los servicios de cardiología, a pesar de que en la mayoría de las ocasiones no es necesario que los atienda específicamente un cardiólogo y sería mucho más adecuado el control periódico en atención primaria den-tro de programas de coordinación entre niveles asistenciales.
Desde hace tiempo las diferentes sociedades científicas implicadas están proponiendo programas para distribuir está demanda asisten-cial. Se han desarrollado diversos protocolos con la intención de seleccionar a los pacientes que sí deben ser atendidos por especialis-tas y evitar actos médicos innecesarios, que causan trastornos a los pacientes, sobrecarga asistencial y mayor gasto sanitario, pero la iner-cia, la falta de ideas y motivación y la comodidad han impedido que se diera el salto cualitativo y cuantitativo indispensable para su imple-mentación.
La dramática situación actual consecuencia de la pandemia de la enfermedad coronavírica de 2019 (COVID-19) apremia a la reorgani-zación de la atención ambulatoria, pues es imprescindible mantener un distanciamiento social para evitar la exposición al contagio, sobre todo a la población más vulnerable, que incluye a todos los pacientes con enfermedades cardiovasculares1’2.
Lo sucedido durante el periodo de confinamiento ha obligado a instaurar medidas extraordinarias que pueden considerarse el punto de partida para una futura, ya presente, reorganizacion de la actividad asistencial ambulatoria. Estas medidas van encaminadas, sobre todo, a evitar la presencia innecesaria de los pacientes en los centros sani-tarios. Así, por un lado se potencia la atención no presencial y, por otro, se determina qué pacientessíi deben continuar su seguimiento por cardiología.
El nuevo entorno sanitario y las previsiones a corto-medio plazo nos obligan a utilizar todos los recursos tecnologicos a nuestra dispo-sicion e implantar nuevas vías no presenciales de atención con el objetivo de mantener la distancia social y la excelencia asistencial3. Debemos garantizar canales de acceso rapido a las diferentes modali-dades de consultas no presenciales y definir un circuito de continui-dad asistencial que pueda considerar en algunos casos la consulta presencial, teniendo en cuenta las limitaciones inherentes a la actual situación sanitaria4,5.
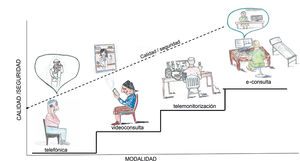
TelemedicinaEl modelo o modelos de atención «no presencial» que se proponen se engloban en el amplio concepto de telemedicina, definida por la Organizacion Mundial de la Salud (OMS) en 1998 como «la prestacion de servicios de salud, en los que la distancia es un factor determinate, por profesionales sanitarios a través de la utilizacion de tecno-logías de la información y la comunicación (TIC) para el intercambio de información valida para el diagnostico, el tratamiento, la preven-cion de enfermedades, la investigación y la evaluacion y para la for-macion continuada de profesionales sanitarios, todo ello con el objetivo final de mejorar la salud de la población y de las comunidades»6.
Han trascurrido más de 20 anos, pero está definicion sigue vigente y se incorpora en el impresionante avance tecnologico y la situación actual, impensable entonces, de la necesidad de distanciamiento social. El progreso en las tecnologías de la información y las comuni-caciones aplicadas a la salud ha sido fundamental, todo ello junto con el uso generalizado de internet en los hogares y el incremento de las capacidades de los teléfonos moviles y otros dispositivos, que han propiciado el desarrollo de la actual telemedicina7.
La telemedicina engloba aspectos asistenciales y también educativos. En este artículo se revisan las principales modalidades de atención no presencial: econsulta entre profesionales, consultas telefónicas o videollamadas con los pacientes y programas de telemonitorizacion. Algunas de estas actividades ya están plenamente implantadas en algu-nos sistemas de salud, mientras que otras están en periodo de desarro-llo, pendientes de la disponibilidad de nuevas herramientas informati-cas (figura 1).
Modelo e-consultaEste modelo se basa en las tecnologías de la información y en la utilizacion de la historia clínica electronica compartida, y supone una mayor fluidez en la relación entre niveles asistenciales para mejorar la atención a los pacientes y reducir desplazamientos y tiempos de espera. El médico de atención primaria o de otra espe-cialidad que visita al paciente solicita una valoracion (e-consulta) al cardiologo, quien tiene acceso en la historia clínica a toda la información y los examenes realizados y, tras su revisión detallada, res-ponde por la misma vía proponiendo las conductas de tratamiento del paciente y, en los casos necesarios, generando una cita de consulta presencial cuando el paciente deba acudir a la consulta de cardiología.
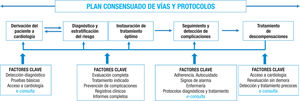
En el Servicio de Cardiología del Hospital Clínico Universitario de Santiago de Compostela (CHUS), en 2013 se desarrollo e implemento un proyecto de econsulta universal consensuado con los gestores del área sanitaria, médicos de atención primaria y cardiologos, que esta-blecía la consulta no presencial a través de la historia clínica electronica (IANUS) como unica vía de derivacion de pacientes para primera valoracion por el cardiologo. En todas las solicitudes debe especifi-carse el motivo de la demanda asistencial y adjuntarse los estudios complementarios indicados por protocolo en cada caso (ECG, analí-tica. etc.). En los diferentes documentos de consenso de gestión de los procesos asistenciales más prevalentes de patología cardiovascular elaborados en nuestra área sanitaria, se incluye la econsulta como parte fundamental del proceso8-10 (figura 2).
Plan consensuado de vías y protocoles. Figura elaborada con datos de Gonzalez-Juanatey™ y de Varela-Roman9.
Se compararon los resultados de las e-consultas efectuadas desde entonces con las consultas «clásicas» realizadas entre 2008 y 2012, cuando la derivacion consistía siempre en una consulta presencial en la que además se realizaban todas las pruebas necesarias, una consulta de «acto único». Se incluyeron en total 47.377 consultas, de las que el 61,9% corresponde al modelo de econsultas y el 38,1%, al modelo de consulta presencial de «acto único», hasta 2012. Entre las econsultas realizadas, el 21,4% no preciso consulta presencial posterior, en el 30,4% se realizo 1 consulta presencial y en el 48,2%, 2 o más consultas presenciales. El tiempo medio de respuesta de la econsulta fue de 9,9 ± 0,1 días, frente a los 57,1 ± 0,2 días de la consulta presencial clásica (p < 0,001). Además, en todas las formas de e-consulta, se valoro a más del 50% de los pacientes en menos de 8 días y a más del 75%, en menos de 15 días, frente al 14,5 y el 26% de la forma clásica de consulta (p < 0,001). Las asistencias a urgencias y los ingresos hospi-talarios también fueron menores en los pacientes remitidos por econsulta que con la forma clásica (p < 0,001 ). Otro hallazgo interesante es que por está vía no hay diferencias en el acceso a la consulta de car-diología en función de la distancia geografica a la que viva el paciente, como sí ocurría cuando la unica posibilidad era la atención presencial, que favorecía que se atendiera sobre todo a pacientes que residían cerca del hospital (datos no publicados).
Datos más recientes, de las consultas realizadas durante 2019, reflejan una menor demora, inferior a 1 semana tanto en la respuesta a las econsultas como en la cita de consulta presencial posterior cuando estaba indicada; aproximadamente el 33% de las e-consultas se resolvieron sin necesidad de que el paciente acudiera en persona, similar a otras series11-13.
Las principales ventajas de la e-consulta en lo que se refiere a la rapidez de acceso y respuesta y que toda la información clínica generada quede registrada en la historia clínica han permitido sustituir otras iniciativas de coordinacion entre atención primaria y cardiolo-gía, como la existencia de cardiologo consultor, vía telefónica o asis-tiendo periodicamente a los centros de salud para resolver dudas y comentar casos.
A partir de ahora, en el marco de la necesaria reorganizacion de la atención ambulatoria, la e-consulta debera tener una nueva dimension tanto en oferta como en objetivo, y pasar de incluir solo a pacien-tes de primera consulta a centralizar todas las demandas asistenciales externas a nuestro servicio tanto de atención primaria como de consultas de otros servicios hospitalarios. Como novedad, cuando se necesite información complementaria a la econsulta, se podra generar una consulta telefónica previa a una presencial.
En nuestro nuevo modelo asistencial ambulatorio post-COVID, en línea con los procesos asistenciales (insuficiencia cardiaca, cardiopa-tía isquémica y fibrilacion auricular) oficiales de nuestro servicio, se ha definido un conjunto de perfiles de pacientes para quienes no es precisa una cita programada en cardiología. El seguimiento clínico se llevara a cabo en los centros de asistencia primaria que derivarían a los pacientes al cardiologo en caso de duda sobre el proceso diagnos-tico o terapéutico del paciente o inestabilidad clínica; tras una valoracion por su médico de asistencia primaria, se remitira al paciente mediante una econsulta o a urgencias hospitalarias a criterio de dicho profesional.
Consulta telefónicaEn nuestra comunidad ya había practica en este tipo de consulta, pues desde 2013 está disponible la consulta telefónica de atención primaria, puesta en marcha por el Servicio Gallego de Salud (SERGAS) en las especialidades de Medicina de Familia, Pediatría, Enfermería, Matrona, Odontología, Higiene bucodental y Trabajo social. La puede pedir el propio paciente voluntaria y directamente en el momento en que solicita la consulta, y elegir entre ser atendido por teléfono, con las mismas características de tiempo y distribucion que la opcion de ser atendido en persona, o que la programe el personal sanitario, sobre todo para información de resultados y seguimiento de enfermedades cronicas. En todas estas especialidades, el porcentaje de resolucion de la consulta telefónica es similar, y los casos que precisan asistencia presencial posterior no llegan al 1%.
Con la declaración del estado de alarma en marzo de 2020, hubo que adaptarse, sin planificación previa, a la situación de confinamiento, y en la mayoría de los centros sanitarios se optó por sustituir las consultas programadas por llamadas telefónicas a los pacientes4. Al principio se limitaban en muchos casos al aviso de la cancelacion, pero después se convirtieron en auténticas consultas médicas. El SER-GAS, como otros servicios de salud, publico instrucciones sobre la reordenacion asistencial, indicando que las consultas no urgentes podían suspenderse, aplazarse o sustituirse por modalidades de atención no presencial; especialmente se recomendaba que los profesio-nales encargados revisaran con anterioridad sus agendas programadas para valorarsíi algun paciente debía acudir a su cita osíi era posible resolverla por teléfono.
Para que la consulta telefónica pueda considerarse tan valida como una presencial debe cumplir los siguientes requisitos:
- •
Comunicación previa al paciente de que su consulta será por teléfono y la hora aproximada; se le aconseja que tenga preparada cierta información clínica (medidas biométricas, constantes vitales, tratamiento que recibe, etc.) y las dudas o cuestiones que quiera plantear.
- •
Revisión detallada de la historia clínica del paciente por el personal sanitario (médico o enfermera).
- •
Identificacion tanto del profesional como del paciente (o su representante cuando sea necesario) que queda reflejada en la historia clínica.
- •
Disponer de una cheklist de las principales cuestiones que comen-tar, que puede variar Según el profesional que haga la llamada (enfermería, médico).
- •
Elaboración del correspondiente informe resultado de la consulta, incorporado a la historia clínica electronica, de la que se remite una copia al paciente por correo postal o electronico cuando se considere oportuno.
- •
En los casos en que se genere una futura consulta, ya sea nuevamente por teléfono o presencial, se gestiona a través de un aplicativo informatico que evite desplazamientos al paciente.
La experiencia adquirida en estos meses ha permitido elaborar un protocolo para la organizacion de las consultas telefónicas inmediatas y futuras, con la participacion de personal administrativo, de enfermería y médico, con el apoyo incondicional de los servicios de admision e informatica. Debe modificarse la estructura de las agendas de consulta ya existentes para dejar unicamente el número de pacientes presenciales permitidos con la normativa de distanciamiento social, reser-vando suficiente tiempo para consultas telefónicas y respuesta a econ-sultas, siempre manteniendo la maxima calidad asistencial. Para garantizar una atención homogénea, es de gran ayuda disponer de un documento con los criterios de seleccion de la modalidad más ade-cuada para cada paciente, en función de su riesgo de complicaciones, pues es evidente que no todos los casos son susceptibles de consulta no presencial (tabla 1). Se intentara, en la medida de lo posible, que las consultas presenciales sean de «acto unico» y las pruebas complemen-tarias indicadas se realicen en la misma asistencia al centro sanitario.
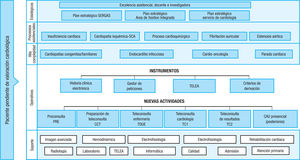
No hay una fórmula universal para transformar la atención clásica a una modalidad no presencial. Cada centro debe adaptar su estruc-tura actual, y es fundamental la Elaboración de documentos de con-senso con otros profesionales en relación con la derivacion y el segui-miento de los pacientes con enfermedad cardiovascular y el desarrollo de las necesarias herramientas informaticas. En la figura 3 se muestra el plan del Servicio de Cardiología del CHUS para la incorporacion de la consulta telefónica como nueva actividad en la atención a los pacientes. Incluso, en caso necesario, está labor puede ser compatible con teletrabajo.
Plan del Servicio de Cardiología del CHUS para la incorporacion de la consulta telefónica como nueva actividad en la atención a los pacientes. CAU: consulta en acto unico; CCT: confirmacion de cita telefónica; SCA: síndrome coronario agudo; SERGAS: Servicio Gallego de Salud; TC1: primera teleconsulta de cardiología; TC2: segunda telecon-sulta de cardiología; TDUE: teleconsulta de enfermería; TELEA: Plataforma de teleasistencia domicialiaria del SERGAS.
En este momento, las consultas telefónicas pueden provenir de las previamente citadas como presenciales, ya que no hay capacidad para atenderlas todas por la limitacion de la afluencia de pacientes, de e-consultas y las que se generen directamente para está modalidad. Hasta la fecha, han sido muy bien acogidas por los pacientes, que han entendido y agradecido no tener que acudir al hospital, pero cuando desaparezcan la situación de alarma y el miedo al contagio, se impone un cambio cultural en la sociedad que comprenda que deben optimi-zarse los recursos sanitarios y la atención debe prestarse en el nivel asistencial adecuado para hacer un «uso apropiado» de la actividad médica14.
Cuando se posible, la consulta telefónica puede sustituirse por una videollamada entre el paciente y el personal sanitario.
TelemonitorizaciónEn el campo de la cardiología, la telemonitorización es algo habitual en el seguimiento a distancia de dispositivos o para control de pacientes con insuficiencia cardiaca o incluidos en programas de rehabilitacion cardiaca15. El reto es expandir su uso para hacer una vigilancia estrecha de otros pacientes que, por razones personales o sociales, no puedan acudir a su centro sanitario con la frecuencia necesaria o en el momento indicado.
En Galicia, disponemos de TELEA, que es una plataforma de asistencia domiciliaria integrada con los sistemas de información corporativos que facilita el acceso telematico a diversos servicios sanitarios y permite el control asistencial de pacientes en su domicilio16. Se necesita un smartphone conectado a internet y, Según la afección que se quiera controlar, se entregan al paciente los dispositivos que debe utilizar (tensiometro, bascula, glucometro). Se trata de una herra-mienta informatica existente desde hace anos, pero que en los ultimos meses ha ampliado notablemente su utilidad para el control domiciliario de los pacientes con COVID-19 que no precisaban ingreso hospitalario o tras el alta de aquellos que habían estado hospitaliza-dos. En esta versión, el paciente se medía la temperatura, la saturación de oxígeno, la presión arterial, etc., y volcaba los datos a la aplicación, que los profesionales sanitarios monitorizan. El sistema dispone de alarmas que alertan al pacientesíi ha olvidado introducir los datos requeridos y al centro de controlsíi hay desviaciones de los valores de medida prefjados.
Dentro de los planes de consulta no presencial, este tipo de plataforma ofrece grandes posibilidades para la atención a las enfermedades cardiovasculares, tanto en las situaciones de estabilidad —p. ej., para los pacientes con cardiopatía isquémica crónica en los que es importante mantener un estricto control de factores de riesgo— como ante descompensaciones leves que no precisen ingreso hospitalario y puedan tratarse con el paciente supervisado en su domicilio; también en los periodos tras el alta este tipo de cuidado aporta seguridad y confianza a los pacientes.
El continuo desarrollo de aplicaciones para controlar parámetros de salud permite aumentar sus indicaciones; así, los dispositivos que identifican el ritmo cardiaco se convierten en un instrumento de gran utilidad para los pacientes con arritmias diagnosticadas o sospecha-das. Se trata de disenar programas personalizados en los que se decida qué datos deben obtenerse, cada cuanto tiempo y hasta cuando. La monitorización estara a cargo de personal de enfermería o médico, Según la situación clínica. está modalidad de atención sanitaria es complementaria de las demas consultas, tanto presenciales como no presenciales.
Mensajes clave- -
La situación actual, consecuencia de la pandemia de COVID-19 obliga a una reorganizacion de la atención ambulatoria en cardio-logía que favorezca la actividad no presencial.
- -
Es prioritaria la seguridad de los pacientes, optimizar los recursos sanitarios y evitar actos médicos innecesarios.
- -
Es fundamental la coordinacion entre profesionales de diferentes ambitos, consensuando criterios de derivacion, de seguimiento y de asistencia compartida.
- -
El desarrollo de las tecnologías de la comunicación y la informacion ofrece múltiples posibilidades para facilitar la relación entre profesionales y entre médico y paciente.
- -
No hay una fórmula única, sino que cada centro o sistema de salud implementará las modalidades adecuadas a su infraestructura y la de su poblacion.
- -
Experiencias previas de telemedicina, que han resuelto aspectos técnicos y legales, constituyen el punto de partida para la nueva estructura asistencial.
- -
El cambio de modelo debe garantizar que se mantienen la calidad y la equidad asistenciales exigiendo la incorporacion de indicado-res y medida de resultados.
Los autores declaran no tener ningún conflicto de intereses.
Información sobre el suplementoEste artículo forma parte del suplemento titulado «COVID-19 y enfermedad cardiovascular. Un nuevo reto para la cardiología», que ha sido patrocinado por Boehringer Ingelheim España.