El aumento exponencial de la intervención coronaria y la generalización del acceso radial son el escenario ideal para iniciar programas de angioplastia ambulatoria con el objetivo de disminuir ocupación y reducir el coste manteniendo la seguridad. Se presentan por primera vez datos de un registro multicéntrico español sobre angioplastia transradial ambulatoria en pacientes seleccionados.
MétodosRegistro prospectivo de angioplastia ambulatoria electiva con acceso radial-cubital en pacientes con cardiopatía isquémica estable. Los pacientes eran dados de alta el mismo día y se realizó seguimiento a las 24h y a los 30 días. Se analizan la seguridad y la factibilidad.
ResultadosDe un total de 723 pacientes incluidos (el 76% varones; edad, 66,6±10,5 años), a 533 (73,7%) se les dio finalmente el alta tras 4-12h de vigilancia. El motivo más frecuente de ingreso entre los 190 (26,7%) restantes fue inestabilidad clínica tras el procedimiento (60,5%). El antecedente de arteriopatía periférica, un valor de creatinina basal más elevado, la realización del procedimiento ad hoc y sobre enfermedad multivaso fueron predictores independientes de ingreso. A las 24h se registró un evento adverso mayor (0,19%) en 1 paciente que necesitó ingreso por hemorragia mayor no relacionada con el acceso vascular. A los 30 días se registraron 3 eventos mayores (0,56%), 1 trombosis subaguda de stent, 1 revascularización sobre un vaso diferente del tratado y 1 ictus minor. A los 30 días habían necesitado ingreso 8 pacientes (1,5%).
ConclusionesLa aplicación de un programa de angioplastia ambulatoria transradial-cubital con alta tras 4-12h de vigilancia es factible y segura en pacientes apropiadamente seleccionados.
Palabras clave
Durante 2014 se realizaron en España más de 67.000 procedimientos de intervención coronaria percutánea (ICP), con una tendencia ascendente año tras año durante la última década1. Teniendo en cuenta que la mayoría de los centros optan sistemáticamente por ingresar a sus pacientes al menos una noche tras la ICP, la actividad de los laboratorios de hemodinámica supone una importante ocupación del reducido número de camas de los hospitales, con el consiguiente aumento del coste por procedimiento. Igualmente, esa disponibilidad de camas puede condicionar la lista de espera hasta ICP de un considerable número de pacientes. Sin embargo, cerca del 75% de los procedimientos se realizaron fuera del escenario del infarto agudo de miocardio con elevación del segmento ST y además hay una clara tendencia a la utilización del acceso radial como de elección en la mayoría de los centros del país (el 75% de los procedimientos)1, con operadores cada vez más experimentados. Si a esto se añade la disponibilidad y mejor utilización de terapias antitrombóticas más eficaces, el perfeccionamiento del material y la mejora de los dispositivos, se crea la oportunidad de iniciar de manera segura programas de ICP con alta el mismo día. Esta estrategia se ha estudiado principalmente en centros europeos y de Norteamérica desde mediados de los años noventa2, con diferentes diseños, accesos vasculares, escenarios y tipos de pacientes. Tanto estudios observacionales3,4 como varios aleatorizados5,6 han mostrado buenos resultados.
En España, no se habían informado datos de programas de alta precoz tras ICP. En este trabajo se comunican los resultados de un registro prospectivo multicéntrico en el que se evalúa la seguridad a corto plazo y a 30 días de la ICP ambulatoria con alta el mismo día para pacientes seleccionados.
MÉTODOSDiseñoSe realizó un registro prospectivo multicéntrico dentro de la práctica clínica habitual, en el que participaron 3 centros terciarios con amplia experiencia en acceso radial, entendida como tal la realización del 85% o más de los procedimientos anuales a través de este acceso. Cada uno de los centros tenía en funcionamiento un programa de ICP ambulatoria y el registro incluyó a los pacientes con intención de ICP ambulatoria entre enero de 2013 y septiembre de 2015 en cada uno de los hospitales participantes. Se diseñó una base de datos común en la que cada centro incluyó a sus pacientes, y los investigadores de cada uno de los hospitales participantes revisaron prospectivamente los eventos clínicos. El comité ético del centro promotor del registro valoró y aprobó el estudio y todos los pacientes fueron informados de su inclusión en él. Realizó el análisis de los datos el centro promotor del registro.
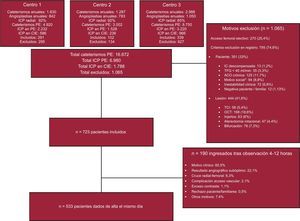
Población de estudioLos criterios de inclusión y exclusión comunes establecidos para el registro se exponen en la tabla 1. Cualquier paciente que cumpliera estos criterios era elegible para alta el mismo día. Los criterios de ingreso tras la ICP también se exponen en la tabla 1. Los pacientes que finalmente ingresaron conformaron un segundo grupo de análisis para la caracterización de los motivos y los predictores de ingreso. El grupo principal de estudio es el de los pacientes que acudieron y recibieron el alta el mismo día, tras un periodo de observación de 4–12h según el protocolo y la práctica habitual de cada centro. Todos se sometieron a ICP electiva (programada o ad hoc) por enfermedad coronaria estable de uno o múltiples vasos y a través de acceso radial/cubital. Todos los pacientes debían recibir antiagregación con al menos ácido acetilsalicílico previamente a la ICP y clopidogrel u otro inhibidor de P2Y12, y podían recibir la carga de este segundo antiagregante en sala. Los revaluó antes del alta el personal médico y por teléfono o presencialmente a las 24h y a los 30 días. En caso de que refirieran complicación con acceso vascular (hematoma), se los revaluaba presencialmente. El historial clínico informatizado de cada paciente se revisaba igualmente en caso de alguna de las complicaciones o los eventos adversos preespecificados. En la figura se detalla el diagrama de flujo del estudio.
Criterios de inclusión y exclusión en el registro
| Criterios de inclusión | Criterios de exclusión |
|---|---|
| Cardiopatía isquémica crónica: angina estable o isquemia silente ICP electiva (programado/ad hoc) Intención de acceso radial-cubital | Paciente IC sintomática descompensada TFG<40 ml/min Anticoagulación oral crónica Ausencia de cuidador en domicilio, incapacidad de comprensión del procedimiento o vivienda muy alejada de recursos sanitarios (>60min) Inestabilidad clínica Negativa del paciente o familiares |
| Lesión-procedimiento Procedimiento sobre TCI Procedimiento de OCT Procedimiento sobre injertos aortocoronarios Procedimiento con aterectomía rotacional Procedimiento complejo en bifurcación Acceso femoral electivo |
| Criterios de ingreso tras la ICP |
|---|
| Inestabilidad clínica tras ICP: dolor torácico persistente, IC, arritmias, síncope Complicación durante ICP Rechazo por el paciente o familiares Cruce radial-femoral Oclusión aguda de vaso principal o rama secundaria>1 mm Disección residual No reflow/TIMI final<3 Perforación Trombo residual Complicación mayor con acceso vascular (no hematomas leves-moderados) Utilización de contraste>400 ml |
IC: insuficiencia cardiaca; ICP: intervención coronaria percutánea; OCT: oclusión crónica total; TCI: tronco común izquierdo; TFG: tasa de filtrado glomerular; TIMI: Thrombolisis in Myocardial Infarction.
Diagrama de flujo del estudio. ACO: anticoagulación oral crónica; CIE: cardiopatía isquémica estable; IC: insuficiencia cardiaca; ICP: intervención coronaria percutánea; OCT: oclusión crónica total; PE: periodo de estudio; TCI: tronco común izquierdo; TFG: tasa de filtrado glomerular. *Ausencia de cuidador en domicilio, incapacidad para comprender el procedimiento o vivienda muy alejada de recursos sanitarios (>60min).
El objetivo primario del trabajo es evaluar la factibilidad y la seguridad a corto plazo (desde el fin del procedimiento hasta el momento del alta y a las 24 h) y a los 30 días.
FactibilidadPara evaluar la factibilidad de la ICP ambulatoria en pacientes seleccionados, se calculó el porcentaje de éxito de la ICP, definido como aquel realizado sin complicaciones y consiguiendo un resultado angiográfico óptimo, así como estabilidad clínica durante y tras el procedimiento en el periodo de observación. Esta definición correspondía al porcentaje de pacientes que finalmente fueron dados de alta tras ser elegibles para su inclusión en el registro.
SeguridadSe registraron las complicaciones aparecidas antes del alta, a las 24h y a los 30 días. Las complicaciones mayores y las complicaciones menores se analizaron por separado:
- •
Eventos adversos cardiovasculares mayores: se incluyeron como complicaciones mayores las siguientes, definidas según las recomendaciones del Academic Research Consortium (ARC)7.
- –
Muerte: mortalidad por cualquier causa.
- –
Infarto agudo de miocardio con o sin onda Q: se incluye el infarto agudo de miocardio periprocedimiento y el infarto agudo de miocardio espontáneo, definidos por la elevación de troponina> 3 veces el límite superior de la normalidad o mayor que el límite superior de la normalidad respectivamente, aparición de nuevas ondas Q, bloqueo de rama izquierda, elevación del ST o cambios dinámicos del segmento ST/onda T, así como síntomas típicos de isquemia miocárdica. La muerte súbita antes de la determinación de biomarcadores también se incluye en este apartado.
- –
Trombosis de stent: definitiva, probable y posible.
- –
Necesidad nueva revascularización sobre lesión tratada: guiada o no por clínica y mediante nueva ICP o cirugía.
- –
Necesidad de nueva revascularización sobre vaso tratado: guiada o no por clínica y mediante nueva ICP o cirugía, en el mismo vaso tratado y antes o después de los 5 mm proximales o distales a la lesión tratada.
- –
Necesidad de nueva revascularización sobre otro vaso: guiada o no por isquemia y sobre vaso diferente al tratado siempre que no sea procedimiento programado.
- –
Hemorragia mayor: según las definiciones del Bleeding Academic Research Consortium (BARC 3 o 5)8.
- –
Ictus: accidente isquémico transitorio o ictus isquémico/hemorrágico definidos como déficit neurológico transitorio o persistente focal o general, resultado de daño cerebral, medular o vascular retiniano.
- –
Insuficiencia renal inducida por contraste que necesite ingreso o tratamiento con técnicas de soporte renal.
- –
Complicaciones con acceso vascular que necesiten intervención quirúrgica o resulten en ingreso o hemorragia mayor.
- –
- •
Como complicaciones menores se consideraron las relacionadas con el acceso vascular que no necesitaron ingreso o tratamiento quirúrgico y no resultaron en hemorragia mayor. Los hematomas se clasificaron según la clasificación EASY9.
Dentro del objetivo de seguridad, se registró además la necesidad de atención urgente y la necesidad de ingreso.
Otras definicionesIntervención coronaria percutánea electiva ambulatoria: intervención realizada de manera programada o seguidamente tras el diagnóstico (ad hoc) y alta dentro de las 12h siguientes tras un periodo de observación.
Para la evaluación de los motivos de ingreso, se establecieron 7 grupos para el análisis: resultado subóptimo angiográfico, inestabilidad clínica (angina, complicación durante el procedimiento, recurrencia de dolor torácico, arritmias, síncope, etc.), rechazo de paciente o familiares, complicaciones con acceso vascular, cruce radial-femoral, exceso de contraste (> 300 ml) y una miscelánea de otros motivos.
Análisis estadísticoLas variables cualitativas se expresan en forma de frecuencia y porcentaje y se analizaron mediante el test paramétrico de la χ2 o el test exacto de Fisher (no paramétrico) cuando fue necesario en función de la distribución de la variable analizada. Las variables cuantitativas se expresan en forma de media±desviación típica o mediana [inervalo intercuartílico] en función de la distribución de la variable. Se utilizó el test de Kolmogorov-Smirnov para comprobar su distribución normal y se analizaron con la prueba de la t de Student. Para el análisis de medianas de tiempo, se utilizó el test no paramétrico de la U de Mann-Withney. Se consideró estadísticamente significativo un valor de p < 0,05 para un intervalo de confianza del 95% (IC95%). Las variables asociadas a ingreso se determinaron a través de un análisis univariable. Mediante análisis de regresión logística, se identificaron los predictores independientes de ingreso, tras incluir las variables que mostraban p < 0,1 en el análisis univariable. Se utilizó el programa SPSS 17.0 para Windows (SPSS Inc.; Chicago, Illinois, Estados Unidos).
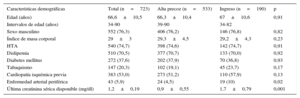
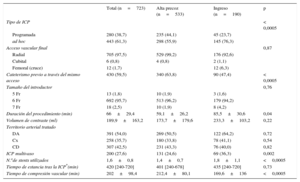
RESULTADOSPacientes y procedimientoLas características basales de los 723 pacientes incluidos finalmente en el estudio y su comparación en función de alta final o ingreso se detallan en la tabla 2. La media de edad de la población era 66,6±10,5 años; el 76% eran varones, con un alto porcentaje de diabéticos (37,5%). Los pacientes que ingresaron presentaban con mayor frecuencia antecedente de arteriopatía periférica y un valor de creatinina basal más elevado. En la tabla 3 se puede observar los detalles del procedimiento. Los pacientes que ingresaron lo hacían más frecuentemente tras procedimientos no programados, de mayor duración y complejidad o con necesidad de revascularización multivaso.
Características basales y comparación entre grupo de alta precoz y pacientes que requirieron ingreso
| Características demográficas | Total (n=723) | Alta precoz (n=533) | Ingreso (n=190) | p |
|---|---|---|---|---|
| Edad (años) | 66,6±10,5 | 66,3±10,4 | 67±10,6 | 0,91 |
| Intervalos de edad (años) | 34-90 | 39-90 | 34-82 | |
| Sexo masculino | 552 (76,3) | 406 (76,2) | 146 (76,8) | 0,82 |
| Índice de masa corporal | 29±3 | 29,3±4,5 | 29,2±4,3 | 0,23 |
| HTA | 540 (74,7) | 398 (74,6) | 142 (74,7) | 0,91 |
| Dislipemia | 510 (70,5) | 377 (70,7) | 133 (70,0) | 0,92 |
| Diabetes mellitus | 272 (37,6) | 202 (37,9) | 70 (36,8) | 0,93 |
| Tabaquismo | 147 (20,3) | 102 (19,1) | 45 (23,7) | 0,17 |
| Cardiopatía isquémica previa | 383 (53,0) | 273 (51,2) | 110 (57,9) | 0,13 |
| Enfermedad arterial periférica | 43 (5,9) | 24 (4,5) | 19 (10) | 0,02 |
| Última creatinina sérica disponible (mg/dl) | 1,2±0,19 | 0,9±0,55 | 1,7±0,79 | 0,001 |
HTA: hipertensión arterial.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercualrtílico].
Características del procedimiento
| Total (n=723) | Alta precoz (n=533) | Ingreso (n=190) | p | |
|---|---|---|---|---|
| Tipo de ICP | < 0,0005 | |||
| Programada | 280 (38,7) | 235 (44,1) | 45 (23,7) | |
| ad hoc | 443 (61,3) | 298 (55,9) | 145 (76,3) | |
| Acceso vascular final | 0,87 | |||
| Radial | 705 (97,5) | 529 (99,2) | 176 (92,6) | |
| Cubital | 6 (0,8) | 4 (0,8) | 2 (1,1) | |
| Femoral (cruce) | 12 (1,7) | 12 (6,3) | ||
| Cateterismo previo a través del mismo acceso | 430 (59,5) | 340 (63,8) | 90 (47,4) | < 0,0005 |
| Tamaño del introductor | 0,76 | |||
| 5 Fr | 13 (1,8) | 10 (1,9) | 3 (1,6) | |
| 6 Fr | 692 (95,7) | 513 (96,2) | 179 (94,2) | |
| 7 Fr | 18 (2,5) | 10 (1,9) | 8 (4,2) | |
| Duración del procedimiento (min) | 66±29,4 | 59,1±26,2 | 85,5±30,6 | 0,04 |
| Volumen de contraste (ml) | 189,9±163,2 | 173,7±179,6 | 233,3±103,2 | 0,22 |
| Territorio arterial tratado | ||||
| DA | 391 (54,0) | 269 (50,5) | 122 (64,2) | 0,72 |
| Cx | 258 (35,7) | 180 (33,8) | 78 (41,1) | 0,54 |
| CD | 307 (42,5) | 231 (43,3) | 76 (40,0) | 0,82 |
| ICP multivaso | 200 (27,6) | 131 (24,6) | 69 (36,3) | 0,002 |
| N.ode stents utilizados | 1,6±0,8 | 1,4±0,7 | 1,8±1,1 | <0,0005 |
| Tiempo de estancia tras la ICP*(min) | 420 [240-720] | 401 [240-678] | 435 [240-720] | 0,73 |
| Tiempo de compresión vascular (min) | 202±98,4 | 212,4±80,1 | 169,6±136 | <0,0005 |
CD: coronaria derecha; Cx: arteria circunfleja; DA: arteria descendente anterior; ICP: intervención coronaria percutánea.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercualrtílico].
En el periodo de estudio del registro se realizaron en total 16.672 cateterismos entre los 3 centros y 6.980 ICP, 1.788 (25,6%) de ellos en el contexto de cardiopatía isquémica estable. En total, el 40,5% de estos pacientes cumplían criterios de inclusión en el registro. Tras la ICP, ingresaron 190 (26,3%) pacientes. De los 533 (73,7%) que fueron dados de alta a domicilio, 128 (23,6%) residían en un municipio sin hospital. En la valoración previa al alta, 8 pacientes (1,5%) presentaron complicación vascular que no necesitó ingreso, 7 por un hematoma moderado y 1 de ellos presentaba oclusión radial en el momento del alta, sin datos de isquemia digital.
En la figura se puede observar los diferentes motivos de ingreso y el porcentaje de pacientes que ingresaron por cada uno de ellos. La mediana de estancia de estos pacientes fue de 1 [1–2] día.
En el análisis univariable, la enfermedad vascular periférica, las cifras basales de creatinina más altas y que el procedimiento fuera ad hoc y multivaso fueron predictores de ingreso. Todas estas variables fueron además predictores independientes de ingreso según el multivariable. El antecedente de cateterismo previo por el mismo acceso resultó, sin embargo, factor protector (tabla 4).
Eventos y complicaciones en el seguimiento tras 24h y 1 mes (n=533)
| 24 h, n (%) | 1 mes, n (%) | |
|---|---|---|
| MACE | 1 (0,19) | 3 (0,56) |
| Muerte | 0 | 0 |
| Trombosis del stent | 0 | 1 (0,19) |
| IAM | 0 | 1 (0,19) |
| Nueva ICP sobre lesión tratada | 0 | 1 (0,19) |
| Nueva ICP sobre vaso tratado | 0 | 1 (0,19) |
| Nueva ICP sobre vaso diferente del tratado | 0 | 1 (0,19) |
| Ictus | 0 | 1 (0,19) |
| Hemorragia o necesidad de transfusión | 1 (0,19) | 0 |
| Insuficiencia renal que requiere ingreso o diálisis | 0 | 0 |
| Complicación mayor en acceso vascular | 0 | 0 |
| Complicación vascular menor | ||
| Hematoma moderado-grave | 10 (1,87) | 7 (1,31) |
| Solicitud de atención en urgencias | 2 (0,38) | 12 (2,25) |
| Necesidad de ingreso | 1 (0,19) | 8 (1,50) |
IAM: infarto agudo de miocardio; ICP: intervención coronaria percutánea; MACE: eventos adversos cardiovasculares mayores.
En la tabla 5 se detallan los eventos clínicos y las complicaciones registrados. El objetivo primario de seguridad (eventos adversos cardiovasculares mayores) ocurrió en el 0,19% a las 24h y en el 0,57% a los 30 días. No se registró mortalidad a las 24h ni a los 30 días. Se puede ver que a las 24h 1 paciente precisó reingreso (hemorragia mayor no relacionada con el acceso vascular, por caída de 4 g/dl de hemoglobina debido a hemorragia rectal) y 2 necesitaron atención médica en urgencias, ambos por dolor torácico para el que se descartó origen isquémico. A los 30 días, 8 pacientes reingresaron y otros 12 fueron atendidos en urgencias. Se registraron 3 eventos adversos cardiovasculares mayores, una trombosis subaguda definitiva de stent, que cursó como infarto agudo de miocardio sin elevación del segmento ST, 1 paciente con angina inestable que precisó ICP sobre vaso diferente del tratado y 1 paciente que sufrió un ictus minor a los 5 días de la ICP. Los demás pacientes que ingresaron a los 30 días no precisaron nueva revaluación angiográfica y fue por motivos diversos como dolor torácico o descompensación de insuficiencia cardiaca. En cuanto a las complicaciones menores, se registró un 1,8% de hematomas a las 24h y el 1,3% a los 30 días, que no necesitaron ingreso o actuación quirúrgica ni causaron hemorragia mayor.
Predictores de ingreso tras ICP en pacientes inicialmente seleccionados para ICP ambulatoria
| Análisis univariable | |||
|---|---|---|---|
| Variable | Riesgo relativo | IC95% | p |
| Arteriopatía periférica | 1,67 | 1,15-2,43 | 0,014 |
| Última creatinina sérica | 1,72 | 1,22-2,41 | 0,002 |
| ICP multivaso | 1,49 | 1,16-1,92 | 0,001 |
| ICP ad hoc | 2,28 | 1,54-3,37 | 0,0001 |
| Cateterismo previo mismo acceso | 0,61 | 0,48-0,79 | 0,0001 |
| Análisis multivariable | |||
|---|---|---|---|
| Variable | Odds ratio | IC95% | p |
| Arteriopatía periférica | 2,16 | 1,15-4,10 | 0,023 |
| Última creatinina sérica | 1,88 | 1,32-2,68 | 0,002 |
| ICP multivaso | 1,75 | 1,22-2,49 | 0,002 |
| ICP ad hoc | 3,98 | 1,65-9,61 | 0,002 |
| Cateterismo previo mismo acceso | 0,51 | 0,37-0,72 | 0,0001 |
IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea.
El presente registro multicéntrico es el primer trabajo que presenta datos sobre la seguridad de programas de ICP ambulatoria en nuestro país, siendo además uno de los de mayor tamaño muestral publicados. Estudios previos incluyeron a pacientes con ingreso 24h antes; en este registro los pacientes acuden y son dados de alta el mismo día. Con los resultados expuestos, queda patente que los objetivos evaluados, la seguridad y la factibilidad de la ICP transradial ambulatoria para pacientes apropiadamente seleccionados, son una realidad, con una tasa de eventos adversos cardiovasculares mayores a las 24h del 0,19% y dando el alta al 74% de los pacientes elegibles.
Alcance y seguridad de la intervención coronaria percutánea ambulatoriaActualmente, multitud de procedimientos médicos y quirúrgicos se realizan de manera ambulatoria con seguridad10 y cabe tener en cuenta que una noche de estancia en el hospital se asocia a un 0,5% de riesgo de reacción adversa a medicación o hasta un 1,6% de infección11. En 2009, la SCAI/ACC (Society of Cardiovascular Angiography and Interventions/American College of Cardiology) publicaron un documento de consenso12 en el que se establecían recomendaciones de ICP ambulatoria similares a los criterios utilizados. Sin embargo, no hay recomendaciones en la guía europea de revascularización13.
Los pacientes con cardiopatía isquémica estable suponen más de un 25% de la actividad de los laboratorios de hemodinámica y, como se ha visto, hasta un 40,5% de ellos podrían beneficiarse de la aplicación de programas de ICP ambulatoria como el descrito. Los datos indican además que la mayoría (74%) de los elegibles acaban finalmente dados de alta. Dentro de la actividad de cada laboratorio, es cerca del 10% de todas las ICP, y numéricamente supone un volumen que aumenta la disponibilidad de camas y puede producir ahorro de costes generales sin perder seguridad14,15.
La aplicabilidad de la ICP ambulatoria está condicionada por el riesgo isquémico y hemorrágico.
Aunque el riesgo de complicación isquémica parece más asociados con el resultado final del procedimiento que con el tipo de lesión y el vaso tratado16,17, la trombosis aguda de stent, que probablemente sea la complicación más temida, se ha asociado claramente con diversos factores, como el síndrome coronario agudo o la ICP en lesiones complejas18–20. Algunos trabajos incluyeron a pacientes con síndrome coronario agudo21 (el 25% en el EASY22), con una tasa de eventos adversos cardiovasculares mayores superior a la del total23, mientras que no se han incluido lesiones complejas en estudios previos. Actualmente, el perfeccionamiento del material y la mayor experiencia hacen que las futuras líneas de investigación puedan abordar la ICP ambulatoria sobre lesiones más complejas.
El riesgo hemorrágico viene condicionado sobre todo por el acceso vascular. En este aspecto, el acceso radial se ha mostrado claramente superior al femoral24,25. En el EPOS26 se comunicó una tasa de complicaciones vasculares en las primeras 24h del 6,1% de los pacientes dados de alta el mismo día tras la ICP transfemoral con hemostasia por compresión manual. Igualmente, en el más amplio registro sobre ICP con alta el mismo día, y con un 98% de acceso femoral, Rao et al.27 indican una tasa de complicaciones vasculares más baja, pero 3 veces superior en los pacientes dados de alta (el 0,75 frente al 0,25%; p < 0,001) pese a utilizarse dispositivos de cierre vascular más frecuentemente en ellos y más del 50% en ambos grupos. Aunque la utilización sistemática de dispositivos de cierre puede disminuir las complicaciones, el 0,8% en el estudio de Antonsen et al.28, su uso sistemático encarece el procedimiento. En el presente trabajo no se registraron complicaciones vasculares importantes, la única hemorragia mayor documentada fue no relacionada con el acceso vascular y en torno al 1,5% de los pacientes presentaron hematoma> 5 cm, todos superficiales y que no necesitaron actitud más allá del habitual vendaje compresivo y medidas locales. La baja tasa de eventos hallada corrobora los datos de los estudios y metanálisis previamente publicados21,23,27, en los que, tanto a las 24h como a los 30 días, estaba en torno al 1%21.
En cuanto al tiempo de estancia tras la ICP, las principales complicaciones tras la ICP suelen tener lugar en una ventana de tiempo de 4–6 h o pasadas las 24 h16, por lo que una apropiada selección de pacientes tras 4–12h de vigilancia —que podría ser en una sala dedicada a intervencionismo radial29— parece ser suficiente y segura.
Por último, a la hora de iniciar estos programas se debe tener en cuenta ciertas comorbilidades, como la insuficiencia renal crónica, la disfunción sistólica grave del ventrículo izquierdo o el tratamiento con anticoagulación oral, así como ciertas condiciones sociales como la distancia a un centro con servicio de urgencias y el apoyo familiar o de un cuidador en las primeras 24h tras la ICP12.
LimitacionesHay que tener en cuenta varias limitaciones del presente registro. Por un lado, la procedencia de datos de 3 centros con programas de ICP ambulatoria propios y no ser un programa común. En cualquier caso, se establecieron criterios de inclusión y exclusión comunes para el registro y los datos se recopilaron en una base de datos común para los 3 centros. No se ha realizado sistemáticamente una encuesta de aceptación y opinión a los pacientes, por lo cual no se puede concluir por este estudio que la ICP ambulatoria sea más confortable para ellos, aunque estudios previos15 confirman su aceptación. El seguimiento de los pacientes no fue presencial en todos los casos; por lo tanto, se ha podido subestimar las complicaciones vasculares, aunque no las graves. Los posibles sesgos de intervención inherentes al carácter prospectivo de los registros constituyen otra limitación. Por último, tampoco se ha llevado a cabo un análisis de costes, pero estudios previos indican ahorros de hasta un 50% por procedimiento14.
CONCLUSIONESLa realización de ICP ambulatoria con alta tras 4–12h de vigilancia en pacientes apropiadamente seleccionados y a través de acceso radial/cubital es fiable y segura. Actualmente, con el crecimiento exponencial de la ICP en general y del acceso radial en España, la aplicabilidad de este tipo de programas podría alcanzar a gran parte de los pacientes con cardiopatía isquémica estable y reducir tiempos de espera y costes por procedimiento.
CONFLICTO DE INTERESESNinguno.
- –
Algunos ensayos y varios registros han comunicado previamente datos favorables sobre la seguridad en la realización de ICP con el alta el mismo día a través de accesos radial y femoral, así como en diferentes situaciones clínicas y con programas muy heterogéneos.
- –
La aplicación de estos programas, sin embargo, no es una conducta generalizada en Europa.
- –
El presente registro multicéntrico es el primero que comunica datos sobre la seguridad de programas de ICP completamente ambulatorias con alta el mismo día en España.
- –
Se incluye a pacientes «verdaderamente» ambulatorios, pues el día del ingreso para la ICP y el alta es el mismo. También, el tamaño muestral es de los más amplios entre los trabajos publicados hasta la fecha y con datos contemporáneos.
- –
La seguridad queda demostrada y el objetivo es fomentar esta práctica en nuestro país.
Al personal de enfermería de las diferentes unidades de hemodinámica y cardiología intervencionista participantes, por la excelente labor en el cuidado de los pacientes y la gran ayuda en la recopilación de datos.