SEC 2022 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
4020. Registros en Insuficiencia cardiaca
4020-5. EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
1Hospital Severo Ochoa, Leganés (Madrid), 2Hospital San Pedro de Alcántara, Cáceres, 3Hospital Universitario Virgen de las Nieves, Granada, 4Hospital Universitario Virgen Macarena, Sevilla, 5Hospital Universitario de Puerto Real, Cádiz, 6Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña) y 7Hospital Universitario La Fe, Valencia.
Introducción y objetivos: La hiperpotasemia (HK) es común en pacientes con insuficiencia cardiaca (IC). Su aparición limita la optimización del tratamiento, lo que impacta en el pronóstico. Los nuevos quelantes de K ayudan a controlar la HK, mejorando el manejo terapéutico de la IC.
Métodos: Registro multicéntrico retrospectivo que incluyó a todos los pacientes ambulatorios con antecedentes de IC e HK (K≥ 5,1 mEq/l) tratados con patiromer. Se evaluaron parámetros analíticos y clínicos antes del tratamiento y a los 7, 30 y 90 días, así como los eventos adversos relacionados con el fármaco y la optimización del tratamiento de la IC.
Resultados: Se incluyeron 74 pacientes (71,6% varones) con edad media 70,8 ± 9,2 años. El K inicial fue 5,5 ± 0,6 mEq/l, con una reducción significativa a los 7 días (4,9 ± 0,8 mEq/l; p < 0,001), manteniéndose a los 90 (4,9 ± 0,8 mEq/l); p < 0,001). No hubo otras alteraciones electrolíticas, con una ligera mejoría de la función renal (FG 39,6 ± 20,4 ml/min a 42,7 ± 23,2 ml/min; p = 0,01). La aparición de eventos adversos ocurrió en el 35,2% de los pacientes, siendo los más frecuentes hipomagnesemia (16,3%), trastornos gastrointestinales (15%) e hipopotasemia (2,9%). La retirada de patiromer fue poco frecuente (12,4%) debido a alteraciones gastrointestinales en casi el 70% de los casos. Durante el seguimiento, el 12,1% de los pacientes iniciaron un iSRAA y el 20,2% un ARM, aumentando a dosis objetivo en el 5,4% y el 10,7% de los pacientes, respectivamente (tabla). A los 90 días, el NTproBNP se redujo de 2.509,5 pg/ml (IQR 1311-4249) a 1.396,0 pg/ml (IQR 804-4.263); p = 0,003 (fig.), pero la reducción solo se observó en quienes optimizaron el tratamiento médico. La NYHA mejoró en el 7,5% de los pacientes, correspondiendo a los que optimizaron el tratamiento médico. Asimismo, la tasa de hospitalización se redujo del 28,4% al 10,9% (p < 0,01) y las visitas a urgencias del 18,9% al 5,4% (p < 0,01).
|
Tratamiento médico antes del inicio de patiromer y a los 3 meses |
|||||
|
Fármaco |
Basal |
7 días |
30 días |
90 días |
p |
|
iSRAA-n (%) |
60 (81,1) |
69 (93,2) |
69 (93,2) |
69 (93,2) |
0,001 |
|
Dosis máxima-n (%) |
12 (16,2) |
16 (21,6) |
|||
|
Media de dosis objetivo (%) |
41 (32) |
62 (24) |
0,001 |
||
|
Inicio iSRAA-n (%) |
7 (9,5) |
2 (2,8) |
0 (0) |
0,001 |
|
|
Aumento dosis iSRAA-n (%) |
9 (14,3) |
18 (26,9) |
8 (13,1) |
||
|
ARM-n (%) |
36 (48,7) |
47 (63,5) |
50 (67,6) |
51 (68,9) |
0,001 |
|
Dosis máxima-n (%) |
7 (9,5) |
15 (20,2) |
0,001 |
||
|
Media de dosis objetivo (%) |
26 (33) |
73 (30) |
0,001 |
||
|
Inicio ARM-n (%) |
10 (13,5) |
1 (3) |
2 (2,8) |
||
|
Incremento dosis ARM-n (%) |
3 (4,8) |
2 (2,9) |
2 (3,3) |
||
|
Incremento dosis de iSRAA y ARM-n (%) |
2 (3,2) |
0 (0) |
1 (1,6) |
||
|
Betabloqueante-n (%) |
71 (96,0) |
||||
|
Furosemida-n (%) |
48 (64,9) |
||||
|
Dosis diaria (mg) |
75,7 (41,5) |
||||
|
Tiazidas-n (%) |
9 (12,2) |
||||
|
iSGLT2-n (%) |
14 (18,9) |
||||
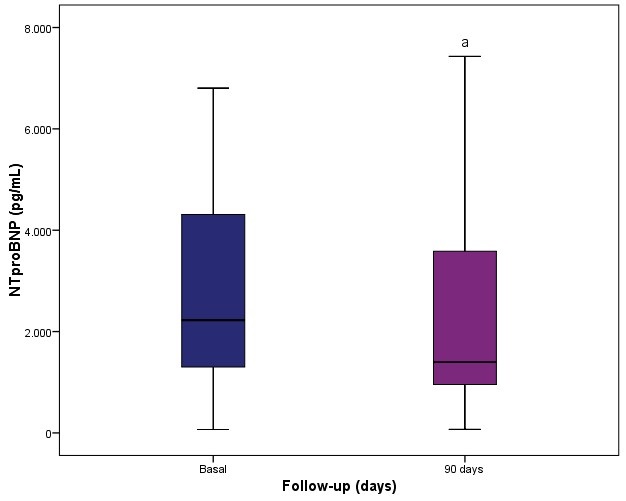
Evolución del NTproBNP durante el seguimiento.
Conclusiones: El patiromer redujo y normalizó el K durante los 3 meses de seguimiento. Los eventos adversos más comunes fueron hipomagnesemia y trastornos gastrointestinales. Patiromer ayudó a optimizar el tratamiento médico, aumentando el porcentaje de pacientes tratados con RAASi y MRA en dosis objetivo. Al final del seguimiento, los péptidos natriuréticos y las visitas hospitalarias se redujeron, lo que sugiere un beneficio de la optimización del tratamiento.
Comunicaciones disponibles de "Registros en Insuficiencia cardiaca"
- 4020-1. MODERADORA
- Ainhoa Robles Mezcua, Málaga
- 4020-2. EFECTO DEL NIVEL SOCIOECONÓMICO EN EL USO DE RECURSOS MÉDICOS Y RESULTADOS EN SALUD EN PACIENTES CON INSUFICIENCIA CARDIACA EN ENTORNOS DE ATENCIÓN INTEGRADA: EVIDENCIA DEL MUNDO REAL A PARTIR DE DATOS POBLACIONALES EN 77.554 PACIENTES
- Josep Comín Colet1, Cristina Capdevila1, Emili Vela2, Montse Clèries2, Coral Fernández3, Laia Alcober Morte3, Esther Calero Molina1, Encarnació Hidalgo Quirós1, Núria José Bazan1, Pedro Moliner Borja1, Marta Ruiz1, Sergi Yun Viladomat1, Santiago Jiménez Marrero1, Alberto Garay Melero1 y Cristina Enjuanes Grau1
1Hospital Universitari de Bellvitge (IDIBELL), Hospitalet de Llobregat (Barcelona), 2Sistemas de Información CatSalut y DS3 (IDIBELL), Barcelona y 3SAP Delta del Llobregat (ICS) y IDIAP, Hospitalet de Llobregat (Barcelona).
- 4020-3. ¿ES POSIBLE INICIAR LA CUÁDRUPLE TERAPIA EN PACIENTES CON NUEVO DIAGNÓSTICO DE IC Y FRACCIÓN DE EYECCIÓN REDUCIDA? DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- Alberto Esteban Fernández1, Inés Gómez Otero2, Silvia López Fernández3, Miguel Rodríguez Santamarta4, Francisco José Pastor Pérez5, Paula Fluvià Brugues6, José Ángel Pérez Rivera7, Andrea López8, José Manuel García Pinilla9, Juan Luis Bonilla Palomas10, Luis Almenar Bonet11, Jorge Vázquez López-Ibor12, Virgilio Martínez13, José María Segura Aumente14 y Enrique Sánchez Muñoz4
1Hospital Severo Ochoa, Leganés (Madrid), 2Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña), 3Hospital Universitario Virgen de las Nieves, Granada, 4Complejo Asistencial Universitario, León, 5Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, 6Hospital Universitario Dr. Josep Trueta, Girona, 7Complejo Asistencial de Burgos, 8Complexo Hospitalario Xeral-Calde, Lugo, 9Hospital Clínico Universitario Virgen de la Victoria, Málaga, 10Hospital San Juan de la Cruz, Úbeda (Jaén), 11Hospital Universitario La Fe, Valencia, 12Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), 13Complejo Hospitalario La Mancha Centro, Alcázar de San Juan (Ciudad Real) y 14Complejo Hospitalario de Jaén.
- 4020-4. ¿EL INICIO DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA CON LA CUÁDRUPLE TERAPIA MEJORA LOS RESULTADOS CLÍNICOS, ANALÍTICOS Y ECOCARDIOGRÁFICAS FRENTE AL INICIO CON UNA TRIPLE TERAPIA?
- Alberto Esteban Fernández1, Inés Gómez Otero2, Silvia López Fernández3, Miguel Rodríguez Santamarta4, Francisco José Pastor Pérez5, Paula Fluvià Brugues6, José Ángel Pérez Rivera7, Andrea López López8, José Manuel García Pinilla9, Juan Luis Bonilla Palomas10, Luis Almenar Bonet11, Virgilio Martínez Mateo12, Vanesa Alonso Fernández13, Cristina Goena Vives14 y Enrique Sánchez Muñoz4
1Hospital Severo Ochoa, Leganés (Madrid), 2Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña), 3Hospital Universitario Virgen de las Nieves, Granada, 4Complejo Asistencial Universitario, León, 5Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, 6Hospital Universitario Dr. Josep Trueta, Girona, 7Complejo Asistencial de Burgos, 8Complexo Hospitalario Xeral-Calde, Lugo, 9Hospital Clínico Universitario Virgen de la Victoria, Málaga, 10Hospital San Juan de la Cruz, Úbeda (Jaén), 11Hospital Universitario La Fe, Valencia, 12Complejo Hospitalario La Mancha Centro, Alcázar de San Juan (Ciudad Real), 13Hospital Universitario Central de Asturias, Oviedo (Asturias) y 14Hospital de Mendaro (Guipúzcoa).
- 4020-5. EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- Alberto Esteban Fernández1, Carolina Ortiz Cortés2, Silvia López Fernández3, Alejandro Recio Mayoral4, Francisco Javier Camacho Jurado5, Inés Gómez Otero6, María Molina Villar1, Inmaculada Fernández Rozas1, Julia Gómez de Diego1, Teresa Morales Martínez1, Raquel López Vilella7 y Luis Almenar Bonet7
1Hospital Severo Ochoa, Leganés (Madrid), 2Hospital San Pedro de Alcántara, Cáceres, 3Hospital Universitario Virgen de las Nieves, Granada, 4Hospital Universitario Virgen Macarena, Sevilla, 5Hospital Universitario de Puerto Real, Cádiz, 6Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña) y 7Hospital Universitario La Fe, Valencia.
- 4020-6. MORBIMORTALIDAD NO CARDIOVASCULAR EN FUNCIÓN DE LA FRACCIÓN DE EYECCIÓN DE VENTRÍCULO IZQUIERDO EN PACIENTES CON INSUFICIENCIA CARDIACA
- Enrique Santas Olmeda1, Gonzalo Núñez Marín1, Patricia Palau Sampío1, Pau Llácer Iborra2, Rafael de la Espriella Juan1, Miguel Lorenzo Hernández1, Anna Mollar Fernández1, Gema Miñana Escrivà1, Francisco Javier Chorro Gascó1 y Julio Núñez Villota1
1Hospital Clínico Universitario de Valencia y 2Hospital Universitario Ramón y Cajal, Madrid.
- 4020-7. HIPOTENSIÓN ARTERIAL EN PACIENTES CON INSUFICIENCIA CARDIACA Y FEVI REDUCIDA: ¿DEBE LIMITAR LA TITULACIÓN FARMACOLÓGICA?
- MarÍa Melendo-Viu1, David Dobarro PÉrez1, Álvaro MarchÁn-LÓpez2, Sergio Raposeiras RoubÍn1, Emad Abu Assi1, Luis Manuel DomÍnguez RodrÍguez1, Carmen Cardero GonzÁlez1, Ana Ledo PiÑeiro1, Fernando Vargas UrsÚa1, Ignacio FernÁndez Granda1, Luis Alberto Pazos Area1, Alberto LÓpez Veiga1, MarÍa CespÓn FernÁndez1, Isabel MuÑoz Pousa1 y AndrÉs ÍÑiguez Romo1
1Hospital Álvaro Cunqueiro, Vigo, Pontevedra, 2Hospital Universitario Lucus Augusti, Lugo.
Más comunicaciones de los autores
-
Almenar Bonet, Luis
- 6043-4 - EVALUACIÓN DEL RIESGO DE MORTALIDAD DE PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR TRATADOS CON MACITENTÁN EN LA PRÁCTICA CLÍNICA ESPAÑOLA MEDIANTE INDICADORES BASADOS EN PARÁMETROS NO INVASIVOS: ESTUDIO PRACMA-LITE
- 4020-3 - ¿ES POSIBLE INICIAR LA CUÁDRUPLE TERAPIA EN PACIENTES CON NUEVO DIAGNÓSTICO DE IC Y FRACCIÓN DE EYECCIÓN REDUCIDA? DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 4028-6 - REDUCCIÓN DE EVENTOS CARDIOVASCULARES A CORTO PLAZO EN LA INSUFICIENCIA CARDIACA AGUDA TRAS LA INHIBICIÓN DEL COTRANSPORTADOR SODIO-GLUCOSA DE TIPO 2
- 4020-4 - ¿EL INICIO DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA CON LA CUÁDRUPLE TERAPIA MEJORA LOS RESULTADOS CLÍNICOS, ANALÍTICOS Y ECOCARDIOGRÁFICAS FRENTE AL INICIO CON UNA TRIPLE TERAPIA?
- 4024-2 - ESTUDIO VACCINE-CARDITIS: REGISTRO NACIONAL ESPAÑOL DE ENFERMEDAD INFLAMATORIA CARDIACA TRAS LA VACUNACIÓN CONTRA LA COVID-19
- 6006-7 - INFECCIÓN POR COVID-19 EN TRASPLANTADOS CARDIACOS EN PERÍODOS PRE Y POSVACUNACIÓN
- 5030-3 - LIMITACIONES PARA EL INICIO Y TITULACIÓN DE FÁRMACOS CON BENEFICIO PRONÓSTICO EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE NUEVO DIAGNÓSTICO. DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 6037-7 - LA ULTRAFILTRACIÓN PERIFÉRICA REDUCE LA NECESIDAD DE FÁRMACOS DIURÉTICOS EN LA INSUFICIENCIA CARDIACA AVANZADA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 6001-3 - DIFERENCIAS EN FUNCIÓN DEL GÉNERO EN LA PRESENTACIÓN CLÍNICA DE LA PERICARDITIS Y MIOCARDITIS TRAS LA VACUNACIÓN POBLACIONAL EN NUESTRO PAÍS CONTRA EL SARS-COV-2: SUBANÁLISIS DEL REGISTRO NACIONAL VACCINE-CARDITIS
- 4011-6 - IMPACTO PRONÓSTICO DE LA ENFERMEDAD ARTERIAL CORONARIA TRANSMITIDA POR EL DONANTE EN PACIENTES TRASPLANTADOS CARDIACOS. RESULTADOS DEL ESTUDIO MULTICÉNTRICO DONOR-CAD
- 4001-7 - TRATAMIENTO DE LA FERROPENIA EN INSUFICIENCIA CARDIACA AGUDA. UN ESTUDIO EN PRÁCTICA CLÍNICA REAL
- Camacho Jurado, Francisco Javier
-
Esteban Fernández, Alberto
- 5015-3 - REINGRESO HOSPITALARIO A 1 AÑO POR CAUSAS CARDIOVASCULARES TRAS UN EPISODIO DE INSUFICIENCIA CARDIACA EN PACIENTES >= 75 AÑOS EN ESPAÑA
- 4005-6 - CARACTERÍSTICAS BASALES DE LOS PACIENTES DE MÁS DE 85 AÑOS CON INSUFICIENCIA CARDIACA AMBULATORIA SEGUIDOS POR CARDIOLOGÍA EN ESPAÑA
- 4020-3 - ¿ES POSIBLE INICIAR LA CUÁDRUPLE TERAPIA EN PACIENTES CON NUEVO DIAGNÓSTICO DE IC Y FRACCIÓN DE EYECCIÓN REDUCIDA? DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 4003-7 - MORTALIDAD INTRAHOSPITALARIA BRUTA Y AJUSTADA EN PACIENTES MAYORES CON INSUFICIENCIA CARDIACA EN ESPAÑA
- 4005-7 - DIFERENCIAS SEGÚN EDAD EN LA PREVALENCIA DE LOS SÍNDROMES GERIÁTRICOS EN UNA POBLACIÓN MAYOR CON INSUFICIENCIA CARDIACA AMBULATORIA
- 6021-7 - PERFIL CLÍNICO, MORTALIDAD INTRAHOSPITALARIA Y REINGRESOS A 30 DÍAS EN PACIENTES DE 75 O MÁS AÑOS INGRESADOS POR INSUFICIENCIA CARDIACA EN ESPAÑA. DIFERENCIAS SEGÚN LA FUNCIÓN VENTRICULAR
- 4020-4 - ¿EL INICIO DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA CON LA CUÁDRUPLE TERAPIA MEJORA LOS RESULTADOS CLÍNICOS, ANALÍTICOS Y ECOCARDIOGRÁFICAS FRENTE AL INICIO CON UNA TRIPLE TERAPIA?
- 6047-6 - IMPACTO DE LA EDAD AVANZADA SOBRE LA INCIDENCIA DE INGRESOS POR INSUFICIENCIA CARDIACA EN ESPAÑA EN LOS PERÍODOS 2006-2009 Y 2016-2019. ¿SE HAN PRODUCIDO CAMBIOS?
- 5015-2 - CARACTERÍSTICAS CLÍNICAS Y PRONÓSTICO A CORTO PLAZO DE PACIENTES NONAGENARIOS INGRESADOS POR INSUFICIENCIA CARDIACA. RESULTADOS DE UN ESTUDIO DE BASE POBLACIONAL (2016-2019)
- 5015-5 - PREVALENCIA E IMPACTO PRONÓSTICO DE LA FRAGILIDAD Y OTROS SÍNDROMES GERIÁTRICOS EN PACIENTES MAYORES CON INSUFICIENCIA CARDIACA. ¿DIFERENCIAS ENTRE SEXOS?
- 5025-10 - PREDICTORES DE MORTALIDAD A LOS 30 DÍAS Y AL AÑO TRAS EL ALTA HOSPITALARIA POR IC EN PACIENTES ANCIANOS EN ESPAÑA
- 6021-3 - REINGRESOS HOSPITALARIOS POR CAUSAS CARDIOVASCULARES A LOS 30 DÍAS TRAS EL ALTA POR UN EPISODIO DE INSUFICIENCIA CARDIACA EN PACIENTES MAYORES EN ESPAÑA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 4005-3 - VARIABLES CLÍNICAS, ANALÍTICAS Y ECOCARDIOGRÁFICAS RELACIONADOS CON LA MORTALIDAD EN PACIENTES MAYORES AMBULATORIOS CON INSUFICIENCIA CARDIACA EN FUNCIÓN DEL SEXO
- 6013-7 - PREDICTORES DE REINGRESO HOSPITALARIO POR ENFERMEDADES CARDIOVASCULARES A LOS 30 DÍAS TRAS UN INGRESO POR IC EN PACIENTES MAYORES DE 75 AÑOS EN ESPAÑA
- 5027-3 - METABOLITOS BACTERIANOS E INFLAMACIÓN EN PACIENTES CON UN PRIMER EPISODIO DE INSUFICIENCIA CARDIACA
- 5030-2 - DIFERENCIAS SEGÚN EL SEXO EN EL INICIO DEL TRATAMIENTO CUÁDRUPLE PARA LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA. DATOS EN LA VIDA REAL DE REGISTRO TIDY-HF
- 5030-3 - LIMITACIONES PARA EL INICIO Y TITULACIÓN DE FÁRMACOS CON BENEFICIO PRONÓSTICO EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE NUEVO DIAGNÓSTICO. DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 6053-9 - DIFERENCIAS DE GÉNERO EN LAS CARACTERÍSTICAS CLÍNICAS, MORTALIDAD INTRAHOSPITALARIA Y REINGRESOS A 30 DÍAS EN PACIENTES MAYORES DE 75 AÑOS INGRESADOS POR INSUFICIENCIA CARDIACA EN ESPAÑA (2016-2019)
- 6056-6 - OPINIÓN SOBRE LAS GUÍAS EUROPEAS DE INSUFICIENCIA CARDIACA DE 2021. UNA ENCUESTA A 387 MÉDICOS
-
Fernández Rozas, Inmaculada
- 5015-3 - REINGRESO HOSPITALARIO A 1 AÑO POR CAUSAS CARDIOVASCULARES TRAS UN EPISODIO DE INSUFICIENCIA CARDIACA EN PACIENTES >= 75 AÑOS EN ESPAÑA
- 6013-7 - PREDICTORES DE REINGRESO HOSPITALARIO POR ENFERMEDADES CARDIOVASCULARES A LOS 30 DÍAS TRAS UN INGRESO POR IC EN PACIENTES MAYORES DE 75 AÑOS EN ESPAÑA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 6021-3 - REINGRESOS HOSPITALARIOS POR CAUSAS CARDIOVASCULARES A LOS 30 DÍAS TRAS EL ALTA POR UN EPISODIO DE INSUFICIENCIA CARDIACA EN PACIENTES MAYORES EN ESPAÑA
- 5025-10 - PREDICTORES DE MORTALIDAD A LOS 30 DÍAS Y AL AÑO TRAS EL ALTA HOSPITALARIA POR IC EN PACIENTES ANCIANOS EN ESPAÑA
- 4003-7 - MORTALIDAD INTRAHOSPITALARIA BRUTA Y AJUSTADA EN PACIENTES MAYORES CON INSUFICIENCIA CARDIACA EN ESPAÑA
- 6032-13 - LA PROTOCOLIZACIÓN DEL CONSEJO DE VACUNACIÓN CONTRA LA GRIPE EN CARDIOLOGÍA INCREMENTA LA ADHERENCIA EN PACIENTES DE RIESGO
- Gómez de Diego, Julia
-
Gómez Otero, Inés
- 5030-2 - DIFERENCIAS SEGÚN EL SEXO EN EL INICIO DEL TRATAMIENTO CUÁDRUPLE PARA LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA. DATOS EN LA VIDA REAL DE REGISTRO TIDY-HF
- 5023-6 - NUEVOS BIOMARCADORES PARA LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN CONSERVADA
- 6006-14 - IMPACTO DE LA HIPOTENSIÓN EN EL TRATAMIENTO CON SOPORTE INOTRÓPICO INTERMITENTE CON LEVOSIMENDÁN EN LA INSUFICIENCIA CARDIACA AVANZADA COMO TERAPIA DE DESTINO: ANÁLISIS DEL REGISTRO LEVO-D
- 4020-3 - ¿ES POSIBLE INICIAR LA CUÁDRUPLE TERAPIA EN PACIENTES CON NUEVO DIAGNÓSTICO DE IC Y FRACCIÓN DE EYECCIÓN REDUCIDA? DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 5030-3 - LIMITACIONES PARA EL INICIO Y TITULACIÓN DE FÁRMACOS CON BENEFICIO PRONÓSTICO EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE NUEVO DIAGNÓSTICO. DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 6031-3 - EFECTOS DEL TRATAMIENTO MÉDICO DIRIGIDO POR LAS GUÍAS DE CLÍNICA DE INSUFICIENCIA CARDIACA EN PACIENTES CON MIOCARDIOPATÍA INDUCIDA POR EL BLOQUEO DE RAMA IZQUIERDA
- 4020-4 - ¿EL INICIO DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA CON LA CUÁDRUPLE TERAPIA MEJORA LOS RESULTADOS CLÍNICOS, ANALÍTICOS Y ECOCARDIOGRÁFICAS FRENTE AL INICIO CON UNA TRIPLE TERAPIA?
-
López Fernández, Silvia
- 4020-3 - ¿ES POSIBLE INICIAR LA CUÁDRUPLE TERAPIA EN PACIENTES CON NUEVO DIAGNÓSTICO DE IC Y FRACCIÓN DE EYECCIÓN REDUCIDA? DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 6027-16 - RESULTADOS CLÍNICOS Y ANALÍTICOS DE LA TERAPIA CON HIERRO INTRAVENOSO CARBOXIMALTOSA EN INSUFICIENCIA CARDIACA CON FEVI REDUCIDA
- 6006-14 - IMPACTO DE LA HIPOTENSIÓN EN EL TRATAMIENTO CON SOPORTE INOTRÓPICO INTERMITENTE CON LEVOSIMENDÁN EN LA INSUFICIENCIA CARDIACA AVANZADA COMO TERAPIA DE DESTINO: ANÁLISIS DEL REGISTRO LEVO-D
- 5030-5 - RESULTADOS DEL ESTUDIO ETIOLÓGICO DE FERROPENIA EN UNA UNIDAD DE INSUFICIENCIA CARDIACA ESPECIALIZADA
- 4003-5 - PREDICCIÓN DE RESPUESTA AL SOPORTE INOTRÓPICO INTERMITENTE CON LEVOSIMENDÁN EN LA INSUFICIENCIA CARDIACA AVANZADA COMO TERAPIA DE DESTINO: EL LEVO-D SCORE
- 5030-3 - LIMITACIONES PARA EL INICIO Y TITULACIÓN DE FÁRMACOS CON BENEFICIO PRONÓSTICO EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE NUEVO DIAGNÓSTICO. DATOS EN LA VIDA REAL DEL REGISTRO TIDY-HF
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 4020-4 - ¿EL INICIO DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA CON LA CUÁDRUPLE TERAPIA MEJORA LOS RESULTADOS CLÍNICOS, ANALÍTICOS Y ECOCARDIOGRÁFICAS FRENTE AL INICIO CON UNA TRIPLE TERAPIA?
-
López Vilella, Raquel
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 4011-4 - PROGRESIÓN DE LA ENFERMEDAD CORONARIA TRANSMITIDA POR EL DONANTE EN RECEPTORES DE TRASPLANTE CARDIACO Y FACTORES RELACIONADOS. RESULTADOS DEL ESTUDIO MULTICÉNTRICO DONOR-CAD
- 5025-2 - ENFERMEDAD ARTERIAL CORONARIA TRANSMITIDA POR EL DONANTE EN EL TRASPLANTE CARDIACO: PREVALENCIA Y CARACTERÍSTICAS DE LOS DONANTES. RESULTADOS DEL ESTUDIO MULTICÉNTRICO DONOR-CAD
- 6006-3 - PREDICTORES DE MORTALIDAD GLOBAL Y PRECOZ TRAS TRASPLANTE CARDIACO: ¿ES RELEVANTE EL PAPEL DE LA CARDIOPATÍA DE BASE? UN ANÁLISIS DEL REGISTRO ESPAÑOL DE TRASPLANTE CARDIACO
- 4011-5 - LA CANULACIÓN PERIFÉRICA DEL SOPORTE MECÁNICO CIRCULATORIO ES SUPERIOR A LA CENTRAL EN FALLO PRIMARIO DEL INJERTO GRAVE EN TRASPLANTE CARDIACO
- 6006-7 - INFECCIÓN POR COVID-19 EN TRASPLANTADOS CARDIACOS EN PERÍODOS PRE Y POSVACUNACIÓN
- 6037-7 - LA ULTRAFILTRACIÓN PERIFÉRICA REDUCE LA NECESIDAD DE FÁRMACOS DIURÉTICOS EN LA INSUFICIENCIA CARDIACA AVANZADA
- 4001-7 - TRATAMIENTO DE LA FERROPENIA EN INSUFICIENCIA CARDIACA AGUDA. UN ESTUDIO EN PRÁCTICA CLÍNICA REAL
- 4028-6 - REDUCCIÓN DE EVENTOS CARDIOVASCULARES A CORTO PLAZO EN LA INSUFICIENCIA CARDIACA AGUDA TRAS LA INHIBICIÓN DEL COTRANSPORTADOR SODIO-GLUCOSA DE TIPO 2
- 5025-4 - EL IMPLANTE PRECOZ DE ASISTENCIA VENTRICULAR EN FALLO PRIMARIO DEL INJERTO GRAVE EN TRASPLANTE CARDIACO NO MEJORA EL PRONÓSTICO
- 6006-14 - IMPACTO DE LA HIPOTENSIÓN EN EL TRATAMIENTO CON SOPORTE INOTRÓPICO INTERMITENTE CON LEVOSIMENDÁN EN LA INSUFICIENCIA CARDIACA AVANZADA COMO TERAPIA DE DESTINO: ANÁLISIS DEL REGISTRO LEVO-D
- 4003-5 - PREDICCIÓN DE RESPUESTA AL SOPORTE INOTRÓPICO INTERMITENTE CON LEVOSIMENDÁN EN LA INSUFICIENCIA CARDIACA AVANZADA COMO TERAPIA DE DESTINO: EL LEVO-D SCORE
-
Molina Villar, María
- 5015-3 - REINGRESO HOSPITALARIO A 1 AÑO POR CAUSAS CARDIOVASCULARES TRAS UN EPISODIO DE INSUFICIENCIA CARDIACA EN PACIENTES >= 75 AÑOS EN ESPAÑA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
-
Morales Martínez, Teresa
- 6054-10 - IMPORTANCIA DEL GRADO DE FRAGILIDAD COMO MARCADOR PRONÓSTICO EN PACIENTES OCTOGENARIOS INGRESADOS EN CARDIOLOGÍA
- 4003-7 - MORTALIDAD INTRAHOSPITALARIA BRUTA Y AJUSTADA EN PACIENTES MAYORES CON INSUFICIENCIA CARDIACA EN ESPAÑA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 6013-7 - PREDICTORES DE REINGRESO HOSPITALARIO POR ENFERMEDADES CARDIOVASCULARES A LOS 30 DÍAS TRAS UN INGRESO POR IC EN PACIENTES MAYORES DE 75 AÑOS EN ESPAÑA
-
Ortiz Cortés, Carolina
- 4005-7 - DIFERENCIAS SEGÚN EDAD EN LA PREVALENCIA DE LOS SÍNDROMES GERIÁTRICOS EN UNA POBLACIÓN MAYOR CON INSUFICIENCIA CARDIACA AMBULATORIA
- 4005-3 - VARIABLES CLÍNICAS, ANALÍTICAS Y ECOCARDIOGRÁFICAS RELACIONADOS CON LA MORTALIDAD EN PACIENTES MAYORES AMBULATORIOS CON INSUFICIENCIA CARDIACA EN FUNCIÓN DEL SEXO
- 5015-5 - PREVALENCIA E IMPACTO PRONÓSTICO DE LA FRAGILIDAD Y OTROS SÍNDROMES GERIÁTRICOS EN PACIENTES MAYORES CON INSUFICIENCIA CARDIACA. ¿DIFERENCIAS ENTRE SEXOS?
- 6004-12 - GRADO DE IMPLEMENTACIÓN DEL TRATAMIENTO FUNDAMENTAL DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA TRAS LA PUBLICACIÓN DE LAS ÚLTIMAS GUÍAS EUROPEAS DE CARDIOLOGÍA
- 4005-6 - CARACTERÍSTICAS BASALES DE LOS PACIENTES DE MÁS DE 85 AÑOS CON INSUFICIENCIA CARDIACA AMBULATORIA SEGUIDOS POR CARDIOLOGÍA EN ESPAÑA
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
-
Recio Mayoral, Alejandro
- 6004-11 - TRATAMIENTO INICIAL DE LOS PACIENTES CON INSUFICIENCIA CARDIACA DE NOVO Y FRACCIÓN DE EYECCIÓN REDUCIDA. ¿CUÁL ES EL IMPACTO DE LAS NUEVAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6043-7 - EFICACIA Y SEGURIDAD DE SELEXIPAG EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR EN LA VIDA REAL. RESULTADOS INICIALES REGISTRO RAMPHA
- 6004-7 - MORTALIDAD Y VARIABLES ASOCIADAS EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR ANTICOAGULADOS CON RIVAROXABÁN. ESTUDIO FARAONIC
- 4020-5 - EFICACIA Y SEGURIDAD DEL QUELANTE DE POTASIO PATIROMER EN EL MANEJO DE LA HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: REGISTRO PROSPECTIVO MULTICÉNTRICO
- 6027-2 - ¿CÓMO TRATAMOS A LOS PACIENTES SON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA E INSUFICIENCIA RENAL GRAVE EN LA VIDA REAL?
- 6013-16 - RESULTADOS DE UN PROGRAMA DE ACREDITACIÓN DE UNIDADES DE EXCELENCIA EN INSUFICIENCIA CARDIACA DE LA SOCIEDAD ESPAÑOLA DE CARDIOLOGÍA (2017-2021)
- 6031-12 - DIFERENCIAS EN EL PERFIL CLÍNICO DE LOS PACIENTES ATENDIDOS EN UNIDADES DE INSUFICIENCIA CARDIACA EN ESPAÑA SEGÚN SU TIPOLOGÍA
- 6021-4 - DIFERENCIAS ENTRE LOS PACIENTES CON INSUFICIENCIA CARDIACA SEGÚN EL TIPO DEFINIDO POR LA FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO
- 6004-2 - FACTORES ASOCIADOS CON EL EMPEORAMIENTO DE LA INSUFICIENCIA CARDIACA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR ANTICOAGULADOS CON RIVAROXABÁN. ESTUDIO FARAONIC
