SEC 2016 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Luis Rodríguez Padial
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
4011. Muerte súbita extrahospitalaria. SCA, shock cardiogénico
4011-2. Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
Introducción y objetivos: El lugar del primer contacto con el Sistema Sanitario de los pacientes con infarto agudo de miocardio con elevación del ST se puede asociar a demoras que influyen en los resultados de los programas comunitarios de atención a estos pacientes. El estudio de este aspecto es el objetivo del estudio.
Métodos: Análisis de la base de datos prospectiva del Código Infarto Madrid (Registro de la C. de Madrid) de junio 2013 a 2015. En este periodo (2 años) se activaron 4.434 códigos. Se recogieron datos clínicos y demográficos, lugar del primer contacto con el S. sanitario (centros de atención primaria [AP], Servicios de emergencias extrahospitalaria SUMMA y SAMUR [EMER], y hospitales con y sin programa de angioplastia primaria [ACTP 1ª]) y tiempos de reperfusión: tiempo inicio dolor-diagnostico (1º ECG), tiempo diagnóstico (1º ECG)-balón y tiempo inicio dolor- balón.
Resultados: La activación se realizó en el 25% de los casos desde AP, en el 23% desde hospitales con ACTP 1ª y en el 13% desde hospitales sin ACTP 1ª. Los servicios de EMER fueron el sitio más frecuente de primer contacto con el Sistema Sanitario (39%). Las medianas de los tiempos se muestran en la figura. El acceso más rápido al sistema sanitario se produjo cuando el código se activó desde los S. de EMER (mediana dolor-ECG: 70 min p25-p75 40-135) seguido de los Hospitales sin programa de ACTP1º (107 min) y los Centros de salud (108 min). El tiempo de reperfusión (dolor-balón) significativamente más corto fue cuando el 1er contacto se realizó desde los S. de EMER (mediana 160 min, p25-p75 125-221, p > 0,05) y el más largo cuando se activo desde los hospitales sin programa de ACTP1ª (medina 258 min p25-p75 170-459, p > 0,05). Esta demora en los hospitales sin ACTP1ª se debe a la prolongación del tiempo ECG-balón (117 min frente a la mediana global que fue de 84 min, p > 0,05). Este retraso se produjo a expensas del tiempo entre el ingreso en el hospital sin ACTP1ª y salida de él (51 min) y no de un retraso en la respuesta de los S. de EMER que fue similar (mediana 17 min).
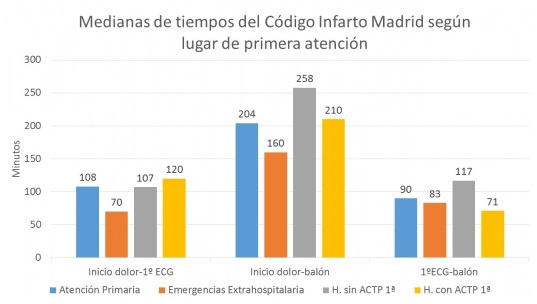
Medianas de tiempos según lugar de primera atención.
Conclusiones: Los mejores tiempos de reperfusión se logran cuando el 1er contacto son los Servicios de Emergencias y los peores cuando la activación se realiza desde los hospitales sin ACTP1ª. Esto ocurre por una gran prolongación de la estancia en ellos por el proceso de diagnóstico-decisión y no por la respuesta de los Servicios de Emergencias.
Comunicaciones disponibles de "Muerte súbita extrahospitalaria. SCA, <i>shock</i> cardiogénico"
- 4011-1. Presentación
- José Antonio Linares Vicente, Zaragoza y Gonzalo Marcos Gómez, Cáceres.
- 4011-2. Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
- Joaquín J Alonso Martín1, Rosa Ana Hernández Antolín1, Felipe Hernández Hernández1, Javier López Pais2, Gregorio Salanova González1, Juan Górriz Magaña2, Alberto García Lledó1 y Juan Carlos Ansede1 del 1Código Infarto Madrid, Gerencia Asistencial de Atención Hospitalaria de Madrid y 2Hospital Universitario de Getafe (Madrid).
- 4011-3. Enfermedad coronaria en pacientes con parada cardiorrespiratoria recuperada y electrocardiograma no diagnóstico ¿coronariografía emergente a todos?
- Pedro Martínez Losas, María Teresa Nogales Romo, Carlos Ferrera Durán, Pablo Salinas Sanguino, Francisco Javier Noriega Sanz, Javier Escaned Barbosa, Ana Viana Tejedor y Antonio Fernández Ortiz del Hospital Clínico San Carlos, Madrid.
- 4011-4. ¿Tienen los supervivientes de un paro cardiaco extrahospitalario mejor pronóstico si han sido tratados con un desfibrilador externo automático de uso público?
- Agnès Rafecas Ventosa1, Jordi Bañeras1, Laia Milà1, Irene Buera1, Ferran Rueda2, José A. Barrabés1, David García-Dorado1 y Rosa M. Lidón1 del 1Hospital Universitario Vall d'Hebron, Barcelona y 2Hospital Germans Trias i Pujol, Badalona (Barcelona).
- 4011-5. Hipotermia terapéutica en el síndrome posparada cardiaca: papel de la enolasa neuronal específica como predictor precoz del estado neurológico al alta
- Rodolfo San Antonio Dharandas, Gala Caixal Vila, Eduardo Flores Umanzor, Paula Sánchez Somonte, Mikel Martínez Torroba, Marco Hernández Enríquez, Guillem Caldentey Adrover y Gustavo Jiménez Brítez del Servicio de Cardiología, Hospital Clínic, Barcelona.
- 4011-6. Soporte circulatorio con membrana de oxigenación extracorpórea venoarterial en el shock cardiogénico refractario tras infarto agudo de miocardio
- Tomás Benito González, Silvia Rubio Ruiz, Virginia Burgos Palacios, Marta Ruiz Lera, Cristina Castrillo Bustamante, Ángela Canteli Álvarez, Inés Toranzo Nieto y José Aurelio Sarralde Aguayo del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 4011-7. Mortalidad intrahospitalaria y pronóstico a largo plazo del infarto con elevación del segmento ST complicado con shock cardiogénico en la era de la angioplastia primaria
- Ferrán Rueda Sobella, Cosme García García, Judith Serra Gregori, M. Cruz Aranda Nevado, Jordi Serra Flores, Teresa Oliveras Vilà, Carlos Labata Salvador y Antoni Bayes-Genis del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
Más comunicaciones de los autores
-
Alonso Martín, Joaquín J.
- 6040-523 - Alteraciones cardiovasculares en pacientes con osteogénesis imperfecta: estudio de casos y controles
- 5012-8 - Cardiotoxicidad tardía inducida por antraciclinas en pacientes con cáncer de mama
- 6038-514 - Alteraciones funcionales cardiacas en pacientes con osteogénesis imperfecta
- 6035-433 - Biomarcadores cardiacos y cardiotoxicidad en pacientes con cáncer de mama
- 4011-2 - Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
- 4006-4 - Resultados de un programa de reperfusión integral del IAMEST en una comunidad con múltiples centros de referencia para angioplastia primaria y alta densidad de población (Código Infarto Madrid)
- 6011-136 - Impacto del genero en un programa comunitario de reperfusión del infarto agudo de miocardio con elevación del ST (IAMEST). Datos del código infarto Madrid
- 7002-3 - Trastorno inespecífico de conducción intraventricular: un hallazgo infradiagnosticado y más importante de lo que creemos. Resultados del estudio OFRECE
- García Lledó, Alberto
-
Górriz Magaña, Juan
- 6040-523 - Alteraciones cardiovasculares en pacientes con osteogénesis imperfecta: estudio de casos y controles
- 6032-398 - Variabilidad de la práctica clínica en la insuficiencia cardiaca aguda relacionada con la edad
- 6037-491 - Efecto de la edad sobre la estancia media en pacientes ingresados por insuficiencia cardiaca aguda: ¿existen diferencias entre cardiología y generalistas?
- 4006-4 - Resultados de un programa de reperfusión integral del IAMEST en una comunidad con múltiples centros de referencia para angioplastia primaria y alta densidad de población (Código Infarto Madrid)
- 4011-2 - Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
-
Hernández Antolín, Rosa Ana
- 6029-369 - Experiencia en valvuloplastia mitral percutánea en un hospital de tercer nivel. Cohorte de 155 pacientes
- 6029-384 - Técnicas de imagen para la selección del tamaño del dispositivo de cierre de orejuela de aurícula izquierda
- 5001-5 - Dispositivos coronarios bioabsorbibles en pacientes diabéticos. Resultados inmediatos y a 30 días del registro REPARA
- 4018-6 - La edad avanzada como factor no determinante para la valvuloplastia mitral percutánea
- 4018-1 - Presentación
- 4011-2 - Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
- 7009-12 - Duración del tratamiento con doble terapia antiagregante tras el cierre percutáneo de orejuela izquierda en pacientes de alto riesgo hemorrágico
- 6020-264 - Dinámica de la raíz aórtica como predictor de insuficiencia aórtica tras implante percutáneo de prótesis aórtica
- 6020-262 - Función ventricular izquierda y mecánica ventricular tras la corrección percutánea de la insuficiencia mitral funcional
- 7009-7 - Efecto de la sustitución valvular aórtica percutánea sobre la presión arterial pulmonar
- 5020-5 - Trombosis en válvula aórtica transcatéter
- 6020-263 - Cambios en el área valvular mitral tras la corrección percutánea de la insuficiencia mitral funcional. ¿Es suficiente con el gradiente medio?
-
Hernández Hernández, Felipe
- 5001-5 - Dispositivos coronarios bioabsorbibles en pacientes diabéticos. Resultados inmediatos y a 30 días del registro REPARA
- 6027-323 - Tratamiento coronario percutáneo de lesiones bifurcadas en la práctica real actual
- 5001-2 - Dispositivos coronarios bioabsorbibles en pacientes con síndrome coronario agudo con elevación del ST: resultados inmediatos y a 30 días del registro REPARA
- 5031-7 - Registro CR12: apertura del strut hacia la rama lateral tras el implante de stent en el vaso principal en la técnica de stent provisional
- 6029-367 - Cierre percutáneo de orejuela izquierda guiado por ecografía intracardiaca
- 4004-4 - Dispositivos coronarios bioabsorbibles solapados: resultados inmediatos y a 30 días del registro REPARA
- 7006-3 - Dispositivos coronarios bioabsorbibles en bifurcaciones: resultados inmediatos y a 30 días del registro REPARA
- 6027-326 - Predictores y consecuencias de la oclusión de la rama lateral con la técnica de stent provisional en el tratamiento percutáneo de lesiones coronarias bifurcadas
- 4004-3 - Dispositivos coronarios bioabsorbibles en práctica clínica habitual: resultados inmediatos y a 30 días del registro REPARA
- 4011-2 - Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
-
López Pais, Javier
- 4011-2 - Efecto del lugar de primer contacto con el sistema sanitario en un programa comunitario de reperfusión del IAMEST (código infarto Madrid) sobre los tiempos de reperfusión
- 6032-398 - Variabilidad de la práctica clínica en la insuficiencia cardiaca aguda relacionada con la edad
- 6037-491 - Efecto de la edad sobre la estancia media en pacientes ingresados por insuficiencia cardiaca aguda: ¿existen diferencias entre cardiología y generalistas?
- 6038-514 - Alteraciones funcionales cardiacas en pacientes con osteogénesis imperfecta
- 5011-6 - Influencia del cultivo valvular en el pronóstico de la endocarditis infecciosa izquierda
- 6011-136 - Impacto del genero en un programa comunitario de reperfusión del infarto agudo de miocardio con elevación del ST (IAMEST). Datos del código infarto Madrid
- 7003-12 - Calculadora de mortalidad intrahospitalaria para endocarditis infecciosa izquierda
- Salanova González, Gregorio
