SEC 2020 - El e-Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
5015. El hoy y el mañana de la cardiología clínica: COVID-19, insuficiencia cardiaca y miocardiopatías
5015-3. INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
Introducción y objetivos: La pandemia por SARS-CoV-2 ha supuesto un reto terapéutico. Se han empleado fármacos con riesgo de efectos secundarios como prolongación del intervalo QT y un potencial riesgo arritmogénico. Nuestro objetivo fue determinar el riesgo arrítmico asociado al QT largo farmacológico y su impacto en la supervivencia de pacientes ingresados por neumonía COVID-19.
Métodos: Registro prospectivo de pacientes ingresados del 1 al 21 de marzo de 2020, con ECG basal y a las 48h. Intervalo QTc (Bazett) medido automáticamente (DXL ECG Algorithm, TMV, Philips), confirmado por dos cardiólogos independientes en caso de duda. Se registraron características basales y fármacos asociados a prolongación del QT, previos al ingreso y durante el mismo (tanto específicos para SARS-CoV-2 como otros con riesgo de prolongar el intervalo QT). Se consideró grupo de mayor riesgo aquellos que prolongaron ≥ 60 ms o con QTc > 460 ms en ECG de 48h. Las dosis empleadas fueron: Hidroxicloroquina (HCQ) 400 mg/12h primeras 24h y posteriormente 200 mg/12h. Lopinavir-ritonavir (LPV/RTV) 400-100 mg/12h. Azitromicina 500 mg/24 h.
Resultados: Se registraron 161 pacientes (65% varones, edad media 64 ± 15 años). Prevalencia de hipertensión arterial 35%, diabetes mellitus 12%, dislipemia 30%, obesidad 19% y enfermedad pulmonar obstructiva crónica 16%. El régimen terapéutico específico más frecuente fue la combinación de HCQ y LPV/RTV (tabla). La prevalencia de fármacos prolongadores del QT previo al ingreso fue de 22,4%, destacando neurolépticos, antidepresivos y amiodarona. Aumentaron hasta el 37,9% a las 48h (incremento 15,5%; IC95% 5,7-25,3; p = 0,003), siendo los más frecuentes metoclopramida, ondansetrón, loperamida y levofloxacino. La mediana de seguimiento fue de 12 días (RIC 7-23). 19 pacientes (12%) fallecieron durante el ingreso, ninguno por causa arrítmica. 37 pacientes (23%) presentaron QTc ≥ 460 ms o prolongaron > 60 ms a las 48h (grupo de riesgo). Al mes de seguimiento, la supervivencia fue similar entre los pacientes considerados de mayor riesgo arrítmico y los que no (81 vs 83%; p = 0,882).
|
Características basales y terapia específica |
||
|
N |
||
|
Hipertensión arterial |
56 (35%) |
|
|
Diabetes mellitus |
19 (12%) |
|
|
Dislipemia |
48 (30%) |
|
|
Obesidad |
31 (19%) |
|
|
Enfermedad pulmonar obstructiva crónica |
26 (16%) |
|
|
Régimen terapéutico |
Monoterapia: HCQ o LPV/RTV |
12 (7,5%) |
|
Doble terapia: HCQ y LPV/RTV |
111 (68,9%) |
|
|
Triple terapia: HCQ, LPV/RTV y azitromicina |
30 (18,6%) |
|
|
Se expresan resultados como número de pacientes y porcentaje respecto al total. HCQ: hidroxicloroquina. LPV/RTV: lopinavir/ritonavir. |
||
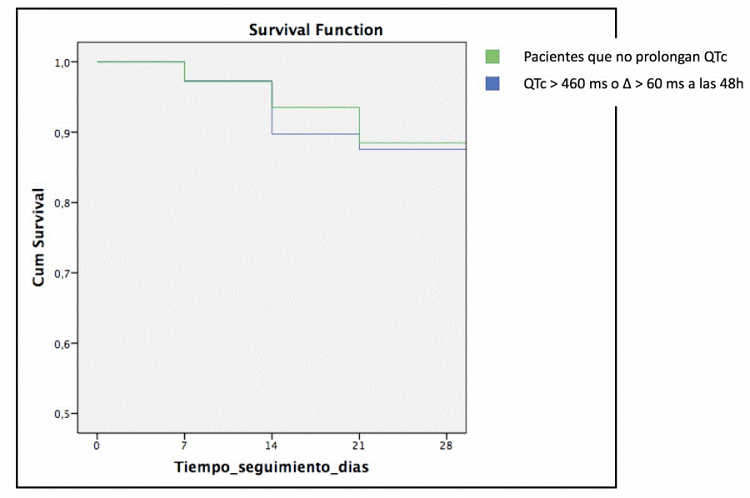
Curva de supervivencia.
Conclusiones: La utilización de combinaciones de fármacos potencialmente prolongadores del intervalo QT fue elevada al inicio de la pandemia COVID-19. A pesar de ello, no hubo mortalidad por causa arrítmica ni diferencia significativa de mortalidad en pacientes que prolongaron de forma significativa el intervalo QT.
Comunicaciones disponibles de "El hoy y el mañana de la cardiología clínica: COVID-19, insuficiencia cardiaca y miocardiopatías"
- 5015-2. COVID 19 Y TRASPLANTE CARDIACO. EXPERIENCIA INICIAL EN UN HOSPITAL TERCIARIO
- Raquel López-Vilella, Ignacio Sánchez-Lázaro, Rocío del Pilar Laymito Quispe, Meryem Ezzitouny, Víctor Donoso Trenado, Luis Martínez Dolz y Luis Almenar Bonet
Hospital Universitari i Politècnic La Fe, Valencia.
- 5015-3. INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- Daniel García Rodríguez, Eusebio García-Izquierdo Jaén, Paloma Remior Pérez, Jorge Toquero Ramos, Sara Lozano Jiménez, Víctor Castro Urda, Darwin Veloza Urrea, Joel David Morillo Díaz, Diego Jiménez Sánchez, Chinh Pham Trung e Ignacio Fernández Lozano
Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 5015-4. VALOR PRONÓSTICO DE LA TROPONINA T ULTRASENSIBLE EN PACIENTES INGRESADOS POR COVID19
- Rubén Bergel García, Carlos Minguito Carazo, Enrique Sánchez Muñoz, Clea González Maniega, Samuel del Castillo García, Julio Echarte-Morales, Carlos Galán Fariña, Alba Martín Centellas, Javier Maíllo Seco, Javier Borrego Rodríguez, Paula Menéndez Suárez, Silvia Prieto González, Carmen Palacios Echevarren, Guisela María Flores Vergara y Felipe Fernández Vázquez
Servicio de Cardiología, Complejo Asistencial Universitario de León (CAULE).
- 5015-5. INFLUENCIA DE LA ENFERMEDAD CARDIOVASCULAR Y LOS FACTORES DE RIESGO CARDIOVASCULAR EN LA INFECCIÓN POR COVID-19: DATOS DE UNA COHORTE PROSPECTIVA AMPLIA DE PACIENTES CON INFECCIÓN POR SARS-COV-2
- Diana Mojón Álvarez1, Marcos Manuel García Guimaraes1, Alicia Calvo Fernández1, Andrea Izquierdo1, Laia Carla Belarte-Tornero1, Neus Salvatella Giralt1, Marc Llagostera Martín1, Alejandro Negrete1, Aleksandra Mas-Stachurska1, Sonia Ruiz Bustillo1, Sandra Valdivielso Moré1, Nuria Ribas Barquet1, Jaume Marrugat de la Iglesia2, Nuria Farré López1 y Beatriz Vaquerizo Montilla1
1Hospital del Mar, Barcelona. 2Institut Municipal d'Investigació Mèdica (IMIM), Barcelona.
- 5015-6. AUSENCIA DE PROLONGACIÓN CLÍNICAMENTE RELEVANTE DEL INTERVALO QT EN PACIENTES ESTABLES CON COVID19 TRATADOS CON HIDROXICLOROQUINA, AZITROMICINA Y/O INHIBIDORES DE LA PROTEASA
- Ricardo Rubini-Costa1, Juan Jiménez-Jáimez1, Rosa Macías-Ruiz1, Francisco José Bermúdez-Jiménez1, Jessica Ramírez Taboada2, Paula García Flores3, Juan Diego Mediavilla García2, Concepción Morales García3, Rosario García García4, Miguel Álvarez López1 y Luis Tercedor Sánchez1
1Servicio de Cardiología 2Servicio de Medicina Interna. 3Servicio de Neumología. 4Servicio de Urgencias, Hospital Universitario Virgen de las Nieves, Granada.
- 5015-7. IMPACTO DE LA PRESIÓN ARTERIAL EN LA SEGURIDAD Y TOLERABILIDAD DE SACUBITRILO/VALSARTÁN EN PACIENTES CON INSUFICIENCIA CARDIACA Y FEVI REDUCIDA EN LA PRÁCTICA CLÍNICA
- Alberto Esteban Fernández1, Belén Villamarín-Heredia1, Ramón Bover Freire2, Lourdes Vicent Alaminos3, Manuel Gómez Bueno4, Javier de Juan Bagudá5, Pablo Díez Villanueva6, Ángel Iniesta Manjavacas7, Marcos García Aguado4, Jesús Ángel Perea Egido8, Diego Iglesias del Valle9, Mónica Pérez Serrano2, Manuel Méndez-Bailón2, Julián Pérez Villacastín2 y Manuel Martínez-Sellés3
1Hospital Universitario de Móstoles (Madrid). 2Hospital Clínico San Carlos, Madrid. 3Hospital General Universitario Gregorio Marañón, Madrid. 4Hospital Universitario Puerta de Hierro, Majadahonda (Madrid). 5Hospital Universitario 12 de Octubre, Madrid. 6Hospital Universitario La Princesa, Madrid. 7Hospital Universitario La Paz, Madrid. 8Hospital Universitario de Getafe (Madrid). 9Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid).
- 5015-8. IMPLICACIONES DEL RETRASO DIAGNÓSTICO DE TAQUICARDIAS SUPRAVENTRICULARES EN PACIENTES SINTOMÁTICOS
- Javier Ramos Jiménez1, Álvaro Marco del Castillo1, Cristina Lozano Granero2, Diego Jiménez Sánchez3, Clara Gunturiz Beltrán4, Pau Alonso Fernández5, Paolo Domenico Dallaglio6, Hebert David Ayala More7, Ricardo Salgado Aranda8, Carla Lázaro Rivera9, Isabel Montilla Padilla1, María López Gil1, Luis Borrego Bernabé1, Fernando Arribas Ynsaurriaga1 y Daniel Rodríguez Muñoz1
1Hospital Universitario 12 de Octubre, Madrid. 2Hospital Universitario Ramón y Cajal, Madrid. 3Hospital Universitario Puerta de Hierro, Madrid. 4Hospital General de Castellón. 5Hospital de Manises (Valencia). 6Hospital Universitario de Bellvitge, Barcelona. 7Hospital Universitario La Fe, Valencia. 8Hospital Clínico San Carlos, Madrid. 9Hospital Universitario de Torrejón, Madrid.
- 5015-9. ANÁLISIS DE BIOMARCADORES DE DAÑO MIOCÁRDICO Y ESCALA PREDICTORA DE RIESGO DE CARDIOTOXICIDAD, EN LA IDENTIFICACIÓN DE DISFUNCIÓN VENTRICULAR IZQUIERDA MEDIDA POR ECOCARDIOGRAMA EN TRES DIMENSIONES
- Marina Revilla Martínez, Juan Carlos Muñoz San José, Héctor García Pardo, M. del Mar de la Torre Carpente, Teresa Miriam Pérez Sanz, Belén Redondo Bermejo, Mª Amalia Acuña Lorenzo, Cristina Tapia Ballesteros, Ramón Andión Ogando, Ernesto del Amo Hernández, Manuel González Sagrado y María Jesús Rollán Gómez
Hospital Universitario del Río Hortega, Valladolid.
- 5015-10. NECESIDAD DE IMPLANTE DE MARCAPASOS EN UNA COHORTE DE PACIENTES CON AMILOIDOSIS CARDIACA POR TRANSTIRETINA NO MUTADA
- Mónica García Monsalvo1, María Gallego Delgado1, Rocío Eiros Bachiller1, Ana Beatriz Moro Plaza2, Irene Fernández Bardón2, Javier Rodríguez Sánchez2, Milena Antúnez Ballesteros1, Fabián Blanco Fernández1, Eduardo Villacorta Argüelles1 y Pedro Luis Sánchez Fernández1
1Complejo Asistencial Universitario de Salamanca. 2Facultad de Medicina de la Universidad de Salamanca.
- 5015-11. GRADIENTE DE PETCO2: UN NUEVO PARÁMETRO PRONÓSTICO EN ERGOESPIROMETRÍA
- Isabel Dolores Poveda Pinedo, Irene Marco Clement, Óscar González Fernández, Inés Ponz de Antonio, Ángel Manuel Iniesta Manjavacas, Laura Peña Conde, Maria Jose Rodríguez, Henar Arranz, Mercedes Marin, Sandra Espinosa, Regina Dalmau González-Gallarza, Almudena Castro Conde y José Luis López Sendón
Hospital La Paz, Madrid.
- 5015-12. IMPACTO CLÍNICO DE LA RECUPERACIÓN DE LA FRACCIÓN DE EYECCIÓN EN PACIENTES CON DISFUNCIÓN VENTRICULAR GRAVE
- Jorge Perea Armijo, José López Aguilera, María del Carmen Durán Torralba, Juan Carlos Castillo Domínguez, Jesús Rodríguez Nieto, Alberto Piserra López-Fernández de Heredia, Cristina Pericet Rodríguez, Fátima Esteban Martínez, Ana María Rodríguez Almodóvar, Mónica Delgado Ortega, Elías Romo Peñas, Martín Ruiz Ortiz, Dolores Mesa Rubio, Manuel Pan Álvarez-Ossorio y Manuel Anguita Sánchez
Hospital Universitario Reina Sofía, Córdoba.
- 5015-13. EVENTOS CARDIACOS DURANTE LA PANDEMIA DEL CORONAVIRUS EN UNA POBLACIÓN DE EDAD AVANZADA
- Mónica Ramos Sánchez1, Javier Jaramillo Hidalgo2, Rocío Toro Cebada3, Isabel Lozano Montoya2, Eva Fernández de la Puente2, Blanca Garmendia, Prieto2, Pamela Carrillo García2, Giovanna Cristofori2, Lucia Gómez González2, Saleta Goñi Rosón2, Luisa Sánchez Osorio2, Francisco Javier Gómez Pavón2 y Dolores Maribel Quezada Feijoó1
1Servicio de Cardiología, Hospital Central de la Cruz Roja, Madrid. 2Servicio de Geriatría, Hospital Central de la Cruz Roja, Madrid. 3Universidad de Cádiz.
- 5015-14. INCIDENCIA, FACTORES DE RIESGO E IMPACTO PRONÓSTICO DE EVENTOS CARDIOVASCULARES EN PACIENTES COVID-19
- Carlos Minguito Carazo, Julio César Echarte Morales, Samuel del Castillo García, Miguel Rodríguez Santamarta, Enrique Sánchez Muñoz, Silvia Prieto González, Rubén Bergel García, Clea González Maniega, Carmen Palacios Echevarren, Alba Martín Centellas, Javier Borrego Rodríguez, Guisela María Flores Vergara, Javier Maíllo Seco, Carlos Galán Fariña y Felipe Fernández Vázquez
Complejo Asistencial Universitario, León.
- 5015-15. ECOCARDIOGRAMA BASAL ANTES DEL INICIO DE TRATAMIENTO CARDIOTÓXICO: ¿ES IMPRESCINDIBLE?
- María José Romero Reyes, Nuria González Alemany, Irene Estrada Parra, Patricia Azañón Cantero y Francisco Javier Molano Casimiro
Hospital Universitario Virgen de Valme, Sevilla.
- 5015-16. DISECCIÓN CORONARIA ESPONTÁNEA EN VARONES ESPAÑOLES
- Teresa Alvarado Casas1, Marcos García Guimaraes2, Fernando Rivero Crespo1, Carlos Cortés Villar3, Paula Antuña Álvarez1, Pablo Avanzas Fernández4, Pablo Díez Villanueva1, Ernesto Valero Picher5, Juan José Jiménez Aguilella6, Rosa Ana Hernández Antolín7, Georgina Fuertes Ferre8, Javier Cuesta Cuesta1, Víctor Manuel Becerra Muñoz9, José Moreu Burgos10 y Fernando Alfonso Manterola1
1Hospital Universitario La Princesa, Madrid. 2Hospital del Mar, Barcelona. 3Hospital Clínico Universitario de Valladolid. 4Hospital Universitario Central de Asturias, Oviedo (Asturias). 5Hospital Clínico Universitario de Valencia. 6Hospital Universitario La Fe, Valencia. 7Hospital Ramón y Cajal, Madrid. 8Hospital Universitario Miguel Servet, Zaragoza. 9Hospital Clínico Universitario Virgen de la Victoria, Málaga. 10Complejo Hospitalario de Toledo.
Más comunicaciones de los autores
-
Castro Urda, Víctor
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 6015-178 - FACTORES PREDICTORES DE REVERSIBILIDAD DEL BLOQUEO DE RAMA IZQUIERDA TRAS EL IMPLANTE DE TAVI
- 5012-10 - RENTABILIDAD DEL ESTUDIO ELECTROFISIOLÓGICO EN BRI TRAS IMPLANTE DE TAVI
- 5018-2 - VALORACIÓN DE TRASTORNOS DE CONDUCCIÓN TRAS EL IMPLANTE DE TAVI
-
Fernández Lozano, Ignacio
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 4011-3 - INFLUENCIA DE LA CLASE FUNCIONAL NYHA EN EL PRONÓSTICO A LARGO PLAZO DE PORTADORES DE DAI EN PREVENCIÓN PRIMARIA DE MUERTE SÚBITA
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
-
García-Izquierdo Jaén, Eusebio
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 4019-3 - VALORACIÓN ECOCARDIOGRÁFICA DE LAS PROPIEDADES ELÁSTICAS DE LA AORTA ASCENDENTE EN PACIENTES CON SÍNDROME DE MARFAN
- 5016-8 - PAPEL DEL ENTRECRUZAMIENTO DEL COLÁGENO EN LA AFECTACIÓN MIOCÁRDICA PRIMARIA EN EL SÍNDROME DE MARFAN: ESTUDIO DE BIOMARCADORES
- 5010-11 - DIFERENCIAS EN EL PATRÓN REGIONAL DE STRAIN AURICULAR EN LOS DISTINTOS TIPOS DE HIPERTENSIÓN PULMONAR SEGÚN SU CLASIFICACIÓN HEMODINÁMICA
- 6005-27 - UTILIDAD DE LA BIOPSIA ENDOMIOCÁRDICA PARA EL DIAGNÓSTICO DE TUMORES CARDIACOS
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 6001-2 - ESTUDIO DE BIOMARCADORES DE MATRIZ EXTRACELULAR Y SU RELACIÓN CON LAS PROPIEDADES ELÁSTICAS DE LA AORTA EN EL SÍNDROME DE MARFAN
- 6017-190 - EVOLUCIÓN DEL ACCESO VASCULAR PARA LA REALIZACIÓN DE BIOPSIA ENDOMIOCÁRDICA EN CORAZÓN NATIVO
-
García Rodríguez, Daniel
- 6042-376 - VALIDACIÓN DE UN NUEVO MÉTODO AUTOMÁTICO DE CUANTIFICACIÓN DEL STRAIN LONGITUDINAL DEL VENTRÍCULO IZQUIERDO
- 6042-377 - REPRODUCIBILIDAD DE UNA NUEVA METODOLOGÍA DE MEDICIÓN AUTOMÁTICA DE STRAIN DEL VENTRÍCULO DERECHO Y AURÍCULA IZQUIERDA
- 6032-299 - TERAPIA ANTITROMBÓTICA GUIADA POR VERIFYNOW. EXPERIENCIA EN NUESTRO CENTRO
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 6017-193 - FACTORES RELACIONADOS CON EL RETRASO DIAGNÓSTICO EN LA AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 5020-8 - EFICACIA Y SEGURIDAD DE LA FUROSEMIDA INTRAVENOSA JUNTO CON SUERO SALINO HIPERTÓNICO EN EL PACIENTE AMBULATORIO CON INSUFICIENCIA CARDIACA DESCOMPENSADA
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
-
Jiménez Sánchez, Diego
- 6076-562 - RESULTADOS DEL ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TPSV NO DOCUMENTADA: EL REGISTRO BELIEVE-SVT
- 6009-116 - DIFERENCIAS DE GÉNERO EN EL MANEJO DEL PACIENTE CON SOSPECHA DE ARRITMIAS SUPRAVENTRICULARES
- 5015-8 - IMPLICACIONES DEL RETRASO DIAGNÓSTICO DE TAQUICARDIAS SUPRAVENTRICULARES EN PACIENTES SINTOMÁTICOS
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 6085-637 - RECURRENCIA DE PALPITACIONES TRAS ESTUDIO ELECTROFISIOLÓGICO Y ABLACIÓN EN SOSPECHA DE TPSV NO DOCUMENTADA: RESULTADOS DE SEGUIMIENTO DEL REGISTRO BELIEVE-SVT
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
-
Lozano Jiménez, Sara
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 5013-14 - MONITORIZACIÓN DE ENFERMEDAD VASCULAR DEL INJERTO Y RECHAZO AGUDO EN EL MISMO PROCEDIMIENTO MEDIANTE UN ACCESO VASCULAR ÚNICO. EXPERIENCIA DE UN CENTRO DE ALTO VOLUMEN
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 6015-178 - FACTORES PREDICTORES DE REVERSIBILIDAD DEL BLOQUEO DE RAMA IZQUIERDA TRAS EL IMPLANTE DE TAVI
- 6015-157 - ¿TODOS LOS PACIENTES DE MENOR RIESGO TIENEN EL MISMO PRONÓSTICO TRAS IMPLANTE DE TAVI? VALORACIÓN DE OTRAS COMORBILIDADES QUE AFECTAN AL PRONÓSTICO
- 5018-2 - VALORACIÓN DE TRASTORNOS DE CONDUCCIÓN TRAS EL IMPLANTE DE TAVI
- 4019-3 - VALORACIÓN ECOCARDIOGRÁFICA DE LAS PROPIEDADES ELÁSTICAS DE LA AORTA ASCENDENTE EN PACIENTES CON SÍNDROME DE MARFAN
- 5012-10 - RENTABILIDAD DEL ESTUDIO ELECTROFISIOLÓGICO EN BRI TRAS IMPLANTE DE TAVI
- 5011-13 - INTERVENCIONISMO CORONARIO PERCUTÁNEO SOBRE ENFERMEDAD VASCULAR DEL INJERTO: RESULTADOS A LARGO PLAZO DE UN SOLO CENTRO
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
-
Morillo Díaz, Joel David
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
-
Pham Trung, Chinh
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
-
Remior Pérez, Paloma
- 6042-376 - VALIDACIÓN DE UN NUEVO MÉTODO AUTOMÁTICO DE CUANTIFICACIÓN DEL STRAIN LONGITUDINAL DEL VENTRÍCULO IZQUIERDO
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 6042-377 - REPRODUCIBILIDAD DE UNA NUEVA METODOLOGÍA DE MEDICIÓN AUTOMÁTICA DE STRAIN DEL VENTRÍCULO DERECHO Y AURÍCULA IZQUIERDA
- 5020-8 - EFICACIA Y SEGURIDAD DE LA FUROSEMIDA INTRAVENOSA JUNTO CON SUERO SALINO HIPERTÓNICO EN EL PACIENTE AMBULATORIO CON INSUFICIENCIA CARDIACA DESCOMPENSADA
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 6017-193 - FACTORES RELACIONADOS CON EL RETRASO DIAGNÓSTICO EN LA AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 6032-299 - TERAPIA ANTITROMBÓTICA GUIADA POR VERIFYNOW. EXPERIENCIA EN NUESTRO CENTRO
-
Toquero Ramos, Jorge
- 6015-178 - FACTORES PREDICTORES DE REVERSIBILIDAD DEL BLOQUEO DE RAMA IZQUIERDA TRAS EL IMPLANTE DE TAVI
- 5018-2 - VALORACIÓN DE TRASTORNOS DE CONDUCCIÓN TRAS EL IMPLANTE DE TAVI
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 4012-7 - TIEMPO EN ALCANZAR -30 OC COMO PREDICTOR DE ÉXITO EN EL AISLAMIENTO DE VENAS PULMONARES MEDIANTE CRIOABLACIÓN
- 5012-10 - RENTABILIDAD DEL ESTUDIO ELECTROFISIOLÓGICO EN BRI TRAS IMPLANTE DE TAVI
-
Veloza Urrea, Darwin
- 5015-3 - INFLUENCIA DEL TRATAMIENTO EMPLEADO EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19 EN EL INTERVALO QT Y LA SUPERVIVENCIA. REGISTRO PROSPECTIVO
- 5019-8 - ABLACIÓN DE FIBRILACIÓN AURICULAR COMO PROCEDIMIENTO AMBULATORIO: EXPERIENCIA CON UN DISPOSITIVO DE CIERRE CON SUTURA
- 6005-71 - EVOLUCIÓN DEL INTERVALO QT EN RELACIÓN CON LA TERAPIA FARMACOLÓGICA ESPECÍFICA Y NO ESPECÍFICA EN PACIENTES INGRESADOS POR NEUMONÍA COVID-19
