Las guías actuales no recomiendan la aspiración sistemática de trombos (TA) en el infarto agudo de miocardio (IAM) debido a la falta de beneficio observada en ensayos aleatorizados previos. Sin embargo, los datos en el shock cardiogénico (SC) que complica un IAM son limitados.
MétodosSe incluyó a 575 pacientes con IAM complicado por SC, que se estratificaron en 2 grupos según el uso o no uso de la tromboaspiración. El objetivo primario del estudio fue un combinado de muerte por cualquier causa o rehospitalización por insuficiencia cardiaca a los 6 meses. La eficacia de la tromboaspiración se evaluó en función de la carga de trombo (grado I-IV frente a V).
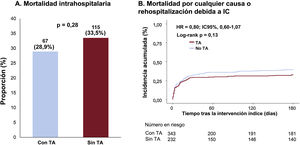
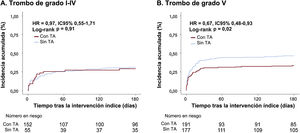
ResultadosNo se encontraron diferencias significativas en la muerte intrahospitalaria (28,9% frente a 33,5%; p=0,28), ni en la muerte o rehospitalización por insuficiencia cardiaca a los 6 meses (32,4 frente a 39,4%; HRadj: 0,80; IC95%, 0,59-1,09; p=0,16) entre los grupos con y sin tromboaspiración. Sin embargo, en 368 pacientes con mayor carga trombótica (grado V), el grupo de tromboaspiración tuvo un riesgo significativamente menor de muerte por todas las causas o rehospitalización por insuficiencia cardiaca a los 6 meses comparado con el grupo sin tromboaspiración (33,4 frente a 46,3%, HR ajustada: 0,59; IC95%, 0,41-0,85; p=0,004), con una interacción significativa entre la carga de trombo y el uso de tromboaspiración para el resultado primario (pint ajustado=0,03).
ConclusionesEl uso rutinario de TA no redujo los resultados clínicos adversos a corto y medio plazo en pacientes con IAM complicado con SC. Sin embargo, en pacientes seleccionados con una elevada carga trombótica, el uso de tromboaspiración podría asociarse a una mejora de los resultados clínicos. El estudio se registró en ClinicalTrials.gov (Identifier: NCT02985008).
Palabras clave
La tromboaspiración (TA) en una arteria coronaria es una técnica que se ha adoptado en la intervención coronaria percutánea (ICP) como estrategia adyuvante no farmacológica diseñada para evacuar material trombótico de la arteria coronaria culpable1. Desde un punto de vista teórico, se consideró que la TA reducía la embolización distal, mejoraba la perfusión microvascular y producía otros resultados positivos en los pacientes con infarto agudo de miocardio (IAM)2. Anteriormente este concepto estaba respaldado por varios estudios que describieron una mejora de la perfusión miocárdica3,4 y una menor incidencia de mortalidad y de eventos adversos cardiacos mayores5–7. Sin embargo, estos resultados se pusieron en duda en ensayos aleatorizados llevados a cabo a gran escala que no mostraron los beneficios de la TA identificados anteriormente y mostraron que la TA aplicada de forma sistemática se asociaba a un aumento del riesgo de ictus8,9. En consecuencia, las guías de práctica clínica no recomiendan el empleo sistemático de la TA en el IM con elevación del segmento ST (IAMCEST)10,11. A pesar de estas recomendaciones, la TA puede resultar beneficiosa en determinados pacientes, como los que tienen una alta carga trombótica2.
El shock cardiogénico (SC) es un trastorno que pone en peligro la vida y conlleva una morbilidad y mortalidad elevadas, y el IAM continúa siendo su causa más frecuente12. Dado que en los pacientes con un IAM con complicación de SC es más probable la presencia de una carga trombótica alta, en comparación con lo observado en los pacientes sin inestabilidad hemodinámica, la TA podría aportar un beneficio en pacientes seleccionados con IAM con complicación de SC13. Los datos existentes son insuficientes para demostrar de manera concluyente los efectos de la TA en el IAM con complicación de SC; solo se han realizado 2 estudios sobre los efectos de la TA en los pacientes con IAM y SC, y los resultados fueron contradictorios14,15. Además, los resultados de los estudios aleatorizados anteriores no reflejan los resultados clínicos obtenidos en los pacientes con SC ya que en general se excluyó a estos pacientes o solo supusieron una pequeña parte de los participantes. En consecuencia, hemos investigado si la TA puede mejorar los resultados clínicos en los pacientes con un IAM con complicación de SC mediante el empleo de un registro específico del SC.
MÉTODOSPoblación del estudio y obtención de los datosEl estudio Retrospective and prospective observational study to investigate clinical outcomes and efficacy of left ventricular assist device for Korean patients with cardiogenic shock (estudio observacional retrospectivo y prospectivo para investigar los resultados clínicos y la eficacia del dispositivo de asistencia ventricular izquierda en pacientes coreanos con shock cardiogénico; RESCUE; NCT02985008 en www.clinicaltrials.gov) es un registro prospectivo y retrospectivo, multicéntrico, de ámbito nacional, en el que se investigan las características clínicas, los tratamientos y los resultados clínicos del SC en Corea. El diseño del registro se ha descrito ya con anterioridad16. Entre enero de 2014 y diciembre de 2018, 12 hospitales de nivel terciario participaron en este estudio e incluyeron en él a los pacientes consecutivos con SC. Los criterios de inclusión fueron: presión arterial sistólica <90mmHg durante 30minutos o necesidad de apoyo inotrópico o vasopresor para alcanzar una presión arterial sistólica> 90mmHg y presencia de congestión pulmonar y signos de deterioro de la perfusión de órganos (alteración del estado mental, frialdad periférica, oliguria <0,5ml/kg/h en las 6horas previas o lactato en sangre> 2 mmol/l). Los criterios de exclusión fueron la parada cardiaca extrahospitalaria y la evidencia de otras causas de shock.
Para este estudio se seleccionó a los pacientes con un SC aparecido como complicación de un IAM. El IAM se definió según lo establecido en la Definición Universal del Infarto de Miocardio17. Excluimos a los pacientes en los que la lesión culpable era de carácter no trombótico y a aquellos en los que hubo un fallo de la ICP o se habían sometido a cirugía de revascularización artocoronaria o tratamiento médico (por ejemplo para el espasmo vascular) en vez de una ICP. También excluimos a los pacientes en los que no se dispuso de las coronariografías para poder examinarlas. Tras estas exclusiones, se incluyó a 575 pacientes en el estudio y se los clasificó en el grupo de TA si se había llevado a cabo una TA durante la ICP, con independencia del momento en el que se hubiera aplicado, o en el grupo sin TA si no se había practicado una TA durante la ICP ().
Se recogieron los datos iniciales demográficos, angiográficos y de la intervención, así como los datos de resultados adversos durante el período de seguimiento, a partir de la información del registro mediante formularios de recogida de datos rellenados por coordinadores de investigación. Todos los datos iniciales se obtuvieron en el momento de ingreso de los pacientes. Se obtuvo información adicional a partir de las historias clínicas en caso necesario. El protocolo del estudio fue aprobado por los comités de ética de investigación de los centros participantes y no fue necesario cumplir un requisito de consentimiento informado en el caso de los pacientes incluidos de forma retrospectiva. Se obtuvo el consentimiento informado de todos los pacientes incluidos en el estudio de forma prospectiva. Este estudio se llevó a cabo cumpliendo lo establecido en la Declaración de Helsinki.
Intervenciones de ICP y análisis del laboratorio central de coronariografíaTodas las revascularizaciones coronarias y los tratamientos médicos relacionados con ellas se llevaron a cabo según lo indicado por las guías estándares18. Antes de la ICP se administró una dosis de carga de ácido acetilsalicílico (300mg) y de un inhibidor de P2Y12 (clopidogrel 300-600mg, ticagrelor 180mg o prasugrel 60mg), salvo que el paciente ya tomara de manera regular estos medicamentos. La anticoagulación durante la ICP se hizo con heparina no fraccionada para alcanzar un tiempo de coagulación activado de 250-300segundos. La coronariografía invasiva fue por un abordaje por vía transradial o transfemoral utilizando técnicas estándares. Se hicieron coronariografías diagnósticas, y la ICP se llevó a cabo con el empleo de técnicas estándares, con stents farmacoactivos de segunda generación o con balones farmacoactivos. Durante la ICP, el tipo de stent o balón, la técnica de implante del stent, el uso de tratamiento farmacológico adyuvante (por ejemplo, inhibidor de la glucoproteína IIb-IIIa) o de TA, las exploraciones de imagen adicionales (ecografía intravascular, tomografía de coherencia óptica) y el empleo adyuvante de una dilatación con balón post-stent se dejaron al criterio de cada operador.
Todas las coronariografías se recopilaron y analizaron en un laboratorio central. En primer lugar se determinó el carácter trombótico de las lesiones coronarias, y se registró su respectiva ubicación, carga trombótica en grados determinados según el sistema de clasificación de la carga trombótica de Thrombolysis in Myocardial Infarction (TIMI)19 y grados de flujo TIMI. La asignación de los grados corrió a cargo de 2 cardiólogos, utilizando para ello un diseño ciego. Se calculó la puntuación SYNTAX para evaluar la carga aterosclerótica en las arterias coronarias epicárdicas, con una calculadora online de dicha puntuación. La determinación de la puntuación SYNTAX residual se basó en los últimos fotogramas de la coronariografía final durante la hospitalización índice, con objeto de analizar la carga isquémica residual después de la ICP.
Definiciones y objetivosEl objetivo principal fue la combinación de la mortalidad por cualquier causa y la rehospitalización por insuficiencia cardiaca en un plazo de 6 meses. Los objetivos secundarios fueron la mortalidad intrahospitalaria y otros parámetros cardiovasculares en un plazo de 6 meses, como los de muerte por cualquier causa, la muerte de causa cardiaca, la rehospitalización debida a insuficiencia cardiaca, el IM y el ictus. Todas las muertes se consideraron de causa cardiaca salvo que se hubiera establecido de manera definitiva una causa no cardiaca. El IM se definió por unas enzimas cardiacas elevadas (troponina o fracción de banda miocárdica de la creatina-cinasa) por encima del límite superior de referencia, junto con síntomas isquémicos concomitantes o signos electrocardiográficos indicativos de isquemia. El IM periintervención no se contabilizó como evento clínico. El ictus se definió como un déficit neurológico atribuible a una lesión focal aguda del sistema nervioso central causada por un infarto o una hemorragia cerebrales.
Análisis estadísticoLas variables cualitativas se presentan en forma de número y frecuencia relativa (%) y se compararon con el empleo de la prueba de X2. Las variables continuas se presentan en forma de media±desviación estándar o mediana [rango intercuartílico] si no seguían una distribución normal y se analizaron con la prueba de t de Welch. La incidencia acumulada de los objetivos principal y secundarios a los 6 meses se calculó con el método de Kaplan-Meier, y el nivel de significación estadística para la comparación de los grupos con y sin TA, con la prueba de orden logarítmico (log-rank). Se llevó a cabo también un análisis con punto de referencia temporal (análisis landmark) a los 30 días para observar las diferencias en el patrón de evolución clínica a lo largo del tiempo. Se utilizaron modelos de regresión de riesgos proporcionales de Cox para calcular los valores de hazard ratio (HR) y sus intervalos de confianza del 95% (IC95%), y se examinaron gráficamente los supuestos de riesgos proporcionales de las HR en los modelos de riesgos proporcionales de Cox en el gráfico de log menos log y se evaluaron con el empleo de los residuos de Schoenfeld. Los modelos de regresión de Cox multivariantes incluyeron como variables el uso de la TA, la edad superior a 70 años, la diabetes mellitus, el tipo de IAM en la presentación clínica inicial, la fracción de eyección del ventrículo izquierdo inferior a un 30%, la presencia de una enfermedad multivaso, el valor de creatinina en la situación inicial, el uso de un sistema de apoyo mecánico y los terciles de la puntuación SYNTAX antes y después de la ICP. Se realizó un emparejamiento mediante puntuación de propensión y un análisis ajustado con ponderación de probabilidad inversa (IPW) con los factores indicados en la , con objeto de proporcionar un método de ajuste diferente para las diferencias iniciales, tras lo cual se calcularon los riesgos proporcionales de Cox con el empleo de un modelo univariante.
Todos los valores de probabilidad fueron bilaterales y se consideraron estadísticamente significativos los valores de p <0,05. Los análisis estadísticos se hicieron con el programa R versión 4.0.5 (R Foundation for Statistical Computing, Austria).
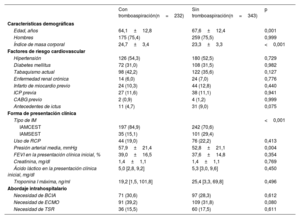
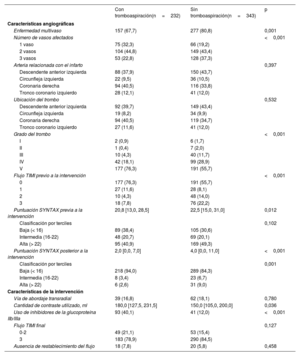
RESULTADOSCaracterísticas inicialesEn el presente estudio, la TA se utilizó en 232 pacientes (40,3%). En la tabla 1 y la tabla 2, respectivamente, se presentan las comparaciones de las características clínicas iniciales y los parámetros angiográficos entre el grupo con TA y el grupo sin TA. Los participantes a quienes se hizo una TA eran de una edad significativamente mayor, tenían una mayor probabilidad de haber tenido un IAMCEST como forma de presentación clínica inicial y presentaban un valor de troponina I superior al de los pacientes con un IAM con complicación de SC a quienes no se había hecho una TA. Las demás características de factores de riesgo cardiovascular y el manejo intrahospitalario del SC no mostraron diferencias significativas entre los 2 grupos. Por lo que respecta a las características angiográficas, en el grupo de TA hubo una proporción significativamente inferior de casos con enfermedad multivaso y una puntuación SYNTAX inferior tanto antes como después de la intervención (tabla 2). Sin embargo, la carga trombótica alta (grado V) se observó con más frecuencia en el grupo de TA que en el grupo sin TA. Además, el tratamiento con inhibidores de la glucoproteína IIb-IIIa se utilizó con más frecuencia y la cantidad de contraste empleada fue mayor en el grupo con TA. El flujo TIMI final y la proporción de pacientes con ausencia de restablecimiento del flujo durante la intervención no mostraron diferencias significativas entre los 2 grupos.
Características clínicas iniciales y manejo intrahospitalario
| Con tromboaspiración(n=232) | Sin tromboaspiración(n=343) | p | |
|---|---|---|---|
| Características demográficas | |||
| Edad, años | 64,1±12,8 | 67,6±12,4 | 0,001 |
| Hombres | 175 (75,4) | 259 (75,5) | 0,999 |
| Índice de masa corporal | 24,7±3,4 | 23,3±3,3 | <0,001 |
| Factores de riesgo cardiovascular | |||
| Hipertensión | 126 (54,3) | 180 (52,5) | 0,729 |
| Diabetes mellitus | 72 (31,0) | 108 (31,5) | 0,982 |
| Tabaquismo actual | 98 (42,2) | 122 (35,6) | 0,127 |
| Enfermedad renal crónica | 14 (6,0) | 24 (7,0) | 0,776 |
| Infarto de miocardio previo | 24 (10,3) | 44 (12,8) | 0,440 |
| ICP previa | 27 (11,6) | 38 (11,1) | 0,941 |
| CABG previo | 2 (0,9) | 4 (1,2) | 0,999 |
| Antecedentes de ictus | 11 (4,7) | 31 (9,0) | 0,075 |
| Forma de presentación clínica | |||
| Tipo de IM | <0,001 | ||
| IAMCEST | 197 (84,9) | 242 (70,6) | |
| IAMSEST | 35 (15,1) | 101 (29,4) | |
| Uso de RCP | 44 (19,0) | 76 (22,2) | 0,413 |
| Presión arterial media, mmHg | 57,9±21,4 | 52,8±21,1 | 0,004 |
| FEVI en la presentación clínica inicial, % | 39,0±16,5 | 37,6±14,8 | 0,354 |
| Creatinina, mg/dl | 1,4±1,1 | 1,4±1,1 | 0,769 |
| Ácido láctico en la presentación clínica inicial, mg/dl | 5,0 [2,8, 9,2] | 5,3 [3,0, 9,6] | 0,450 |
| Troponina I máxima, ng/ml | 19,2 [1,5, 101,8] | 25,4 [3,3, 69,8] | 0,496 |
| Abordaje intrahospitalario | |||
| Necesidad de BCIA | 71 (30,6) | 97 (28,3) | 0,612 |
| Necesidad de ECMO | 91 (39,2) | 109 (31,8) | 0,080 |
| Necesidad de TSR | 36 (15,5) | 60 (17,5) | 0,611 |
CABG, cirugía de revascularización aortocoronaria; RCP, reanimación cardiopulmonar; ECMO, oxigenador extracorpóreo de membrana; BCIA, balón de contrapulsación intraaórtico; FEVI, fracción de eyección del ventrículo izquierdo; IAMSEST, infarto agudo de miocardio sin elevación del segmento ST; ICP, intervención coronaria percutánea; TSR, terapia sustitutiva renal; IAMCEST, infarto agudo de miocardio con elevación del segmento ST.
Los valores se expresan en forma de N°. (%), mediana [primer intercuartil, tercer intercuartil], o media±desviación estándar.
Características angiográficas iniciales y características de la intervención
| Con tromboaspiración(n=232) | Sin tromboaspiración(n=343) | p | |
|---|---|---|---|
| Características angiográficas | |||
| Enfermedad multivaso | 157 (67,7) | 277 (80,8) | 0,001 |
| Número de vasos afectados | <0,001 | ||
| 1 vaso | 75 (32,3) | 66 (19,2) | |
| 2 vasos | 104 (44,8) | 149 (43,4) | |
| 3 vasos | 53 (22,8) | 128 (37,3) | |
| Arteria relacionada con el infarto | 0,397 | ||
| Descendente anterior izquierda | 88 (37,9) | 150 (43,7) | |
| Circunfleja izquierda | 22 (9,5) | 36 (10,5) | |
| Coronaria derecha | 94 (40,5) | 116 (33,8) | |
| Tronco coronario izquierdo | 28 (12,1) | 41 (12,0) | |
| Ubicación del trombo | 0,532 | ||
| Descendente anterior izquierda | 92 (39,7) | 149 (43,4) | |
| Circunfleja izquierda | 19 (8,2) | 34 (9,9) | |
| Coronaria derecha | 94 (40,5) | 119 (34,7) | |
| Tronco coronario izquierdo | 27 (11,6) | 41 (12,0) | |
| Grado del trombo | <0,001 | ||
| I | 2 (0,9) | 6 (1,7) | |
| II | 1 (0,4) | 7 (2,0) | |
| III | 10 (4,3) | 40 (11,7) | |
| IV | 42 (18,1) | 99 (28,9) | |
| V | 177 (76,3) | 191 (55,7) | |
| Flujo TIMI previo a la intervención | <0,001 | ||
| 0 | 177 (76,3) | 191 (55,7) | |
| 1 | 27 (11,6) | 28 (8,1) | |
| 2 | 10 (4,3) | 48 (14,0) | |
| 3 | 18 (7,8) | 76 (22,2) | |
| Puntuación SYNTAX previa a la intervención | 20,8 [13,0, 28,5] | 22,5 [15,0, 31,0] | 0,012 |
| Clasificación por terciles | 0,102 | ||
| Baja (< 16) | 89 (38,4) | 105 (30,6) | |
| Intermedia (16-22) | 48 (20,7) | 69 (20,1) | |
| Alta (> 22) | 95 (40,9) | 169 (49,3) | |
| Puntuación SYNTAX posterior a la intervención | 2,0 [0,0, 7,0] | 4,0 [0,0, 11,0] | <0,001 |
| Clasificación por terciles | 0,001 | ||
| Baja (< 16) | 218 (94,0) | 289 (84,3) | |
| Intermedia (16-22) | 8 (3,4) | 23 (6,7) | |
| Alta (> 22) | 6 (2,6) | 31 (9,0) | |
| Características de la intervención | |||
| Vía de abordaje transradial | 39 (16,8) | 62 (18,1) | 0,780 |
| Cantidad de contraste utilizado, ml | 180,0 [127,5, 231,5] | 150,0 [105,0, 200,0] | 0,036 |
| Uso de inhibidores de la glucoproteína IIb/IIIa | 93 (40,1) | 41 (12,0) | <0,001 |
| Flujo TIMI final | 0,127 | ||
| 0-2 | 49 (21,1) | 53 (15,4) | |
| 3 | 183 (78,9) | 290 (84,5) | |
| Ausencia de restablecimiento del flujo | 18 (7,8) | 20 (5,8) | 0,458 |
SYNTAX, Synergy between PCI with Taxus and Cardiac Surgery; TIMI, Thrombolysis in Myocardial Infarction.
Los valores se expresan en forma de N°. (%), mediana [primer intercuartil, tercer intercuartil], o media±desviación estándar.
En la población del estudio hubo un total de 368 pacientes (64%) con una carga de trombo alta (grado V). En las presenta una comparación de las características clínicas y angiográficas en la situación inicial de los pacientes con una carga de trombo de grado V frente a los pacientes con una carga de trombo que no era de grado V. El uso de la TA fue significativamente más frecuente en el grupo de grado V. En las se presenta la comparación de las características clínicas y angiográficas iniciales de los pacientes con una carga de trombo de grado V en función del uso de la TA.
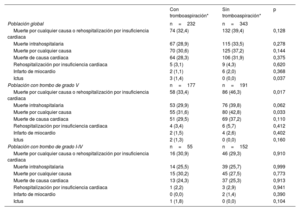
Resultados clínicosGlobalmente, la mortalidad intrahospitalaria (grupo con TA en comparación con el grupo sin TA; 28,9% frente a 33,5%; p=0,28) no mostró una diferencia significativa entre el grupo con TA y el grupo sin TA (figura 1A y tabla 3). De igual modo, no se observaron diferencias significativas en cuanto al riesgo de mortalidad por cualquier causa o rehospitalización en un plazo de 6 meses (32,4% frente a 39,4%, HR ajustada (HRaj) = 0,80; IC95%, 0,59-1,09; p=0,16), mortalidad por cualquier causa (30,6% frente a 37,2%; HRaj = 0,81; IC95%, 0,59-1,11; p=0,20), mortalidad de causa cardiaca (28,3% frente a 31,9%; HRaj = 0,89; IC95%, 0,64-1,25; p=0,51), y rehospitalización debida a insuficiencia cardiaca (3,1% frente a 4,3%; HRaj = 0,62; IC95%, 0,19-2,01; p=0,42) entre los 2 grupos (figura 1B, tabla 3 y tabla 4). Sin embargo, en el grupo de TA hubo un riesgo de ictus significativamente superior al del grupo sin TA (1,4% frente a 0%; p=0,04; tabla 3).
Comparación de la mortalidad intrahospitalaria y la mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses en el grupo con tromboaspiración en comparación con el grupo sin tromboaspiración. El análisis de la población del estudio no mostró diferencias significativas entre el grupo con tromboaspiración y el grupo sin tromboaspiración en cuanto a la mortalidad intrahospitalaria y la mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses. TA, tromboaspiración.
Comparación de los resultados clínicos intrahospitalarios y a los 6 meses según la tromboaspiración
| Con tromboaspiración* | Sin tromboaspiración* | p | |
|---|---|---|---|
| Población global | n=232 | n=343 | |
| Muerte por cualquier causa o rehospitalización por insuficiencia cardiaca | 74 (32,4) | 132 (39,4) | 0,128 |
| Muerte intrahospitalaria | 67 (28,9) | 115 (33,5) | 0,278 |
| Muerte por cualquier causa | 70 (30,6) | 125 (37,2) | 0,144 |
| Muerte de causa cardiaca | 64 (28,3) | 106 (31,9) | 0,375 |
| Rehospitalización por insuficiencia cardiaca | 5 (3,1) | 9 (4,3) | 0,620 |
| Infarto de miocardio | 2 (1,1) | 6 (2,0) | 0,368 |
| Ictus | 3 (1,4) | 0 (0,0) | 0,037 |
| Población con trombo de grado V | n=177 | n=191 | |
| Muerte por cualquier causa o rehospitalización por insuficiencia cardiaca | 58 (33,4) | 86 (46,3) | 0,017 |
| Muerte intrahospitalaria | 53 (29,9) | 76 (39,8) | 0,062 |
| Muerte por cualquier causa | 55 (31,6) | 80 (42,8) | 0,033 |
| Muerte de causa cardiaca | 51 (29,5) | 69 (37,2) | 0,110 |
| Rehospitalización por insuficiencia cardiaca | 4 (3,4) | 6 (5,7) | 0,412 |
| Infarto de miocardio | 2 (1,5) | 4 (2,6) | 0,402 |
| Ictus | 2 (1,3) | 0 (0,0) | 0,160 |
| Población con trombo de grado I-IV | n=55 | n=152 | |
| Muerte por cualquier causa o rehospitalización por insuficiencia cardiaca | 16 (30,9) | 46 (29,3) | 0,910 |
| Muerte intrahospitalaria | 14 (25,5) | 39 (25,7) | 0,999 |
| Muerte por cualquier causa | 15 (30,2) | 45 (27,5) | 0,773 |
| Muerte de causa cardiaca | 13 (24,3) | 37 (25,3) | 0,913 |
| Rehospitalización por insuficiencia cardiaca | 1 (2,2) | 3 (2,9) | 0,941 |
| Infarto de miocardio | 0 (0,0) | 2 (1,4) | 0,390 |
| Ictus | 1 (1,8) | 0 (0,0) | 0,104 |
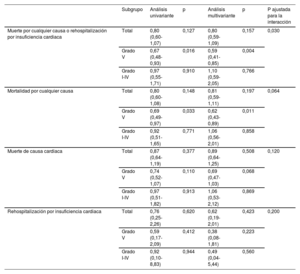
Análisis por subgrupos de los resultados clínicos a los 6 meses, en función de la carga de trombo
| Subgrupo | Análisis univariante | p | Análisis multivariante | p | P ajustada para la interacción | |
|---|---|---|---|---|---|---|
| Muerte por cualquier causa o rehospitalización por insuficiencia cardiaca | Total | 0,80 (0,60-1,07) | 0,127 | 0,80 (0,59-1,09) | 0,157 | 0,030 |
| Grado V | 0,67 (0,48-0,93) | 0,016 | 0,59 (0,41-0,85) | 0,004 | ||
| Grado I-IV | 0,97 (0,55-1,71) | 0,910 | 1,10 (0,59-2,05) | 0,766 | ||
| Mortalidad por cualquier causa | Total | 0,80 (0,60-1,08) | 0,148 | 0,81 (0,59-1,11) | 0,197 | 0,064 |
| Grado V | 0,69 (0,49-0,97) | 0,033 | 0,62 (0,43-0,89) | 0,011 | ||
| Grado I-IV | 0,92 (0,51-1,65) | 0,771 | 1,06 (0,56-2,01) | 0,858 | ||
| Muerte de causa cardiaca | Total | 0,87 (0,64-1,19) | 0,377 | 0,89 (0,64-1,25) | 0,508 | 0,120 |
| Grado V | 0,74 (0,52-1,07) | 0,110 | 0,69 (0,47-1,03) | 0,068 | ||
| Grado I-IV | 0,97 (0,51-1,82) | 0,913 | 1,06 (0,53-2,12) | 0,869 | ||
| Rehospitalización por insuficiencia cardiaca | Total | 0,76 (0,25-2,26) | 0,620 | 0,62 (0,19-2,01) | 0,423 | 0,200 |
| Grado V | 0,59 (0,17-2,09) | 0,412 | 0,38 (0,08-1,81) | 0,223 | ||
| Grado I-IV | 0,92 (0,10-8,83) | 0,944 | 0,49 (0,04-5,44) | 0,560 |
Se utilizó como referencia el grupo de tromboaspiración. Las variables utilizadas en el análisis multivariante fueron: uso de tromboaspiración, edad superior a 70 años, diabetes mellitus, fracción de eyección del ventrículo izquierdo <30%, tipo de infarto de miocardio, presencia de enfermedad multivaso, valor inicial de creatinina, uso de sistema de apoyo mecánico, terciles de puntuación SYNTAX previos o posteriores a la ICP.
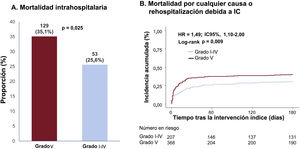
Los pacientes con una carga de trombo alta (grado V) presentaron un riesgo de mortalidad intrahospitalaria significativamente superior (grado I-IV frente a V; 25,6% frente a 35,1%; p=0,025) en comparación con los participantes que tenían una carga de trombo baja (grados I-IV; figura 2A). La incidencia acumulada de muerte por cualquier causa o de rehospitalización debida a insuficiencia cardiaca a los 6 meses fue también significativamente mayor en el grupo con una carga de trombo de grado V en comparación con el grupo con una carga de trombo de grado I-IV (30,5% frente a 40,1%; HR = 1,49; IC95%, 1,10-2,00; p=0,009; figura 2B).
Comparación de la mortalidad intrahospitalaria y la mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses en función de la carga de trombo. El trombo de grado V se asoció a un aumento del riesgo de mortalidad intrahospitalaria y de mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses, en comparación con el trombo de grado I-IV en los pacientes en shock cardiogénico. IC95%, intervalo de confianza del 95%; SC, shock cardiogénico; IC, insuficiencia cardiaca.
Para evaluar las diferencias del efecto de la TA en los resultados clínicos en función del grado de carga de trombo inicial en los pacientes con un IAM con complicación de SC, se analizaron los datos que presentaban una carga de trombo alta (grado V) o una carga de trombo baja (grado I-IV). Es de destacar que, en los pacientes con una carga de trombo alta, la mortalidad por cualquier causa o la rehospitalización debida a insuficiencia cardiaca a los 6 meses se observaron con menos frecuencia en el grupo con TA que en el grupo sin TA (con TA frente a sin TA; 33,4% frente a 46,3%; HRaj = 0,59; IC95%, 0,41-0,85; p=0,004; figura 3A, tabla 3 y tabla 4). En cambio, en los pacientes con una carga de trombo baja, no se observaron diferencias significativas en cuanto al objetivo principal entre los 2 grupos (con TA frente a sin TA; 30,9% frente a 29,3%; HRaj = 1,10; IC95%, 0,59-2,05; p=0,77; figura 3B, tabla 3 y tabla 4). El análisis con punto de referencia temporal (análisis landmark) tomando como punto de referencia el de 30 días puso de manifiesto que la diferencia era significativa antes de llegar al día 30 y luego pasaba a ser no significativa en los pacientes con una carga de trombo alta. En los pacientes con una carga de trombo baja, la diferencia entre el grupo con TA y el grupo sin TA no fue significativa ni antes ni después del punto temporal de 30 días (). Se observó una interacción significativa (valor de p ajustado para la interacción=0,03) entre la carga de trombo y el uso de TA para la variable de valoración combinada formada por la mortalidad por cualquier causa y la rehospitalización por insuficiencia cardiaca a los 6 meses.
Comparación de la mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses entre el grupo con tromboaspiración y el grupo sin tromboaspiración, en los participantes con una carga de trombo de grado I-IV y los de grado V. En los pacientes con una carga de trombo de grado V, la tromboaspiración se asoció a una mortalidad o rehospitalización debida a insuficiencia cardiaca a los 6 meses significativamente inferior. En los pacientes con una carga de trombo más baja, la tromboaspiración no afectó a los resultados clínicos. IC, insuficiencia cardiaca; TA, tromboaspiración.
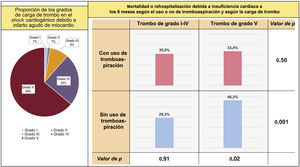
Se observó una tendencia similar en el curso clínico tras aplicar el emparejamiento mediante puntuación de propensión y el ajuste por IPW. Las diferencias medias estándares entre los 2 grupos fueron en su mayor parte bajas tras el ajuste, excepto por la puntuación SYNTAX después de la ICP para la que hubo una diferencia media estándar ajustada de −11,8 (). Tras el emparejamiento, la mortalidad o rehospitalización por insuficiencia cardiaca a los 6 meses en el grupo de carga de trombo de grado V continuó siendo significantemente inferior en el grupo con TA en comparación con el grupo sin TA (HR = 0,68; IC95%, 0,46-0,99; p=0,05 tras el emparejamiento mediante puntuación de propensión, HR = 0,70; IC95%: 0,49-0,99; p=0,04 tras el ajuste por IPW; ).
DISCUSIÓNEn el presente estudio se investigó la eficacia clínica de la TA, y se evaluaron las diferencias en cuanto a consecuencias pronósticas de la TA en función de la carga de trombo, en pacientes con IAM con complicación de SC. En términos generales, el uso de la TA no aportó un beneficio por lo que respecta a la supervivencia o al riesgo de rehospitalización por insuficiencia cardiaca en los pacientes con un IAM con complicación de SC. Sin embargo, en pacientes seleccionados con un IAM con complicación de SC y una carga de trombo alta (grado V), la TA se asoció a un riesgo de muerte por cualquier causa o rehospitalización debida a insuficiencia cardiaca a los 6 meses significativamente menor que el de los pacientes a quienes no se había hecho la TA; este beneficio aportado por la TA no se observó en los pacientes con una carga de trombo baja (grado I-IV) (figura 4).
Figura central. Presentación general de la repercusión clínica de la carga de trombo alta y la tromboaspiración en el shock cardiogénico con infarto agudo de miocardio. La carga de trombo alta (trombo de grado V que causa una oclusión coronaria total) se da con frecuencia en el shock cardiogénico debido a una causa isquémica y se asocia a una mayor incidencia de resultados adversos. Si se selecciona a estos pacientes con una carga de trombo alta, la tromboaspiración parece aportar un beneficio en su curso clínico. La proporción de incidencia se calcula con las estimaciones de Kaplan-Meier, y el nivel de significación se calcula mediante la prueba de orden logarítmico (log-rank).
La embolización de material aterotrombótico durante la ICP causa un bloqueo de los vasos distales que provoca una reperfusión deficiente del miocardio viable, un mayor tamaño del infarto y un peor pronóstico20. La TA se desarrolló para reducir de manera manual o mecánica la cantidad de trombos, con objeto de prevenir la embolización distal y mejorar en mayor medida la perfusión del miocardio y los resultados clínicos1. Partiendo del fundamento teórico, en ensayos aleatorizados previos de pequeño tamaño, la TA se asoció a una mejor perfusión del miocardio que se ponía de manifiesto en el grado de opacificación (blush) miocárdica, la resolución de la elevación del segmento ST y el tamaño del infarto medido en las imágenes de resonancia magnética cardiaca3,4,7,21. Además, el ensayo TAPAS, en el que se incluyó a 1071 pacientes con IAM, mostró que el uso sistemático de la TA se asociaba a una reducción significativa de la mortalidad en el seguimiento a 1 año5. Por el contrario, en los ensayos aleatorizados de mayor tamaño TASTE (n=7244) y TOTAL (n=10.732), se observó de manera uniforme que la TA sistemática durante la ICP primaria para un IAMCEST no reducía el riesgo de eventos adversos cardiacos en el seguimiento a 30 días y a 1 año8,9,22,23. En consecuencia, las guías actuales no recomiendan el uso sistemático de la TA durante la ICP primaria en los pacientes con IAM (clase III)11,18.
Dado que los pacientes con un IAM con complicación de SC tienen generalmente una carga de trombo superior, junto con un deterioro de la perfusión miocárdica, en comparación con los pacientes sin SC, la TA podría resultar aún más beneficiosa en los pacientes con IAM con complicación de SC por lo que se refiere a los resultados clínicos. En el presente estudio de cohorte se observó un grado de carga de trombo superior (grado V, 368/575 pacientes, 64,0%) en comparación con lo indicado por un ensayo aleatorizado previo (grado V, 6,2% en el ensayo TASTE). Sin embargo, los datos disponibles sobre la eficacia de los dispositivos de TA en el contexto de una ICP primaria para pacientes con un IAM con complicación de SC son limitados, debido a que los criterios de inclusión estrictos utilizados en la mayor parte de los ensayos aleatorizados llevaron a la exclusión de los pacientes con SC de alto riesgo; solo se han realizado 2 estudios previos sobre los efectos de la TA en pacientes con IAM y un SC. En un estudio unicéntrico pequeño, se registró un número significativamente menor de muertes durante la hospitalización en los pacientes tratados con TA en comparación con los participantes tratados con una ICP estándar 14, pero otro estudio de 155 pacientes llegó a la conclusión de que la TA no era un factor predictivo independiente para la supervivencia durante la hospitalización y a largo plazo15. De manera similar a los resultados de los ensayos aleatorizados previos, no se observaron diferencias significativas en las tasas de mortalidad intrahospitalaria, mortalidad en un seguimiento de 6 meses y rehospitalización debida a insuficiencia cardiaca en el presente estudio basado en el empleo de la TA durante la ICP primaria en 575 pacientes con un IAM con complicación de SC. Este resultado indica que la aplicación de la TA durante la ICP primaria podría no ser beneficiosa ni siquiera en los pacientes con un IAM con complicación de SC, según lo indicado en las recomendaciones de las guías actuales. Serán necesarios nuevos ensayos aleatorizados bien diseñados para determinar la eficacia y la seguridad de la TA, que se centren en participantes con IAM y SC, para confirmar estas observaciones.
Beneficio clínico de la tromboaspiración en el IAM con complicación de shock cardiogénico y carga de trombo altaUna de las preguntas pendientes de resolver respecto a los efectos de la TA es la de la selección de los pacientes en los que esta técnica podría aportar un beneficio. Se ha sugerido que los pacientes con una carga de trombo sustancial pueden ser candidatos adecuados para la TA. En su metanálisis del 2013, De Luca et al.24 argumentaron que los beneficios de la perfusión miocárdica después de una TA se asociaban significativamente a la prevalencia del trombo coronario. Por otra parte, Ge et al.25 señalaron que la TA en pacientes con una carga de trombo alta podría alcanzar unos resultados clínicos a largo plazo similares a los obtenidos en los participantes con una carga de trombo baja25. Sin embargo, en el subgrupo de carga de trombo alta del ensayo TOTAL, la TA sistemática no mejoró los resultados cardiovasculares y se asoció a un aumento de la tasa de ictus26. Y a la inversa, en el metanálisis a nivel de pacientes individuales que incluyó los ensayos TOTAL, TAPAS y TASTE, los autores observaron que la TA tendía a asociarse a una reducción de la mortalidad de causa cardiovascular y a un aumento del ictus en el grupo de carga de trombo alta27. Sin embargo, en ese metanálisis27, solo un 0,8% de los pacientes incluidos presentaban inicialmente una clase de Killip IV, lo cual indica que los resultados previos respecto a los efectos de la TA en la carga de trombo alta no pueden extrapolarse a los pacientes con un IAM con complicación de SC. En el presente estudio basado en un registro multicéntrico específico del SC, la TA durante la ICP primaria se asoció a una reducción del riesgo de mortalidad por cualquier causa y rehospitalización debida a insuficiencia cardiaca, a los 6 meses, en los pacientes con IAM con complicación de SC y una carga de trombo alta. Este resultado se mantuvo tras un ajuste respecto a las diferencias en las características iniciales con una interacción significativa entre el grado de trombo y el uso de TA para el objetivo principal. La diferencia se seguía observando tras aplicar un emparejamiento mediante puntuación de propensión y un ajuste mediante IPW.
Nuestros resultados respaldan que la TA es más beneficiosa en los pacientes con una carga de trombo alta que en los que tienen una carga de trombo baja. A diferencia de lo que ocurre en el IAM con unas condiciones hemodinámicas estables, la presión aórtica baja con deterioro de la perfusión coronaria y aumento de la trombogenicidad en los pacientes con un IAM y SC podría explicar la discrepancia en los efectos de la TA en los pacientes con una carga de trombo elevada entre el presente estudio y los ensayos aleatorizados previos. Así pues, el uso de la TA para reducir la carga absoluta de trombo durante la ICP primaria podría contemplarse en pacientes seleccionados con un IAM con complicación de SC y una carga de trombo alta, con objeto de mejorar los resultados clínicos. Naturalmente, el SC es un trastorno complejo en el que intervienen no solo factores angiográficos sino también factores hemodinámicos y clínicos, como la disfunción de órganos, y es posible que el uso de la TA no explique por completo la diferencia de resultados clínicos. Sin embargo, la uniformidad de los resultados al aplicar los diversos métodos de ajuste sugiere que, como mínimo, existe la posibilidad de que la TA pudiera desempeñar un papel parcial en la mejora de los resultados en pacientes seleccionados con un SC aparecido como complicación de un IAM. Será necesario diseñar nuevos ensayos aleatorizados para confirmar estas observaciones.
Es de destacar que los casos de ictus se observaron únicamente en el grupo de TA. El análisis de la población completa mostró una incidencia de ictus significativamente superior en el grupo de TA en comparación con el grupo sin TA. Los 3 casos de ictus identificados fueron todos ellos isquémicos y se produjeron en un plazo de 7 días tras la intervención índice. Aunque resulta difícil discernir la asociación entre el uso de TA y el ictus, la cronología de los hechos parecía sugerir que los ictus pudieran ser atribuibles a la TA. Esta observación está respaldada por la mayor incidencia de ictus tras la utilización de la TA en comparación con la no utilización en el ensayo TOTAL9. Además, dado que es frecuente que los pacientes en shock estén en tratamiento con ventilación mecánica y medicación analgésica-sedante, existe la posibilidad de que haya una infranotificación de la incidencia de ictus. Así pues, aunque de este estudio no pueden extraerse conclusiones definitivas, hay que tener cuidado después del uso de la TA, dado su potencial de causar un ictus.
LimitacionesEl presente estudio tiene varias limitaciones. La mayor parte de ellas derivan del hecho de que se trata de un estudio observacional retrospectivo. En primer lugar, había algunas diferencias entre los 2 grupos en las características iniciales, aunque en el análisis se introdujo un cierto grado de ajuste respecto a ellas. En segundo lugar, un estudio previo afirmó que el grado de carga de trombo en la coronariografía inicial podría haberse sobreestimado, y sugirió que el grado del trombo puede determinarse adecuadamente tras superar la oclusión con una guía o un balón de angioplastia pequeño28. Este método podría habernos ayudado a presentar una clasificación más exacta del trombo y una evaluación de la eficacia de la TA pero, dado el carácter retrospectivo de este estudio, la determinación del grado solamente pudo hacerse con la coronariografía inicial. Además, es probable que hubiera varias variables no medidas, aparte de las incluidas en este estudio, y dado que no se pudieron incluir en nuestro análisis ajustado con el modelo de riesgos proporcionales de Cox, es posible que no se prediga por completo el riesgo de los eventos de valoración con los factores presentados. De igual modo, dado que el uso de TA se dejó al criterio del operador, la TA podría haber sido utilizada con más frecuencia por los operadores que estaban comparativamente más familiarizados con la intervención y tenían más experiencia en su uso. Tampoco se dispuso de información sobre el tipo de catéter de TA (mecánico o manual), y no fue posible analizar el efecto del catéter de TA elegido sobre los resultados clínicos. Además, aunque el presente estudio es el más grande realizado hasta la fecha para evaluar los efectos de la TA en el SC, el número de casos fue bajo y no hubo un cálculo exacto de la HR para varios de los objetivos. Concretamente, el ictus solo se observó en 3 pacientes y podría haber sido infranotificado dada la naturaleza de los pacientes en shock y el uso de ventilación mecánica y medicación analgésico-sedante. Por último el estudio del subgrupo con una carga de trombo de grado V no fue un estudio de subgrupo especificado a priori para el registro de SC utilizado en nuestro estudio, por lo que existe la posibilidad de que estos resultados sean espurios. Estos tipos de limitaciones se resolverán en el futuro con un ensayo aleatorizado prospectivo bien diseñado.
CONCLUSIONESEl uso de la TA no se asoció a una reducción de los eventos adversos cardiovasculares durante la hospitalización ni a los 6 meses en pacientes con un IAM con complicación de SC. Sin embargo, en pacientes seleccionados con una carga de trombo alta, y concretamente con un trombo de grado V, la TA podría tener un potencial de mejora de los resultados clínicos. Serán necesarios estudios a mayor escala para confirmar los resultados de la presente investigación.
- –
En ensayos previos, el uso sistemático de la tromboaspiración durante la intervención coronaria percutánea primaria para un IAM no redujo el riesgo de eventos adversos cardiacos.
- –
La intervención se ha visto dificultada también por el aumento del riesgo de ictus, que ha llevado a que las guías clínicas no recomienden su empleo sistemático.
- –
Sin embargo, se ha planteado la hipótesis de que en pacientes seleccionados podría obtenerse un beneficio con el uso de la tromboaspiración.
- –
Nuestro estudio puso de manifiesto que en el IAM con complicación de shock cardiogénico, causado por una carga de trombo alta (grado V), la tromboaspiración puede mejorar los resultados clínicos a corto y medio plazo.
- –
Concretamente, cuando se selecciona a los pacientes con un trombo de grado V (oclusión total por el trombo), el uso de la tromboaspiración se asoció a un mejor resultado de mortalidad intrahospitalaria y de eventos clínicos a los 6 meses.
- –
Este grupo de pacientes puede corresponder al de los que obtienen un beneficio con el uso de la tromboaspiración para mejorar los resultados clínicos.
Ninguna.
CONTRIBUCIÓN DE LOS AUTORESK.H. Choi y J.H. Yang participaron en la concepción y el diseño del estudio. W. Kwon y K.H. Choi prepararon el manuscrito inicial y realizaron el análisis estadístico. Y.J. Chung y W. Kwon organizaron la base de datos. Todos los demás autores, T.K. Park, J.M. Lee, Y.B. Song, J.Y. Hahn, S.H. Choi, C.M. Ahn, C.W. Yu, I.H. Park, W.J. Jang, H.J. Kim, J.W. Bae, S.U. Kwon, H.J. Lee, W.S. Lee, J.O. Jeong, S.D. Park y H.C. Gwon, realizaron la intervención y registraron los datos iniciales en la base de datos. Todos los autores participaron en la corrección del manuscrito y han leído y aprobado la versión presentada.
CONFLICTO DE INTERESESLos autores no declaran ningún conflicto de intereses.
Damos las gracias especialmente a Se Young Im, MS, Sang Man Park, MS y Jimin Park, MS por su contribución en la realización del análisis del laboratorio central de coronariografía.