El acceso radial reduce las complicaciones vasculares tras la angioplastia primaria. El objetivo es examinar la factibilidad del acceso radial sistemático en la angioplastia primaria y evaluar cómo afecta a los subgrupos menos favorables.
MétodosSe ha analizado a 1.029 pacientes consecutivos con síndrome coronario agudo con elevación del segmento ST tratados con angioplastia primaria.
ResultadosEn el 93,1% de los pacientes, el acceso radial ha sido el acceso primario. La tasa de éxito de angioplastia primaria fue del 95,9%, y el 87,6% de los pacientes estaban libres de eventos clínicos a los 30 días del procedimiento. La tasa de cruce vascular fue del 3,0%, estable durante el periodo estudiado. La edad mayor de 75 años (odds ratio=2,50; intervalo de confianza del 95%, 1,09-5,71; p=0,03) y la historia de cardiopatía isquémica previa (odds ratio=2,65, intervalo de confianza del 95%, 1,12-6,24; p=0,02) fueron predictores de necesidad de cruce. En las mujeres y los mayores de 75 años, el uso del acceso femoral primario fue mayor. Sin embargo, en este subgrupo de pacientes el acceso radial no afectó a los tiempos de reperfusión ni al éxito de la angioplastia, aunque sí se observó una mayor tasa de cruce (el 10,9 frente al 2,6%; p=0,006). En los pacientes en shock cardiogénico, el acceso radial se utilizó en el 51,5% de los casos, con tiempos de reperfusión y tasas de éxito de la angioplastia similares a los del acceso femoral, aunque con mayor necesidad de cruce.
ConclusionesEl acceso radial se puede utilizar de manera segura y eficaz en la mayoría de las angioplastias primarias. En mujeres de edad avanzada y en pacientes en shock, aumenta la necesidad de cruce sin penalizar los tiempos de reperfusión.
Palabras clave
La angioplastia primaria (AP) es el tratamiento de elección en los pacientes con síndrome coronario agudo con elevación del segmento ST (SCACEST). Su empleo sistemático permite mejorar los resultados de reperfusión de nuestros pacientes y pone de manifiesto complicaciones relacionadas con el acceso vascular1,2. Hay evidencia suficiente del pronóstico adverso para los pacientes con hemorragia periprocedimiento3,4.
Aunque en general estas complicaciones son infrecuentes, varios estudios publicados desde 2003 han demostrado que el acceso transradial/cubital (ATRC) permite disminuir el riesgo de sufrirlas sin penalizar los tiempos de reperfusión, en comparación con el acceso transfemoral (ATF)5–11. Estos estudios, limitados por el bajo número de pacientes incluidos y por el sesgo de selección, tienen a la comunidad científica en continuo debate desde la primera angioplastia por vía radial publicada en 1993 por Kiemeneij y Laarman12.
En el año 2011 se publicaron los resultados del mayor estudio que haya comparado las vías de abordaje en la AP13. Pese a la creciente evidencia en este campo, sigue habiendo controversia acerca de la utilización sistemática del ATRC, sustentado en que este pudiera afectar al éxito de la angioplastia y los tiempos de reperfusión en determinados grupos de pacientes. Nuestro centro posee una unidad de cardiología intervencionista con alta experiencia en el ATRC (más del 90% del total de angioplastias). El objetivo de este trabajo es evaluar la factibilidad del ATRC por sistema en la AP en un centro de alto volumen y analizar cómo afecta a los subgrupos menos favorables.
MÉTODOSPacientes y procedimientoSe incluyó en el análisis a todos los pacientes consecutivos con SCACEST tratados mediante AP en el Hospital Universitario Puerta de Hierro de Majadahonda (Madrid) entre enero de 2005 y diciembre de 2011. El 85% de los pacientes con SCACEST son tratados con AP en nuestro centro14. Tienen indicación de tratamiento con AP los pacientes con clínica de angina de menos de 12 h de duración y elevación del segmento ST electrocardiográfico mayor de 0,1 mV en al menos dos derivaciones contiguas. Los pacientes recibieron doble antiagregación con dosis de carga de 300 mg de ácido acetilsalicílico y 600 mg de clopidogrel. Desde el año 2011 recibieron carga de 60 mg de prasugrel y posterior dosis de 10 mg diarios los pacientes menores de 75 años, con más de 60 kg de peso y sin antecedentes de accidente cerebrovascular previo15. Además, durante el procedimiento se administraron 5.000 UI de heparina sódica de entrada, más 1.000 UI cada 30 min de duración adicional del procedimiento e inhibidores de la glucoproteína IIb/IIIa, que en la mayoría de los casos fue dos bolos intravenosos de epifibatida 180 μg/kg separados 10 min, seguidos de infusión de 2 μg/kg/min durante 12 h.
Llevaron a cabo el procedimiento cinco cardiólogos intervencionistas expertos en ATRC. La vía de acceso primaria quedó a elección del operador, y en la mayoría de los casos fue la arteria radial derecha con introductor de 6 Fr. Con el fin de evitar el espasmo radial, se usó sistemáticamente un cóctel espasmolítico con verapamilo. El introductor se retiró tras el procedimiento en la sala de hemodinámica y se utilizaron distintos tipos de dispositivos de hemostasia para el ATRC (TR-Band®, D-Stat® y convencional).
Definiciones- •
Acceso primario: acceso vascular intentado en primera instancia independientemente del éxito.
- •
ACTRC: acceso vascular obtenido en la zona de la muñeca, normalmente la arteria radial derecha y menos frecuentemente la arteria radial izquierda y ulnar/cubital.
- •
Cruce: cambio de vía de acceso vascular por imposibilidad de llevar a cabo el procedimiento a través del acceso primario.
- •
AP con éxito: resultado angiográfico con estenosis residual menor de 50% y flujo TIMI mayor o igual a 2, ausencia de muerte, reinfarto y trombosis aguda o subaguda y necesidad de nueva revascularización percutánea o quirúrgica sobre la arteria origen del infarto.
- •
Tiempo aguja-guía: minutos desde el primer pinchazo radial hasta el paso de la guía de angioplastia a través de la obstrucción.
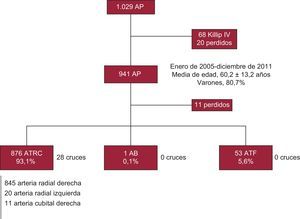
Cardiólogos clínicos recogieron prospectivamente durante el cateterismo los datos demográficos, las características basales de los pacientes y los derivados del procedimiento y luego se archivaron en una base de datos de AP en nuestro centro. En total se realizaron 1.029 AP entre las fechas anteriormente señaladas. Se analizó por separado a 68 pacientes (6,6%) en situación de shock cardiogénico (véase «Subgrupos especiales: pacientes en shock cardiogénico») y se excluyó a 20 (1,9%) por no conocerse su situación clínica en la presentación, por lo que 941 AP formaron el núcleo de nuestro estudio (fig. 1). Los datos se analizaron retrospectivamente al finalizar el periodo de reclutamiento.
- •
Objetivo principal: evaluar la factibilidad del ATRC por sistema en la AP analizando la tasa de cruce y las variables del procedimiento (tiempo de escopia, tiempo aguja-guía, volumen de contraste y tasa de éxito de la angioplastia).
- •
Objetivos secundarios:
- –
Identificar las características clínicas o del procedimiento que se asociaron a mayor necesidad de cruce o a la utilización primaria del ATF. Caracterización de un subgrupo de pacientes desfavorable a partir de las variables previamente identificadas.
- –
Evaluar cómo afectó el uso del ATRC a este subgrupo desfavorable analizando la tasa de éxito de la angioplastia y las variables del procedimiento propuestas anteriormente.
- –
Las variables cualitativas se expresaron en forma de tasas o porcentajes y se analizaron con el test de la χ2 para datos paramétricos y el de Fisher para los no paramétricos. Las variables cuantitativas se expresaron en forma de media±desviación estándar y se analizaron mediante la prueba de la t de Student o análisis de la varianza para más de dos medias. La supervivencia se representó por curvas de Kaplan-Meier. Se utilizaron análisis univariable y multivariable (regresión logística) para buscar variables que se asocien a mayor necesidad de cruce o mayor uso del acceso femoral. Todos los tests se realizaron a dos colas y se consideró un resultado estadísticamente significativo un valor de p<0,05. El análisis estadístico se llevó a cabo con el programa SPSS (SPSS V.20.0 para Macintosh).
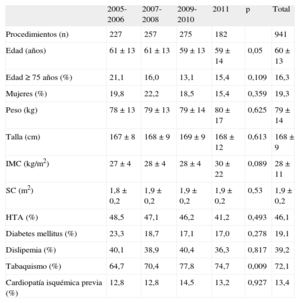
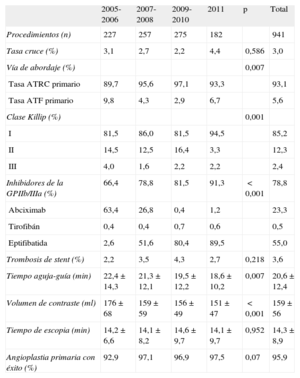
RESULTADOSPoblación de estudioEntre enero de 2005 y diciembre de 2011 se llevaron a cabo 941 AP. El 80,7% de los pacientes eran varones y la media de edad, 60,2±13,2 años. Entre 2005 y 2011 se observó un incremento en la tasa de tabaquismo de la población de estudio (64,7 frente a 74,7; p=0,009). Las características demográficas y clínicas de la población se detallan en la tabla 1.
Características demográficas y clínicas de la población estudiada
| 2005-2006 | 2007-2008 | 2009-2010 | 2011 | p | Total | |
| Procedimientos (n) | 227 | 257 | 275 | 182 | 941 | |
| Edad (años) | 61±13 | 61±13 | 59±13 | 59±14 | 0,05 | 60±13 |
| Edad ≥ 75 años (%) | 21,1 | 16,0 | 13,1 | 15,4 | 0,109 | 16,3 |
| Mujeres (%) | 19,8 | 22,2 | 18,5 | 15,4 | 0,359 | 19,3 |
| Peso (kg) | 78±13 | 79±13 | 79±14 | 80±17 | 0,625 | 79±14 |
| Talla (cm) | 167±8 | 168±9 | 169±9 | 168±12 | 0,613 | 168±9 |
| IMC (kg/m2) | 27±4 | 28±4 | 28±4 | 30±22 | 0,089 | 28±11 |
| SC (m2) | 1,8±0,2 | 1,9±0,2 | 1,9±0,2 | 1,9±0,2 | 0,53 | 1,9±0,2 |
| HTA (%) | 48,5 | 47,1 | 46,2 | 41,2 | 0,493 | 46,1 |
| Diabetes mellitus (%) | 23,3 | 18,7 | 17,1 | 17,0 | 0,278 | 19,1 |
| Dislipemia (%) | 40,1 | 38,9 | 40,4 | 36,3 | 0,817 | 39,2 |
| Tabaquismo (%) | 64,7 | 70,4 | 77,8 | 74,7 | 0,009 | 72,1 |
| Cardiopatía isquémica previa (%) | 12,8 | 12,8 | 14,5 | 13,2 | 0,927 | 13,4 |
HTA: hipertensión arterial; IMC: índice de masa corporal; SC: superficie corporal.
El ATRC fue acceso primario en 876/941 pacientes (el 93,1%, 845 en arteria radial derecha, 20 en arteria radial izquierda, 11 en arteria cubital derecha); la arteria braquial izquierda, en solo 1 caso (1/941, el 0,1%) y la arteria femoral, en 53/941 casos (el 5,6%, 51 en arteria femoral derecha y 2 en arteria femoral izquierda). No dispusimos de la información de 11 pacientes (fig. 1). El uso primario del ATRC creció significativamente desde el periodo 2005-2006 hasta 2011 (el 89,7 frente al 93,3%; p=0,007) en detrimento del ATF (el 9,8 frente al 6,7%; p=0,007) (tabla 2).
Características del procedimiento de la población estudiada
| 2005-2006 | 2007-2008 | 2009-2010 | 2011 | p | Total | |
| Procedimientos (n) | 227 | 257 | 275 | 182 | 941 | |
| Tasa cruce (%) | 3,1 | 2,7 | 2,2 | 4,4 | 0,586 | 3,0 |
| Vía de abordaje (%) | 0,007 | |||||
| Tasa ATRC primario | 89,7 | 95,6 | 97,1 | 93,3 | 93,1 | |
| Tasa ATF primario | 9,8 | 4,3 | 2,9 | 6,7 | 5,6 | |
| Clase Killip (%) | 0,001 | |||||
| I | 81,5 | 86,0 | 81,5 | 94,5 | 85,2 | |
| II | 14,5 | 12,5 | 16,4 | 3,3 | 12,3 | |
| III | 4,0 | 1,6 | 2,2 | 2,2 | 2,4 | |
| Inhibidores de la GPIIb/IIIa (%) | 66,4 | 78,8 | 81,5 | 91,3 | <0,001 | 78,8 |
| Abciximab | 63,4 | 26,8 | 0,4 | 1,2 | 23,3 | |
| Tirofibán | 0,4 | 0,4 | 0,7 | 0,6 | 0,5 | |
| Eptifibatida | 2,6 | 51,6 | 80,4 | 89,5 | 55,0 | |
| Trombosis de stent (%) | 2,2 | 3,5 | 4,3 | 2,7 | 0,218 | 3,6 |
| Tiempo aguja-guía (min) | 22,4±14,3 | 21,3±12,1 | 19,5±12,2 | 18,6±10,2 | 0,007 | 20,6±12,4 |
| Volumen de contraste (ml) | 176±68 | 159±59 | 156±49 | 151±47 | <0,001 | 159±56 |
| Tiempo de escopia (min) | 14,2±6,6 | 14,1±8,2 | 14,6±9,7 | 14,1±9,7 | 0,952 | 14,3±8,9 |
| Angioplastia primaria con éxito (%) | 92,9 | 97,1 | 96,9 | 97,5 | 0,07 | 95,9 |
ATF: acceso transfemoral primario; GPIIb/IIIa: glucoproteína IIb/IIIa; ATRC: acceso transradial/cubital.
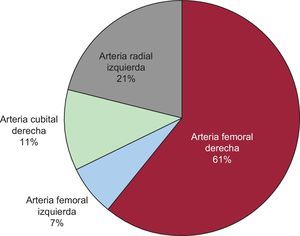
En nuestra serie fue necesario el cruce en 28/941 AP, lo que supuso una tasa de cruce del 3,0%. Todos los casos de cruce se produjeron al iniciar el procedimiento por ATRC (28 en radial derecha). No se observaron diferencias significativas en la tasa de cruce entre los periodos estudiados (el 3,1% en 2005-2006 frente al 4,4% en 2011; p=0,585). De los 28 casos en que se precisó un cambio de acceso vascular, en 19 (68%) se optó por la arteria femoral (17 en femoral derecha, 2 en femoral izquierda); en 3 (11%), se utilizó la arteria cubital derecha (homolateral al inicio del procedimiento por vía radial), y en los restantes 6 (21%), se cambió a la arteria radial contralateral (fig. 2). La causa más frecuente de cruce fue la dificultad para canalizar la arteria por debilidad del pulso (15/28) y la imposibilidad del paso de la guía por oclusión arterial periférica o por tortuosidad en el tronco braquiocefálico (6/28). En nuestra serie solo se realizaron 2 AP sobre puentes coronarios, una por ATRC izquierdo y la otra por ATF, ambas sin necesidad de cruce. Tras realizar el análisis multivariable, se identificaron dos factores predictores de la necesidad de cruce: la edad mayor de 75 años (odds ratio [OR]=2,50; intervalo de confianza del 95% [IC95%], 1,09-5,71; p=0,03) y la historia de cardiopatía isquémica previa (OR=2,65; IC95%, 1,12-6,24; p=0,02).
La media de tiempo de escopia del procedimiento fue 14,3±8,9min; el tiempo aguja-guía, 20,6±12,4 min y el volumen de contraste, 159±56 ml. Entre 2005-2006 y 2011 hubo un decremento significativo del tiempo aguja-guía (22,4±14,3 frente a 18,6±10,2 min; p=0,007) y el volumen de contraste (176±68 frente a 151±47 ml; p<0,001), mientras que el tiempo de escopia se mantuvo estable (14,2±6,6 frente a 14,1±9,7 min; p=0,952). En los casos con necesidad de cruce, se incrementaron significativamente el tiempo de escopia (22,3 frente a 14,1 min; p=0,009), el tiempo aguja-guía (38,1 frente a 20,0 min; p<0,001) y el volumen de contraste (204 frente a 158 ml; p<0,001) respecto a los demás pacientes.
La tasa de éxito de la AP en nuestra serie fue del 95,9% y se mantuvo estable durante el tiempo estudiado (2005-2006 frente a 2011, el 92,9 frente al 97,5%; p=0,07). En los pacientes con necesidad de cruce esta tasa fue significativamente menor (el 78,0 frente al 96,4%; p=0,02). Sin embargo, tras el análisis multivariable, la necesidad de cruce no fue predictora de la falta de éxito de la AP (OR=1,24; IC95%, 0,58-2,77; p=0,56).
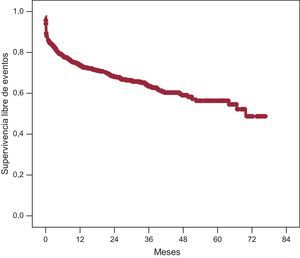
La supervivencia de esta serie fue del 97,7% a los 30 días de la AP y del 95,6% al año. En el análisis de supervivencia de un objetivo combinado de eventos que incluyó muerte, angina, reinfarto, nueva angioplastia, necesidad de cirugía cardiaca e insuficiencia cardiaca, encontramos una supervivencia acumulada libre de eventos del 87,6% a los 30 días del procedimiento y del 75,9% al año (fig. 3).
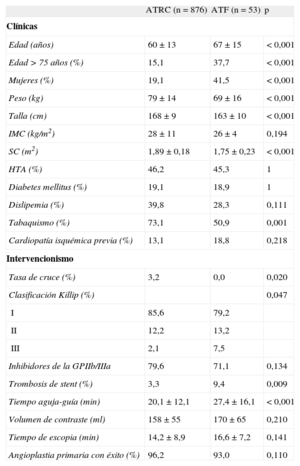
Acceso transfemoral primarioEn 53 (5,6%) de los 941 pacientes tratados mediante AP, se optó por ATF primario. Los pacientes con ATF primario eran de más edad, más mujeres y de menos peso, talla y superficie corporal que los pacientes con ATRC primario. Además hubo menos antecedentes de tabaquismo, más casos de trombosis de stent e infartos Killip III (tabla 3). En el análisis multivariable, resultaron predictores de uso del ATF primario la edad mayor de 75 años (OR=2,88; IC95%, 1,36-6,07; p=0,005) y el sexo femenino (OR=2,91; IC95%, 1,39-6,09; p=0,005).
Diferencias clínicas y del procedimiento en función del acceso vascular primario
| ATRC (n=876) | ATF (n=53) | p | |
| Clínicas | |||
| Edad (años) | 60±13 | 67±15 | < 0,001 |
| Edad > 75 años (%) | 15,1 | 37,7 | < 0,001 |
| Mujeres (%) | 19,1 | 41,5 | < 0,001 |
| Peso (kg) | 79±14 | 69±16 | < 0,001 |
| Talla (cm) | 168±9 | 163±10 | < 0,001 |
| IMC (kg/m2) | 28±11 | 26±4 | 0,194 |
| SC (m2) | 1,89±0,18 | 1,75±0,23 | < 0,001 |
| HTA (%) | 46,2 | 45,3 | 1 |
| Diabetes mellitus (%) | 19,1 | 18,9 | 1 |
| Dislipemia (%) | 39,8 | 28,3 | 0,111 |
| Tabaquismo (%) | 73,1 | 50,9 | 0,001 |
| Cardiopatía isquémica previa (%) | 13,1 | 18,8 | 0,218 |
| Intervencionismo | |||
| Tasa de cruce (%) | 3,2 | 0,0 | 0,020 |
| Clasificación Killip (%) | 0,047 | ||
| I | 85,6 | 79,2 | |
| II | 12,2 | 13,2 | |
| III | 2,1 | 7,5 | |
| Inhibidores de la GPIIb/IIIa | 79,6 | 71,1 | 0,134 |
| Trombosis de stent (%) | 3,3 | 9,4 | 0,009 |
| Tiempo aguja-guía (min) | 20,1±12,1 | 27,4±16,1 | < 0,001 |
| Volumen de contraste (ml) | 158±55 | 170±65 | 0,210 |
| Tiempo de escopia (min) | 14,2±8,9 | 16,6±7,2 | 0,141 |
| Angioplastia primaria con éxito (%) | 96,2 | 93,0 | 0,110 |
ATF: acceso transfemoral; ATRC: acceso transradial/cubital; GPIIb/IIIa: glucoproteína IIb/IIIa; HTA: hipertensión arterial; IMC: índice de masa corporal; SC: superficie corporal.
El tiempo aguja-guía fue mayor entre los pacientes con ATF que en aquellos con ATRC (27,4±16,1 frente a 20,1±12,1 min; p<0,001), mientras que en el tiempo de escopia (16,6±7,2 frente a 14,2±8,9 min; p=0,141) y el volumen de contraste (170±65 frente a 158±55 ml; p=0,210) no se observaron diferencias significativas. No hubo ningún caso de cruce con ATF (0 frente al 3,2%; p=0,02) y la tasa de éxito de la AP fue similar a la observada con ATRC (el 93,0 frente al 96,2%; p=0,110) (tabla 3).
Identificación y resultados en subgrupos desfavorablesPor las variables que condujeron a la elección de un acceso vascular primario diferente del ATRC, lo que se refuerza por la necesidad de cruce también superior en los mayores de 75 años, identificamos un perfil de pacientes menos favorables al ATRC: mujeres mayores de 75 años. Aunque menor que en los demás pacientes, la utilización del ATRC fue relativamente frecuente en este subgrupo (el 80 frente al 95,5%; p=0,001). En el análisis del subgrupo de pacientes compuesto por mujeres mayores de 75 años en el que se empleó el ATRC primario (n=55), no se vieron afectadas la tasa de éxito de la AP (el 90,0 frente al 96,4%; p=0,105) ni los tiempos de reperfusión respecto a los demás pacientes (tiempo aguja-guía, 22,0±12,7 frente a 20,0±12,0 min; p=0,243; tiempo de escopia, 14,8±8,1 frente a 14,1±8,9 min; p=0,669; volumen de contraste, 158±61 frente a 158±54 ml; p=0,987); sí hubo un incremento significativo en la tasa de cruce (el 10,9 frente al 2,6%; p=0,006).
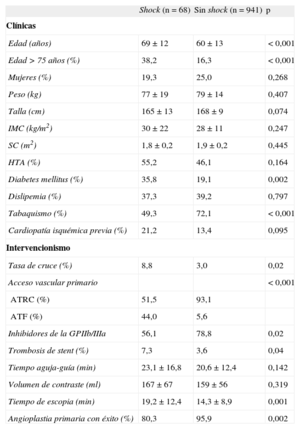
Subgrupos especiales: pacientes en shock cardiogénicoEntre 2005 y 2011 se realizó AP a 68 pacientes (6,6%) en situación de shock cardiogénico, con una media de edad de 69,2±12,1 años. La proporción de pacientes mayores de 75 años (el 38,2 frente al 16,3%; p<0,001) fue mayor que en los demás grupos. Además, presentaron mayor tasa de diabetes mellitus (el 35,8 frente al 19,1%; p=0,002) y menos historia de tabaquismo (el 49,3 frente al 72,1%; p<0,001).
El ATRC fue primario en 35/68 casos (51,5%), la arteria braquial en 1 caso (1,5%) y la femoral en 30/68 casos (44,0%). En 2/68 pacientes (3,0%) no se dispuso de esta información. La tasa de cruce en los pacientes en shock fue significativamente mayor que en los demás pacientes (el 8,8 frente al 3,0%; p=0,02) y las AP con éxito fueron menos (el 80,3 frente al 95,9%; p=0,002). Además se utilizaron menos los inhibidores de la glucoproteína IIb/IIIa y la tasa de trombosis de stent fue menor (tabla 4).
Diferencias clínicas y del procedimiento entre los pacientes en shock cardiogénico y los demás en el momento de la presentación
| Shock (n=68) | Sin shock (n=941) | p | |
| Clínicas | |||
| Edad (años) | 69±12 | 60±13 | < 0,001 |
| Edad > 75 años (%) | 38,2 | 16,3 | < 0,001 |
| Mujeres (%) | 19,3 | 25,0 | 0,268 |
| Peso (kg) | 77±19 | 79±14 | 0,407 |
| Talla (cm) | 165±13 | 168±9 | 0,074 |
| IMC (kg/m2) | 30±22 | 28±11 | 0,247 |
| SC (m2) | 1,8±0,2 | 1,9±0,2 | 0,445 |
| HTA (%) | 55,2 | 46,1 | 0,164 |
| Diabetes mellitus (%) | 35,8 | 19,1 | 0,002 |
| Dislipemia (%) | 37,3 | 39,2 | 0,797 |
| Tabaquismo (%) | 49,3 | 72,1 | < 0,001 |
| Cardiopatía isquémica previa (%) | 21,2 | 13,4 | 0,095 |
| Intervencionismo | |||
| Tasa de cruce (%) | 8,8 | 3,0 | 0,02 |
| Acceso vascular primario | < 0,001 | ||
| ATRC (%) | 51,5 | 93,1 | |
| ATF (%) | 44,0 | 5,6 | |
| Inhibidores de la GPIIb/IIIa | 56,1 | 78,8 | 0,02 |
| Trombosis de stent (%) | 7,3 | 3,6 | 0,04 |
| Tiempo aguja-guía (min) | 23,1±16,8 | 20,6±12,4 | 0,142 |
| Volumen de contraste (ml) | 167±67 | 159±56 | 0,319 |
| Tiempo de escopia (min) | 19,2±12,4 | 14,3±8,9 | 0,001 |
| Angioplastia primaria con éxito (%) | 80,3 | 95,9 | 0,002 |
ATF: acceso transfemoral; ATRC: acceso transradial/cubital; GPIIb/IIIa: glucoproteína IIb/IIIa; HTA: hipertensión arterial; IMC: índice de masa corporal; SC: superficie corporal.
El análisis de la tasa de cruce en función del acceso vascular primario en este subgrupo mostró ser mayor en el ATRC que en el ATF (el 17,1% frente a 0; p=0,028). Sin embargo, la tasa de AP con éxito (el 77,4 frente al 83,3%; p=0,871), el tiempo aguja-guía (22,4±13,6 frente a 24,9±21,4 min; p=0,596), el tiempo de escopia (17,4±9,7 frente a 20,9±14,7 min; p=0,364) y el volumen de contraste (171±68 frente a 162±67 ml; p=0,596) no se diferenciaron en función del acceso.
DISCUSIÓNEl presente trabajo muestra los resultados, sin exclusiones, de un programa de AP en 1.029 pacientes, en que más del 93% de los procedimientos se llevaron a cabo por ATRC, con unas tasas de éxito de la angioplastia cercanas al 96%, una necesidad de cruce de tan solo el 3,0%, estables ambas durante el periodo estudiado, y mejoría continua de parámetros del procedimiento (menor tiempo aguja-guía y menor volumen de contraste). Además, se identificó a un subgrupo de pacientes (mujeres de edad avanzada) en que la utilización primaria del ATF es mayor. Pese a ello, en este subgrupo de pacientes menos favorables, el ATRC no afectó a la tasa de éxito de la angioplastia ni a los tiempos de reperfusión, aunque sí observamos mayor tasa de cruce (el 10,9 frente al 2,6%; p=0,006). Lo mismo sucede en los pacientes en shock, en quienes el uso del ATRC se acompaña de una tasa de cruce mayor, pero no penaliza las variables de éxito de la angioplastia. Estos resultados indican que operadores expertos pueden identificar y utilizar el ATRC incluso en subgrupos más desfavorables sin por ello penalizar los tiempos de reperfusión. Así, de manera general, el ATRC puede ser el acceso primario recomendado en un contexto de suficiente experiencia.
Acceso transradial/cubital en la angioplastia primaria: menos eventos adversosEn 2011 se publicaron los resultados del RIVAL, el mayor ensayo clínico hasta el momento (más de 7.000 pacientes), que comparó el ATRC con el ATF en pacientes con síndrome coronario agudo, y obtuvo similares tasas de eventos entre ambos grupos pero con menos complicaciones vasculares locales en el grupo de ATRC13. Recientemente se han publicado los resultados del RIVAL en el subgrupo de pacientes con SCACEST, y no solo se redujo el objetivo principal de complicaciones debidas al acceso vascular a favor del acceso radial, sino que además se produjo una reducción significativa en el combinado de muerte, infarto, accidente cerebrovascular o hemorragia grave sin revascularización coronaria con injerto (el 3,1 frente al 5,2%; p=0,026) y en mortalidad por todas las causas (el 1,3 frente al 3,2%; p=0,006)16. Estos resultados, que concuerdan con los obtenidos en el estudio RIFLE-STEACS17, añaden un beneficio clínico neto a la mayor parte de los estudios observacionales y ensayos clínicos publicados hasta ese momento5–11,18–25. Sin embargo, aunque los beneficios a favor del acceso radial en cuanto a hemorragias parecen claros, los resultados del reciente ensayo clínico STEMI-RADIAL no encuentran diferencias en eventos adversos mayores ni en mortalidad a 30 días entre ambos accesos26.
Uso sistemático del acceso transradial/cubital: cruce y éxito de la angioplastia primariaAunque en la literatura médica hay muchos datos a favor del ATRC, se necesitaron los resultados de grandes ensayos13,17 para confirmar los beneficios de esta técnica. Esto ha hecho que en la vida real el uso sistemático del ATRC esté poco extendido y dispongamos de pocos datos de su aplicabilidad y reproducibilidad. En 2011, el acceso radial superó en España por primera vez al femoral en intervencionismo coronario percutáneo (el 55,5% del total de angioplastias)27.
Las tasas de cruce publicadas hasta el momento han sido muy variables, entre 0 y más del 10%5–7,9 con esta técnica. En el RIVAL se publicó una tasa de cruce en la AP del 5,3%13 que desciende al 4,4% en el tercil de centros con mayor volumen. En uno de los pocos trabajos publicados acerca del uso sistemático del ATRC en la AP, un grupo holandés presentó una tasa de cruce del 3,8%, que descendió con la curva de aprendizaje hasta hacerse del 1,5%28. Por el contrario, las tasas de éxito de la AP con ATRC publicadas han sido más estables y no inferiores a las del ATF5–7. En nuestra serie la tasa de cruce es del 3,0% y la tasa de éxito de la angioplastia supera el 95%, pues no se han visto afectadas por la mayor complejidad de los pacientes a los que se interviene actualmente o el mayor uso de dispositivos.
Aunque en nuestra serie la necesidad de cruce se asoció a mayor tiempo de escopia, tiempo aguja-guía y volumen de contraste y menores tasas de AP con éxito, suponemos que estos resultados no solo se deberán al retraso en la obtención del acceso vascular, sino a la posibilidad de que se trate de pacientes o procedimientos más complejos. No obstante, creemos que estos resultados son asumibles en grupos con bajas tasas de cruce.
Acceso transradial/cubital en subgrupos desfavorablesEn nuestra serie, el uso primario del ATF se asoció a mujeres mayores de 75 años. Estas dos variables han sido predictoras de cruce en otras series28. El menor calibre de las arterias de la muñeca que conlleva la afección aterosclerótica que condiciona estenosis, el aumento de rigidez vascular y/o los bucles arteriales son las causas más probables. En nuestra opinión, el uso primario del ATF en nuestro centro representa un «subrogado» de la necesidad de cruce. Sin embargo, el empleo del ATRC en mujeres de edad avanzada no afectó a los tiempos de reperfusión, aunque la tasa de cruce fue mayor.
Similares resultados se obtuvieron en los pacientes en shock cardiogénico, pues en más de la mitad de los pacientes se empleó el ATRC. A la espera de resultados en estudios aleatorizados y asumiendo una mayor tasa de cruce en este subgrupo, el shock no contraindica el uso del ATRC y, además, permite liberar ambas arterias femorales para la implantación de potenciales asistencias circulatorias29.
Limitaciones del estudioDado que se trata del estudio retrospectivo de una serie de pacientes, los resultados pueden verse afectados por variables de confusión no identificadas. Además, la ausencia de un grupo control adecuado puede limitar la interpretación de los resultados. Por último, es necesario indicar que la extrapolación de estos resultados a otros centros ha de hacerse con cautela, ya que es necesario un entrenamiento en ATRC y un volumen suficiente para poder obtener resultados similares.
CONCLUSIONESEl ATRC puede utilizarse de manera segura y eficaz en la mayoría de las AP, con altas tasas de éxito y baja necesidad de cruce.
Aunque en subgrupos menos favorables para su utilización, como mujeres de edad avanzada y pacientes en shock, no se penalizan la tasa de éxito y los tiempos de reperfusión, sí aumenta la necesidad de cruce. Por lo tanto, para estos pacientes se debe considerar tempranamente la utilización del acceso femoral.
El ATRC debería ser el acceso vascular primario de elección para la mayoría de los pacientes que se va a someter a una AP.
CONFLICTO DE INTERESESNinguno.