Palabras clave
INTRODUCCION
Desde la introducción del stent en la angioplastia coronaria, la controversia entre un tratamiento conservador o invasivo en el síndrome coronario agudo sin elevación del segmento ST se ha decantado hacia la estrategia invasiva. Su beneficio se ha demostrado en estudios aleatorizados1-4 y en registros observacionales5, especialmente en subgrupos de alto riesgo indicado por un descenso del segmento ST o una elevación de la troponina6,7. En relación con la diabetes, sin embargo, los resultados no son tan evidentes. En el estudio FRISC II se observó una tendencia no significativa hacia un mejor pronóstico con la estrategia invasiva en los diabéticos1. En el estudio TACTICS, aunque la diferencia absoluta en el objetivo primario (muerte, infarto o rehospitalización por síndrome coronario agudo a los 6 meses) fue mayor en los diabéticos que en los no diabéticos (el 7,6 frente al 2,2%), no se observaron diferencias significativas en el beneficio relativo de la estrategia invasiva entre pacientes con o sin diabetes3,8. Además, en estos estudios no se controló el tratamiento médico del paciente diabético ni se analizó específicamente a los diabéticos de larga evolución.
Diversos factores podrían disminuir el beneficio de la estrategia invasiva en los diabéticos: a) alta prevalencia de enfermedad coronaria difusa que limita las posibilidades reales de revascularización9; b) peor evolución tras la angioplastia debido a la mayor frecuencia de reestenosis y a la más rápida progresión de la arteriosclerosis10, y c) mayor mortalidad quirúrgica, tanto por causas cardiacas como extracardiacas11. Todos estos factores se presentan con mayor frecuencia en los diabéticos de larga evolución, sobre todo en los insulinodependientes11,12.
En el presente estudio se incluyó una serie de pacientes con diabetes avanzada remitidos para coronariografía por síndrome coronario agudo sin elevación del segmento ST según una estrategia invasiva. Junto con el tratamiento invasivo, se siguió un tratamiento médico óptimo. Se plantearon 2 objetivos: a) estudiar la prevalencia de la enfermedad coronaria difusa y sus predictores, y b) analizar la evolución de los pacientes revascularizados y no revascularizados al año de seguimiento.
MÉTODOS
Grupo de estudio
Se trata de un estudio observacional y prospectivo, desde octubre de 2002 hasta junio de 2004, en el que se incluyó a 141 pacientes de 5 hospitales, 3 de ellos con unidad de hemodinámica. Todos los pacientes habían sido remitidos para que se les practicara cateterismo cardiaco debido a la presencia de un síndrome coronario agudo sin elevación del segmento ST y diabetes mellitus avanzada; se siguió una estrategia invasiva consistente en coronariografía sistemática durante el ingreso y revascularización si era anatómicamente factible. El diagnóstico de síndrome coronario agudo se basó, en el momento del ingreso, en la presencia de dolor torácico y al menos una de las siguientes condiciones: a) elevación de la troponina; b) descenso del segmento ST (al menos 1 mm en 2 o más derivaciones contiguas) o inversión de la onda T (al menos 1 mm en 2 o más derivaciones contiguas); c) antecedentes de cardiopatía isquémica documentados mediante coronariografía, y d) prueba de esfuerzo con signos de isquemia en ausencia de los 3 criterios anteriores. La diabetes avanzada se definió por uno de estos 2 criterios: a) insulinodependencia antes del ingreso, y b) tratamiento con antidiabéticos orales durante al menos 5 años. El criterio de diabetes avanzada se basó en estudios previos de nuestro grupo que evidenciaron el mal pronóstico de los diabéticos insulinodependientes con síndrome coronario agudo sin elevación del segmento ST, probablemente como expresión de larga evolución del trastorno metabólico13,14. Con el fin de ampliar el número de pacientes incluidos se consideró también a los tratados con antidiabéticos orales durante al menos 5 años. La insuficiencia renal (creatinina > 2,5 mg/dl) o un procedimiento de revascularización en los 6 meses previos fueron criterios de exclusión.
En los 5 hospitales se recomendó la estrategia invasiva para este tipo de pacientes, aunque la decisión final de aplicar dicha estrategia dependió del cardiólogo responsable. No se incluyó a 20 pacientes, por comorbilidad en 14 casos, enfermedad no revascularizable conocida en 5 o falta de consentimiento del enfermo en 1. Además, 3 pacientes con intención de ser incluidos fallecieron antes del cateterismo.
El tratamiento en el momento del ingreso se realizó en todos los casos con aspirina 100 mg/día, clopidogrel (300 mg de carga y 75 mg/día) y enoxaparina 1 mg/kg cada 12 h por vía subcutánea. Además, se recomendó el tratamiento con bloqueadores beta, estatinas e inhibidores de la enzima de conversión de la angiotensina (IECA) o antagonistas de los receptores de la angiotensina II (ARA-II).
Cateterismo cardiaco
Se efectuaron una ventriculografía izquierda de contraste y una coronariografía. En la ventriculografía se calculó la fracción de eyección y se consideró que los valores < 55% eran indicativos de depresión de la función ventricular. En la coronariografía se cuantificó la extensión de la enfermedad coronaria dividiendo el árbol coronario en 29 segmentos según el esquema BARI15. A cada segmento se le asignó una puntuación del siguiente modo16: 0 = normal, 1 = estenosis < 30%, 2 = estenosis 30-70%, 3 = estenosis 70-90%, 4 = oclusión). La suma total de puntos representó la extensión de la enfermedad coronaria. También se analizó el número de vasos principales (descendente anterior, circunfleja y derecha) con estenosis ≥ 70%, así como la presencia de estenosis ≥ 50% en el tronco coronario izquierdo. Se estimó el calibre de los lechos distales de los 2 vasos principales, la arteria descendente anterior y el otro vaso dominante (coronaria derecha o circunfleja), mediante su comparación con el catéter (6 Fr en todos los casos). Se definió el lecho distal como fino si su calibre era inferior al del catéter (2 mm) en los 2 vasos principales. El análisis de las angiografías lo efectuó un único observador (JS) sin conocimiento previo de las características de los pacientes.
La decisión de aplicar angioplastia o cirugía quedó al criterio conjunto del cardiólogo intervencionista y el cirujano responsables del paciente. En el caso de un procedimiento de revascularización, se determinó la concentración de la isoenzima MB de la creatincinasa (CK-MB) a las 12 y a las 24 h después del procedimiento.
Seguimiento
Se efectuó un control clínico en las consultas externas a los 2, 6 y 12 meses. Durante el año de seguimiento se recomendó el tratamiento con aspirina, clopidogrel, estatinas, bloqueadores beta, IECA o ARA-II.
Se registraron los siguientes eventos después del cateterismo: a) muerte por cualquier causa; b) infarto agudo de miocardio definido como un nuevo episodio de dolor torácico con incremento de la troponina, o de la CK-MB en los pacientes con elevación previa de troponina, o elevación de la CK-MB > 3 veces al valor normal tras la angioplastia, o > 5 veces tras la cirugía coronaria, y c) reingreso por angina, definida por dolor torácico indicativo de origen coronario con cambios electrocardiográficos o prueba de esfuerzo anormal o coronariografía anormal. Se consideró el evento combinado de muerte o infarto agudo de miocardio o reingreso por angina.
Análisis estadístico
Se planteó un objetivo angiográfico, la extensión de la enfermedad coronaria y la presencia de lechos distales finos, y un objetivo clínico, el evento combinado al año.
Se estudió la relación de las variables angiográficas con variables clínicas (edad, sexo, insulinodependencia, tabaquismo activo, hipertensión arterial, hipercolesterolemia, historia familiar de cardiopatía isquémica, angioplastia coronaria previa, cirugía coronaria previa, antecedentes de ictus cerebral, arteriopatía periférica y grado Killip > 1 en el momento del ingreso), descenso del segmento ST, elevación de la troponina y fracción de eyección del ventrículo izquierdo. En el análisis univariable se comparó la extensión de la enfermedad coronaria, introducida como variable continua (número de puntos), entre los grupos definidos por variables dicotómicas mediante el test de la t de Student para datos no emparejados. La relación de la extensión de la enfermedad coronaria con las variables continuas edad y fracción de eyección se analizó con el test de correlación de Pearson. Se utilizó un análisis de regresión múltiple escalonada, incluidas las variables con p < 0,1 en el análisis univariable, para determinar los predictores independientes de la extensión de la enfermedad coronaria. Se utilizó un modelo de regresión con una probabilidad de F para entrar ≤ 0,05 y una probabilidad F para salir ≥ 0,1.
La presencia de lechos distales finos en los dos vasos coronarios principales se utilizó como variable cualitativa dicotómica. Los análisis univariables se realizaron mediante el test de la χ² para las variables cualitativas y el test de la t de Student no emparejados para las variables continuas edad y fracción de eyección. Para el análisis multivariable se utilizó la regresión binaria logística con el método condicional hacia adelante, con una probabilidad para entrar ≤ 0,05 y una probabilidad para salir ≥ 0,1.
Debido a las diferentes características demográficas, clínicas y angiográficas entre los pacientes revascularizados y no revascularizados, se utilizó un propensity score que evaluara la probabilidad de que un paciente fuera revascularizado17,18. El objetivo del propensity score fue minimizar el sesgo inherente a la decisión de revascularización. Con el fin de evitar el efecto de confusión de los 10 pacientes sin estenosis coronarias significativas, obviamente no revascularizados, estos pacientes se excluyeron del análisis del efecto de la revascularización. Para el cálculo del propensity score se analizaron, en primer lugar, las variables relacionadas con la probabilidad de revascularización y, a continuación, se calculó el propensity score incluyendo la edad y el sexo, así como las covariables relacionadas (p ≤ 0,2) con la revascularización: diabetes insulinodependiente, hábito tabáquico, hipertensión arterial, antecedentes de hipercolesterolemia, antecedentes de cirugía coronaria, extensión de la enfermedad coronaria, lecho distal fino, interacción diabetes insulinodependiente y extensión de la enfermedad coronaria, interacción varón e hipercolesterolemia, interacción edad y lecho distal fino, interacción diabetes insulinodependiente e ictus, e interacción arteriopatía periférica y extensión de la enfermedad coronaria. Se utilizó la regresión multivariable de Cox para evaluar el efecto de la revascularización ajustado por el propensity score, que se introdujo como variable continua.
Los análisis estadísticos se han realizado con los programas SPSS 9.0 y STATA.
RESULTADOS
Características de la población
El diagnóstico de síndrome coronario agudo en los 141 pacientes incluidos se basó en la elevación de la troponina en 97 casos (69%), el descenso del segmento ST con una troponina normal en 20 (14%), la inversión de la onda T con una troponina normal en 8 (6%), los antecedentes documentados angiográficamente de cardiopatía isquémica sin elevación de la troponina ni cambios electrocardiográficos en 10 (7%), y la inducción de isquemia en la prueba de esfuerzo sin ninguno de los criterios anteriores en 6 (4%). En la tabla 1 se presentan las características de la población. El subgrupo de 20 pacientes no incluidos en el estudio se diferenció significativamente de los incluidos en la edad (75 ± 10 frente a 68 ± 9 años; p = 0,005) y la frecuencia de grado Killip > 1 en el momento del ingreso (el 55 frente al 16%; p = 0,0001).
El cateterismo cardiaco se realizó a los 4 ± 2 días del ingreso. Se revascularizó a 85 pacientes (60%), 59 mediante angioplastia coronaria y 26 mediante cirugía. Se utilizaron stents recubiertos de fármaco (rapamicina o paclitaxel) en el 73% de las angioplastias, y abciximab en el 36%. En el momento del alta, el 92% de los pacientes recibió tratamiento con aspirina, el 72% con clopidogrel, el 78% con bloqueadores beta, el 82% con estatinas y el 81% con IECA o ARA-II.
Durante el seguimiento fallecieron 15 enfermos (10,6%), 28 (20%) presentaron muerte o infarto agudo de miocardio y 39 (27,7%), muerte, infarto o reingreso por angina. Ocho infartos y 1 muerte se relacionaron con el procedimiento de revascularización. No hubo ninguna pérdida durante el seguimiento. El subgrupo de pacientes no incluidos tuvo una mayor mortalidad (30%; p = 0,03) y una mayor frecuencia del triple evento combinado (55%; p = 0,02).
Hallazgos angiográficos
La media de la extensión de la enfermedad coronaria fue de 16 ± 8 puntos (mediana, 17 puntos). Dieciocho pacientes (12,8%) mostraron lechos distales finos. Se observó enfermedad de 1 vaso en 18 pacientes (13%), de 2 vasos en 29 (20%) y de 3 vasos en 84 (60%). No se apreciaron estenosis coronarias significativas en 10 pacientes (7%). La media de vasos afectados fue de 2,3 ± 1 y se revascularizaron 1 ± 1 vasos. La revascularización fue incompleta en 38 pacientes (27%). Se detectó afección del tronco coronario izquierdo en 9 casos (6%).
En la tabla 2 se presenta la relación de las variables demográficas y clínicas con la extensión de la enfermedad coronaria (puntos) mediante análisis univariable. Además, la extensión de la enfermedad coronaria se correlacionó de forma inversa y significativa con la fracción de eyección (r = -0,37; p = 0,0001) y no se correlacionó con la edad (r = 0,14; p = 0,1). Mediante análisis de regresión múltiple escalonada se asociaron con la extensión de la enfermedad coronaria los antecedentes de cirugía coronaria (beta = 0,23; p = 0,003), el descenso del segmento ST (beta = 0,19; p = 0,01), el grado Killip > 1 (beta = 0,19; p = 0,02) y la fracción de eyección (beta = 0,30; p = 0,0001). A partir de estas 4 variables, la población se dividió en 4 grupos según se presentaran 0 (n = 36), 1 (n = 54), 2 (n = 37) o 3 (n = 14) de estas variables (ningún paciente presentó las 4 variables). La extensión de la enfermedad coronaria (12 ± 7, 15 ± 7, 21 ± 6 y 23 ± 7 puntos; p = 0,0001) se incrementó al aumentar el número de variables predictoras (figs. 1 y 2), y las diferencias fueron significativas entre los pacientes con 2 o más variables frente a los pacientes con menos de 2 variables. Por el contrario, la frecuencia de revascularización mostró una tendencia a reducirse (el 77, el 67, el 57 y el 50%; p = 0,2), particularmente la angioplastia coronaria (el 68, el 49, el 27 y el 28%; p = 0,004), al aumentar el número de estas variables predictoras.
Fig. 1. Variables predictoras de la extensión de la enfermedad coronaria: antecedentes de cirugía coronaria, descenso del segmento ST, clase Killip > 1 en el momento del ingreso y fracción de eyección < 55%. La extensión de la enfermedad coronaria (12 ± 7, 15 ± 7, 21 ± 6 y 23 ± 7 puntos; p = 0,0001) se incrementó al aumentar el número de variables predictoras, y las diferencias fueron significativas entre los pacientes con 2 o más variables frente a los pacientes con menos de 2 variables.
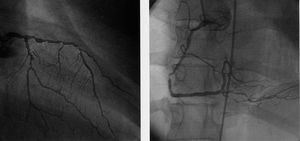
Fig. 2. Ejemplo de los hallazgos angiográficos en un paciente con diabetes avanzada y síndrome coronario agudo sin elevación del segmento ST. Este paciente mostró descenso del segmento ST en el electrocardiograma y depresión de la función ventricular (FE = 48%). Se observa enfermedad coronaria extensa (26 puntos). FE: fracción de eyección.
En la tabla 3 se presenta la relación de las variables demográficas y clínicas con la presencia de lechos distales finos mediante análisis univariable. Además, los pacientes con lechos distales finos fueron de mayor edad (72 ± 4 frente a 67 ± 9 años; p = 0,06) y con peor fracción de eyección (46 ± 13% frente a 56 ± 14%; p = 0,004). Mediante análisis multivariable, la presencia de lechos distales finos se asoció con los antecedentes de cirugía coronaria (odds ratio [OR] = 5,6; IC del 95%, 1,5-20,9; p = 0,01), el descenso del segmento ST (OR = 6,0; IC del 95%, 1,7-21,5; p = 0,006) y la fracción de eyección (OR = 0,95; IC del 95%, 0,91-0,98; p = 0,009).
Evolución clínica
Durante el año de seguimiento fallecieron 10 pacientes (22%) no revascularizados y 5 (6%) revascularizados (p = 0,01); presentaron muerte o infarto agudo de miocardio 14 pacientes (30%) no revascularizados y 14 (17%) revascularizados (p = 0,08); y muerte, infarto o reingreso por angina, 21 (46%) no revascularizados y 18 (21%) revascularizados (p = 0,005).
En la tabla 4 se presentan las diferencias entre los pacientes revascularizados y no revascularizados. El propensity score calculado a partir de las variables relacionadas con la probabilidad de revascularización y que representa la probabilidad de que un paciente fuera revascularizado mostró un área bajo la curva ROC de 0,80 (0,72-0,87; p = 0,0001), lo que indica que el modelo discriminaba adecuadamente a los pacientes que fueron revascularizados de los que no lo fueron. Mediante análisis univariable, los pacientes con muerte, infarto o reingreso por angina tenían menor propensity score (0,59 ± 0,24 frente a 0,69 ± 0,23; p = 0,03). En el análisis multivariable de Cox, la revascularización fue la única variable relacionada con el evento combinado (hazard ratio [HR] = 0,43; IC del 95%, 0,20-0,90; p = 0,02), mientras que el propensity score no se asoció significativamente (HR = 0,90; IC del 95%, 0,21-3,80; p = 0,9).
DISCUSION
Hallazgos angiográficos en diabéticos con síndrome coronario agudo sin elevación del segmento ST
Diversos estudios han evidenciado el peor patrón angiográfico de la cardiopatía isquémica de los diabéticos respecto al de los no diabéticos. Así, se ha observado una mayor prevalencia de enfermedad multivaso, vasos finos, calcificaciones, trombo intracoronario y peor desarrollo de colaterales19-22. La afección coronaria difusa con vasos finos es especialmente frecuente en el diabético insulinodependiente, tal vez debido a la más larga evolución y severidad del trastorno metabólico.
Nuestro estudio confirma la grave afección coronaria en la diabetes avanzada y el síndrome coronario agudo sin elevación del ST. Se analizaron las variables relacionadas con la extensión de la enfermedad coronaria. Esta información podría ser útil para el cardiólogo intervencionista con el fin de conocer a priori qué pacientes tendrían peor perfil anatómico de las arterias coronarias y, por tanto, menor probabilidad de angioplastia. Se asociaron con la extensión de la enfermedad coronaria los antecedentes de cirugía coronaria, el descenso del segmento ST y la afección de la función ventricular reflejada por el grado Killip > 1 en el momento del ingreso o la disminución de la fracción de eyección en la ventriculografía izquierda. Los pacientes con 2 o más de estos factores tuvieron una enfermedad coronaria más extensa y menor probabilidad de angioplastia.
Estrategia invasiva y revascularización
La diabetes es un predictor independiente de mortalidad en el síndrome coronario agudo sin elevación del segmento ST23-25, sobre todo la diabetes insulinodependiente13,14. Además, tras la angioplastia coronaria, el pronóstico es peor en los diabéticos por la mayor frecuencia de reestenosis26, especialmente también en los insulinodependientes12. La introducción de los stents recubiertos de fármacos antiproliferativos ha supuesto un nuevo avance en el campo de la angioplastia coronaria, al reducir la tasa de reestenosis incluso en diabéticos27, aunque algunos estudios indican que en los diabéticos insulinodependientes la frecuencia de reestenosis podría no ser despreciable28. La diabetes también es un factor de mal pronóstico tras la cirugía coronaria, por la mayor comorbilidad y extensión de la enfermedad coronaria, de nuevo particularmente en los diabéticos insulinodependientes11.
Los factores señalados con anterioridad pueden limitar los beneficios de la estrategia invasiva en diabéticos. Aunque los estudios aleatorizados indican la estrategia invasiva en diabéticos con síndrome coronario agudo sin elevación del segmento ST1-3,8, cabrían las siguientes objeciones: a) los resultados proceden de análisis por subgrupos a posteriori; b) las diferencias no alcanzan la significación estadística; c) no se ha efectuado un análisis diferenciado en los pacientes con diabetes avanzada, y d) no se ha controlado el tratamiento médico ni se han utilizado stents recubiertos.
En el presente estudio se incluyó a pacientes con diabetes avanzada definida por más de 5 años de tratamiento farmacológico o necesidad de insulina para su control metabólico. En el tratamiento de los enfermos destacan 2 circunstancias: a) se optimizó el tratamiento médico, como indica la alta frecuencia de doble antiagregación y tratamiento con bloqueadores beta, estatinas y fármacos IECA o ARA-II, y b) se implantaron stents recubiertos en el 73% de las angioplastias. La baja utilización de abciximab se explica porque todos los pacientes fueron tratados con doble antiagregación desde el ingreso. Los pacientes revascularizados presentaron significativamente menos eventos durante el seguimiento, a pesar de que los no revascularizados recibieron un tratamiento farmacológico óptimo. Aunque el peor pronóstico de los no revascularizados debe relacionarse en parte con la selección para revascularización de los pacientes con mejor perfil anatómico, el beneficio de la revascularización persistió tras ajustar por un propensity score.
CONCLUSIONES
Los pacientes con diabetes avanzada y síndrome coronario agudo sin elevación del ST muestran una enfermedad coronaria extensa. Los antecedentes de cirugía coronaria, el descenso del segmento ST y la afección de la función ventricular se asocian con una mayor extensión de la enfermedad coronaria. Los resultados del seguimiento clínico indican que la revascularización mejora el pronóstico de estos enfermos.
Limitaciones
Estudiar el beneficio de la revascularización exige un estudio aleatorizado en el que pacientes similares sean tratados de forma invasiva o conservadora. En el presente estudio, la decisión de revascularizar, dejada a criterio de los investigadores, introdujo variables de confusión que interfieren en la evaluación de los beneficios de la revascularización y, por tanto, no se puede analizar con rigor este objetivo. No obstante, se utilizó un propensity score para minimizar el sesgo inherente a la decisión de revascularización y, después de ajustar el análisis predictivo por un propensity score con capacidad discriminatoria adecuada (estadístico C = 0,80), la revascularización durante el ingreso hospitalario disminuyó la probabilidad de eventos al año. Por otra parte, no se incluyó en el estudio a algunos pacientes con morbilidad asociada o con enfermedad coronaria no revascularizable conocida. Finalmente, debido a que el cateterismo se realizó a una media de 4 días desde el ingreso, no se incluyó a 3 pacientes que fallecieron antes de éste.
AGRADECIMIENTOS
Los autores agradecen al Instituto Valenciano del Corazón (INSVACOR) su labor de coordinación para la realización del estudio.
Correspondencia: Dr. J. Sanchís.
Hospital Clínic Universitari. Servei de Cardiologia.
Blasco Ibáñez, 17. 46010 Valencia. España.
Correo electrónico: sanchis_juafor@gva.es
Recibido el 23 de junio de 2005.
Aceptado para su publicación el 27 de enero de 2006.