Los programas de rehabilitación cardiaca (PRC) engloban intervenciones encaminadas a mejorar el pronóstico de la enfermedad cardiovascular influyendo en la condición física, mental y social de los pacientes, pero no se conoce su duración óptima. Nuestro objetivo es comparar los resultados de un PRC estándar frente a otro intensivo más breve tras un síndrome coronario agudo, mediante el estudio Más por Menos.
MétodosDiseño prospectivo, aleatorizado, abierto, enmascarado a los evaluadores de eventos y multicéntrico (PROBE). Se aleatorizó a los pacientes al PRC estándar de 8 semanas u otro intensivo de 2 semanas con sesiones de refuerzo. Se realizó una visita final 12 meses después, tras la finalización del programa. Se evaluó: adherencia a la dieta, esfera psicológica, hábito tabáquico, tratamiento farmacológico, capacidad funcional, calidad de vida, parámetros cardiometabólicos y antropométricos, eventos cardiovasculares y mortalidad por cualquier causa durante el seguimiento.
ResultadosSe analizó a 497 pacientes (media de edad, 57,8±10,0 años; el 87,3% varones; programa intensivo, n=262; estándar, n=235). Las características basales de ambos grupos eran similares. Al año, más del 93% había mejorado en al menos 1 MET el resultado de la ergometría. Además, la adherencia a la dieta mediterránea y la calidad de vida mejoraron significativamente con el PRC, sin diferencias significativas entre grupos. Los eventos cardiovasculares ocurrieron de manera similar en ambos grupos.
ConclusionesLa PRC intensiva podría ser tan efectiva como la PRC estándar en lograr la adherencia a las medidas de prevención secundaria y ser una alternativa para algunos pacientes y centros.
Registrado en ClinicalTrials.gov (identificador: NCT02619422).
Palabras clave
A pesar de los avances asistenciales en el campo del síndrome coronario agudo (SCA) que han cambiado sustancialmente su pronóstico1, la enfermedad cardiovascular ateroesclerótica sigue siendo la principal causa de muerte en los países occidentales2. Actualmente, el riesgo de un nuevo evento cardiovascular después de un primer infarto de miocardio sigue siendo alto, entre otros motivos, por la existencia de un riesgo residual3.
En este contexto, contar con medidas de prevención secundaria adecuadas sería fundamental para reducir la carga social, personal y económica que la enfermedad cardiovascular implica. Hay que tener en cuenta, asimismo, que muchos de estos pacientes son jóvenes y tienen una vida profesional activa4.
Se ha demostrado que los programas de rehabilitación cardiaca (PRC) tienen una influencia positiva en la modificación de los factores de riesgo cardiovascular y de la calidad de vida, lo que se ha traducido en un menor riesgo de recurrencia después de un infarto5,6.
Por desgracia, la proporción de pacientes coronarios que siguen un PRC es baja7,8. De hecho, datos recientes del EUROASPIRE V señalan que en Europa solo los realizó el 31,8% de los pacientes con enfermedad coronaria e indicación de PRC. Está claro que se debe mejorar la implementación de los PRC en nuestro medio9.
A pesar de que el PRC tradicional ha tenido una duración de 8 a 12 semanas, actualmente no se conoce la duración y el tipo de PRC más apropiado para obtener un beneficio a largo plazo de los patrones de estilo de vida saludables y su impacto en los resultados cardiovasculares10–12.
Se ha propuesto la posibilidad de emplear protocolos más breves que permitirían a algunos pacientes (restricciones de tiempo, laborales, responsabilidades familiares) y centros sanitarios (dificultades logísticas, espacio, carga asistencial, etc.) realizar PRC adaptados a estos pacientes. En esta línea, algunos estudios que evaluaron la conveniencia de PRC de 2 semanas de duración mostraron solo una mejora de la capacidad de ejercicio y variables sustitutivas, como el estrés oxidativo o marcadores inflamatorios, aunque sin comparar directamente sus resultados con los de programas tradicionales de mayor duración13–15.
En consecuencia, se planteó este estudio con el objetivo primario de analizar si un PRC intensivo (2 semanas con sesiones de refuerzo) podría mejorar la adherencia a la actividad física, la dieta mediterránea, el abandono del hábito tabáquico y el uso de tratamientos médicos recomendados por las guías como un PRC estándar (8 semanas). Además, también se planteó, como objetivo secundario, analizar su impacto en la calidad de vida, el estado psicológico (ansiedad y depresión) y los resultados cardiovasculares a 1 año.
MÉTODOSDiseñoSe llevó a cabo un estudio prospectivo, aleatorizado, abierto, enmascarado a los evaluadores de eventos y multicéntrico (diseño PROBE [Prospective Randomized Open, Blinded End-point], que busca minimizar el sesgo de evaluación). Se consideró para el estudio a pacientes de edad ≥ 18 años diagnosticados de un SCA con o sin elevación del segmento ST 2 meses antes de la visita inicial y con capacidad cognitiva adecuada para la comprensión de talleres educativos, físicamente capaces de realizar ejercicio y dispuestos a dar su consentimiento informado por escrito. Se excluyó del estudio a los pacientes con fracción de eyección del ventrículo izquierdo ≤ 35%, clase funcional de la New York Heart Association (NYHA) III-IV, angina refractaria o contraindicación para la realización de actividad física.
Dado que se desconoce el efecto de los PRC intensivos de menor duración, inicialmente se calculó un tamaño muestral de 600 pacientes, el número aproximado que tras un SCA se remite en 12 meses a las unidades de rehabilitación cardiaca de los centros participantes en conjunto. Posteriormente, con los datos de un estudio piloto realizado en el Hospital Universitario La Paz, se hizo una estimación ciega por un estadístico independiente de los resultados obtenidos y se recalculó el tamaño muestral en 500. Con un nivel de confianza de 0,025 y una potencia superior al 80%, permitiría realizar los análisis que demuestren diferencias entre grupos en la adherencia al ejercicio, mediante la valoración de los equivalentes metabólicos (MET) de la ergometría y la encuesta dietética. En cuanto a los medicamentos administrados a los pacientes, las diferencias entre grupos son muy escasas, por lo que se necesitaría un tamaño muestral muy superior al estimado inicialmente para poder detectarlas. En cuanto a los eventos clínicos, al ser tan infrecuentes, el estudio no contó con potencia estadística para detectar algunas diferencias1,15.
Para la aleatorización se usó un sistema centralizado automatizado de respuesta de voz de 24 h que asignó a los pacientes en una proporción 1:1 a los grupos intensivo y de control (estándar).
Se seleccionó a los pacientes consecutivos entre octubre de 2015 y diciembre de 2016 en 8 unidades de rehabilitación cardiaca. Aprobó el estudio el Comité de Ética de Investigación Clínica del Hospital Universitario La Paz y lo respaldaron los comités de ética locales de los centros participantes. Todos los pacientes dieron su consentimiento informado por escrito. El estudio está registrado en ClinicalTrials.gov (Identificador: NCT02619422).
El protocolo completo del estudio, junto con las variables de resultado concretas, se ha publicado previamente16. En resumen:
- •
El PRC de control consistió en 8 semanas con 3 sesiones semanales de entrenamiento supervisadas (en cinta o en bicicleta estática; 5 min de calentamiento, 35 min de actividad física aeróbica moderada [escala Borg 13-15], 5 min de enfriamiento y 15-20min de ejercicios isotónicos dinámicos de intensidad moderada). En total, 24 sesiones. Además, se impartieron recomendaciones de ejercicio físico ambulatorio, en sesiones programadas 3 veces por semana, y 30 min de talleres educativos para pacientes y sus familias 1 vez por semana sobre la enfermedad y la prevención secundaria. En los talleres se trataron los siguientes temas: tabaco, dieta mediterránea, actividad física, factores de riesgo cardiovascular, tratamiento farmacológico, estrés emocional, disfunción eréctil y apoyo psicológico. Finalmente, los pacientes tuvieron un seguimiento estándar y fueron evaluados al año.
- •
El PRC intensivo consistió en 2 semanas, con las mismas sesiones de entrenamiento supervisadas, pero programadas en 10 sesiones continuadas. Se impartieron a este grupo talleres educativos 30 minutos antes del entrenamiento. Los talleres educativos de refuerzo se realizaron a los 3, 6 y 9 meses y se dirigieron al cumplimiento de las normas de prevención secundaria a través de grupos de trabajo coordinados por una enfermera y un fisioterapeuta expertos. Es decir, 10 sesiones y 3 de refuerzo. Se evaluó a los pacientes al año.
En la visita basal al paciente, se le realizó una evaluación médica que incluyó revisión del tratamiento farmacológico, mediciones antropométricas, parámetros de laboratorio (hemoglobina, colesterol total, colesterol unido a lipoproteínas de baja densidad [cLDL], colesterol unido a lipoproteínas de alta densidad [cHDL], triglicéridos, función renal [MDRD-4]17 y glucohemoglobina [HbA1c]); además se les realizó una cooximetría18. La capacidad funcional se cuantificó mediante el protocolo de Bruce en rampa (MET). Finalmente, los pacientes completaron un cuestionario de adherencia a la dieta mediterránea (Trichopoulou modificado)19, el cuestionario de Beck20 y el Inventario de ansiedad rasgo-estado (STAI)21 para evaluar el estado psicológico y el cuestionario EQ-ED-5L de calidad de vida22.
Seguimiento y definicionesLa visita final se realizó 1 año después de la visita basal (aleatorización) y en ella se evaluaron los mismos parámetros que en la visita inicial y se registraron los eventos cardiovasculares acontecidos (accidente cerebrovascular, infarto de miocardio no mortal, nueva revascularización), mortalidad cardiovascular y por cualquier causa. Se compararon el peso corporal, la circunferencia de la cintura, el perfil lipídico y los valores de HbA1c al inicio y al final del estudio. Se consideró adherencia a la actividad física cuando el paciente mejoró en al menos 1 MET en la ergometría a los 12 meses en comparación con la ergometría basal y el abandono del hábito de fumar activo cuando los valores de la cooximetría a los 12 meses estaban entre 0 y 6 ppm18. Se definió adherencia a la dieta mediterránea como una puntuación ≥ 9 en el cuestionario de Trichopoulou modificado a los 12 meses19. La adherencia a la terapia farmacológica cardiaca a los 12 meses23 se definió como la presencia de los 4 grupos principales de tratamientos cardiacos (ácido acetilsalicílico, segundo fármaco antiagregante plaquetario, bloqueadores beta y estatinas).
La depresión se evaluó por el cuestionario de Beck y se comparó la proporción de pacientes con una puntuación <14 al inicio y al final del estudio. Asimismo, con el cuestionario STAI21 se compararon las proporciones de pacientes con una puntuación >5 al inicio y al final del estudio. Las puntuaciones iniciales del cuestionario EQ-ED-5L se compararon con las del final del estudio. También se midió el tiempo hasta volver al trabajo tras el SCA.
Análisis estadísticoEl análisis estadístico se realizó con SPSS 23.0 (SPSS Inc., Estados Unidos). Las variables continuas se presentan como media±desviación estándar y las cualitativas, como números absolutos y porcentajes. Para comparar 2 medias, se utilizaron la prueba de la t de Student o la prueba de la U de Mann-Whitney según correspondiera. Las variables categóricas se compararon mediante la prueba de la χ2 o la prueba exacta de Fisher según fuera aplicable. Como el objetivo principal es comparar el efecto de un PRC intensivo frente al estándar en lo que respecta a la adherencia a los estándares de prevención secundaria 12 meses después de la finalización del programa, el análisis se realizó por intención de tratar. El análisis de las diferencias en las variables entre la visita basal y la visita a los 12 meses se obtuvo mediante un análisis de covarianzas (ANCOVA), mientras que el grupo (de control o experimental) constituyó la variable fija y el valor observado fue la covarianza. La significación estadística se estableció en p ≤ 0,05 de 2 colas.
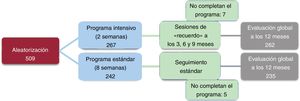
RESULTADOSSe incluyó inicialmente a un total de 509 pacientes que sufrieron un SCA con o sin elevación del segmento ST. Sin embargo, 12 pacientes fueron excluidos del estudio porque no completaron los PRC: 7 asignados inicialmente al brazo convencional y 5 al intensivo. Como resultado, finalmente se analizó a 497 pacientes (262 en el grupo de intensivo y 235 en el grupo estándar) (figura 1).
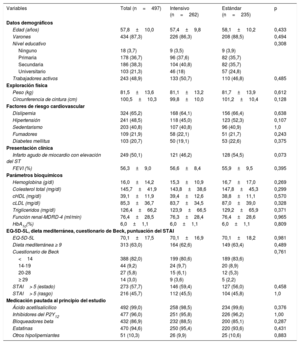
Las características clínicas basales de los pacientes se muestran en la tabla 1. La media de edad de los participantes era 58 años, con mayoría de varones (87,3%), el 50% tras un SCA con elevación del segmento ST, y la FEVI promedio fue del 56%. Los factores de riesgo cardiovascular fueron frecuentes, la dislipemia (65,2%) y la hipertensión (48,5%) los más comunes. No hubo diferencias estadísticas significativas en las características basales entre los grupos, que eran homogéneas con respecto a sus características demográficas y de perfil de riesgo.
Características generales de los participantes en el estudio, estratificadas por el grupo de rehabilitación asignado
| Variables | Total (n=497) | Intensivo (n=262) | Estándar (n=235) | p |
|---|---|---|---|---|
| Datos demográficos | ||||
| Edad (años) | 57,8±10,0 | 57,4±9,8 | 58,1±10,2 | 0,433 |
| Varones | 434 (87,3) | 226 (86,3) | 208 (88,5) | 0,494 |
| Nivel educativo | 0,308 | |||
| Ninguno | 18 (3,7) | 9 (3,5) | 9 (3,9) | |
| Primaria | 178 (36,7) | 96 (37,6) | 82 (35,7) | |
| Secundaria | 186 (38,3) | 104 (40,8) | 82 (35,7) | |
| Universitario | 103 (21,3) | 46 (18) | 57 (24,8) | |
| Trabajadores activos | 243 (48,9) | 133 (50,7) | 110 (46,8) | 0,485 |
| Exploración física | ||||
| Peso (kg) | 81,5±13,6 | 81,1±13,2 | 81,7±13,9 | 0,612 |
| Circunferencia de cintura (cm) | 100,5±10,3 | 99,8±10,0 | 101,2±10,4 | 0,128 |
| Factores de riesgo cardiovascular | ||||
| Dislipemia | 324 (65,2) | 168 (64,1) | 156 (66,4) | 0,638 |
| Hipertensión | 241 (48,5) | 118 (45,0) | 123 (52,3) | 0,107 |
| Sedentarismo | 203 (40,8) | 107 (40,8) | 96 (40,9) | 1,0 |
| Fumadores | 109 (21,9) | 58 (22,1) | 51 (21,7) | 0,243 |
| Diabetes mellitus | 103 (20,7) | 50 (19,1) | 53 (22,6) | 0,375 |
| Presentación clínica | ||||
| Infarto agudo de miocardio con elevación del ST | 249 (50,1) | 121 (46,2) | 128 (54,5) | 0,073 |
| FEVI (%) | 56,3±9,0 | 56,6±8,4 | 55,9±9,5 | 0,395 |
| Parámetros bioquímicos | ||||
| Hemoglobina (g/dl) | 16,0±14,2 | 15,3±10,9 | 16,7±17,0 | 0,269 |
| Colesterol total (mg/dl) | 145,7±41,9 | 143,8±38,6 | 147,8±45,3 | 0,299 |
| cHDL (mg/dl) | 39,1±11,9 | 39,4±12,6 | 38,8±11,1 | 0,570 |
| cLDL (mg/dl) | 85,3±36,7 | 83,7±34,5 | 87,0±39,0 | 0,328 |
| Trigliceridos (mg/dl) | 126,4±66,2 | 123,9±66,5 | 129,2±65,9 | 0,371 |
| Función renal-MDRD-4 (ml/min) | 76,4±28,5 | 76,3±28,4 | 76,4±28,6 | 0,965 |
| HbA1c(%) | 6,0±1,1 | 6,0±1,1 | 6,0±1,1 | 0,809 |
| EQ-5D-5L, dieta mediterránea, cuestionario de Beck, puntuación del STAI | ||||
| EQ-5D-5L | 70,1±17,5 | 70,1±16,9 | 70,1±18,2 | 0,981 |
| Dieta mediterránea ≥ 9 | 313 (63,0) | 164 (62,6) | 149 (63,4) | 0,489 |
| Cuestionario de Beck | 0,761 | |||
| <14 | 388 (82,0) | 199 (80,6) | 189 (83,6) | |
| 14-19 | 44 (9,2) | 24 (9,7) | 20 (8,9) | |
| 20-28 | 27 (5,8) | 15 (6,1) | 12 (5,3) | |
| ≥ 29 | 14 (3,0) | 9 (3,6) | 5 (2,2) | |
| STAI> 5 (estado) | 273 (57,7) | 146 (59,4) | 127 (56,0) | 0,458 |
| STAI> 5 (rasgo) | 216 (45,7) | 112 (45,5) | 104 (45,8) | 1,0 |
| Medicación pautada al principio del estudio | ||||
| Ácido acetilsalicílico | 492 (99,0) | 258 (98,5) | 234 (99,6) | 0,376 |
| Inhibidores del P2Y12 | 477 (96,0) | 251 (95,8) | 226 (96,2) | 1,00 |
| Bloqueadores beta | 432 (86,9) | 232 (88,5) | 200 (85,1) | 0,287 |
| Estatinas | 470 (94,6) | 250 (95,4) | 220 (93,6) | 0,431 |
| Otros hipolipemiantes | 51 (10,3) | 26 (9,9) | 25 (10,6) | 0,883 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; FEVI: fracción de eyección del ventrículo izquierdo; HBA1c: glucohemoglobina.
Los valores expresan n (%) o media±desviación estándar.
Tampoco se encontraron diferencias significativas entre ambos grupos con respecto a los parámetros bioquímicos, el cuestionario de calidad de vida EQ-5D-5L, la dieta mediterránea, el cuestionario de Beck y las puntuaciones del STAI al inicio del estudio, o con respecto a los tratamientos cardiacos, los antiagregantes plaquetarios, los bloqueadores beta, los fármacos hipolipemiantes y el número de diferentes grupos de tratamientos médicos cardiacos, que se prescribieron de manera similar entre los grupos (tabla 1).
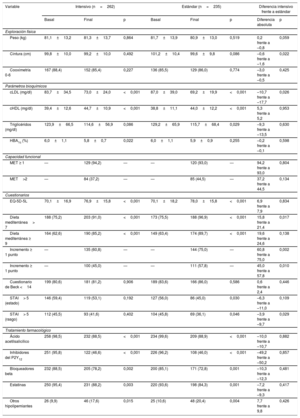
Después de un seguimiento medio de 11,8±2,9 meses, ambos PRC mejoraron la adherencia a la mayoría de los estándares de prevención secundaria predefinidos (tabla 2). Respecto a la actividad física, al final del estudio, 129 pacientes (94,2%) del grupo de intensivo y 120 (93,0%) del grupo estándar mejoraron al menos 1 MET en su ergometría (p=0,80). En cuanto a los demás parámetros (dieta, abstinencia tabáquica, peso y perímetro abdominal, calidad de vida, depresión y ansiedad, etc.), tampoco se observaron diferencias significativas entre los grupos. Los cambios en la medicación durante el estudio ocurrieron de manera similar en ambos grupos. Al final del seguimiento, el 39,3% de los pacientes del grupo intensivo y el 38,7% de los del grupo estándar estaban tomando 4 grupos de medicamentos cardiacos (respectivamente, el 49,2 y el 50,2% de los pacientes suspendieron los inhibidores del P2Y12 al final del estudio).
Evolución de los diferentes parámetros evaluados en el estudio MxM, en función del grupo asignado
| Variable | Intensivo (n=262) | Estándar (n=235) | Diferencia intensivo frente a estándar | |||||
|---|---|---|---|---|---|---|---|---|
| Basal | Final | p | Basal | Final | p | Diferencia absoluta | p | |
| Exploración física | ||||||||
| Peso (kg) | 81,1±13,2 | 81,3±13,7 | 0,864 | 81,7±13,9 | 80,9±13,0 | 0,519 | 0,2 frente a –0,8 | 0,059 |
| Cintura (cm) | 99,8±10,0 | 99,2±10,0 | 0,492 | 101,2±10,4 | 99,6±9,8 | 0,086 | –0,6 frente a –1,6 | 0,022 |
| Cooximetría 0-6 | 167 (88,4) | 152 (85,4) | 0,227 | 136 (85,5) | 129 (86,0) | 0,774 | –3,0 frente a –0,5 | 0,425 |
| Parámetros bioquímicos | ||||||||
| cLDL (mg/dl) | 83,7±34,5 | 73,0±24,0 | <0,001 | 87,0±39,0 | 69,2±19,9 | <0,001 | –10,7 frente a –17,7 | 0,026 |
| cHDL (mg/dl) | 39,4±12,6 | 44,7±10,9 | <0,001 | 38,8±11,1 | 44,0±12,2 | <0,001 | 5,3 frente a 5,2 | 0,953 |
| Triglicéridos (mg/dl) | 123,9±66,5 | 114,6±56,9 | 0,086 | 129,2±65,9 | 115,7±68,4 | 0,029 | –9,3 frente a –13,5 | 0,630 |
| HBA1c (%) | 6,0±1,1 | 5,8±0,7 | 0,022 | 6,0±1,1 | 5,9±0,9 | 0,255 | –0,2 frente a –0,1 | 0,598 |
| Capacidad funcional | ||||||||
| MET ≥ 1 | — | 129 (94,2) | — | — | 120 (93,0) | — | 94,2 frente a 93,0 | 0,804 |
| MET>2 | — | 84 (37,2) | — | — | 85 (44,5) | — | 37,2 frente a 44,5 | 0,134 |
| Cuestionarios | ||||||||
| EQ-5D-5L | 70,1±16,9 | 76,9±15,8 | <0,001 | 70,1±18,2 | 78,0±15,8 | <0,001 | 6,9 frente a 7,9 | 0,834 |
| Dieta mediterránea> 7 | 188 (75,2) | 203 (91,0) | <0,001 | 173 (75,5) | 188 (96,9) | <0,001 | 15,8 frente a 21,4 | 0,017 |
| Dieta mediterránea ≥ 9 | 164 (62,6) | 190 (85,2) | <0,001 | 149 (63,4) | 174 (89,7) | <0,001 | 19,6 frente a 24,6 | 0,138 |
| Incremento ≥ 1 punto | — | 135 (60,8) | — | — | 144 (75,0) | — | 60,8 frente a 75,0 | 0,002 |
| Incremento ≥ 1 punto | — | 100 (45,0) | — | — | 111 (57,8) | — | 45,0 frente a 57,8 | 0,010 |
| Cuestionario de Beck <14 | 199 (80,6) | 181 (81,2) | 0,906 | 189 (83,6) | 166 (86,0) | 0,586 | 0,6 frente a 2,4 | 0,446 |
| STAI> 5 (estado) | 146 (59,4) | 119 (53,1) | 0,192 | 127 (56,0) | 86 (45,0) | 0,030 | –6,3 frente a –11,0 | 0,109 |
| STAI> 5 (rasgo) | 112 (45,5) | 93 (41,6) | 0,402 | 104 (45,8) | 69 (36,1) | 0,046 | –3,9 frente a –9,7 | 0,029 |
| Tratamiento farmacológico | ||||||||
| Ácido acetilsalicílico | 258 (98,5) | 232 (88,5) | <0,001 | 234 (99,6) | 209 (88,9) | <0,001 | –10,0 frente a –10,7 | 0,882 |
| Inhibidores del P2Y12 | 251 (95,8) | 122 (46,6) | <0,001 | 226 (96,2) | 108 (46,0) | <0,001 | –49,2 frente a –50,2 | 0,857 |
| Bloqueadores beta | 232 (88,5) | 205 (78,2) | 0,002 | 200 (85,1) | 171 (72,8) | 0,001 | –10,3 frente a –12,3 | 0,481 |
| Estatinas | 250 (95,4) | 231 (88,2) | 0,003 | 220 (93,6) | 198 (84,3) | 0,001 | –7,2 frente a –9,3 | 0,417 |
| Otros hipolipemiantes | 26 (9,9) | 46 (17,6) | 0,015 | 25 (10,6) | 48 (20,4) | 0,004 | 7,7 frente a 9,8 | 0,426 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; FEVI: fracción de eyección del ventrículo izquierdo; HBA1c: glucohemoglobina; MET: equivalentes metabólicos; MxM: Más por Menos.
Los valores expresan n (%) o media±desviación estándar.
La tabla 2 muestra con detalle las diversas variables del estudio analizadas en función del grupo de estudio.
Durante el seguimiento, 48 pacientes sufrieron un nuevo evento cardiovascular (9,7%), el 9,9% del grupo intensivo y el 9,4% del grupo estándar (p=0,879). La muerte cardiovascular y la muerte por cualquier causa ocurrieron en el 0,6 y el 1,0% de los pacientes, sin diferencias significativas entre los grupos. La incorporación laboral ocurrió de manera similar en ambos grupos (tabla 3).
Eventos durante el seguimiento y retorno a la activad laboral
| Total (n=497) | Intensivo (n=262) | Estándar (n=235) | p | |
|---|---|---|---|---|
| Seguimiento (meses) | 11,8±2,9 | 11,6±2,9 | 12,0±2,8 | 0,140 |
| Retorno al trabajo (días) | 162,3±125,6 | 167,8±144,5 | 156,2±101,0 | 0,514 |
| Cualquier evento cardiovascular, n (%) | 48 (9,7) | 26 (9,9) | 22 (9,4) | 0,879 |
| Muerte cardiovascular, n (%) | 3 (0,6) | 2 (0,8) | 1 (0,4) | 0,541 |
| Muerte de cualquier causa, n (%) | 5 (1,0) | 3 (1,1) | 2 (0,9) | 0,551 |
Los valores expresan n (%) o media±desviación estándar.
Este estudio es el primer trabajo aleatorizado que, incluyendo un número relevante de pacientes, analiza la factibilidad y los resultados multinivel de un PRC corto en comparación con un protocolo estándar.
Los beneficios de los PRC en prevención secundaria de cardiopatía isquémica, modificando el control de los factores de riesgo cardiovascular y promoviendo cambios saludables en el estilo de vida, se han demostrado en múltiples estudios y son indiscutibles2,11,12.
Sin embargo, los protocolos actuales de rehabilitación deben mejorar y actualizarse en función de la población a la que atienden. Deberían ser más coste-efectivos y más centrados en el paciente y proporcionar una prevención secundaria más integral24.
En este contexto, pocos estudios han evaluado la duración óptima de estos programas, que es uno de sus parámetros clave. Actualmente los protocolos de estos programas varían su duración de 8 a 12 semanas, pero en verdad se basan más en el hábito que en un alto nivel de evidencia10,25,26. Como resultado, no está claro cuál es el mejor modelo para los PRC actuales11,12,27.
El presente estudio muestra que, en general, los PCR mejoran la capacidad funcional, la calidad de vida y la adherencia a la dieta mediterránea, reducen efectivamente las cifras de cLDL y se asocian con bajas tasas de eventos cardiovasculares y muerte, en concordancia con la mayor parte de los estudios sobre rehabilitación cardiaca previamente publicados2,5,6,11,15. Sin embargo, los datos presentados, que incluyen a casi 500 pacientes con un SCA previo, señalan unos resultados favorables y similares de un protocolo abreviado intensivo, en comparación con la práctica clínica habitual (PRC estándar). Posiblemente, el uso de sesiones de recuerdo una vez terminado el grueso del PRC intensivo expliquen en parte sus resultados favorables, además de permitir un seguimiento más estrecho de los pacientes.
Esto es importante, ya que el pequeño número de estudios previos que han analizado el impacto de la duración del programa en los parámetros de eficacia ha incluido un menor número de pacientes, lo cual dificulta las comparaciones realistas de muchos parámetros relevantes10,28.
En este estudio, la media de edad de los participantes fue 58 años, el 87% eran varones y el 49%, trabajadores activos. Esto está en línea también con estudios previos que han demostrado que muchos de los pacientes que se someten a PRC son relativamente jóvenes, muchos de ellos con obligaciones laborales29,30.
Así pues, considerando que muchos pacientes que participan en los PRC tienen un periodo limitado de baja por enfermedad laboral, lo que puede limitar el cumplimiento de los programas, un protocolo corto e intensivo podría beneficiar a muchos pacientes.
En nuestro estudio, a pesar de que el peso corporal y el perímetro abdominal se mantuvieron estables, algo ya descrito previamente10,28, no solo los valores de cLDL mejoraron significativamente en ambos programas, sino también los de cHDL y triglicéridos. No obstante, considerando tanto los datos publicados en el mundo8,31 como los obtenidos en la cohorte de este estudio, es evidente que se necesitan más esfuerzos para promover la pérdida de peso corporal de los pacientes con sobrepeso y mejorar el control lipídico8,31.
Respecto a la actividad física, al final del estudio, la gran mayoría de los pacientes (≥ 93%) mejoraron en al menos 1 MET en la ergometría final, sin diferencias significativas entre los grupos. Del mismo modo, estudios previos también han demostrado que la rehabilitación mejora la capacidad funcional10,27,28,32. De manera similar, actualmente se está investigando si el entrenamiento en intervalos de alta intensidad puede mejorar la aptitud cardiorrespiratoria de los pacientes sometidos a PCR en comparación con el entrenamiento continuo de intensidad moderada33,34.
En la esfera nutricional, la promoción de la dieta mediterránea se debe considerar como un objetivo para la prevención secundaria9, más si se tiene en cuenta los datos del estudio PREDIMED, que demostraron los beneficios de la dieta mediterránea en los principales eventos cardiovasculares35. En nuestro estudio, ambos grupos aumentaron significativamente la adherencia a la dieta mediterránea, aunque en el grupo estándar la adherencia fue superior.
En relación con el tabaco, muchos estudios han mostrado una importante prevalencia de tabaquismo persistente tras un infarto, que alcanza el 55% en el EUROASPIRE V8,10. Nuestros pacientes tuvieron una tasa más alta de abstinencia de tabaco que en estudios previos independientemente del grupo asignado. Esto es muy relevante, ya que los beneficios de muchos tratamientos podrían reducirse o incluso quedar suprimidos en los fumadores persistentes13,14.
En otros campos, entre los que destaca la calidad de vida relacionada con la salud, varios estudios han apuntado también un efecto beneficioso de los PRC5,10,32,36. Los datos de este estudio siguen en esa línea y muestran que podría ser independiente de la duración del PRC.
La depresión y la ansiedad son comunes en pacientes con enfermedad cardiovascular, y esto probablemente se relacione con un peor pronóstico. Por ello, es recomendable investigar la presencia de depresión y ansiedad y su gravedad en esta población37. Aunque nuestro estudio no mostró ningún cambio significativo en el cuestionario de Beck y solo mejoras significativas en la escala STAI en la PRC estándar y una tendencia en el grupo intensivo, diferentes estudios han demostrado que los PCR pueden mejorar los aspectos psicológicos10,38.
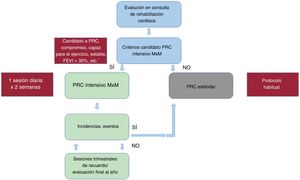
Para terminar, en cuanto al pronóstico, algunos autores han demostrado que, para reducir la mortalidad, se necesita un mínimo de 25 a 36 sesiones de rehabilitación cardiaca o un mínimo de 36 sesiones de rehabilitación cardiaca para reducir las intervenciones coronarias percutáneas12,39,40, pero otros autores han encontrado beneficios independientemente de la duración del PRC41. Nuestro estudio apunta a que un protocolo intensivo podría presentar una evolución similar al estándar, teniendo en cuenta la mencionada falta de potencia estadística para detectar diferencias en eventos cardiovasculares. En la figura 2 se propone cómo podría ser el flujo de pacientes que, tras la experiencia análoga de Más por Menos (MxM), podrían seguir en una sección de rehabilitación cardiaca.
Varias limitaciones hacen que los resultados del estudio se deban considerar con cautela, principalmente como generadores de hipótesis. Por un lado, el primer año después de un evento cardiovascular agudo es un periodo receptivo para los pacientes, que posiblemente estén dispuestos a cambiar su estilo de vida para evitar un nuevo evento. El EUROASPIRE V mostró que, a medida que pasa el tiempo, los pacientes pierden el cumplimiento, por lo que sería óptimo realizar una nueva evaluación 2-3 años después del evento inicial. Por otro lado, el pequeño tamaño muestral, pese a analizar a casi 500 pacientes, razonablemente bien equilibrados en su perfil clínico, podría ser insuficiente para detectar diferencias existentes entre los grupos, sobre todo en cuanto a eventos poco frecuentes o a cambios de tratamiento, lo que hace que las comparaciones múltiples sean informativas, pero se deban considerar con cautela. El hecho de que sean pacientes especialmente seleccionados puede hacer que sean enfermos muy motivados para cumplir los tratamientos y no ser extrapolables a una población que ha sufrido un SCA en general.
No obstante, los resultados obtenidos en este estudio muestran la factibilidad en nuestro medio de los PRC intensivos y apuntan a unos resultados preliminares favorables que deberán comprobarse en estudios mayores con potencia estadística adecuada, sobre todo en cuanto a variables clínicas duras.
Recientemente en nuestro medio, Araújo et al. han observado una asociación inversa entre los indicadores de calidad, incluidos los PRC, de la Asociación de Cuidados Cardiovasculares Agudos de la Sociedad Europea de Cardiología para infarto y mortalidad bruta a 30 días en ambos sexos42. Por lo tanto, la implementación de los PRC se debería mejorar también en nuestro entorno. Así, a pesar de las limitaciones previas, este estudio proporciona datos que apoyarían la implementación de programas intensivos para pacientes que, debido a su estado clínico, personal, familiar, social o profesional, no pueden asistir a programas de larga duración. Además, estos programas pueden mejorar los estándares de calidad en los centros que no son capaces de atender a un mayor número de pacientes debido a los recursos limitados y pueden representar una alternativa rentable al PRC estándar.
CONCLUSIONESLos PRC, intensivos o estándar, son efectivos para lograr la adherencia a las medidas de prevención secundaria al año. Ambos mejoraron la abstinencia del tabaco, el cumplimiento de la dieta mediterránea, la capacidad funcional, la calidad de vida y el control del cLDL. Por lo tanto, los PRC intensivos podrían ser una alternativa para algunos pacientes y centros seleccionados.
FINANCIACIÓNBeca no condicionada Menarini.
CONFLICTO DE INTERESESNinguno en relación con el presente manuscrito.