La asistencia de los testigos es decisiva para mejorar los resultados de la parada cardiaca extrahospitalaria. Pese al número creciente de métodos de formación en soporte vital básico (SVB), la fórmula más efectiva no está definida. Esta revisión sistemática pretende describir los posibles métodos de entrenamiento en SVB para población general adulta y analizar su eficacia aspirando a identificar un patrón de referencia.
MétodosSe revisó la base de datos MEDLINE (de enero de 2006 a julio de 2018) empleando criterios de inclusión y exclusión predefinidos y considerando todos los estudios que evaluaron métodos prácticos de formación en SVB. Dos revisores extrajeron los datos de manera independiente y evaluaron la calidad de los estudios mediante la escala MERSQI (Medical Education Research Study Quality Instrument).
ResultadosSe incluyeron 27 de los 1.263 estudios identificados. Los ensayos aleatorizados y controlados eran minoría, con una calidad media de 13 sobre 18 y un considerable acuerdo interobservadores. La heterogeneidad de los contenidos y los instrumentos de formación y evaluación limitan la comparabilidad. Los métodos guiados por instructor, incluyendo práctica y apoyados por dispositivos de retroalimentación, parecen haber obtenido los mejores resultados y el reentrenamiento facilitó la retención. La formación mejoró además aspectos actitudinales.
ConclusionesAunque los datos no son lo bastante coincidentes para establecer el método óptimo, hubo una aparente ventaja de los guiados por instructor, con práctica y apoyados por retroalimentación, así como del reentrenamiento. Futuros estudios deberían perseguir criterios de calidad estandarizados e instrumentos de evaluación validados para garantizar la coherencia y la comparabilidad.
Palabras clave
Vídeo del artículo

El soporte vital básico (SVB) dado por los testigos es un factor crucial bien conocido para mejorar el pronóstico de la parada cardiaca extrahospitalaria1. El papel reconocido de la educación sanitaria para superar los obstáculos sicológicos y de conocimiento a este respecto ha situado la formación en SVB de personas legas en una posición prioritaria en las guías de práctica clínica2,3. En las últimas décadas, el creciente interés en este campo se ha visto reflejado en un número creciente de estudios que presentan diferentes enfoques para la formación en SVB dirigida a los ciudadanos, y describen una amplia variedad de contenidos, formatos y herramientas de enseñanza. No obstante, esta gran cantidad de información surgida no ha servido para definir la estrategia de formación óptima.
La situación ideal sería la de formar al mayor número de personas posible de manera efectiva, en el menor tiempo y con el menor uso de recursos posible. Sin embargo, los mismos objetivos de formación pueden alcanzarse o no con diferentes métodos y con diferentes niveles de inversión en tiempo y recursos. No obstante, no hay un consenso claro sobre los contenidos mínimos y los instrumentos que deben incluirse, la duración óptima de la formación o cómo debe medirse la eficacia de la intervención. Esta carencia de unas normas de calidad uniformes ha hecho difícil recomendar un enfoque concreto para la formación de los ciudadanos en SVB. Una revisión de la situación actual de los diferentes métodos de formación descritos y una valoración de sus resultados podría ser un primer paso esencial para definir la fórmula más eficaz. Por tanto, el objetivo de esta revisión sistemática es describir las diferentes metodologías de formación en SVB presentadas para personas legas y analizar su eficacia respecto a la adquisición y retención de habilidades prácticas, y la identificación de los aspectos formativos clave o, de ser posible, un patrón de referencia.
MÉTODOSSe llevó a cabo una búsqueda exhaustiva en la literatura científica en MEDLINE (PubMed), con una combinación de términos MeSH y palabras de texto libre (). La búsqueda bibliográfica inicial se realizó en enero de 2018 y se actualizó hasta julio. En esta revisión sistemática se siguieron las recomendaciones PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)4.
La pregunta planteada, en forma de PICO (Población, Intervención, Comparación, Parámetros de valoración [Outcomes])5, fue la siguiente: «Para personas legas adultas (P), ¿cuál es el mejor método de formación en SVB (I) en comparación con la ausencia de formación u otros métodos diferentes (C) por lo que respecta a la adquisición o retención de capacidades prácticas (O)?».
Criterios de inclusión y exclusiónParticipantes: se incluyeron estudios en individuos adultos (edad> 18 años) sin formación sanitaria, obligación de asistencia ni formación reciente en SVB (en el último año). Si los datos relativos a la última formación diferían entre los participantes, solo se tuvo en cuenta los estudios en que al menos el 10% de la muestra hubiera recibido formación en SVB en el año anterior. Los estudios que no presentaban información sobre la formación previa se consideraron no incluibles.
Intervención: se consideraron todos los métodos de formación en SVB que abordaban los pasos de la cadena de supervivencia, la reanimación cardiopulmonar (RCP) y el uso de un desfibrilador (DEA), siempre que su objetivo principal fuera identificar la eficacia de 1 o varias intervenciones de enseñanza.
Comparación: la intervención se comparó con la ausencia de formación o con otros métodos diferentes de formación en SVB.
Resultados: los principales resultados evaluados fueron: a) resultados de habilidades en SVB, y b) retención de dichas habilidades, medidas como mínimo en una ocasión mediante una prueba práctica con una medición objetiva de la calidad. Los objetivos secundarios fueron los aspectos actitudinales, como la sensación de comodidad con la formación y la disposición a compartir el conocimiento y utilizar las habilidades aprendidas.
Tipos de estudios: se incluyeron artículos originales publicados en inglés o en español, que se atuvieran a guías de reanimación internacionales publicadas a partir de 2005. No se exigió un tamaño muestral mínimo.
Criterios de exclusión: se excluyeron los estudios realizados cuyos participantes fueran profesionales sanitarios o primeros respondedores con obligación de asistencia, estudiantes a partir de segundo curso de titulaciones relacionadas con la asistencia sanitaria (Medicina, Odontología, Enfermería o Farmacia), escolares y poblaciones con unas características peculiares que impidieran extrapolar las conclusiones a la población general (como los individuos con alguna dificultad sicológica o física). Se excluyeron los estudios sobre soporte vital avanzado o sobre SVB pediátrico, así como los que no aportaban información suficiente sobre la intervención. Se excluyeron asimismo los estudios en los que no había una evaluación práctica y objetiva de las capacidades tras la formación, los centrados en el análisis del efecto de factores relacionados con el reanimador, la víctima o la situación sobre los resultados del SVB, y aquellos en los que los efectos no podían atribuirse a la intervención. También se excluyeron los artículos de comentarios y opiniones, los resúmenes y los estudios realizados en animales, así como los que se llevaron a cabo en países no desarrollados.
Selección de los estudios y extracción de los datosSe llevó a cabo una primera selección basada en los títulos y los resúmenes, y 2 evaluadores (E.R-R. y V.G-S.) examinaron los artículos completos de manera independiente. En caso de discrepancia y que no se llegara a un consenso tras un debate, se consultó a un tercer evaluador (C.A-G.) para llegar a una decisión. Se realizó también una búsqueda en la lista de bibliografía de los artículos identificados. Realizaron la extracción de los datos2 evaluadores de manera independiente y basándose en los requisitos mínimos recomendados en los Criterios de inclusión y exclusión6 y se llevó a cabo una verificación cruzada. En 6 ocasiones se contactó con los correspondientes autores debido a la falta de datos o datos poco claros.
Evaluación de la calidadLos 2 evaluadores (E.R-R. y V.G-S.) evaluaron la calidad de manera independiente a través del Medical Education Research Study Quality Instrument (MERSQI)7, una escala numérica que va de 5 a 18 para valorar los estudios de investigación sobre educación sanitaria, que se ha utilizado anteriormente en este campo8. Se utilizó el estadígrafo kappa de Cohen para medir la fiabilidad interevaluadores y el nivel de coincidencia se expresó según la interpretación de Landis y Koch9.
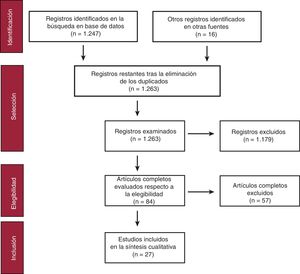
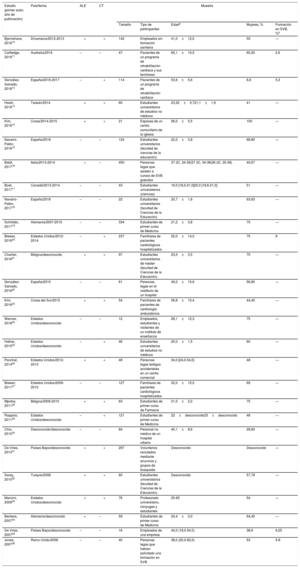
RESULTADOSTipos de estudios y características de los participantesEn la búsqueda inicial se identificaron 1.247 resúmenes, y en el examen de las listas de bibliografía se encontraron otros 16 estudios (figura 1). Finalmente se incluyeron 27 estudios, cuyas características se detallan en la tabla 1. De ellos, 10 eran ensayos controlados con aleatorización de individuos y el tamaño muestral fue de entre 12 y 450 participantes. Hubo una participación notable de estudiantes universitarios (n=11), en especial de primer curso de titulaciones relacionadas con la asistencia sanitaria y de ciencias de la educación, y una presencia menor de pacientes con un trastorno cardiaco o sus familiares (n=5). En general, los participantes eran jóvenes y alrededor del 60% eran mujeres.
Tipos de estudios y participantes
| Estudio (primer autor, año de publicación) | País/fecha | ALE | CT | Muestra | ||||
|---|---|---|---|---|---|---|---|---|
| Tamaño | Tipo de participantes | Edada | Mujeres, % | Formación en SVB, %b | ||||
| Bjørnshave, 201810 | Dinamarca/2012-2013 | + | + | 142 | Empleados sin formación sanitaria | 41,0±12,0 | 50 | — |
| Cartledge, 201811 | Australia/2016 | – | – | 47 | Pacientes de un programa de rehabilitación cardiaca y sus familiares | 65,1±10,5 | 60,20 | 2,6 |
| González-Salvado, 201812 | España/2016-2017 | – | + | 114 | Pacientes de un programa de rehabilitación cardiaca | 53,6±5,6 | 8,8 | 5,3 |
| Hsieh, 201813 | Taiwán/2014 | + | + | 60 | Estudiantes universitarios de estudios no médicos | 23,52±5,721,1±1,9 | 41 | — |
| Kim, 201814 | Corea/2014-2015 | + | + | 21 | Esposas de un centro comunitario de la iglesia | 56,0±5,5 | 100 | — |
| Navarro-Patón, 201815 | España/2016 | – | – | 124 | Estudiantes universitarios (facultad de ciencias de la educación) | 22,2±3,8 | 68,80 | — |
| Baldi, 201716 | Italia/2013-2014 | + | – | 450 | Personas legas que asisten a cursos de SVB gratuitos | 37 (IC, 34-39)37 (IC, 34-38)36 (IC, 35-38) | 40,67 | — |
| Boet, 201717 | Canadá/2013-2014 | – | – | 43 | Estudiantes universitarios (ciencias) | 19,5 [18,0-21,0]20,0 [18,8-21,0] | 51 | — |
| Navarro-Patón, 201718 | España/2016 | – | – | 22 | Estudiantes universitarios (facultad de Ciencias de la Educación) | 20,7±1,6 | 63,63 | — |
| Schröder, 201719 | Alemania/2007-2010 | – | – | 334 | Estudiantes de primer curso de Medicina | 21,2±3,8 | 70 | — |
| Blewer, 201620 | Estados Unidos/2012-2014 | – | + | 237 | Familiares de pacientes cardiológicos hospitalizados | 52,0±14,0 | 75 | 9 |
| Charlier, 201621 | Bélgica/desconocido | + | + | 97 | Estudiantes universitarios de máster (facultad de Ciencias de la Educación) | 23,5±3,5 | 70 | — |
| González-Salvado, 201622 | España/2015 | – | – | 81 | Personas legas en el vestíbulo de un hospital | 49,2±15,6 | 56,80 | — |
| Kim, 201623 | Corea del Sur/2015 | + | + | 54 | Familiares de pacientes de cardiología ambulatorios | 56,8±10,4 | 44,40 | — |
| Wanner, 201624 | Estados Unidos/desconocido | – | – | 12 | Empleados, estudiantes y visitantes de un instituto de enseñanza | 28,1±12,3 | 75 | — |
| Hafner, 201525 | Estados Unidos/desconocido | – | + | 46 | Estudiantes universitarios de estudios no médicos | 20,0±1,5 | 60 | — |
| Panchal, 201426 | Estados Unidos/2012-2013 | + | + | 48 | Personas legas testigos accidentales en un centro comercial | 34,0 [24,0-54,0] | 48 | — |
| Blewer, 201127 | Estados Unidos/2009-2010 | – | – | 127 | Familiares de pacientes cardiológicos hospitalizados | 52,0±15,0 | 69 | — |
| Mpotos, 201128 | Bélgica/2009-2010 | + | + | 63 | Estudiantes de primer curso de Farmacia | 21,0±2,0 | 75 | — |
| Roppolo, 201129 | Estados Unidos/desconocido | – | + | 121 | Estudiantes de primer curso de Medicina | 22±desconocido23±desconocido | 48 | — |
| Choi, 201030 | Desconocido/desconocido | – | – | 84 | Personal no médico de un hospital urbano | 40,1±8,6 | 28,60 | — |
| De Vries, 201031 | Países Bajos/desconocido | + | + | 297 | Voluntarios reclutados mediante anuncios y grupos de búsqueda | Desconocido | Desconocido | — |
| Saraç, 201032 | Turquía/2008 | + | + | 60 | Estudiantes universitarios (facultad de Ciencias de la Educación) | Desconocido | 57,78 | — |
| Mancini, 200933 | Estados Unidos/desconocido | + | + | 76 | Profesorado universitario, cónyuges y estudiantes | 25-65 | 54 | — |
| Beckers, 200734 | Alemania/desconocido | + | – | 59 | Estudiantes de primer curso de Medicina | 20,4±3,0 | 64,40 | — |
| De Vries, 200735 | Países Bajos/desconocido | – | – | 16 | Empleados de una empresa | 44,0 (18,0-54,0) | 38,9 | 6,25 |
| Jones, 200736 | Reino Unido/2006 | – | – | 40 | Personas legas que habían solicitado una formación en SVB | 38,0 (20,0-62,0) | 53 | 5-8 |
ALE: con aleatorización de individuos (1:1); CT: compresión torácica; IC: intervalo de confianza; SVB: soporte vital básico.
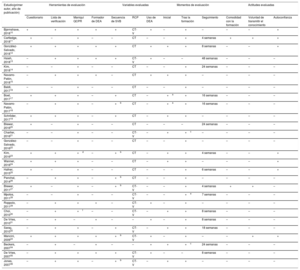
Tal como se muestra en la tabla 2, 5 estudios seguían las indicaciones de las guías de reanimación más recientes de 2015, 12 seguían las recomendaciones de 2010 y 10 se atenían a lo establecido en las guías de 2005. La mayor parte de los estudios incluían la formación en habilidades en SVB (n=23) (y consideraban como mínimo la evaluación de la víctima y la solicitud de ayuda) y RCP (n=26), incluidas compresiones torácicas (CT) y ventilaciones en más de la mitad de los estudios (n=15). En cambio, el uso de un DEA se enseñó en menos de la mitad de los estudios (n=13). La formación guiada por un instructor fue la más frecuente, utilizada sola, en combinación o en comparación con las fórmulas de autoaprendizaje como los kits de autoformación con vídeo o las herramientas virtuales (n=19). Predominaron los métodos de larga duración (90-300min, n=13), seguidos de los de duración intermedia (40-60min, n=7), los breves (15-20min, n=5) y los muy breves (≤ 10min, n=5), y solo en 2 estudios se contempló el reentrenamiento. La mayoría de los estudios incluían práctica de habilidades (n=25) y se utilizaron dispositivos de retroalimentación (feedback) para guiar la RCP durante la formación en casi una tercera parte de los casos (n=9/26).
Metodologías de formación
| Estudio (primer autor, año de publicación) | Guía | SVB | RCP | Uso de DEA | Método de formación(promedio de duración en minutos) | Práctica directa | Dispositivos de feedbacka | Cociente instructor:alumnos | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Bjørnshave, 201810 | ERC 2010 | + | CT-V | + | 4 estadios (demostración, deconstrucción, formulación, realización): instructor, maniquí, formador de DEA(240) | 2 estadios (deconstrucción, realización): instructor, maniquí, formador de DEA(233) | + | – | – | 1:6 | |||||||
| Cartledge, 201811 | ERC 2015 | + | CT-V | + | Formación dirigida por instructor con vídeo y kit de formación en RCP (maniquí con retroalimentación, formador de DEA, tarjeta de SVB)(35) | + | + | Desconocido | |||||||||
| González-Salvado, 201812 | ERC 2015 | + | CT | + | Estándar: entrenamiento dirigido por instructor (maniquí, formador de DEA), sin reentrenamiento(20) | Formación dirigida por instructor (maniquí, formador de DEA)(20) | – | + | – | 1:10 | 1:10 | ||||||
| Reentrenamiento: 24 sesiones de recuerdo de RCP en 2 meses (maniquí)(30) | 1:6 (reentrenamiento) | ||||||||||||||||
| Hsieh, 201813 | ILCOR 2010 | + | CT-V | + | Formación dirigida por instructor (vídeo, maniquí con retroalimentación, formador de DEA) seguido de reentrenamiento similar (240) | + | + | 1:6 | |||||||||
| Reentrenamiento cada 3 meses(83) | Reentrenamiento cada 6 meses(83) | Reentrenamiento cada 12 meses(83) | |||||||||||||||
| Kim, 201814 | AHA 2010 | + | CT | + | Vídeo de SVB estándar, práctica guiada por instructor en maniquí y explicación(60) | Vídeo de SVB asistido por teléfono, simulación y explicación dirigida por instructor(60) | + | – | Desconocido | ||||||||
| Navarro-Patón, 201815 | ERC 2015 | – | CT | + | Formación dirigida por instructor(46) | Autoaprendizaje con vídeo solamente(10) | Instructor y dispositivos con feedback(8) | + | – | – | + | 1:10 curso,1:2 práctica | |||||
| Baldi, 201716 | ILCOR 2010 | + | CT-V | + | Formación dirigida por instructor(300) | Instructor y feedback, breve(300) | Instructor y feedback, larga(300) | + | – | + | + | 1:5 | |||||
| Boet, 201717 | AHA 2010 | + | CT-V | + | Aprendizaje de perfeccionamiento: formación y práctica dirigida por instructor en maniquí hasta llegar a dominarlo, con feedback continuo del instructor(108) | Basado en tiempo: formación y práctica dirigida por instructor en maniquí durante un plazo determinado, con feedback del instructor al final(95) | + | – | 1:3,5-4 | 1:4-5 | |||||||
| Navarro-Patón, 201718 | ERC 2015 | + | CT | – | Simulación asistida por operador telefónico del servicio de emergencias, formación y práctica en maniquí dirigidas por instructor(90) | + | – | 1:6 | |||||||||
| Schröder, 201719 | ERC 2010 | + | CT-V | – | Formación dirigida por instructor(240) | + | – | Desconocido | |||||||||
| Blewer, 201620 | AHA 2010 | + | CT | – | Autoaprendizaje con vídeo solamente(22)b | Kit de autoformación (vídeo, maniquí)(22)b | – | + | – | NP | |||||||
| Charlier, 201621 | ERC 2010 | + | CT-V | – | Modelo de rompecabezas: dirigido por instructor y aprendizaje por compañeros, maniquí(54) | Dirigido por instructor, maniquí(54) | + | – | Desconocido | ||||||||
| González-Salvado, 201622 | ERC 2015 | – | CT | – | Formación muy breve dirigida por instructor, maniquí con retroalimentación visual en tiempo real(5) | + | + | 1:1 | |||||||||
| Kim, 201623 | AHA 2010 | + | CT | – | Educación sanitaria centrada en el paciente: formación dirigida por el instructor con vídeo, maniquí y feedback en tiempo real + recordatorio mediante llamada telefónica a las 2 semanas(40) | Kit de autoformación (vídeo, maniquí)(40) | + | + | – | Desconocido | |||||||
| Wanner, 201624 | AHA 2010 | – | CT | – | Autoaprendizaje (vídeo, maniquí hecho en casa)(6)b | + | – | NP | |||||||||
| Hafner, 201525 | AHA 2010 | + | CTc | Desconocido | Formación dirigida por instructor, vídeo y maniquí(150) | Formación dirigida por instructor, vídeo, maniquí y metrónomo musical (canción)(150) | + | – | + | Desconocido | |||||||
| Panchal, 201426 | AHA 2010 | +c | CT | – | Autoaprendizaje con vídeo ultrabreve(1)b | – | – | NP | |||||||||
| Blewer, 201127 | AHA 2005 | + | CT-V | – | Kit de autoformación (vídeo, maniquí)(45) | + | – | NP | |||||||||
| Mpotos, 201128 | ERC 2005 | + | CT-V | – | Charla de introducción, formación dirigida por instructor, maniquí(180) | Charla de introducción, kit de autoaprendizaje (vídeo, maniquí con feedback)(sin límite temporal)d | + | – | + | 1:6 | NP | ||||||
| Roppolo, 201129 | ERC 2005 | + | CT-V | + | Formación en línea, maniquí con feedback(120) | Formación en línea, kit de autoaprendizaje (vídeo, maniquí)(135) | Instructor, vídeo, maniquí(270) | + | + | – | – | NP | NP | 1:6 | |||
| Choi, 201030 | AHA 2005 | + | CT-V | – | Kit de autoaprendizaje (vídeo, maniquí)(22d) | + | – | NP | |||||||||
| De Vries, 201031 | ERC 2005 | + | CT | + | DEA con vídeo solamente(2,5) | DEA con vídeo y práctica con maniquí(4,5) | DEA con vídeo y práctica en contexto clínico(9) | Formación en DEA dirigida por un instructor(90) | – | + | + | + | – | NP | NP | NP | 1:6 |
| Saraç, 201032 | ERC 2005 | + | CT-V | – | Formación tradicional dirigida por instructor, maniquí(120) | Formación por un instructor, basada en casos, maniquí(120) | Autoaprendizaje a través de internet, práctica con un maniquí(acceso libre) | + | – | 1:15 | 1:15 | NP | |||||
| Mancini, 200933 | AHA 2005 | + | CT-V | + | Formación dirigida por instructor, folleto, vídeo, maniquí(22)c | Kit de autoaprendizaje (vídeo, maniquí con feedback)(45) | + | – | + | 1:6 | NP | ||||||
| Beckers, 200734 | ILCOR 2005 | – | – | + | Instructor, formador en DEA(15) | – | – | Desconocido | |||||||||
| De Vries, 200735 | ILCOR 2005 | + | CT-V | + | Autoaprendizaje con aplicación por internet(189) | – | – | NP | |||||||||
| Jones, 200736 | ERC 2005 | + | CT-V | – | Dirigido por instructor, maniquí(30) | Kit de autoaprendizaje (vídeo, maniquí)(30) | + | – | 1:6 | NP | |||||||
AHA: American Heart Association; CT: compresiones torácicas; CT-V: compresiones torácicas-ventilaciones; DEA: desfibrilador externo automático; ERC: European Resuscitation Council; ILCOR: International Liaison Committee on Resuscitation; NP: no procede; RCP: reanimación cardiopulmonar; SVB: soporte vital básico.
En la tabla 3 se resumen los diferentes momentos, instrumentos y variables de evaluación utilizados para determinar la eficacia de las intervenciones de formación. Casi la mitad de los estudios evaluaron la realización correcta de la secuencia de SVB (n=12). Todos los estudios en los que se enseñó la RCP evaluaron dicha habilidad (25/25) teniendo en cuenta como mínimo las CT, mientras que la calidad de la ventilación solo se describió en 11 de los 15 estudios en los que se formó a los participantes tanto en CT como en ventilación. La herramienta de evaluación más frecuente para evaluar el abordaje utilizado ante una víctima fue una lista de verificación validada o elaborada por el propio estudio, que fue comprobada por los evaluadores que examinaban la actuación de los participantes (n=18). Los maniquíes con capacidad de registro de parámetros de calidad de RCP se utilizaron principalmente (n=21) para valorar la competencia en RCP, mientras que se utilizaron DEA de entrenamiento en una tercera parte de los estudios en que se evaluaron las capacidades de desfibrilación (n=9). El momento de evaluación fue muy diverso: la evaluación después de la formación (definida arbitrariamente como un periodo de hasta 2 semanas tras la formación) fue la más frecuente (n=24), mientras que la retención de habilidades prácticas (a partir de 2 semanas después de la formación inicial) se evaluó en alrededor del 50% de los estudios (n=14) tras una media de 14 semanas. Solo en 4 estudios se evaluaron las habilidades de los participantes basalmente, después de la formación y en el seguimiento.
Metodologías de evaluación
| Estudio(primer autor, año de publicación) | Herramientas de evaluación | Variables evaluadas | Momentos de evaluación | Actitudes evaluadas | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Cuestionario | Lista de verificación | Maniquí QCPR | Formador de DEA | Secuencia de SVB | RCP | Uso de DEA | Inicial | Tras la formación | Seguimiento | Comodidad con la formación | Voluntad de transmitir el conocimiento | Autoconfianza | |
| Bjørnshave, 201810 | + | + | + | + | + | CT-V | + | – | + | – | – | – | + |
| Cartledge, 201811 | + | – | + | – | – | CT | – | – | + | 4 semanas | + | + | + |
| González-Salvado, 201812 | + | + | + | + | + | CT | + | + | + | 8 semanas | – | – | + |
| Hsieh, 201813 | – | + | + | + | + | CT-V | + | – | – | 48 semanas | – | – | – |
| Kim, 201814 | – | – | + | – | – | CT | – | – | + | 24 semanas | – | – | – |
| Navarro-Patón, 201815 | – | + | + | + | – | CT | + | + | + | – | – | – | – |
| Baldi, 201716 | – | – | + | – | – | CT | – | – | + | – | – | – | – |
| Boet, 201717 | + | + | + | – | + | CT | – | +a | + | 16 semanas | – | – | – |
| Navarro-Patón, 201718 | – | + | + | – | +b | CT | – | +a | + | 16 semanas | – | – | – |
| Schröder, 201719 | + | + | + | – | + | CT | – | + | + | – | – | – | – |
| Blewer, 201620 | + | – | + | – | – | CT | – | – | – | 24 semanas | – | – | – |
| Charlier, 201621 | – | – | + | – | – | CT-V | – | + | +c | – | – | – | – |
| González-Salvado, 201622 | – | – | + | – | – | CT | – | – | + | – | – | – | – |
| Kim, 201623 | + | + | +d | – | +b | CT | – | + | + | 4 semanas | – | – | + |
| Wanner, 201624 | + | + | + | – | – | CT | – | + | + | – | – | – | + |
| Hafner, 201525 | + | – | + | – | – | CT | – | – | + | 6 semanas | – | – | + |
| Panchal, 201426 | – | + | + | – | +b | CT | – | – | + | – | – | – | – |
| Blewer, 201127 | + | – | + | – | +b | CT-V | – | – | + | 4 semanas | + | + | – |
| Mpotos, 201128 | – | – | + | – | – | CT-V | – | – | +e | 7 semanas | – | – | – |
| Roppolo, 201129 | – | + | + | + | – | CT-V | + | – | + | – | – | – | – |
| Choi, 201030 | – | + | +f | – | – | CT-V | – | + | + | 8 semanas | – | – | – |
| De Vries, 201031 | – | + | – | + | – | – | + | – | + | 8 semanas | – | – | – |
| Saraç, 201032 | – | + | + | – | + | CT-V | – | + | + | 18 semanas | – | – | – |
| Mancini, 200933 | + | + | + | + | +b | CT-V | + | – | + | – | – | + | + |
| Beckers, 200734 | – | + | – | + | – | – | + | + | +c | 24 semanas | – | – | – |
| De Vries, 200735 | – | + | + | + | + | CT-V | + | – | – | 8 semanas | – | – | – |
| Jones, 200736 | – | + | + | – | +b | CT-V | – | + | + | – | – | – | – |
Solo se realizó una evaluación del conocimiento teórico mediante un cuestionario. CT: compresión torácica; CT-V: compresión-ventilación; DEA: desfibrilador externo automático; RCP: reanimación cardiopulmonar; SVB: soporte vital básico.
Los principales resultados se detallan en la tabla 4. Además, se abordó el efecto de varios factores estratégicos de la formación en la adquisición y la retención de las habilidades:
Resultados
| Estudio (primer autor, año de publicación) | Resultados principales sobre capacidades | Resultados de actitud | |
|---|---|---|---|
| Inmediatamente después de la formación | Retención de capacidades | ||
| Bjørnshave, 201810 | Los participantes formados con la técnica en 2 etapas dirigida por un instructor alcanzaron unos porcentajes de superación de objetivos en habilidades en SVB no inferiores a las del grupo con la técnica de 4 etapas. No hubo diferencias en la calidad de las CT o las respiraciones por lo que respecta a la profundidad y la frecuencia | NP | Todos los participantes consideraron que la formación había mejorado sus capacidades, independientemente del grupo |
| Cartledge, 201811 | Solo el 56,6% de los participantes completaron la prueba de RCP. Después de la formación dirigida por un instructor y feedback, la media de frecuencia de las CT se mantuvo dentro de los objetivos de las guías y la profundidad de las CT estuvo mayoritariamente por debajo. Se alcanzó una posición correcta en el 84% de las ocasiones | NP | La mayoría de los participantes se sintieron cómodos con la formación. La confianza y la voluntad de utilizar las capacidades aumentaron (p <0,001) y el desasosiego psicológico se redujo (p <0,001). Más del 95% de los participantes compartirían el kit con otros |
| González-Salvado, 201812 | Las deficientes habilidades en SVB y desfibrilación iniciales mejoraron de manera significativa tras una breve instrucción dirigida por un formador. En términos generales, no hubo diferencias significativas entre los grupos excepto por la verificación de la respuesta, en la que el grupo estándar obtuvo mejores respuestas (p=0,028) | El reentrenamiento en RCP durante 2 meses produjo una mejor retención, que fue significativa al verificar la seguridad y solicitar un DEA (p=0,028). Los resultados fueron comparables por lo que respecta a alertar a los servicios de emergencias, iniciar RCP y aplicar una descarga de DEA efectiva. Hubo más pacientes del grupo de reentrenamiento en RCP que realizaron todos los pasos de la secuencia de SVB (p=0,024) y en el orden correcto (p <0,001) | La preparación autopercibida en la situación inicial fue igual de baja (≈15%), mejoró a más del 80% tras la formación y se redujo a los 2 meses (p <0,001). Esta disminución fue menor en el grupo con reentrenamiento de RCP, con una puntuación un 20% superior (p <0,001) |
| Hsieh, 201813 | NP | El reentrenamiento cada 3 meses produjo un porcentaje superior de superación de la prueba de capacidad de SVB (100%) en comparación con el reentrenamiento en 6 meses (78,9%) y 12 meses (19%) (p <0,001). Los grupos de 3 y 6 meses alcanzaron unas puntuaciones de CT mejores que las del grupo de reentrenamiento a los 12 meses, excepto por la posición de las manos y el retroceso torácico. El grupo de 3 meses obtuvo resultados significativamente mejores en los parámetros de frecuencia de CT y ventilación. No se observaron diferencias por lo que respecta al uso del DEA | NP |
| Kim, 201814 | La mediana del tiempo total sin flujo y el tiempo acumulado de interrupción de CT se redujeron significativamente en el grupo de formación en SVB asistida por teléfono en comparación con el grupo de formación en SVB estándar (p <0,01). No hubo diferencias significativas entre los grupos en el porcentaje de CT con profundidad y frecuencia adecuadas | A los 6 meses, las medianas del tiempo total sin flujo y del tiempo de interrupción fueron significativamente inferiores en el grupo de SVB telefónico en comparación con el grupo de SVB estándar (p=0,02). No se detectaron diferencias significativas entre los grupos en cuanto al resultado de las CT | |
| Navarro-Patón, 201815 | La formación dirigida por instructor con feedback fue significativamente más eficaz para alcanzar una RCP de calidad (incluida la profundidad y la frecuencia de las CT, el retroceso torácico y el porcentaje de CT correctas) en comparación con la formación con instructor sin feedback (p=0,003) y con la formación con vídeo solamente (p <0,001). El tiempo hasta la descarga del DEA se redujo después de la formación (p <0,025), sin diferencias significativas entre los grupos (p=0,556) | NP | NP |
| Baldi, 201716 | Los resultados correctos de profundidad de las CT (p=0,012), retroceso torácico (p <0,001) y puntuación total de RCP (p <0,001) mejoraron significativamente en los grupos con feedback en comparación con los que no usaron feedback. La frecuencia de las CT fue similar (p=0,529). No hubo diferencias significativas entre feedback breve y prolongado | NP | NP |
| Boet, 201717 | Las pruebas de valoración del conocimiento mejoraron significativamente en comparación con la situación inicial (p <0,005), con independencia de la modalidad de enseñanza dirigida por el instructor (aprendizaje en un tiempo determinado o de perfeccionamiento). Los resultados de SVB fueron igual de deficientes en ambos grupos | A las 16 semanas, las puntuaciones de las pruebas de conocimiento se redujeron de manera similar y los resultados de SVB continuaron siendo igual de deficientes. La profundidad de CT mejoró significativamente (p=0,012) y la frecuencia de las CT se mantuvo inalterada en los 2 grupos | NP |
| Navarro-Patón, 201718 | La formación dirigida por un instructor mejoró la realización de la RCP inmediatamente después (profundidad de las CT, frecuencia y porcentaje de CT correctas) en comparación con la simulación asistida por un operador telefónico del servicio de emergencias en la situación inicial. No se presentaron datos acerca de la realización del SVB | A las 16 semanas hubo una mejora significativa en la evaluación de la conciencia y la respiración, la retirada de la ropa, el tiempo hasta el inicio de la RCP (p <0,001) y la posición de las manos (p=0,003) en comparación con el valor inicial. La profundidad de las CT, la frecuencia, la posición correcta de las manos y el porcentaje de CT correctas mejoraron también en comparación con la situación inicial (p <0,001 en todos los análisis) | N/P |
| Schröder, 201719 | La realización del SVB mejoró significativamente en comparación con la situación inicial tras la formación dirigida por un instructor (p=0,001). El tiempo hasta el inicio de la RCP se redujo de manera no significativa (p=0,458). La frecuencia de las CT mejoró significativamente (p=0,019), la profundidad fue comparable a la de la situación inicial | NP | NP |
| Blewer, 201620 | NP | A las 24 semanas, la media de frecuencia de las CT en el grupo de vídeo solamente fue no inferior a la alcanzada en el grupo de autoaprendizaje con vídeo (DM, −1,6). La profundidad de la CT fue mayor en el grupo de autoaprendizaje con vídeo (DM, −5,6) (p <0,05) | NP |
| Charlier, 201621 | Todos los grupos cumplieron las normas de las guías después de la formación, sin diferencias significativas entre el grupo de rompecabezas y el de control. En el grupo de rompecabezas, los estudiantes que aprendieron de sus pares las CT alcanzaron mayor profundidad de CT que los instruidos por el formador (p <0,01) | NP | NP |
| González-Salvado, 201622 | Después de un entrenamiento breve, las personas legas alcanzaron unos resultados no inferiores en cuanto al porcentaje de CT con frecuencia y profundidad adecuadas (en ambos casos, ≈ 50%), el retroceso del tórax (≈ 92%), la posición de las manos (≈ 97%) y la calidad general de las CT (≈ 80%), en comparación con el grupo de control de profesionales de la salud | NP | NP |
| Kim, 201623 | Las pruebas de conocimiento mejoraron después de la formación (p <0,01) y fueron mejores en el grupo de educación centrada en el paciente (ECP) que en el de autoaprendizaje (p <0,01). La puntuación de SVB aumentó después de la formación (p <0,001) en ambos grupos | La puntuación de la prueba de conocimientos en el grupo de ECP se mantuvo y en el grupo de autoaprendizaje disminuyó a las 4 semanas, con diferencias significativas a lo largo del tiempo (p=0,001). Las interacciones significativas entre grupo y tiempo (p=0,036) mostraron ventaja en el grupo de ECP en cuanto al conocimiento y las capacidades de SVB | La autoeficacia aumentó significativamente después de la formación y se redujo a las 4 semanas (p <0,01) y fue diferente con el paso del tiempo en el grupo de ECP en comparación con el de autoaprendizaje (p <0,019) |
| Wanner, 201624 | El autoaprendizaje fue eficaz para mejorar la tasa de CT (p=0,006), el retroceso del tórax (p <0,001), la posición de las manos (p=0,002) y el tiempo de retirada de las manos (p <0,001). La profundidad de las CT no mejoró de manera significativa | NP | La autoconfianza para realizar las CT mejoró significativamente (p=0,010). La voluntad de utilizar las capacidades aumentó de manera no significativa (p=0,07) |
| Hafner, 201525 | La frecuencia de las CT estratificadas a 100-120/min mostró ausencia de diferencias entre los participantes formados por el instructor con un metrónomo musical o sin él (el 39 frente al 48%; p=0,382) | Los participantes formados por el instructor con un metrónomo musical mantuvieron en mayor medida la frecuencia de las CT de 100-120/min a los 1,5 meses (p=0,003). No hubo diferencias en la profundidad de las CT ni el porcentaje de CT correctas | La confianza en la realización de la RCP no se modificó de manera significativa, con independencia del grupo de que se tratara |
| Panchal, 201426 | El grupo de vídeo ultrabreve (VUB) llamó a los servicios de emergencias médicas con mayor frecuencia (DM, 31%; p <0,05) e inició la CT antes que el grupo de control (DM, 5 s; p <0,05). El grupo de VUB mostró una frecuencia de CT más próxima a las normas de las guías (p <0,05) y un menor tiempo de retirada de las manos (DM, 27 s; p <0,05). No hubo diferencias en la profundidad de las CT | NP | NP |
| Blewer, 201127 | Después del autoaprendizaje con vídeo, más del 70% de los participantes evaluaron la capacidad de respuesta, verificaron la respiración y solicitaron ayuda y el 100% intentó la RCP. La frecuencia media de las CT fue de 90±26/min; la media de profundidad, 37±12mm, y la frecuencia media de ventilación, 4±3/min | NP | El 74% de los participantes se sintieron cómodos o muy cómodos con el aprendizaje. El 93% de los participantes desearía compartir el kit con otras personas |
| Mpotos, 201128 | De los resultados después de la formación, solo están disponibles los del grupo de autoaprendizaje: el 82% de los estudiantes alcanzaron una profundidad de CT correcta; el 100% alcanzó una frecuencia de CT correcta; el 61%, un retroceso adecuado del tórax, y el 98%, un buen volumen de ventilación | A las 7 semanas, la profundidad correcta de las CT (p=0,002) y el volumen de ventilación correcto (p <0,001) disminuyeron de manera significativa en el grupo de autoaprendizaje. Los resultados fueron no inferiores en cuanto a la profundidad y la frecuencia correctas de las CT en el grupo de autoaprendizaje, en comparación con el grupo dirigido por un instructor. No pudo demostrarse la no inferioridad en cuanto al retroceso torácico y el volumen de ventilación | NP |
| Roppolo, 201129 | Los grupos de autoaprendizaje en línea iniciaron el cambio a una RCP con 2 personas de manera más satisfactoria (p=0,04). No hubo diferencias significativas entre la formación dirigida por un instructor y la formación en línea por lo que respecta a la calidad de las CT o la ventilación, aunque sí hubo una tendencia a una frecuencia superior con la fórmula dirigida por el instructor | NP | NP |
| Choi, 201030 | Hubo una notable mejora tras la formación de autoaprendizaje con vídeo en la ventilación boca a boca (0,24 a 1,58 sobre 2) y la realización de las CT (0,13 a 1,79 sobre 2) | La puntuación de la ventilación boca a boca disminuyó de manera significativa a los 2 meses de la formación (1,79 a 0,95; p=0,02). Disminución no significativa de la puntuación de CT (1,79 a 1,40). Solo el 11,9% de las ventilaciones y el 39,1% de las CT fueron satisfactorias a los 2 meses | NP |
| De Vries, 201031 | No pudo aceptarse la no inferioridad de la formación en DEA mediante vídeo en comparación con la formación en DEA dirigida por un instructor. Los individuos que recibieron la formación en un contexto clínico obtuvieron una puntuación después de la prueba superior que las de los demás grupos de formación con vídeo, pero continuaron estando por debajo del grupo de formación dirigida por un instructor (p <0,001) | No pudo aceptarse la no inferioridad para la formación con vídeo a las 8 semanas. Las puntuaciones mejoraron o se mantuvieron igual en la mayoría de los ítems. Los grupos de formación con vídeo mostraron unos resultados significativamente mejores en la prueba de la retención que en la prueba posterior a la formación | NP |
| Saraç, 201032 | El grupo de formación en línea alcanzó unas CT significativamente menos correctas (18%) que las de los grupos de formación dirigida por instructor tradicional (80%) y basada en casos (83%) (p <0,05). El porcentaje de ventilaciones correctas fue bajo en los 3 grupos, y significativamente inferior en el grupo de instrucción virtual (7%) que en los grupos de formación tradicional (37%) y basada en casos (38%) (p <0,01). El grupo de formación en línea obtuvo un resultado inferior en 9 de las 12 acciones de SVB (p=0,05) | A las 18 semanas, hubo una disminución significativa en el porcentaje de CT correctas y el número total de CT (p=0,01 en ambos casos) y en la mitad de las acciones de SVB (p <0,05 en los 3 grupos). Los resultados del grupo de formación virtual en el seguimiento fueron en general inferiores a los de los otros 2 grupos | NP |
| Mancini, 200933 | Aunque ambos grupos alcanzaron unas puntuaciones de SVB satisfactorias, el de formación dirigida por un instructor fue mejor en lo relativo a llamar a los servicios de emergencias médicas, despejar a la víctima para el análisis y aplicar descargas en comparación con el grupo de autoaprendizaje (p <0,05). Menos del 35% de los participantes cumplieron las normas de CT, sin que se observaran diferencias significativas. Solo el 8 y el 17%, respectivamente, de los participantes de los grupos de autoaprendizaje y de formación dirigida por un instructor realizaron ventilaciones correctas (p <0,05) | N/P | Casi todos los participantes indicaron que deseaban realizar la RCP, sabían cómo hacerlo y se sentían confiados en poder aplicarlo en una situación real. Hubo menos participantes en el grupo de autoaprendizaje que consideraron que podían causar algún daño al realizar la RCP y que estarían demasiado nerviosos para poder intentarlo (p <0,05) |
| Beckers, 200734 | La media de tiempo hasta la primera descarga del DEA en la situación inicial se redujo de manera significativa después de la formación dirigida por un instructor (p ≤ 0,01). No hubo diferencias significativas en la colocación correcta de los electrodos (> 80% antes de la formación y> 90% después de la formación) ni en la aplicación segura de las descargas (> 95% antes de la formación y 100% después de la formación) | La media de tiempo hasta la primera descarga se prolongó a los 6 meses (p ≤ 0,01). La colocación correcta de los electrodos mejoró aún más hasta alcanzar el 98,3% de los casos, aunque la diferencia no alcanzó significación estadística. Se aplicó una descarga de manera segura en el 100% de los casos | NP |
| De Vries, 200735 | NP | Ocho semanas después del aprendizaje por internet, todos los participantes utilizaron el DEA de manera adecuada y la mayor parte de las capacidades de SVB se realizaron de manera correcta, excepto la verificación de la seguridad (19%). Las capacidades de RCP fueron más deficientes: los porcentajes de realización adecuada fueron del 59% en profundidad de las CT, el 67% en frecuencia de las CT, el 38% en despejar las vías respiratorias y el 13% en la insuflación pulmonar suficiente. No se observó ninguna correlación significativa entre el tiempo pasado en línea y la calidad de la realización | NP |
| Jones, 200736 | Todos los participantes intentaron la RCP después de la formación, en comparación con ≈ 50% en la situación inicial, y la secuencia de SVB se realizó mejor (≈ 50% frente al 5-8% en la situación inicial), sin diferencias entre los grupos de autoaprendizaje y de formación dirigida por un instructor. El porcentaje de CT con una frecuencia correcta fue similar en los dos grupos y la profundidad de las CT fue menor en el grupo de autoaprendizaje (p=0,003). Los resultados correctos en cuanto a frecuencia y volumen de ventilación y relación CT-ventilación fueron iguales. El tiempo de separación de las manos fue 3 s menor en el grupo con formación dirigida por un instructor (p=0,018) | NP | NP |
CT: compresión torácica; DEA: desfibrilador externo automático; DM: diferencia media; NP: no procede; RCP: reanimación cardiopulmonar; SVB: soporte vital básico.
Enseñanza dirigida por instructor frente a autoaprendizaje: los kits de autoaprendizaje con estrategias basadas en vídeos o plataformas virtuales se evaluaron solos (n=3) o en comparación con fórmulas dirigidas por un instructor (n=10). Por lo que respecta a la secuencia del SVB, 2 estudios presentaron resultados positivos del autoaprendizaje en cuanto a la adquisición inmediata de las capacidades26,27 y 1 estudio los presentó en la retención a las 8 semanas35. Al comparar el autoaprendizaje con los cursos guiados por instructor, se observó que la mejora inmediata en las habilidades en SVB fue similar23,36 o ligeramente inferior32,33 en igual número de estudios, mientras que en 1 estudio se registró una peor retención de habilidades a las 4 semanas23. Por lo que respecta a la calidad de la RCP, 12 estudios evaluaron la eficacia de los métodos de autoaprendizaje solos o en comparación con otros. Aun en el caso de que las competencias en RCP mejoraran tras el autoaprendizaje en comparación con la ausencia de formación, esta mejora fue en general insuficiente para cumplir los objetivos recomendados y tendió a ser inferior a la observada con los métodos guiados por instructor. Alcanzar una profundidad suficiente de las CT24,26–29,36 y una calidad adecuada de la ventilación27,28,30,32,33 resultó especialmente difícil, en especial en el seguimiento. Solo 3 estudios evaluaron métodos de formación en DEA con autoaprendizaje: en 2 se obtuvieron resultados positivos15,35 y en otro los resultados fueron inferiores a los de la formación por instructor31.
Práctica de habilidades y dispositivos de retroalimentación: la gran mayoría de los estudios incluían práctica de habilidades; sin embargo, solo en 3 se compararon diferentes estrategias con o sin ella22–24. En comparación con el vídeo solo, el autoaprendizaje con vídeo y práctica en un maniquí resultó útil para mejorar la profundidad de las CT a las 24 semanas20, y la práctica en un contexto clínico resultó en mejores habilidades en el uso del DEA31. Además, la práctica de RCP en breves recuerdos durante un periodo de 2 meses ayudó a los participantes a recordar la secuencia del SVB12. En 10 estudios se utilizaron dispositivos de retroalimentación para orientar la RCP11,13,15,16,22,23,25,28,29,33, pero solo en 7 se compararon con otros métodos sin feedback16,23,25,28,29,33. En este último caso, los dispositivos de retroalimentación eran la característica distintiva clave de la otra estrategia formativa en 3 estudios, y se obtuvo una mejor calidad de RCP después de la formación15,16 o en el seguimiento25 con el uso de dichos dispositivos.
Duración de la formación y reentrenamiento: aunque se utilizaron métodos de duración larga o intermedia en casi el 75% de los estudios, se observó una presencia creciente de fórmulas breves o muy breves (hasta ≈ 20 min) (n=10). La mayor parte de fórmulas breves eran métodos de autoaprendizaje, con solo 4 casos de formación dirigida por instructor12,22,33,34, y en general se centraban en un determinado aspecto de la formación en SVB, con solo 2 estudios que abordaron todos ellos12,15. Los estudios de comparación antes-después o los estudios controlados en que se evaluaron fórmulas de formación breve mostraron una mejora en algunas habilidades para la ejecución la secuencia de SVB12,26 y en componentes de la RCP, como la posición de las manos, el tiempo de interrupción de las CT, la frecuencia de las CT y la descompresión torácica, mientras que la profundidad adecuada de las CT fue más difícil de alcanzar22,24,26. Cinco estudios describieron una mejora en las capacidades de desfibrilación tras una formación breve12,15,31,33,34, la cual se mantuvo razonablemente en el seguimiento12,31,34. El reentrenamiento se consideró solo en 2 estudios, mediante sesiones de recuerdo breves y frecuentes12 o con una repetición del curso22. Los participantes que tomaron los recuerdos frecuentes de habilidades mostraron mejores resultados en el seguimiento13, si bien la repercusión de esta medida fue menos evidente en las capacidades de desfibrilación.
Aspectos actitudinales de la formaciónLas actitudes respecto al aprendizaje solo se abordaron en una minoría de los estudios (n=8). La sensación de comodidad en la formación y la reducción de ansiedad se describieron en un estudio de formación dirigida por instructor11. En 2 estudios se describió un aumento de la voluntad de los participantes de transmitir sus conocimientos a otras personas después de la formación11,27. Por último, 7 estudios examinaron la autoconfianza o la voluntad de utilizar las habilidades de los participantes, con unos resultados generales positivos10–12,23,24,33 fuera cual fuere el método utilizado, y en otro estudio se describió un efecto neutro25.
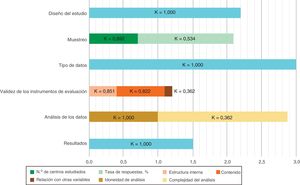
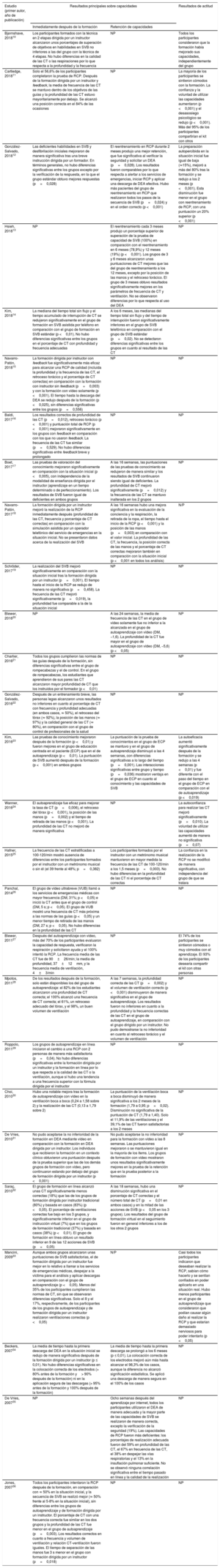
Calidad de los estudiosLas puntuaciones de la escala MERSQI de los estudios incluidos oscilaron entre 11 y 15,5, con una media de 13 sobre 18 y una coincidencia sustancial entre los evaluadores (coeficiente kappa de Cohen = 0,758) (figura 2 y ). Las principales limitaciones fueron la falta de un diseño controlado y aleatorizado, la realización en un solo centro, la ausencia de información sobre la validez del instrumento de evaluación utilizado y la medición de habilidades en lugar de conductas y resultados en pacientes o resultados de salud.
Evaluación de la calidad de los estudios y fiabilidad interevaluadores. Las barras horizontales corresponden a la puntuación media alcanzada por los estudios (n=27) para cada ítem de la escala MERSQI, con una puntuación máxima de 3 (18 en total). Se muestra el coeficiente de Cohen (κ) para medir la fiabilidad interevaluadores de cada ítem. MERSQI: Medical Education Research Study Quality Instrument.
El carácter marcadamente heterogéneo de los estudios incluidos en esta revisión sistemática limitó la posibilidad de combinar los datos y establecer recomendaciones definitivas respecto a la estrategia óptima para formar en SVB a personas legas adultas. Sin embargo, se apreció una ventaja de los métodos dirigidos por instructor, con práctica de habilidades y apoyados por feedback en tiempo real. El reentrenamiento mejoró la retención de habilidades, sobre todo si era frecuente e incluía práctica, pero esto solamente se describió en 2 estudios.
Por lo que respecta al diseño de los estudios, resultó sorprendente que solo una minoría fueran ensayos controlados y aleatorizados. Aunque muchos utilizaban métodos e instrumentos similares, la colaboración multicéntrica fue marginal. Esto podría indicar la necesidad de establecer redes y aunar esfuerzos para diseñar estudios sólidos y con la potencia estadística suficiente para evaluar la eficacia de los métodos de formación a largo plazo. Sin embargo, garantizar la reproducibilidad de las intervenciones de formación podría resultar difícil y los resultados podrían estar sesgados por diversos factores que afectan al proceso de aprendizaje. En un intento de estandarizar la enseñanza del SVB, diversas organizaciones comprometidas con la mejora de los resultados de la parada cardiaca extrahospitalaria han desarrollado cursos oficiales, como los del American Heart Association Heartsaver y el European Resuscitation Council BLS/AED provider course, que se emplearon con frecuencia como estándar de comparación en los estudios examinados. Sin embargo, la necesidad de hacer que el aprendizaje sea accesible para un mayor número de ciudadanos ha llevado a la aparición de nuevas fórmulas, como la formación oportunista o la autoformación, como alternativa a los cursos tradicionales.
A pesar del número creciente de iniciativas de enseñanza del SVB, los resultados no siempre se presentan de una manera uniforme. Aunque solo se tuvieron en cuenta los estudios que incluían una evaluación práctica de las capacidades para garantizar una mínima homogeneidad y la relevancia de los resultados, hay varios factores que dificultaron la realización de comparaciones fiables entre ellos. En primer lugar, se detectó una amplia variabilidad en contenidos, protocolos, instrumentos de evaluación, variables y momentos de evaluación. Aunque algunos estudios evaluaron toda la secuencia de SVB en detalle10,12,13,17,19,32,33,35, en otros se evaluó dicha secuencia de manera menos exhaustiva o solo se examinaron determinados pasos18,23,26,27,36. De igual modo, la mayor parte de los estudios analizaron la calidad de la RCP centrándose solo en las CT, y solo en el 40% se evaluaron las ventilaciones10,13,21,27–33,36; además, se emplearon protocolos de evaluación e indicadores de calidad diferentes. En segundo lugar, hubo una sorprendente discrepancia entre los contenidos impartidos y los evaluados. Por ejemplo, aunque se enseñó la realización correcta de la secuencia de SVB en más del 90% de los estudios, menos de la mitad de estos presentaron algún resultado al respecto3,10,12,13,17–19,23,26,27,32,35,36. De igual modo, apenas la mitad de los estudios enseñaron expresamente el uso del DEA10,11,13–17,22,29,31,33–35 y solo en una tercera parte se documentaron esas habilidades tras la formación12,13,15,29,31,33–35. En tercer lugar, en la mayoría de los casos no se aportaron datos relativos a la validez de los instrumentos de evaluación, lo cual redundó en puntuaciones MERSQI más bajas. Además, se detectó cierto desfase temporal entre la realización y la publicación de algunos estudios, de hasta 2-3 años en algunos casos, que hacían referencia a guías previas a las vigentes en uso en el momento de su publicación10,13,14,16,17,19. Por consiguiente, estos datos podrían indicar la necesidad de establecer unos requisitos mínimos de calidad actualizados y homogéneos en los métodos de formación, así como instrumentos de evaluación validados para asegurar la uniformidad de los estudios37, independientemente de la estrategia formativa aplicada.
Los participantes incluidos eran predominantemente mujeres jóvenes, fundamentalmente estudiantes universitarias. Según lo indicado en la literatura, este perfil está alejado del de las personas que más probablemente sean testigos de paradas cardiacas extrahospitalarias: mujeres, pero generalmente de más edad, a menudo cónyuges o familiares de las víctimas38. En este sentido, tanto en las guías de reanimación2,3 como en la guía de cardiología para la prevención de la muerte súbita cardiaca39, se ha reconocido la necesidad de facilitar la formación en SVB a grupos con alto riesgo. En esta revisión, se observaron resultados positivos respecto a la adquisición de habilidades y las actitudes en 5 estudios que analizaron la formación de pacientes cardiológicos y sus familiares11,12,20,23,27. Esto concuerda con lo indicado por una revisión anterior que se centró en esa población40 y, sin embargo, no pudo demostrar un efecto en los resultados observados en los pacientes. La formación de grupos con alto riesgo podría ser una medida razonable que complementara a otras destinadas a incrementar la intervención de los testigos en caso de una parada cardiaca, pero se requiere más investigación al respecto.
En cuanto a la eficacia de los diferentes métodos, parece que la formación dirigida por instructor produjo unos resultados ligeramente mejores que el autoaprendizaje, aunque con algunas reservas. La amplia variedad de métodos de autoformación identificados dificulta la obtención de conclusiones definitivas. Hsieh et al.8 ya describieron esta heterogeneidad cuando intentaron comparar la eficacia del autoaprendizaje en SVB con la de los cursos tradicionales guiados por instructor, y no pudieron demostrar la superioridad de un método respecto a otro. Aunque en su análisis incluyeron solo métodos con práctica de habilidades, la gran heterogeneidad de los estudios respecto a participantes, forma de enseñanza y métodos de evaluación o duración de la formación se consideró una limitación importante. Los métodos de autoaprendizaje se han recomendado como posible alternativa a los cursos tradicionales, y podrían tener un papel para llegar a un mayor número de ciudadanos, aumentar la concienciación y usarse como métodos de recuerdo de las habilidades adquiridas2,3. No obstante, un diseño cuidadoso ajustado a las necesidades de los individuos a los que se dirige la formación, junto con una práctica directa, podrían ser cruciales para garantizar su eficacia.
En este sentido, la práctica de habilidades, en especial la reforzada con dispositivos de feedback, fue especialmente importante para mejorar las competencias en RCP. Se retuvieron muy bien los conceptos «simples», como la posición correcta de las manos, la minimización de interrupciones en las CT y la frecuencia de las CT. En cambio, alcanzar una profundidad correcta resultó considerablemente más difícil. Asimismo las ventilaciones quedaron lejos de alcanzar los criterios de calidad. Esto concuerda con lo indicado por las recomendaciones actuales que respaldan un enfoque simplificado, que fomente la formación de RCP con «solo compresiones» para personas legas sin obligación de asistir, especialmente en caso de una formación oportunista o de corta duración2,3. Por lo que respecta a las capacidades de desfibrilación, varios enfoques aportaron una mejora de los resultados que se mantuvo en el seguimiento. Nuevamente, la práctica de habilidades de desfibrilación, en especial la realizada en un contexto clínico simulado31, produjo mejores resultados. Esta observación, junto con otra evidencia que respalda la asociación entre la desfibrilación precoz por testigos y mejores resultados clínicos41, respaldaría la promoción de dicha formación. Sin embargo, debería estar respaldada por una reglamentación común a todos los países europeos sobre el uso de DEA por los ciudadanos —que actualmente no existe—, además de otras medidas para superar las barreras para la desfibrilación por testigos42.
Las fórmulas breves lograron mejorar las capacidades razonablemente en comparación con los métodos de mayor duración, pero la diversidad de contenidos e instrumentos utilizados impide extraer conclusiones sólidas acerca de la duración de la formación por sí sola. Además, aunque solo lo respaldan 2 estudios al respecto, el reentrenamiento breve y frecuente fue decisivo para evitar el deterioro de las habilidades en SVB, tal como se reconoce en las guías actuales2,3. Por último, solo una minoría de los estudios evaluaron aspectos actitudinales de la formación, con unos resultados generales positivos, como los de autoconfianza y voluntad de utilizar las habilidades y transmitir el conocimiento. No obstante, el examen de estos «resultados invisibles»43 podría ser crucial para crear un entorno de enseñanza favorable y facilitar la superación de los obstáculos sicológicos en la asistencia prestada por testigos.
La optimización de las estrategias de enseñanza en SVB y la identificación de los motivos de que los testigos no respondan en caso de parada cardiaca extrahospitalaria son lagunas del conocimiento reconocidas que pueden afectar a la salud pública44. Además de evaluar la eficacia de diferentes metodologías, sería deseable valorar si los esfuerzos para formar en SVB a personas legas tienen alguna repercusión en los resultados clínicos y cuál es la relación coste-efectividad de las intervenciones. Hay evidencia reciente que indica una asociación positiva entre el mayor número de ciudadanos con esta formación y la mejora de la supervivencia tras una parada cardiaca extrahospitalaria41,45. Sin embargo, resulta difícil realizar estudios que tengan la potencia estadística necesaria para evaluar estos resultados, y los datos obtenidos podrían verse afectados por varios factores de confusión. Un buen ejemplo de ello es la campaña nacional puesta en marcha en Dinamarca en 2005, que incluía la formación obligatoria en SVB en la escuelas primarias y para obtener un permiso de conducir, la distribución de kits de formación, la aplicación de un programa asistido por operador telefónico del servicio de emergencias para orientar a los testigos y la mejora del acceso público a la desfibrilación. Esto produjo un aumento al doble de las paradas cardiacas asistidas por testigos, hizo que el porcentaje de víctimas que llegaban con vida al hospital se doblara y que se triplicaran las supervivencias a 30 días y a 1 año, y todo ello en menos de 10 años45. Sin embargo, estas intervenciones suelen formar parte de un conjunto de medidas orientadas al mismo objetivo, lo cual hace que sea difícil establecer una relación causal entre la formación y los resultados clínicos.
LimitacionesEsta revisión tiene varias limitaciones. En primer lugar, la búsqueda se realizó en una sola base de datos (MEDLINE). Sin embargo, se llevó a cabo una búsqueda manual en las listas de bibliografía de todos los artículos incluidos con objeto de detectar otros estudios que pudieran ser incluidos. Por otra parte, no se incluyeron en esta revisión los resúmenes de congresos, cartas al director, artículos de opinión o informaciones aparecidas en la literatura no publicada por las vías habituales; por consiguiente, podría haber otras informaciones que no se hubieran incluido. Como se ha mencionado antes, la amplia heterogeneidad de los estudios ha sido un obstáculo importante para combinar los datos y obtener conclusiones más fiables. Además, el grado de detalle en la presentación de los métodos era muy diferente entre los distintos estudios. Esto hizo que parte de la evaluación de la calidad se dejara a una interpretación subjetiva, lo cual conlleva un no desdeñable riesgo de sesgo. Sin embargo, hubo una coincidencia sustancial entre los revisores por lo que respecta a la evaluación de la calidad. Desarrollar una escala diseñada específicamente para evaluar este tipo de estudios podría ser un nuevo paso para facilitar la estandarización de la evaluación de la calidad.
CONCLUSIONESUna revisión sistemática de las estrategias destinadas a formar en SVB a personas legas no permitió definir un método de referencia, debido a la heterogeneidad de contenidos, métodos, instrumentos de evaluación y variables, que impide establecer conclusiones definitivas. La simplicidad de los protocolos de SVB destinados al conjunto de la población permitió que una amplia gama de enfoques de formación diferentes obtuvieran resultados en cierta medida positivos a corto plazo. Sin embargo, parece que los métodos dirigidos por instructor, con práctica de habilidades respaldada por feedback fueron superiores a otras estrategias. Para mejorar la retención de habilidades, las sesiones de recuerdo breves y frecuentes fueron mejores que otras opciones. Serán necesarios nuevos estudios sobre este tema para que se pueda recomendar unos criterios estandarizados de formación de calidad e instrumentos de evaluación con validación internacional que permitan evaluar los resultados tanto a corto como a largo plazo.
- –
La asistencia de testigos es crucial para mejorar los resultados en la parada cardiaca extrahospitalaria.
- –
Las recomendaciones internacionales promueven que la formación en SVB se generalice al conjunto de la población.
- –
A pesar de la existencia de un gran número de iniciativas de formación, no hay ninguna evidencia clara que indique cuál es el método más eficaz.
- –
La literatura científica sobre la formación de adultos en SVB muestra una gran heterogeneidad.
- –
Diferentes estrategias permitieron mejorar los resultados a corto plazo, pero hay menos datos sobre la retención de las capacidades.
- –
Parece que la formación dirigida por un instructor y la práctica de habilidades reforzada con feedback son superiores a otros métodos.
- –
Escasean los datos respecto a los mejores efectos del reentrenamiento repetido y frecuente respecto a las iniciativas aplicadas en una sola ocasión.
No se declara ninguno.