Varios estudios han puesto de manifiesto una relación entre la hipertensión y el deterioro cognitivo, sobre todo en los ancianos1. Sin embargo, los datos existentes sobre la relación entre el patrón circadiano de la presión arterial (PA) y la función cognitiva son contradictorios. Las diferencias entre los estudios podrían deberse a las características de la muestra: la mayoría de los participantes eran pacientes ancianos, diabéticos, con antecedentes de enfermedad cardiovascular o que recibían tratamiento antihipertensivo, lo cual podría influir en su estado cognitivo1. En este ensayo se ha estudiado la relación entre el patrón circadiano de la PA y la función cognitiva en una muestra homogénea de pacientes de mediana edad con hipertensión esencial asintomática y nunca tratada.
En la Unidad de Hipertensión del Hospital Clínic de Barcelona, se seleccionó a 56 pacientes consecutivos con hipertensión esencial no tratada nunca (37 varones), de 50-60 (media, 54,3 ± 3,1) años de edad y sin signos clínicos de lesión de órganos diana. Los criterios de exclusión fueron: diabetes mellitus tipo 2 (glucosa plasmática en ayunas > 6,6 mmol/l), estenosis carotídea > 50% medida con ecografía, consumo de alcohol > 30 g de etanol puro al día, síndrome de apnea del sueño, signos clínicos de enfermedad cerebrovascular o cardiopatía coronaria, insuficiencia cardiaca, fibrilación auricular, edema de papila y deterioro de la función renal (creatinina sérica > 115 μmol/l).
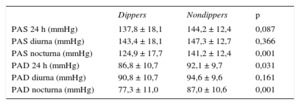
De todos los pacientes se obtuvo una monitorización ambulatoria de la PA de 24 h. Se calculó la reducción nocturna de la PA como la diferencia entre los valores medios de PA sistólica (PAS) diurnos y nocturnos.
La función cognitiva se evaluó mediante una batería de tests neuropsicológicos que incluían una estimación de coeficiente intelectual (subtests de vocabulario y de diseño de bloques de Kohs de la adaptación española de la Wechsler Adult Intelligence Scale), tests de atención y memoria operativa (test de recuerdo de cifras hacia delante y hacia atrás, respectivamente, de la Wechsler Adult Intelligence Scale-Revised) y tests de evaluación de la memoria (revisión de Russell de la subescala de memoria lógica y la subescala de reproducción visual de la Wechsler Memory Scale).
Se observó que 34 pacientes eran nondippers (reducción nocturna de la PAS de menos de un 10%). Las principales características basales, como edad, distribución por sexos, índice de masa corporal, glucosa sérica en ayunas, perfil lipídico, función renal, tiempo de evolución de la hipertensión y tabaquismo, no presentaron diferencias entre esos 2 grupos. Los pacientes nondipper presentaron unos valores de PA diastólica y PAS nocturna significativamente superiores a los de los pacientes dipper (tabla 1).
Valores de presión arterial de 24 horas
| Dippers | Nondippers | p | |
|---|---|---|---|
| PAS 24 h (mmHg) | 137,8 ± 18,1 | 144,2 ± 12,4 | 0,087 |
| PAS diurna (mmHg) | 143,4 ± 18,1 | 147,3 ± 12,7 | 0,366 |
| PAS nocturna (mmHg) | 124,9 ± 17,7 | 141,2 ± 12,4 | 0,001 |
| PAD 24 h (mmHg) | 86,8 ± 10,7 | 92,1 ± 9,7 | 0,031 |
| PAD diurna (mmHg) | 90,8 ± 10,7 | 94,6 ± 9,6 | 0,161 |
| PAD nocturna (mmHg) | 77,3 ± 11,0 | 87,0 ± 10,6 | 0,001 |
PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Los valores expresan media ± desviación estándar.
En la evaluación neuropsicológica, no se observaron diferencias entre los 2 grupos en las escalas de inteligencia, estudios, ansiedad o depresión. Los pacientes nondipper tuvieron unas puntuaciones inferiores a las de los dipper en los tests de memoria operativa y de memoria lógica, pero la diferencia no alcanzó significación estadística (tabla 2). Los pacientes hipertensos nondipper obtuvieron en el test de memoria visual resultados significativamente inferiores que los dipper. Esta asociación siguió siendo significativa (p = 0,033) después de un ajuste respecto a los valores de PA diastólica y PAS de 24 h, y también en cuanto a edad y nivel de estudios (p = 0,029). Además, se observó una correlación significativa entre la reducción nocturna de la PAS y un mejor resultado en el test de memoria visual (r = 0,407; p = 0,003).
Resultados neuropsicológicos de los pacientes hipertensos dipper y nondipper
| Parámetro | Dippers | Nondippers | p |
|---|---|---|---|
| Atención | |||
| Recuerdo de cifras WAIS-R hacia delante | 4,95 ± 1,05 | 5,0 ± 1,15 | 0,752 |
| Memoria operativa | |||
| Recuerdo de cifras WAIS-R hacia atrás | 4,25 ± 0,81 | 4,00 ± 0,87 | 0,432 |
| Memoria | |||
| Memoria lógica, recuerdo tras un intervalo (%) | 84,6 ± 13,2 | 80,1 ± 16,7 | 0,311 |
| Reproducción visual, recuerdo tras un intervalo (%) | 94,5 ± 11,9 | 83,9 ± 19,1 | 0,017 |
WAIS-R: Wechsler Adult Intelligence Scale-Revised.
Los valores expresan media ± desviación estándar.
Este estudio muestra asociación entre un estado de PA sin dipping y peor resultado en el test de memoria visual. Además, hubo una correlación significativa entre la reducción nocturna de la PAS y un mejor resultado en el test de memoria visual.
Kilander et al2 presentaron una serie de 999 pacientes de 70 años de edad en la que la puntuación cognitiva media fue menor en los nondipper que en los dipper. En ese estudio, la función cognitiva se evaluó fundamentalmente con la Mini-Mental State Examination, y algunos de los pacientes eran diabéticos o habían sufrido anteriormente un ictus. En el presente estudio, la función cognitiva se evaluó mediante una batería de tests neuropsicológicos más sensibles al deterioro cognitivo inicial que la Mini-Mental State Examination3. Se sabe que el deterioro cognitivo asociado a la edad es más pronunciado en las funciones que valoran la rapidez de realización que en los tests verbales o visuoespaciales. Parece que la PA alta altera primero los dominios de memoria, como las reproducciones visuales y el recuerdo inmediato y lejano4. Kawas et al5 señalaron que un mal rendimiento de la memoria visual puede ser una expresión inicial de la enfermedad de Alzheimer años antes del diagnóstico. Sin embargo, no está claro que la alteración leve en el test de memoria visual pueda corresponder a las capacidades más sensibles a la alteración y que se reducen primero como consecuencia de la PA elevada.
Este estudio tiene ciertas limitaciones relacionadas con aspectos metodológicos. El estudio tiene un diseño transversal y un tamaño muestral pequeño. La posibilidad de que exista un mecanismo causal que relacione la menor reducción de la PAS nocturna con un menor rendimiento cognitivo tiene que quedar en el terreno de la especulación.
Los puntos fuertes de este estudio son que incluye una población relativamente joven, en un intento de abordar la relación entre el patrón circadiano de la PA y la función cognitiva en estadios iniciales. De hecho, puesto que la edad avanzada y los factores asociados pueden influir en el rendimiento cognitivo, este estudio incluyó una muestra homogénea de pacientes de mediana edad con hipertensión esencial, que nunca habían recibido tratamiento antihipertensivo ni tenían antecedentes de enfermedad cardiovascular, y se excluyó a los que tenían factores de riesgo de daño cerebrovascular, como los diabéticos y los que hacían un consumo de alcohol importante1.
Los mecanismos que subyacen a las alteraciones cognitivas relacionadas con la hipertensión son complejos y todavía no se los conoce por completo6. Se ha apuntado que un aumento de la PA puede elevar el riesgo de deterioro cognitivo o demencia con enfermedad de pequeños vasos1. Por lo que respecta al patrón circadiano de la PA, sobre los pacientes hipertensos ancianos, se ha descrito que los nondipper presentan un daño cerebrovascular silente significativamente mayor (midiendo tanto el infarto lacunar como las lesiones de sustancia blanca) que los dipper1.
Todavía se desconoce en gran parte el mecanismo del dipping nocturno de la PA, pero la reducción de la actividad nerviosa simpática durante la noche puede ser un factor que contribuya a producirlo. Los posibles mecanismos de relación entre el patrón sin dipping y la aparición de un deterioro cognitivo son en este momento puramente especulativos. Sin embargo, tal como se ha señalado que ocurre después de un ictus clínico y en los infartos cerebrales lacunares, un desequilibrio entre la actividad simpática y la parasimpática durante la noche puede contribuir a la patogenia de la lesión cerebral en la hipertensión, además de la intensidad de elevación de la PA.
Sigue sin determinarse el mecanismo subyacente que relaciona la atenuación de la reducción de la PA durante la noche con el deterioro cognitivo, y se necesitarán estudios longitudinales al respecto.
FINANCIACIÓNEste estudio se financió en parte con subvenciones del Fondo de Investigaciones Sanitarias (FIS 02/0177) y de las Redes Temáticas de Investigación Cooperativa Sanitaria (RECAVA C03/01; Nodo IDIBAPS), Ministerio de Sanidad y Consumo, España.