Existe controversia acerca de los resultados del trasplante cardiaco en pacientes con miocardiopatía hipertrófica (MCH) o restrictiva (MCR).
MétodosAnálisis retrospectivo de receptores adultos de un primer trasplante cardiaco entre 1984 y 2021 incluidos en un registro nacional. La mortalidad al primer y quinto año postrasplante en receptores con MCH y MCR se comparó con la de receptores con miocardiopatía dilatada (MCD).
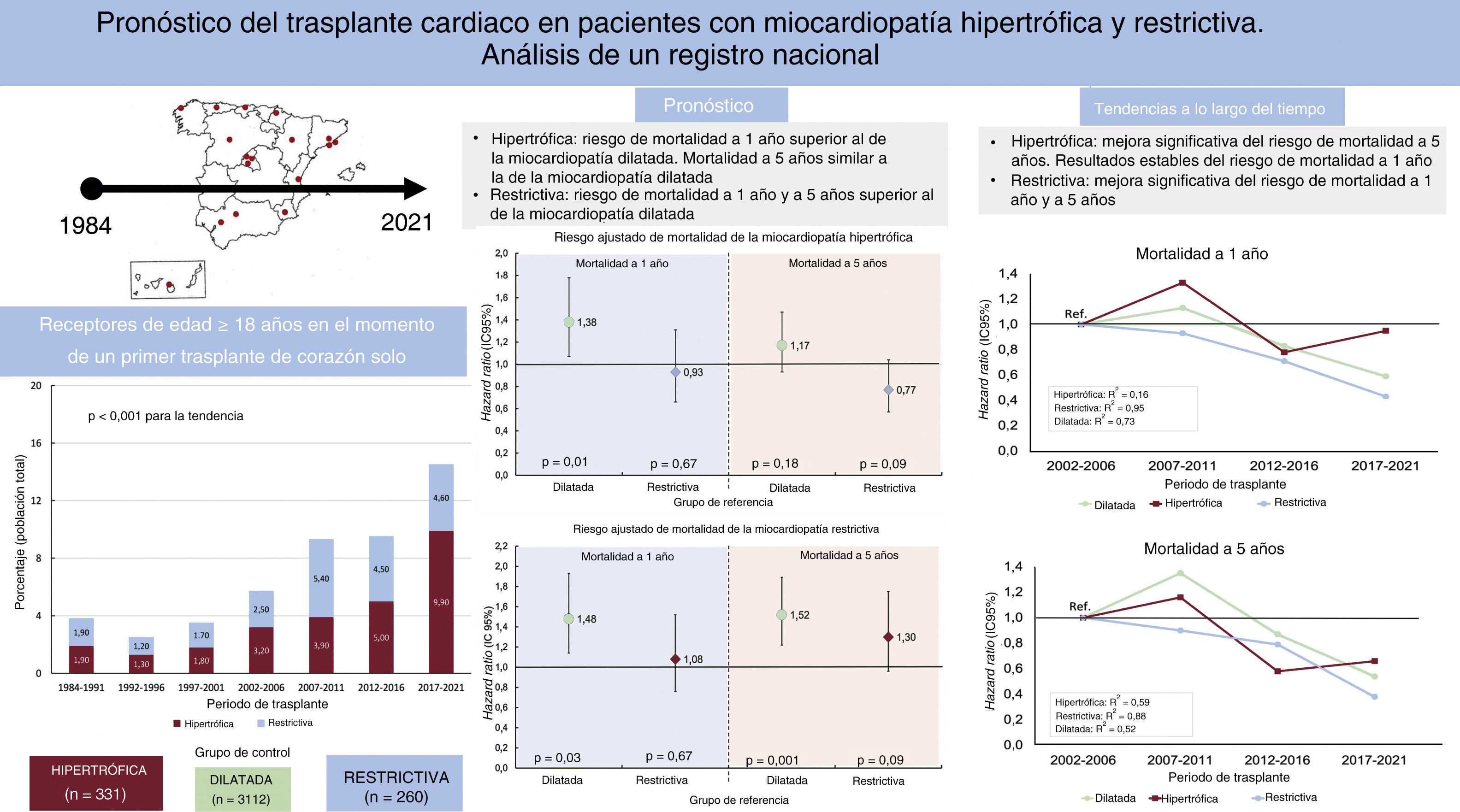
ResultadosSe incluyó a 3.703 pacientes (3.112 MCD; 331 MCH y 260 MCR) con seguimiento mediano de 5,0 años (3,1-5,0). En comparación con la MCD, el riesgo ajustado de mortalidad a 1 año fue: MCH: hazard ratio (HR)=1,38; intervalo de confianza del 95% (IC95%), 1,07-1,78; p=0,01, MCR: HR=1,48; IC95%, 1,14-1,93; p=0,003. El riesgo ajustado a 5 años fue: MCH: HR=1,17; IC95%, 0,93-1,47; p=0,18; MCR: HR=1,52; IC95%, 1,22-1,89; p<0,001. En los últimos 20 años, la MCR mejoró significativamente la supervivencia a 1 año (R2 ajustada=0,95) y a 5 años (R2=0,88); la MCH mejoró la supervivencia a 5 años (R2=0,59) y a 1 año permaneció estable (R2=0,16).
ConclusionesSe asoció la MCR y la MCH a peor pronóstico precoz postrasplante que la MCD. La diferencia desfavorable se mantuvo para la supervivencia a 5 años solo para la MCR. Se observa una tendencia temporal a mejor pronóstico precoz y tardío para la MCR, y solo para el tardío en la MCH.
Palabras clave
La miocardiopatía dilatada continúa siendo la indicación más frecuente para el trasplante cardiaco (TxC) y motiva más del 80% de las indicaciones. La etiología primaria de la miocardiopatía que conduce al trasplante puede afectar al tratamiento previo al trasplante1–7 y a los resultados clínicos obtenidos después de este8–12 e influir, por tanto, en las decisiones relativas a la inclusión en listas de espera y a las políticas de asignación de donantes. De hecho, las políticas de sistemas de distribución de órganos a pacientes adultos de la OPTN/UNOS, recientemente actualizadas13, han asignado cierto grado de priorización en la lista de espera a indicaciones menos frecuentes, como la miocardiopatía hipertrófica (MCH) y la miocardiopatía restrictiva (MCR), teniendo en cuenta las dificultades técnicas que comporta la aplicación de una asistencia circulatoria mecánica adecuada y la utilidad limitada y las preocupaciones de seguridad que comporta el uso de un apoyo inotrópico en la fase de estadio final de estas enfermedades. Los receptores de TxC que presentan una cardiopatía amiloidótica tienen mal pronóstico después del trasplante9,14, sobre todo si no se ha tratado correctamente la enfermedad primaria15. Sin embargo, es probable que los resultados hayan mejorado en la actualidad debido a las mejoras en la selección de los pacientes y en la asistencia previa al trasplante, así como a la disponibilidad de mejores tratamientos para abordar la enfermedad subyacente16. Los datos disponibles indican que la MCR amiloidótica tiene unos resultados tras el trasplante peores que los de otras etiologías17. Algunos estudios unicéntricos han descrito una supervivencia favorable tras el TxC en la MCH18–20. Al parecer, estos resultados se han confirmado en varios estudios basados en registros, aunque no en todos ellos6,7,21,22
Este estudio tuvo como objetivo analizar los resultados del TxC en pacientes adultos con MCH o MCR durante las 2 últimas décadas. También se exploraron las diferencias dentro de cada etiología: comparación de los casos de amiloidosis con los casos no amiloidóticos en la MCR y de los casos con fracción de eyección del ventrículo izquierdo (FEVI) conservada con los casos de FEVI reducida en la MCH.
MÉTODOSOrigen de los datosSe llevó a cabo un análisis retrospectivo del Registro Español de Trasplante Cardiaco (RETC), un registro prospectivo en que se incluye a todos los pacientes que han recibido un TxC en España desde el inicio de esta actividad en mayo de 1984. Se obtuvieron datos de parámetros demográficos de los receptores, características clínicas iniciales, características del donante, intervención de trasplante e inmunosupresión, así como de los resultados obtenidos, a partir de la base de datos del registro. Se comprobó que los pacientes estuvieran vivos hasta el 31 de diciembre de 2021.
El RETC es un registro exhaustivo en el cual participan todos los centros de trasplantes de España e incorpora a todos los pacientes que han recibido un TxC desde 1984. Los centros participantes están vinculados a un sistema de salud público, sin ánimo de lucro, de ámbito nacional. Esos centros han establecido un protocolo estricto para la vigilancia y el seguimiento de los pacientes, que se beneficia de un compromiso notable de los pacientes con el sistema de salud. Cada centro introduce los datos con el empleo de un formulario predefinido que está alojado en una aplicación específica a la cual puede accederse a través de internet. Este procedimiento es supervisado por una organización de investigación bajo contrato y está bajo la supervisión de la dirección médica del registro. La Organización Nacional de Trasplantes proporciona la información detallada sobre los donantes. Cada año, en enero, cada uno de los centros registra los trasplantes del año anterior y se actualizan regularmente los datos clínicos. La verificación del estado vital es obligatoria tanto para los casos nuevos como para los históricos.
Todos los pacientes dieron el consentimiento informado por escrito para su inclusión en la lista de espera para trasplante y autorizaron el uso de sus datos anonimizados con fines de investigación. Además, las operaciones del RETC han sido autorizadas por el comité de ética del Hospital Universitario La Fe de Valencia (España).
Población del estudioSe incluyó en el estudio a pacientes de edad igual o superior a 18 años a quienes se les practicó un primer TxC aislado entre mayo de 1984 y diciembre de 2021. El estudio se centró en los pacientes con un diagnóstico de MCH o de MCR. En el grupo de MCR se incluyó a pacientes con amiloidosis, así como a pacientes con etiologías idiopática/no definida, inducida por radiación o quimioterapia, de fibrosis endocárdica o de sarcoidosis. El grupo de comparación lo formaron pacientes con un diagnóstico previo al trasplante de miocardiopatía dilatada (MCD), lo cual incluía a pacientes con etiología idiopática/no definida, inducida por quimioterapia, puerperal, familiar o tóxica.
ObjetivosEl objetivo principal fue la mortalidad por cualquier causa a 1 año, mientras que el objetivo secundario fue la mortalidad por cualquier causa a 5 años. Se analizaron también las causas específicas de muerte durante el primer año, la incidencia de fallos primarios del injerto, la duración de la ventilación mecánica tras el trasplante y la duración de la hospitalización en la unidad de cuidados intensivos.
Datos no disponiblesEn la tabla 1 del material adicional se presentan la cantidad y el porcentaje de valores no disponibles, clasificados según las variables del estudio. En total, faltó la información correspondiente al 4,3% del conjunto completo de datos. Se excluyeron del análisis las variables de las cuales faltaba más del 20% de los datos. En las demás variables se utilizó un método de imputación múltiple con ecuaciones encadenadas, a través de un algoritmo de Monte Carlo de cadena de Markov iterativo. La imputación se realizó con una regresión lineal para las variables cuantitativas, una regresión logística para las variables dicotómicas y una regresión logística multinominal para las variables cualitativas. En este proceso, se incluyeron como variables independientes todas las variables del estudio y el objetivo. Los modelos de regresión se aplicaron en cada uno de los 15 conjuntos de datos imputados y los objetivos se promediaron mediante reglas de Rubin23.
Análisis estadísticoLas variables cuantitativas se resumen en forma de mediana [rango intercuartílico]. Las variables de categorías se resumen mediante la frecuencia (porcentaje). Las diferencias entre los grupos se analizaron con la prueba de orden de Kruskal-Wallis o la de suma de órdenes de Wilcoxon para las variables continuas, y con la prueba de la χ2 para las variables cualitativas. Se aplicó la corrección de Bonferroni a las comparaciones por pares en los análisis post hoc.
La supervivencia se analizó con el método de Kaplan-Meier y se compararon las curvas de supervivencia utilizando la prueba de orden logarítmico (log-rank). Se calcularon los valores de hazard ratio (HR) con los intervalos de confianza del 95% (IC95%) mediante una regresión de Cox. Se evaluó gráficamente el supuesto de riesgos proporcionales con gráficos log-log. En los análisis multivariables se incluyeron, aparte de la etiología primaria, todas las variables que alcanzaron un valor de p<0,1 en el análisis univariable24. Se llevó a cabo un análisis de sensibilidad en el cual la variable de «trasplante de alta prioridad» se excluyó de los modelos de regresión multivariables.
Para evaluar las tendencias en el riesgo de mortalidad a lo largo del tiempo, se dividieron los últimos 20 años (2002-2021) en intervalos de 4 años, tomando el periodo de 2002 a 2006 como grupo de referencia. Se realizó una regresión lineal entre el valor de HR y el periodo de trasplante, incorporando un enfoque ponderado basado en el tamaño muestral e incluyendo la ordenada en el origen25. Se utilizó el valor de R2 ajustado para cuantificar la fuerza de la regresión. Se fijó el nivel de significación de las pruebas bilaterales en un valor de α <0,05. El análisis se llevó a cabo con el empleo del programa Stata 16.0.
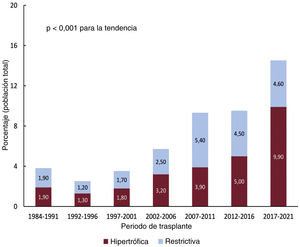
RESULTADOSCaracterísticas de la poblaciónEntre mayo de 1984 y diciembre de 2021 hubo 8.351 pacientes que cumplieron los criterios de inclusión. Después de excluir las etiologías que no eran pertinentes para el presente análisis, la población del estudio quedó conformada por 3.703 pacientes (mediana de edad, 53 [17] años; 991 mujeres [26,8%]). Los grupos de estudio los formaron 331 receptores con MCH y 260 receptores con MCR (con un total de 104 pacientes con MCR idiopática, 90 con amiloidosis, 19 con fibrosis endocárdica, 5 con sarcoidosis, 10 con miocardiopatía inducida por radiación o quimioterapia y 32 con otras causas). El grupo de referencia lo formaron 3.112 receptores con MCD. En la figura 1 se muestran los cambios porcentuales en los grupos de estudio respecto a la población total de pacientes trasplantados. Aproximadamente, el 57,4% de los trasplantes en la MCH y el 43,8% de los trasplantes en la MCR se realizaron entre 2012 y 2021. De hecho, durante los últimos 5 años, la MCH y la MCR han supuesto, en conjunto, casi una séptima parte del total de casos de trasplante.
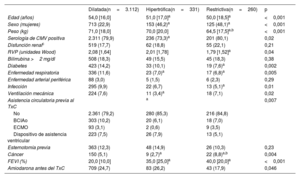
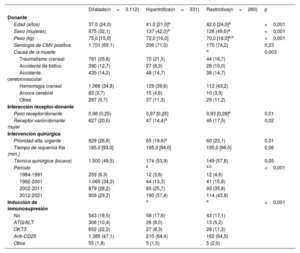
Las características de los grupos de estudio se resumen en la tabla 1 y la tabla 2. Los grupos de MCH y MCR mostraron diferencias considerables respecto al grupo de MCD. Estas diferencias incluían menor edad, un porcentaje superior de mujeres y valores más altos de FEVI. Respecto a las demás características del receptor, las diferencias en comparación con el grupo de MCD fueron distintas en cada grupo de estudio específico. En el grupo de MCH hubo tasas más bajas de seropositividad frente al citomegalovirus (CMV), enfermedad respiratoria, ventilación mecánica previa al trasplante, asistencia circulatoria con oxigenador extracorpóreo de membrana y cáncer antes del trasplante, en comparación con las del grupo de MCD. En cambio, en el grupo de MCR se observaron valores inferiores de resistencia vascular pulmonar y de peso corporal, porcentajes más bajos de diabetes, enfermedad respiratoria e infección, y una tasa más alta de cáncer pretrasplante. Las únicas diferencias entre los grupos de MCH y de MCR fueron las existentes en el peso corporal (inferior en el grupo de MCR) y en la tasa de cáncer antes del trasplante (superior en el grupo de MCR). En términos generales, el uso de dispositivos de asistencia ventricular antes del TxC fue comparable en todos los grupos. No obstante, se observó una tendencia creciente de este uso en la última década y, de manera más frecuente, en el grupo de MCD (21,9%) que en los grupos de MCH (13,4%) y de MCR (9,7%) (p=0,001).
Características del receptor según la etiología de la cardiopatía subyacente (1984-2021)
| Dilatada(n=3.112) | Hipertrófica(n=331) | Restrictiva(n=260) | p | |
|---|---|---|---|---|
| Edad (años) | 54,0 [16,0] | 51,0 [17,0]a | 50,0 [18,5]a | <0,001 |
| Sexo (mujeres) | 713 (22,9) | 153 (46,2)a | 125 (48,1)a | <0,001 |
| Peso (kg) | 71,0 [18,0] | 70,0 [20,0] | 64,5 [17,5]a,b | <0,001 |
| Serología de CMV positiva | 2.311 (79,9) | 236 (73,3)a | 201 (80,1) | 0,02 |
| Disfunción renalc | 519 (17,7) | 62 (18,8) | 55 (22,1) | 0,21 |
| RVP (unidades Wood) | 2,08 [1,64] | 2,01 [1,78] | 1,79 [1,52]a | 0,04 |
| Bilirrubina >2 mg/dl | 508 (18,3) | 49 (15,5) | 45 (18,3) | 0,38 |
| Diabetes | 423 (14,2) | 33 (10,1) | 19 (7,6)a | 0,002 |
| Enfermedad respiratoria | 336 (11,6) | 23 (7,0)a | 17 (6,8)a | 0,005 |
| Enfermedad arterial periférica | 88 (3,0) | 5 (1,5) | 6 (2,3) | 0,29 |
| Infección | 295 (9,9) | 22 (6,7) | 13 (5,1)a | 0,01 |
| Ventilación mecánica | 224 (7,6) | 11 (3,4)a | 18 (7,1) | 0,02 |
| Asistencia circulatoria previa al TxC | a | 0,007 | ||
| No | 2.361 (79,2) | 280 (85,3) | 216 (84,8) | |
| BCIAo | 303 (10,2) | 20 (6,1) | 18 (7,0) | |
| ECMO | 93 (3,1) | 2 (0,6) | 9 (3,5) | |
| Dispositivo de asistencia ventricular | 223 (7,5) | 26 (7,9) | 13 (5,1) | |
| Esternotomía previa | 363 (12,3) | 48 (14,9) | 26 (10,3) | 0,23 |
| Cáncer | 150 (5,1) | 9 (2,7)a | 22 (8,8)a,b | 0,004 |
| FEVI (%) | 20,0 [10,0] | 35,0 [25,0]a | 40,0 [20,0]a | <0,001 |
| Amiodarona antes del TxC | 709 (24,7) | 83 (26,2) | 43 (17,9) | 0,046 |
BCIAo: balón de contrapulsación intraaórtico; CMV: citomegalovirus; ECMO: oxigenador extracorpóreo de membrana; FEVI: fracción de eyección del ventrículo izquierdo; RVP: resistencia vascular pulmonar; TxC: trasplante cardiaco.
Los datos se expresan en número (%) o mediana [rango intercuartílico].
Donante, intervención quirúrgica y características de la inducción de inmunosupresión (1984-2021)
| Dilatada(n=3.112) | Hipertrófica(n=331) | Restrictiva(n=260) | p | |
|---|---|---|---|---|
| Donante | ||||
| Edad (años) | 37,0 (24,0) | 41,0 [21,0]a | 42,0 [24,0]a | <0,001 |
| Sexo (mujeres) | 975 (32,1) | 137 (42,0)a | 126 (49,0)a | <0,001 |
| Peso (kg) | 75,0 [15,0] | 72,0 [16,0] | 70,0 [18,0]a,b | <0,001 |
| Serología de CMV positiva | 1.701 (69,1) | 206 (71,0) | 170 (74,2) | 0,23 |
| Causa de la muerte | a | 0,003 | ||
| Traumatismo craneal | 791 (25,8) | 70 (21,5) | 44 (16,7) | |
| Accidente de tráfico | 390 (12,7) | 27 (8,3) | 26 (10,0) | |
| Accidente cerebrovascular | 435 (14,2) | 48 (14,7) | 38 (14,7) | |
| Hemorragia craneal | 1.066 (34,8) | 129 (39,6) | 112 (43,2) | |
| Anoxia cerebral | 83 (2,7) | 15 (4,6) | 10 (3,9) | |
| Otras | 297 (9,7) | 37 (11,3) | 29 (11,2) | |
| Interacción receptor-donante | ||||
| Peso receptor/donante | 0,98 (0,25) | 0,97 [0,25] | 0,93 [0,28]a | 0,01 |
| Receptor varón/donante mujer | 627 (20,6) | 47 (14,4)a | 45 (17,5) | 0,02 |
| Intervención quirúrgica | ||||
| Prioridad alta, urgente | 829 (26,8) | 65 (19,6)a | 60 (23,1) | 0,01 |
| Tiempo de isquemia fría (min.) | 185,0 [93,0] | 195,0 [94,0] | 195,0 [98,5] | 0,06 |
| Técnica quirúrgica (bicava) | 1.500 (49,5) | 174 (53,9) | 149 (57,8) | 0,05 |
| Periodo | a | a,b | <0,001 | |
| 1984-1991 | 259 (8,3) | 12 (3,6) | 12 (4,6) | |
| 1992-2001 | 1.065 (34,2) | 44 (13,3) | 41 (15,8) | |
| 2002-2011 | 879 (28,2) | 85 (25,7) | 93 (35,8) | |
| 2012-2021 | 909 (29,2) | 190 (57,4) | 114 (43,8) | |
| Inducción de inmunosupresión | a | a | <0,001 | |
| No | 543 (18,5) | 58 (17,8) | 43 (17,1) | |
| ATG/ALT | 306 (10,4) | 26 (8,0) | 13 (5,2) | |
| OKT3 | 652 (22,2) | 27 (8,3) | 28 (11,2) | |
| Anti-CD25 | 1.385 (47,1) | 210 (64,4) | 162 (64,5) | |
| Otros | 55 (1,9) | 5 (1,5) | 5 (2,0) |
anti-CD25: basiliximab o daclizumab; ATG/ALT: globulina antitimocítica/tratamiento antilinfocítico.
Los datos se expresan en número (%) o mediana [rango intercuartílico].
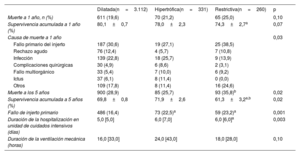
Además, los grupos de MCH y MCR recibieron trasplantes de donantes que tenían una edad comparativamente superior y con una mayor proporción de donantes mujeres. Aun así, el grupo de MCH mostró una tendencia significativa a menor proporción de trasplantes realizados con una coincidencia de sexo desfavorable entre receptor y donante. La causa de muerte de los donantes fue con menor frecuencia traumática en los grupos de estudio y se observó una significación estadística al respecto tan solo en el grupo de MCR en comparación con el grupo de MCD. En el grupo de MCH fue menos frecuente el TxC urgente y hubo una tendencia no significativa a un tiempo de isquemia más prolongado y a un mayor uso de la técnica bicava en los grupos de estudio en comparación con el grupo de MCD. Los grupos de MCH y de MCR mostraron una mayor incidencia de inducción con el empleo de anticuerpos anti-CD25, mientras que la inducción con OKT3 fue menos frecuente en comparación con el grupo de MCD.
MortalidadEn la tabla 3 se resume la frecuencia absoluta y relativa de la mortalidad por cualquier causa. En total, se produjeron 746 muertes el primer año y 1.078 hasta el quinto año de seguimiento. Globalmente, la tasa acumulada de supervivencia fue del 79,5, el 69,4 y el 58,3% a 1, 5 y 10 años, respectivamente, con una mediana de tiempo de supervivencia de 12,8 años [2,8-22,1].
Principales resultados clínicos según la cardiopatía subyacente que motiva el trasplante
| Dilatada(n=3.112) | Hipertrófica(n=331) | Restrictiva(n=260) | p | |
|---|---|---|---|---|
| Muerte a 1 año, n (%) | 611 (19,6) | 70 (21,2) | 65 (25,0) | 0,10 |
| Supervivencia acumulada a 1 año (%) | 80,1±0,7 | 78,0±2,3 | 74,3±2,7a | 0,07 |
| Causa de muerte a 1 año | 0,03 | |||
| Fallo primario del injerto | 187 (30,6) | 19 (27,1) | 25 (38,5) | |
| Rechazo agudo | 76 (12,4) | 4 (5,7) | 7 (10,8) | |
| Infección | 139 (22,8) | 18 (25,7) | 9 (13,9) | |
| Complicaciones quirúrgicas | 30 (4,9) | 6 (8,6) | 2 (3,1) | |
| Fallo multiorgánico | 33 (5,4) | 7 (10,0) | 6 (9,2) | |
| Ictus | 37 (6,1) | 8 (11,4) | 0 (0,0) | |
| Otros | 109 (17,8) | 8 (11,4) | 16 (24,6) | |
| Muerte a los 5 años | 900 (28,9) | 85 (25,7) | 93 (35,8)b | 0,02 |
| Supervivencia acumulada a 5 años (%) | 69,8±0,8 | 71,9±2,6 | 61,3±3,2a,b | 0,02 |
| Fallo de injerto primario | 486 (16,4) | 73 (22,5)a | 59 (23,2)a | 0,001 |
| Duración de la hospitalización en unidad de cuidados intensivos (días) | 5,0 [5,0] | 6,0 [7,0] | 6,0 [6,0]a | 0,003 |
| Duración de la ventilación mecánica (horas) | 16,0 [33,0] | 24,0 [43,0] | 18,0 [28,0] | 0,10 |
Los datos se expresan en número (%), media±desviación estándar o mediana [rango intercuartílico].
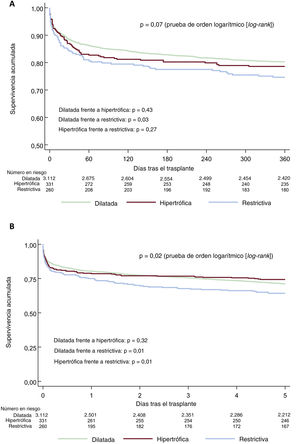
En el análisis sin ajustar, la supervivencia a 1 año fue significativamente inferior tan solo en la MCR en comparación con la MCD (figura 2A). A los 5 años, la supervivencia fue significativamente inferior en la MCR en comparación con la MCD o con la MCH (figura 2B).
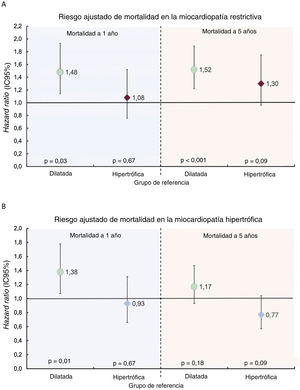
Los análisis de regresión de Cox univariable y multivariable de la mortalidad a 1 año y a 5 años se resumen en el tablas 2 y 3 del material adicional y las comparaciones ajustadas multivariables entre los grupos se presentan en el tabla 4 del material adicional. El grupo de MCR presentó un riesgo de mortalidad a 1 año el 48% superior al del grupo de MCD, siendo la diferencia significativa (figura 3A). De igual modo, el grupo de MCH mostró también un riesgo de mortalidad a 1 año el 38% superior al del grupo de MCD (figura 3B). No hubo diferencias en la mortalidad a 1 año entre los grupos de MCR y de MCH.
Comparación del riesgo de mortalidad ajustado a 1 año y a 5 años en la miocardiopatía restrictiva (A) y la miocardiopatía hipertrófica (B) en comparación con la miocardiopatía dilatada. Riesgo de mortalidad a 1 año ajustado según las variables de edad del receptor, disfunción renal, resistencia vascular pulmonar, bilirrubina >2mg/dl, infección, ventilación mecánica, asistencia circulatoria previa al trasplante, cáncer, sexo del donante, urgencia, tiempo de isquemia fría, época del trasplante e inducción de la inmunosupresión. Riesgo de mortalidad a 5 años ajustado según las variables de edad, disfunción renal, resistencia vascular pulmonar, bilirrubina >2mg/dl, infección, ventilación mecánica, asistencia circulatoria previa al trasplante, esternotomía previa, cáncer, urgencia, técnica quirúrgica, época del trasplante e inducción de la inmunosupresión.
Por lo que respecta a la mortalidad a 5 años, el grupo de MCR continuó mostrando un exceso significativo del 52% en el riesgo de mortalidad en comparación con el grupo de MCD (figura 3A), mientras que el exceso de riesgo de mortalidad del 17% observado en el grupo de MCH en comparación con el grupo de MCD no alcanzó significación estadística (figura 3B). Se observó una tendencia no significativa a un riesgo de mortalidad a 5 años superior en el grupo de MCR en comparación con el grupo de MCH (figura 3A).
Estos resultados no se vieron influidos de manera significativa por el grado de urgencia con que se llevó a cabo el TxC. Así pues, la exclusión de la variable de «trasplante de alta prioridad» no modificó los resultados respecto a los obtenidos en los modelos originales (tabla 5 del material adicional). En cambio, el uso de dispositivos de asistencia ventricular antes del TxC podría haber influido en el pronóstico inmediato de la MCH, ya que, en este pequeño subgrupo de pacientes, la HR aumentó a 1,61 (IC95%, 0,88-3,33) en comparación con los pacientes con MCD, sin que se alcanzara significación estadística dado el tamaño limitado de la muestra. En el caso de la MCR, al parecer el aumento de la HR a 1,61 (IC95%, 0,61-4,19) fue menos pronunciado debido al pronóstico general ya desfavorable de este grupo.
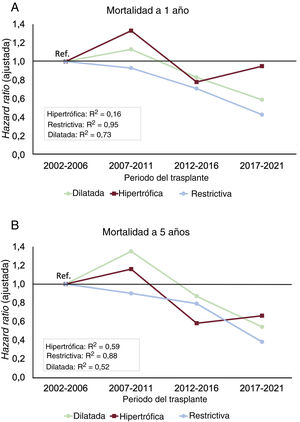
Tendencias a lo largo del tiempoEn la figura 4 se ilustran los cambios que se produjeron a lo largo del tiempo en el riesgo de mortalidad de nuestros grupos de estudio. Hubo una disminución significativa de la mortalidad a 1 año en la MCD y la MCR, mientras que en el grupo de MCH hubo un cambio escaso y se mantuvo un riesgo de mortalidad similar al del periodo 2002-2006 en el periodo 2017-2021 (figura 4A). Por lo que respecta a la mortalidad a 5 años, todos los grupos presentaron mejoras uniformes a lo largo del tiempo y hubo un progreso notable en los grupos de MCR y de MCH (figura 4B).
Causa de la muerte y eventos posteriores al trasplanteSe produjo un fallo primario del injerto en alrededor del 23% de los pacientes de los grupos de estudio y esta cifra fue notablemente superior a la de los casos de MCD. La ventilación mecánica prolongada y el mayor tiempo de permanencia en la unidad de cuidados intensivos indicaron una recuperación posoperatoria inmediata más intrincada en los grupos de MCH y MCR.
Aunque la comparación global de las causas de muerte fue estadísticamente significativa, las comparaciones específicas por pares no mostraron significación (tabla 3). Es de destacar que en el grupo de MCH hubo más muertes por complicaciones quirúrgicas, fallos multiorgánicos e ictus, pero menos muertes por rechazo agudo que en el grupo de MCD. En cambio, en el grupo de MCR hubo más muertes por fallo primario del injerto y por fallo multiorgánico, pero menos muertes por infección y por ictus que en el grupo de MCD.
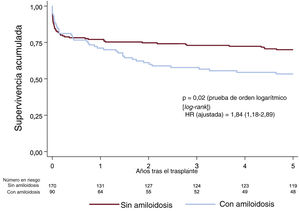
Análisis de los subgrupos de miocardiopatía restrictiva e hipertróficaEn el tabla 6 del material adicional se resumen las características iniciales de las etiologías amiloidótica y no amiloidótica de la MCR. Los pacientes con amiloidosis tenían una edad significativamente mayor, presentaban un índice de masa corporal más alto y fueron tratados con menor frecuencia con la técnica bicava que los pacientes con otras etiologías. Además, los pacientes con amiloidosis presentaron una tendencia no significativa a una mayor frecuencia del sexo masculino, un menor porcentaje de presencia de enfermedad vascular periférica y de esternotomía previa, y a un mayor porcentaje de anti-CD25. Las cifras de supervivencia de los pacientes con amiloidosis fueron inferiores a las de los pacientes con una MCR debida a otras etiologías (figura 5). Esta asociación significativa persistió incluso después de un ajuste multivariable (figura 5 y tabla 7 del material adicional).
Curvas de supervivencia (método de Kaplan-Meier) de la mortalidad a 5 años según la etiología amiloidótica o no amiloidótica de la miocardiopatía restrictiva. El valor de la hazard ratio se ajustó respecto a las variables de resistencia vascular pulmonar, enfermedad respiratoria, ventilación mecánica, cáncer, tiempo de isquemia fría, técnica quirúrgica, época del trasplante e inducción de la inmunosupresión.
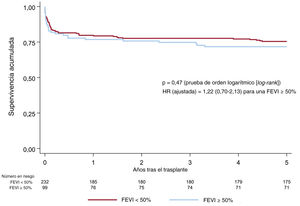
Un porcentaje elevado de pacientes receptores de trasplante con una MCH subyacente mostraron una FEVI <50% en el momento del TxC (70%). Estos pacientes fueron con mayor frecuencia varones y habían recibido tratamiento crónico con amiodarona antes del TxC, en comparación con lo observado en los pacientes sin una reducción de la fracción de eyección en la situación inicial. No hubo diferencias entre los grupos en los análisis de la supervivencia univariable o con ajuste (figura 6, tabla 8 del material adicional).
Curvas de supervivencia (método de Kaplan-Meier) de la mortalidad a 5 años según la FEVI previa al trasplante de corazón en los pacientes receptores con miocardiopatía hipertrófica. El valor de la hazard ratio se ajustó respecto a las variables de edad, positividad para citomegalovirus, resistencia vascular pulmonar, enfermedad respiratoria, ventilación mecánica, esternotomía previa al trasplante, urgencia, época del trasplante e inducción de la inmunosupresión. FEVI: fracción de eyección del ventrículo izquierdo; HR, hazard ratio.
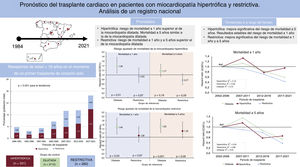
Los resultados del presente análisis de un registro de ámbito nacional del TxC pueden resumirse como sigue (figura 7): a) la MCH y la MCR constituyen una indicación creciente para el TxC; b) la MCH tiene un riesgo de mortalidad a 1 año superior al de la MCD y no parece que estos resultados hayan mejorado de forma considerable a lo largo de los últimos 20 años. No obstante, el pronóstico a medio plazo es similar al de la MCD; c) a pesar de las mejoras sustanciales en el riesgo de mortalidad a 1 y a 5 años que se han producido en las últimas décadas, el pronóstico de los pacientes con MCR es menos favorable. Entre los diversos trastornos restrictivos, la amiloidosis cardiaca tiene un pronóstico notablemente desfavorable en comparación con el de los demás tipos de MCR, y d) no hay diferencias entre los diversos fenotipos de FEVI de la MCH.
Según lo indicado por registros amplios previos, hay un porcentaje creciente de pacientes con MCH o MCR que han sido tratados con TxC8,9. Cabe destacar que estas tendencias son paralelas a una mejora del estado clínico general tanto en el momento de inclusión en la lista de espera como en el momento del TxC y están correlacionadas con una mejora de la supervivencia global1,3,4,16,22. Además, los cambios en las políticas de asignación podrían explicar también, en parte, estos resultados, como ocurre en el caso de EE. UU.5,6. De manera coherente con lo indicado por estudios anteriores, se observan también diferencias significativas en las características de los pacientes trasplantados con MCH o con MCR en comparación con los pacientes con MCD. Los pacientes con MCH o MCR eran de menor edad, más probablemente mujeres y con tendencia a presentar una prevalencia de comorbilidades cardiovasculares inferior a la de los pacientes con MCD6,7 probablemente debido a la etiología predominantemente genética de ambas miocardiopatías. Sin embargo, las miocardiopatías del tipo MCR constituyen un grupo más heterogéneo en que el promedio de las características clínicas puede variar en función de la contribución relativa de cada etiología subyacente en el trastorno restrictivo. Por ejemplo, el porcentaje creciente de miocardiopatía amiloidótica puede ser consecuencia de un aumento de la media de edad y de una mayor carga de comorbilidad en los pacientes trasplantados con MCR14. Será preciso examinar otras diferencias entre los grupos, como las observadas en las características de los donantes y en el uso de la técnica bicava, en el contexto de tendencias observadas en periodos de tiempo más amplios. Esto tiene especial importancia puesto que a una parte significativa de los casos de MCH y MCR de este estudio se les realizó el TxC en periodos de tiempo más recientes.
En este estudio, al parecer la situación clínica previa al trasplante no presentó diferencias significativas en la MCH y la MCR en comparación con la MCD. De hecho, la existencia de factores significativos que se sabe que tiene una influencia negativa en el pronóstico inmediato después del trasplante tendió a mostrar una prevalencia más baja en los grupos de MCH y MCR. Sin embargo, no puede descartarse la posibilidad de que algunas circunstancias que afectan a grupos relativamente pequeños, como el de los pacientes en que se usan dispositivos de asistencia ventricular16, o diferencias sutiles que puedan dificultar la distinción dentro de la descripción detallada de un registro amplio pudieran tener una repercusión importante en los resultados globales.
A diferencia de lo indicado por estudios previos9–12, este análisis mostró una supervivencia inicial y total después del trasplante inferior en el grupo de MCR que en otras etiologías y ello persistió incluso después de aplicar un ajuste respecto a posibles factores de confusión. Se ha sugerido que los resultados del TxC en pacientes con MCR podrían verse influidos negativamente por factores como la reducción en el acceso al trasplante y un peor estado clínico en el momento de realizar el TxC4,26. No obstante, después del cambio en la política de asignación establecido por UNOS en 2018, no se observó ninguna diferencia apreciable en la supervivencia, a pesar de la mayor tasa de trasplantes y la reducción de la duración de la permanencia en espera2,5. Asimismo, las limitaciones de la asistencia circulatoria mecánica podrían influir también en los resultados en los sistemas de asignación en los que la priorización en la lista de espera se basa principalmente en el uso de la asistencia circulatoria mecánica. No obstante, no parece que estos factores influyan en la paridad entre los pacientes con MCH/MCR y los pacientes sin MCH/MCR por lo que respecta a la probabilidad de recibir un TxC4. También es posible que una mayor granularidad en factores de confusión no considerados, como la prevalencia del cáncer previo, el uso de radioterapia torácica o de productos tóxicos cardiacos o el tipo y grado de amiloidosis cardiaca, pudiera ayudar a explicar estos resultados9,17. En la amiloidosis, algunos estudios sugieren que los resultados tras el TxC han mejorado en los últimos años27 debido a un mayor porcentaje de amiloidosis por transtirretina (con menor afectación sistémica que en la amiloidosis por cadenas ligeras), una mejor selección de los candidatos antes del TxC y mejoras en el tratamiento de la enfermedad primaria antes y después del TxC16. Sin embargo, de manera coherente con lo indicado por estudios previos, estos análisis ponen de manifiesto también que la amiloidosis continúa mostrando un riesgo de mortalidad superior al de otras etiologías de la MCR.
Se observó que la MCH y la MCR tienen una tasa de mortalidad temprana similar, pero difieren significativamente por lo que respecta a la supervivencia a largo plazo, mientras que la supervivencia en la MCH es igual a la existente en la MCD. Nuestros resultados son bastante similares a los descritos por Maron et al.21 basándose en un análisis de la base de datos OPTN/UNOS. Estos autores observaron que los pacientes con MCH presentaban una mortalidad superior a la del resto de pacientes después de los primeros meses iniciales tras el TxC, pero con una mortalidad global a largo plazo inferior. De igual modo, Zuñiga-Cisneros et al.7 describieron una tendencia a una mortalidad a 1 año superior en los pacientes con MCH en comparación con los pacientes con MCD antes de 2010. Sin embargo, este riesgo inicial ha dejado de observarse en la época más actual. Contrariamente a lo indicado por nuestras observaciones, estos autores señalaron una mejora de los resultados iniciales durante los años más recientes, mejora que nosotros solamente observamos para la supervivencia a largo plazo. Como se ha mencionado antes, la menor edad y la ausencia de enfermedad sistémica o de cáncer podrían explicar la mejora del pronóstico a largo plazo observada para la MCH. Sin embargo, la mayor mortalidad temprana en comparación con la MCD sugiere la existencia de trastornos clínicos comunes antes del trasplante y de problemas técnicos perioperatorios en la MCH y la MCR. Pueden plantearse hipótesis respecto a las causas que subyacen en estas observaciones realizando un análisis con mayor profundidad de los incidentes y los determinantes de la mortalidad prematura en nuestras cohortes de estudio. En primer lugar, tanto la MCH como la MCR mostraron una mayor frecuencia de fallo primario del injerto, que es un factor pronóstico claramente identificado, en comparación con lo observado en la MCD. Esta discrepancia podría asociarse a un estado clínico más comprometido antes del TxC, circunstancia esta que continúa siendo difícil de interpretar plenamente, dadas las limitaciones de los datos disponibles en este registro. En segundo lugar, a pesar de que estén poco representados en este conjunto de datos, parece que el uso de dispositivos de asistencia ventricular tiene una repercusión negativa en los resultados, lo cual se pone especialmente de manifiesto en el contexto de la MCH. Por consiguiente, en este subgrupo específico de pacientes, la HR para la mortalidad a 1 año pasó de 1,38 a 1,61. En tercer lugar, se puede apreciar una inclinación hacia un tiempo de isquemia fría prolongado y es probable que esta tendencia pueda atribuirse a lo intrincado de los métodos empleados durante la intervención quirúrgica. En cuarto lugar, una mayor frecuencia de casos mortales como consecuencia de complicaciones quirúrgicas en el grupo de MCH probablemente indica unas condiciones más desfavorables del campo operatorio, junto con un mayor número de muertes debidas a causas distintas de los antecedentes habituales de la mortalidad temprana en la MCR, que es un grupo heterogéneo probablemente emblemático del deterioro general del estado físico como consecuencia de la enfermedad subyacente. Es de destacar que no hubo diferencias de mortalidad en función de la presencia de una fracción de eyección reducida (FEVI <50%) o la ausencia de una fracción de eyección reducida en la MCH, lo cual sugiere que este factor podría no ser un buen indicador de la progresión y la gravedad de la enfermedad.
LimitacionesEste estudio presenta una descripción general de un registro a largo plazo de ámbito nacional, en la cual no podemos descartar la posible presencia de factores de confusión no tenidos en cuenta. Una caracterización detallada del estado clínico previo al trasplante (tiempo de permanencia en lista de espera, marcadores de la fragilidad, situación hemodinámica) podría ser muy útil para interpretar nuestros resultados. Aunque hubo una cantidad modesta de datos no disponibles, que se trataron con el empleo de técnicas estándares, persiste la posibilidad de errores en la introducción de los datos. El tamaño muestral relativamente pequeño de algunos grupos podría haber reducido el poder estadístico.
Podría haber habido inexactitudes en la asignación local de la etiología primaria en algunos de los casos. Esto explicaría posiblemente la prevalencia elevada de causas «idiopáticas» u «otras» para el fenotipo restrictivo. Además, el mayor conocimiento del diagnóstico de determinadas miocardiopatías y, en particular, de la amiloidosis podría explicar su prevalencia creciente como causa de TxC en los años más recientes. Asimismo, la base de datos no permitió diferenciar los distintos tipos de amiloidosis y no tiene en cuenta la posibilidad de fenocopias en casos de miocardiopatía hipertrófica/restrictiva. De igual modo, no se dispone de información sobre la presencia y gravedad de los gradientes intraventriculares en la MCH. Estos resultados deben interpretarse en el contexto del periodo de observación prolongado, lo cual comportó cambios importantes en los criterios de inclusión y en la asistencia de los pacientes incluidos en la lista de espera, así como en el tratamiento posterior al trasplante.
CONCLUSIONESEn los últimos años, la MCH y la MCR han pasado a ser indicaciones cada vez más frecuentes para el TxC. Los resultados a largo plazo tras un TxC para la MCH son comparables a los observados en etiologías de mayor prevalencia, como la MCD. Sin embargo, en el caso de la MCR y, en particular, en la amiloidosis se observa un peor pronóstico a corto y largo plazo después del TxC, en comparación con lo ocurrido en otras etiologías. Estos resultados indican que hay un margen de mejora importante por lo que respecta a una mejor selección de los pacientes receptores y un mejor tratamiento perioperatorio, principalmente para la amiloidosis y la MCH.
- •
La MCH y la MCR son indicaciones infrecuentes para el TxC.
- •
Continúa habiendo cierta incertidumbre respecto a los resultados tras el trasplante en los receptores que tienen una MCH o una MCR subyacentes.
- •
Los datos sobre las tendencias de los resultados a lo largo del tiempo en estas entidades clínicas son limitados.
- •
Un porcentaje creciente de pacientes han sido tratados con un TxC con un diagnóstico previo de MCR o de MCH (en total, el 15% en los últimos 5 años).
- •
Tanto la MCR como la MCH se asocian a una tasa de supervivencia a corto plazo inferior a la observada en la MCD. Sin embargo, esta menor tasa de supervivencia persiste a largo plazo en el caso de la miocardiopatía restrictiva, pero no en la miocardiopatía hipertrófica.
- •
En los últimos 20 años se han observado mejoras significativas en el pronóstico a corto plazo tras el trasplante en los pacientes con MCR.
Este estudio se llevó a cabo sin ningún apoyo económico.
CONSIDERACIONES ÉTICASTodos los pacientes dieron el consentimiento informado por escrito para su inclusión en la lista de espera para trasplante y autorizaron el uso de sus datos anonimizados con fines de investigación. Además, las operaciones del Registro Español de Trasplante Cardiaco han sido autorizadas por el comité de ética del Hospital Universitario La Fe de Valencia (España). En la elaboración de este artículo se han tenido en cuenta las cuestiones relativas al sexo y el género.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIALNo se ha utilizado inteligencia artificial.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores cumplen los 4 criterios siguientes: a) aportaciones sustanciales al concepto y diseño, la obtención de los datos, o el análisis e interpretación de estos; b) redacción de la propuesta inicial del artículo o revisión crítica de este; c) aprobación final de la versión para publicar; d) aceptación de la responsabilidad de la exactitud e integridad del original. I. Cruz y S. Lopes Fernandes contribuyeron por igual a la elaboración de este artículo.
CONFLICTO DE INTERESESLos autores declaran no tener conflictos de intereses.