La reparación de la válvula mitral transcatéter (RVMT) con el sistema MitraClip es un tratamiento para los pacientes con insuficiencia mitral (IM) grave de alto riesgo quirúrgico. El objetivo principal fue analizar los resultados del RVMT en pacientes con IM grave, según la etiología.
MétodosEstudio observacional, prospectivo y multicéntrico con inclusión de pacientes consecutivos. El objetivo primario fue el combinado de mortalidad por todas las causas y reingresos hospitalarios por insuficiencia cardiaca al año. Se compararon las características clínicas y del procedimiento y los eventos para cada grupo de IM. Se realizó un análisis multivariable para determinar las variables asociadas con el objetivo primario.
ResultadosSe incluyó a 558 pacientes; 364 (65,2%) tenían etiología funcional; 111 (19,9%), degenerativa, y 83 (14,9%), mixta. La media de edad fue 72,8±11,1 años y eran varones el 70,3%. Respecto al objetivo primario, hubo 95 (17%) eventos en toda la serie. No hubo diferencias significativas entre los 3 grupos en el número de eventos del objetivo primario: 11 (11,3%) en la IM degenerativa, 71 (21,3%) en la funcional y 13 (18,1%) en la mixta (p=0,101). Los predictores independientes fueron la clase funcional (p=0,029), la revascularización quirúrgica previa (p=0,031), el EuroSCORE II (p=0,003), la diabetes mellitus (p=0,037) y la fracción de eyección del ventrículo izquierdo (p=0,015).
ConclusionesEste trabajo confirma con datos de la práctica clínica la seguridad y la eficacia de la RVMT independientemente de la etiología de la IM y se documentan los principales factores asociados con el pronóstico durante el primer año de seguimiento.
Palabras clave
La insuficiencia mitral (IM) es una valvulopatía cuya prevalencia va en aumento. La IM grave se asocia con una progresiva dilatación del ventrículo izquierdo aparición de insuficiencia cardiaca (IC). Los pacientes sintomáticos tienen unas tasas de mortalidad anual superiores al 5% sin intervención1,2. La actuación sobre la IM varía dependiendo del mecanismo fisiopatológico: en la IM primaria u orgánica está afectado alguno de los componentes del aparato mitral (velos, cuerdas o músculos papilares) y se recomienda una reparación/sustitución valvular cuando haya síntomas, dilatación ventricular, hipertensión pulmonar o fibrilación auricular3,4. En la IM secundaria, los componentes del aparato mitral están íntegros pero, debido a una dilatación ventricular o del anillo, se produce falta de coaptación de los velos. Estos pacientes suelen presentar disfunción ventricular, y la mayoría recibe tratamiento médico. Solo se considera el tratamiento quirúrgico cuando precisan revascularización coronaria concomitante3–5.
La irrupción de las técnicas de reparación de la válvula mitral transcatéter (RVMT) ha ampliado el abanico terapéutico en el tratamiento de la IM grave. El sistema MitraClip (Abbott; Menlo Park, California, Estados Unidos) es una opción terapéutica cada vez más extendida para los pacientes con IM grave de alto riesgo quirúrgico o inoperables4,5. El tratamiento de pacientes con IM grave de origen degenerativo con RVMT con MitraClip se ha demostrado seguro y eficaz6. Presenta buenos resultados clínicos, con una reducción de la gravedad de la IM algo inferior a largo plazo comparado con la conseguida por el tratamiento quirúrgico, pero con mayor seguridad, y mejora la clase funcional y la calidad de vida7,8.
Mientras que la evidencia inicial con MitraClip se produjo en el campo de la IM degenerativa, la mayoría de los pacientes tratados en los registros internacionales presentaban IM funcional. En este grupo se observó una mejora de la clase funcional en más del 75% de los casos9–12. Esto llevó a comparar la RVMT junto con tratamiento óptimo frente a solo tratamiento óptimo en 2 estudios aleatorizados diferentes. Mientras que en 1 de ellos (COAPT), el grupo de RVMT más tratamiento médico óptimo mostró una reducción significativa de la mortalidad y los reingresos por IC, en el otro no se obtuvieron diferencias significativas (MITRA-FR)13,14.
El objetivo principal de este estudio es analizar las diferencias en mortalidad por todas las causas y reingresos hospitalarios por IC al año de los pacientes con IM degenerativa, funcional y mixta tratados con RVMT con el sistema MitraClip.
MÉTODOSDiseño y población del estudioSe trata de un estudio observacional y multicéntrico. Los datos obtenidos proceden del Registro Español de MitraClip, que está avalado por la Sección de Hemodinámica y Cardiología Intervencionista (SHCI) de la Sociedad Española de Cardiología e incluye de manera prospectiva a pacientes consecutivos tratados con MitraClip desde el 1 de junio de 2012. La inclusión de pacientes tratados con MitraClip en el Registro Español es una posibilidad que se ofrece a todos los miembros de la SHCI que practiquen la técnica. En este estudio se analizan los datos de los pacientes incluidos hasta el 1 de julio de 2018, procedentes de 16 hospitales españoles. La indicación de RVMT con MitraClip se estableció como la mejor opción terapéutica tras la evaluación de cada caso por el equipo multidisciplinario (Heart Team) de cada centro.
Para el objetivo del estudio se definieron 3 grupos según la etiología de la IM3,4: IM degenerativa (IMD) o primaria, en la que hay una afección directa y estructural de alguno de los componentes del aparato mitral; IM funcional (IMF) o secundaria, cuando los velos y las cuerdas son estructuralmente normales, pero hay desequilibrio entre las fuerzas de cierre y de sujeción en la válvula, secundario a las alteraciones en la geometría del VI, y por último, IM mixta (IMM), cuyo mecanismo etiológico es principalmente funcional, pero en la que se observa degeneración de los velos que podría tener implicaciones para la reparación percutánea.
Se diseñó una base de datos centralizada específica para la inclusión prospectiva y consecutiva de todas las variables demográficas, ecocardiográficas, de procedimiento y de seguimiento de los pacientes.
Todos los pacientes incluidos firmaron el consentimiento informado.
Descripción del procedimiento y del dispositivoEl dispositivo MitraClip es un sistema de tratamiento percutáneo para la IM que se basa en la técnica quirúrgica propuesta previamente por Alfieri6,7. El sistema consiste en un clip de cromo-cobalto con 2 brazos y 2 fijadores que se usan para atrapar ambos velos mitrales para crear una válvula de doble orificio. El dispositivo se implanta por vía transeptal y mediante control ecocardiográfico y fluoroscópico se avanza su sistema liberador hasta colocarlo en el punto de máxima insuficiencia. El uso de la ecocardiografía transesofágica tridimensional en tiempo real es esencial para guiar el procedimiento y además posibilita intentar el tratamiento de válvulas morfológicamente complejas. Una vez que se confirma mediante ecocardiografía transesofágica que ambos velos se han introducido en los brazos del sistema, se puede cerrar el dispositivo y comprobar el resultado de la reducción de la IM mediante ecocardiografía transesofágica. Si el resultado es aceptable, el clip puede ser liberado, y si no lo es, se procede a su reapertura y recolocación para un nuevo intento. El implante se realiza en la sala de hemodinámica con anestesia general para poder obtener una imagen adecuada de la válvula mitral e incluir adecuadamente los velos en el dispositivo6,7.
Definición de las variablesEl éxito del procedimiento se definió como el correcto implante de al menos 1 clip con reducción de la IM hasta grado menor o igual que moderado (2+). El tiempo del procedimiento se definió como la duración desde la inducción anestésica hasta el final del procedimiento. El tiempo de implante del dispositivo se consideró desde la inserción del sistema de liberación hasta su retirada. La hemorragia relacionada con el procedimiento y su gravedad se definieron según los criterios del Bleeding Academic Research Consortium (BARC)15. La clase funcional se definió según la clasificación de la New York Heart Association (NYHA).
La reparación mitral percutánea se definió como urgente cuando se realizó durante un ingreso por IC aguda e inestabilidad clínica, ya fuera por episodios recurrentes de edema agudo de pulmón que precisaran medicación intravenosa o por el desarrollo de shock cardiogénico.
La gravedad de la IM, en el diagnóstico como en la evaluación tras el procedimiento y durante el seguimiento, se determinó según las recomendaciones de la Sociedad Europea de Cardiología4,16.
Objetivos del estudioEl objetivo primario del estudio fue el combinado de mortalidad por cualquier causa y reingreso por IC durante el primer año de seguimiento.
Los objetivos secundarios fueron el análisis tras la RVMT de la clase funcional y la gravedad de la IM según la etiología de esta.
Análisis estadísticoEn el análisis descriptivo, para las variables cualitativas se calcularon las frecuencias absoluta (n) y relativa (%). En las variables cuantitativas, se comprobó la normalidad de las variables mediante la prueba de bondad de ajuste de Kolmogorov-Smirnov; en caso de ajustarse a la distribución normal, se expresan como media±desviación estándar, y como mediana [intervalo intercuartílico] en caso contrario. Para responder a los objetivos del estudio, los análisis se realizaron comparando las 3 etiologías de IM (IMD, IMF e IMM). Las diferencias entre estos grupos en las variables cualitativas se calcularon como diferencia de porcentajes con la prueba de la χ2 de Pearson; en caso de encontrar un 20% o más de celdas con frecuencias esperadas <5, se realizó la corrección de razón de verosimilitud. La comparación entre los 3 grupos para las variables cuantitativas continuas se analizó mediante ANOVA de un factor, con análisis post hoc de comparaciones múltiples de Bonferroni, o con el test de Kruskal-Wallis según la distribución de la variable.
Para estudiar el tiempo al evento mortalidad, así como rehospitalización por IC y al igual que para el combinado de mortalidad o rehospitalización a lo largo de 12 meses de seguimiento, se utilizó el estimador no paramétrico de supervivencia de Kaplan-Meier, con el que se obtuvieron las medianas de supervivencia, el gráfico de las curvas de supervivencia y el log-rank test para comparar la supervivencia libre del evento entre los grupos según el tipo de etiología de la IM.
Finalmente, se analizaron los predictores independientes del objetivo primario del estudio mediante la regresión de Cox de riesgos proporcionales, calculando en todos los casos los valores de la hazard ratio (HR) con sus intervalos de confianza del 95% (IC95%), ajustando por edad, sexo, tipo de IM y las variables que obtuvieron p <0,1 en el análisis univariante, empleando un modelo de pasos sucesivos hacia delante (modelo stepwise forward). Se estableció un nivel de seguridad en las pruebas estadísticas del 95% (p <0,05).
Para el análisis de los datos, se utilizó el paquete estadístico SPSS versión 23.0 (IBM Corp.; Armonk, New York, Estados Unidos).
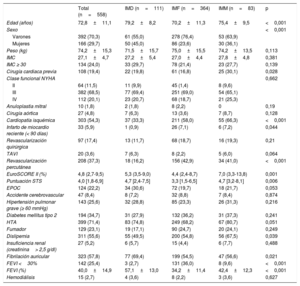
RESULTADOSCaracterísticas basales de la poblaciónSe incluyó a 558 pacientes, de los que 364 (65,2%) tenían IMF; 111 (19,9%), IMD y 83 (14,9%), IMM. Las características basales se muestran en la tabla 1. La media de edad fue 72,8±11,1 años y los varones eran el 70,3%. Los pacientes con IMD tenían más edad, más cirugía cardiaca previa y un riesgo quirúrgico más alto que los pacientes con IMF. Entre los pacientes con IMF y con IMM, hubo mayor proporción de varones, cardiopatía isquémica y revascularización percutánea y quirúrgica previas, y peor fracción de eyección.
Características basales de la muestra
| Total (n=558) | IMD (n=111) | IMF (n=364) | IMM (n=83) | p | |
|---|---|---|---|---|---|
| Edad (años) | 72,8±11,1 | 79,2±8,2 | 70,2±11,3 | 75,4±9,5 | <0,001 |
| Sexo | <0,001 | ||||
| Varones | 392 (70,3) | 61 (55,0) | 278 (76,4) | 53 (63,9) | |
| Mujeres | 166 (29,7) | 50 (45,0) | 86 (23,6) | 30 (36,1) | |
| Peso (kg) | 74,2±15,3 | 71,5±15,7 | 75,0±15,5 | 74,2±13,5 | 0,113 |
| IMC | 27,1±4,7 | 27,2±5,4 | 27,0±4,4 | 27,8±4,8 | 0,381 |
| IMC ≥ 30 | 134 (24,0) | 33 (29,7) | 78 (21,4) | 23 (27,7) | 0,139 |
| Cirugía cardiaca previa | 108 (19,4) | 22 (19,8) | 61 (16,8) | 25 (30,1) | 0,028 |
| Clase funcional NYHA | 0,662 | ||||
| II | 64 (11,5) | 11 (9,9) | 45 (1,4) | 8 (9,6) | |
| III | 382 (68,5) | 77 (69,4) | 251 (69,0) | 54 (65,1) | |
| IV | 112 (20,1) | 23 (20,7) | 68 (18,7) | 21 (25,3) | |
| Anuloplastia mitral | 10 (1,8) | 2 (1,8) | 8 (2,2) | 0 | 0,19 |
| Cirugía aórtica | 27 (4,8) | 7 (6,3) | 13 (3,6) | 7 (8,7) | 0,128 |
| Cardiopatía isquémica | 303 (54,3) | 37 (33,3) | 211 (58,0) | 55 (66,3) | <0,001 |
| Infarto de miocardio reciente (< 90 días) | 33 (5,9) | 1 (0,9) | 26 (7,1) | 6 (7,2) | 0,044 |
| Revascularización quirúrgica | 97 (17,4) | 13 (11,7) | 68 (18,7) | 16 (19,3) | 0,21 |
| TAVI | 20 (3,6) | 7 (6,3) | 8 (2,2) | 5 (6,0) | 0,064 |
| Revascularización percutánea | 208 (37,3) | 18 (16,2) | 156 (42,9) | 34 (41,0) | <0,001 |
| EuroSCORE II (%) | 4,8 (2,7-9,5) | 5,3 (3,5-9,0) | 4,4 (2,4-8,7) | 7,0 (3,3-13,8) | 0,001 |
| Puntuación STS | 4,0 [1,8-6,9] | 4,7 [2,4-7,5] | 3,3 [1,5-6,5] | 4,7 [3,2-8,1] | 0,006 |
| EPOC | 124 (22,2) | 34 (30,6) | 72 (19,7) | 18 (21,7) | 0,053 |
| Accidente cerebrovascular | 47 (8,4) | 8 (7,2) | 32 (8,8) | 7 (8,4) | 0,874 |
| Hipertensión pulmonar grave (≥ 60 mmHg) | 143 (25,6) | 32 (28,8) | 85 (23,3) | 26 (31,3) | 0,216 |
| Diabetes mellitus tipo 2 | 194 (34,7) | 31 (27,9) | 132 (36,2) | 31 (37,3) | 0,241 |
| HTA | 399 (71,4) | 83 (74,8) | 249 (68,2) | 67 (80,7) | 0,051 |
| Fumador | 129 (23,1) | 19 (17,1) | 90 (24,7) | 20 (24,1) | 0,249 |
| Dislipemia | 311 (55,6) | 55 (49,5) | 200 (54,8) | 56 (67,5) | 0,039 |
| Insuficiencia renal (creatinina> 2,5 g/dl) | 27 (5,2) | 6 (5,7) | 15 (4,4) | 6 (7,7) | 0,488 |
| Fibrilación auricular | 323 (57,8) | 77 (69,4) | 199 (54,5) | 47 (56,6) | 0,021 |
| FEVI <30% | 142 (25,4) | 3 (2,7) | 131 (36,0) | 8 (9,6) | <0,001 |
| FEVI (%) | 40,0±14,9 | 57,1±13,0 | 34,2±11,4 | 42,4±12,3 | <0,001 |
| Hemodiálisis | 15 (2,7) | 4 (3,6) | 8 (2,2) | 3 (3,6) | 0,627 |
EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; IMC: índice de masa corporal; IMD: insuficiencia mitral degenerativa; IMF: insuficiencia mitral funcional; IMM: insuficiencia mitral mixta; NYHA: New York Heart Association; STS: Society of Thoracic Surgeons; TAVI: implante percutáneo de válvula aórtica.
Los valores expresan n (%), media±desviación estándar, media (intervalo) o mediana [intervalo intercuartílico].
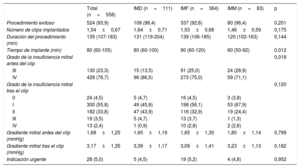
Las características del procedimiento se muestran en la tabla 2. El procedimiento fue exitoso en el 93% de los casos, sin diferencias significativas según la etiología de la IM. Tampoco hubo diferencias significativas en la duración del procedimiento —si bien el grupo de IMF presentó tiempos más largos— ni en el número de clips implantados. En el 5% de los pacientes la indicación de RVMT fue urgente, sin diferencias significativas según el tipo de IM.
Características del procedimiento
| Total (n=558) | IMD (n=111) | IMF (n=364) | IMM (n=83) | p | |
|---|---|---|---|---|---|
| Procedimiento exitoso | 524 (93,9) | 108 (96,4) | 337 (92,6) | 80 (96,4) | 0,201 |
| Número de clips implantados | 1,54±0,67 | 1,64±0,71 | 1,53±0,68 | 1,46±0,59 | 0,175 |
| Duración del procedimiento (min) | 135 (107-183) | 131 (119-204) | 139 (106-185) | 120 (102-163) | 0,144 |
| Tiempo de implante (min) | 80 (60-105) | 80 (60-100) | 90 (60-120) | 60 (50-92) | 0,012 |
| Grado de la insuficiencia mitral antes del clip | 0,018 | ||||
| III | 130 (23,3) | 15 (13,5) | 91 (25,0) | 24 (28,9) | |
| IV | 428 (76,7) | 96 (86,5) | 273 (75,0) | 59 (71,1) | |
| Grado de la insuficiencia mitral tras el clip | 0,120 | ||||
| 0 | 24 (4,5) | 5 (4,7) | 16 (4,5) | 3 (3,8) | |
| I | 300 (55,8) | 49 (45,8) | 198 (56,1) | 53 (67,9) | |
| II | 182 (33,8) | 47 (43,9) | 116 (32,9) | 19 (24,4) | |
| III | 19 (3,5) | 5 (4,7) | 13 (3,7) | 1 (1,3) | |
| IV | 13 (2,4) | 1 (0,9) | 10 (2,8) | 2 (2,6) | |
| Gradiente mitral antes del clip (mmHg) | 1,68±1,25 | 1,65±1,19 | 1,65±1,30 | 1,80±1,14 | 0,799 |
| Gradiente mitral tras el clip (mmHg) | 3,17±1,35 | 3,39±1,17 | 3,09±1,41 | 3,23±1,13 | 0,182 |
| Indicación urgente | 28 (5,0) | 5 (4,5) | 19 (5,2) | 4 (4,8) | 0,952 |
IMD: insuficiencia mitral degenerativa; IMF: insuficiencia mitral funcional; IMM: insuficiencia mitral mixta.
Los valores expresan n (%) o media±desviación estándar.
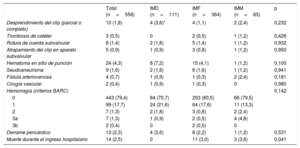
En la tabla 3 se muestran las complicaciones derivadas del procedimiento y las acontecidas durante la estancia hospitalaria. En 13 pacientes se observó derrame pericárdico relacionado con el procedimiento, 4 con IMD, 8 con IMF y 1 con IMM. De ellos, 4 pacientes precisaron pericardiocentesis (2 con IMD y 2 con IMF). Solo 1 paciente del grupo de IMF precisó tratamiento quirúrgico para el derrame pericárdico. Hubo hemorragias clínicamente relevantes (tipo BARC 3a o 3b) en el 3,1% (9 pacientes). La mortalidad hospitalaria fue del 2,5% (14 pacientes), significativamente superior en los grupos de IMF e IMM que en el de IMD (el 3 y el 3,6% frente a 0; p=0,041).
Complicaciones del procedimiento y durante la estancia hospitalaria
| Total (n=558) | IMD (n=111) | IMF (n=364) | IMM (n=83) | p | |
|---|---|---|---|---|---|
| Desprendimiento del clip (parcial o completo) | 10 (1,8) | 4 (3,6)* | 4 (1,1) | 2 (2,4) | 0,232 |
| Trombosis de catéter | 3 (0,5) | 0 | 2 (0,5) | 1 (1,2) | 0,426 |
| Rotura de cuerda subvalvular | 8 (1,4) | 2 (1,8) | 5 (1,4) | 1 (1,2) | 0,932 |
| Atrapamiento del clip en aparato subvalvular | 5 (0,9) | 1 (0,9) | 3 (0,8) | 1 (1,2) | 0,950 |
| Hematoma en sitio de punción | 24 (4,3) | 8 (7,2) | 15 (4,1) | 1 (1,2) | 0,100 |
| Seudoaneurisma | 9 (1,6) | 2 (1,8) | 6 (1,6) | 1 (1,2) | 0,941 |
| Fístula arteriovenosa | 4 (0,7) | 1 (0,9) | 1 (0,3) | 2 (2,4) | 0,181 |
| Cirugía vascular | 2 (0,4) | 1 (0,9) | 1 (0,3) | 0 | 0,980 |
| Hemorragia (criterios BARC) | 0,142 | ||||
| 0 | 443 (79,4) | 84 (75,7) | 293 (80,5) | 66 (79,5) | |
| 1 | 99 (17,7) | 24 (21,6) | 64 (17,6) | 11 (13,3) | |
| 2 | 7 (1,3) | 2 (1,8) | 3 (0,8) | 2 (2,4) | |
| 3a | 7 (1,3) | 1 (0,9) | 2 (0,5) | 4 (4,8) | |
| 3b | 2 (0,4) | 0 | 2 (0,5) | 0 | |
| Derrame pericárdico | 13 (2,3) | 4 (3,6) | 8 (2,2) | 1 (1,2) | 0,531 |
| Muerte durante el ingreso hospitalario | 14 (2,5) | 0 | 11 (3,0) | 3 (3,6) | 0,041 |
BARC: Bleeding Academic Research Consortium; IMD: insuficiencia mitral degenerativa; IMF: insuficiencia mitral funcional; IMM: insuficiencia mitral mixta.
Los valores expresan n (%).
Se produjeron 14 muertes hospitalarias: 11 pacientes tenían IMF y 3, IMM. Las causas de muerte hospitalaria en el grupo de IMF fueron: 7 por IC refractaria, 2 por sepsis (una de origen urinario y otra de origen respiratorio), 1 ictus y 1 fallo multiorgánico. En el grupo de IMM, las causas fueron: 2 por IC refractaria y 1 por insuficiencia respiratoria. No hubo muertes hospitalarias en el grupo de IMD.
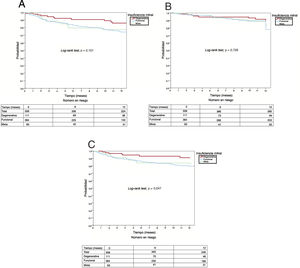
Objetivo primarioA los 12 meses de seguimiento, el número total de eventos del objetivo primario del estudio fue de 95 (18,9%) en toda la serie: 11 (11,3%) en el grupo de IMD, 71 (21,3%) en el grupo de IMF y 13 (18,1%) en el grupo de IMM, sin diferencias significativas entre los 3 grupos (p=0,101). La mortalidad por todas las causas en toda la serie a los 12 meses de seguimiento fue del 14% (78 pacientes), distribuida según la etiología de la IM de la siguiente forma: 13 pacientes (11,7%) en el grupo de IMD, 57 (15,7%) en el de IMF y 8 (9,6%) en el de IMM, sin diferencias entre los 3 grupos (p=0,728). El porcentaje de reingresos por IC en toda la serie a los 12 meses fue del 18% (101 pacientes): 13 (11,7%) en el grupo de IMD, 77 (21,2%) en el de IMF y 11 (13,3%) en el de IMM, diferencia que resultó superior desde el punto de vista estadístico en el grupo de IMF (p=0,047). Obsérvense las curvas de supervivencia a 12 meses para el evento combinado (figura 1A), la mortalidad por todas las causas (figura 1B) y los reingresos por IC, según la etiología de la IM (figura 1C).
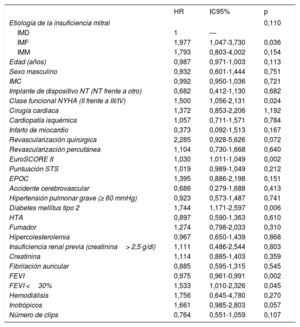
La tabla 4 y la tabla 5 muestran respectivamente los análisis univariante y multivariante del evento combinado a los 12 meses. Las variables predictoras del objetivo primario del estudio fueron la clase funcional (p=0,029), la revascularización quirúrgica previa (p=0,031), el EuroSCORE II (p=0,003), la diabetes mellitus (p=0,037) y la fracción de eyección del ventrículo izquierdo (p=0,015). Se completó el seguimiento del 79,93% de la muestra.
Análisis univariante del objetivo primario del estudio (mortalidad o rehospitalización a 12 meses)
| HR | IC95% | p | |
|---|---|---|---|
| Etiología de la insuficiencia mitral | 0,110 | ||
| IMD | 1 | — | |
| IMF | 1,977 | 1,047-3,730 | 0,036 |
| IMM | 1,793 | 0,803-4,002 | 0,154 |
| Edad (años) | 0,987 | 0,971-1,003 | 0,113 |
| Sexo masculino | 0,932 | 0,601-1,444 | 0,751 |
| IMC | 0,992 | 0,950-1,036 | 0,721 |
| Implante de dispositivo NT (NT frente a otro) | 0,682 | 0,412-1,130 | 0,682 |
| Clase funcional NYHA (II frente a III/IV) | 1,500 | 1,056-2,131 | 0,024 |
| Cirugía cardiaca | 1,372 | 0,853-2,206 | 1,192 |
| Cardiopatía isquémica | 1,057 | 0,711-1,571 | 0,784 |
| Infarto de miocardio | 0,373 | 0,092-1,513 | 0,167 |
| Revascularización quirúrgica | 2,285 | 0,928-5,626 | 0,072 |
| Revascularización percutánea | 1,104 | 0,730-1,668 | 0,640 |
| EuroSCORE II | 1,030 | 1,011-1,049 | 0,002 |
| Puntuación STS | 1,019 | 0,989-1,049 | 0,212 |
| EPOC | 1,395 | 0,886-2,198 | 0,151 |
| Accidente cerebrovascular | 0,686 | 0.279-1,688 | 0,413 |
| Hipertensión pulmonar grave (≥ 60 mmHg) | 0,923 | 0,573-1,487 | 0,741 |
| Diabetes mellitus tipo 2 | 1,744 | 1,171-2,597 | 0,006 |
| HTA | 0,897 | 0,590-1,363 | 0,610 |
| Fumador | 1,274 | 0,798-2,033 | 0,310 |
| Hipercolesterolemia | 0,967 | 0,650-1,439 | 0,868 |
| Insuficiencia renal previa (creatinina> 2,5 g/dl) | 1,111 | 0,486-2,544 | 0,803 |
| Creatinina | 1,114 | 0,885-1,403 | 0,359 |
| Fibrilación auricular | 0,885 | 0,595-1,315 | 0,545 |
| FEVI | 0,975 | 0,961-0,991 | 0,002 |
| FEVI <30% | 1,533 | 1,010-2,326 | 0,045 |
| Hemodiálisis | 1,756 | 0,645-4,780 | 0,270 |
| Inotrópicos | 1,661 | 0,985-2,803 | 0,057 |
| Número de clips | 0,764 | 0,551-1,059 | 0,107 |
EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HR: hazard ratio; HTA: hipertensión arterial; IC95%: intervalo de confianza del 95%; IMC: índice de masa corporal; IMD: insuficiencia mitral degenerativa; IMF: insuficiencia mitral funcional; IMM: insuficiencia mitral mixta; NYHA: New York Heart Association; STS: Society of Thoracic Surgeons.
Análisis multivariante del objetivo primario del estudio (mortalidad o rehospitalización a los 12 meses)
| HR | IC95% | p | |
|---|---|---|---|
| Clase funcional NYHA (clase II frente a III/IV) | 3,641 | 1,143-11,601 | 0,029 |
| Revascularización quirúrgica previa | 2,720 | 1,098-6,742 | 0,031 |
| EuroSCORE II | 1,030 | 1,010-1,050 | 0,003 |
| Diabetes mellitus tipo 2 | 1,560 | 1,027-2,369 | 0,037 |
| Fracción de eyección del ventrículo izquierdo | 0,981 | 0,967-0.996 | 0,015 |
HR: hazard ratio; IC95%: intervalo de confianza del 95%; NYHA: New York Heart Association.
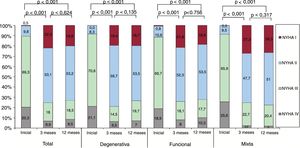
En cuanto a la evolución de la clase funcional de la NYHA (figura 2), hubo una clara mejoría a los 3 meses, que se mantenía al año, momento en el cual el 75,1% de los pacientes estaban en NYHA I o II. Esta mejoría está presente en todos los grupos etiológicos de IM. En la figura 3 se expone la evolución del grado de IM. Se muestra una reducción significativa del grado de IM a los 3 meses, que se mantiene a los 12 meses. Al final del seguimiento, el 73,2% de los pacientes presentaban IM de grado ≤ II. Esta mejoría está presente en todos los grupos etiológicos de IM.
Este proyecto colaborativo entre 16 hospitales españoles se ha desarrollado siguiendo las recomendaciones de la Sociedad Española de Cardiología al respecto de la RVMT, mediante un registro auspiciado por dicha entidad y con datos de la vida real de pacientes con IM grave sintomática tratados mediante RVMT con MitraClip.
En nuestra serie se muestra la seguridad y la eficacia de la RVMT con MitraClip en una población con alto riesgo, con una mejoría persistente de la clase funcional y reducción del grado de IM. Respecto al objetivo primario del estudio, se mostró la ausencia de diferencias estadísticamente significativas entre las diferentes etiologías de IM, si bien es cierto que se detecta una tendencia a un peor pronóstico en la IMF y en la IMM que en la IMD.
En nuestra serie, el porcentaje de pacientes con IMF es mayor que con IMD. Este dato está en consonancia con los datos publicados por otros registros de ámbito europeo (el 71% en el TRAMI9, el 77% en el ACCES-EU10, el 76% en el GRASP11 y el 72% en el Sentinel12), en un reflejo del amplio uso en nuestro medio de este tratamiento para la IM grave de etiología funcional (aproximadamente 2 tercios con IMF frente a 1 tercio con IMD). Esto es diferente a lo comunicado en el ámbito norteamericano, donde hasta la fecha, la RVMT se ha empleado predominantemente en la IMD6–8.
El perfil clínico de los pacientes de nuestra serie es similar al comunicado en series europeas previas. En grupo de IMD tiene más edad, mientras que en el grupo de IMF hubo mayores porcentajes de varones, cardiopatía isquémica y revascularización percutánea y enfermedad pulmonar obstructiva crónica9–12.
Creemos que es importante resaltar el elevado éxito general del procedimiento (94%), similar entre los diferentes tipos de IM. La tasa de éxito del procedimiento es superior a la publicada en el primer ensayo (EVEREST II8), pero comparable con los resultados de otros registros posteriores y más contemporáneos (97%9, 91%10, 100%11 y 95%12). Junto con la tan baja tasa de complicaciones mayores relacionadas con el procedimiento, esto refleja la aplicabilidad de la evidencia previa a nuestro entorno9-12. La acumulación de mayor experiencia de los equipos en la realización del procedimiento ha tenido un papel clave en la mejora de los resultados.
En nuestra serie no hubo diferencias significativas en el número de clips implantados según las etiologías de la IM. En series previas se ha indicado un mayor número de clips en el tratamiento de la IM degenerativa con volúmenes regurgitantes mayores, aunque también se ha documentado la posibilidad de tratar adecuadamente con un solo clip estados muy evolucionados de IM16. La adecuada selección de los pacientes es clave para seleccionar qué número de clips emplear17,18.
La reducción de la IM tras el implante en nuestra serie fue significativa tanto en la IMD como en la IMF, en consonancia con lo comunicado en los principales ensayos clínicos7,13,14 y registros internacionales9–12. Nuestros datos muestran que a los 12 meses la reducción de la IM se mantiene en un grado ≤ II en el 73,2% de los pacientes. Este porcentaje concuerda con lo comunicado en el primer registro europeo10 y otros más recientes11.
La supervivencia libre del evento combinado fue del 77,1% de toda la serie. No hubo diferencias significativas (p=0,101) entre los diferentes grupos: el 85,8% con IMD, el 74,5% con IMF y el 77,7% con IMM.
La ausencia de diferencias entre los grupos de IMD y de IMF para este objetivo combinado ya la publicaron Nickenig et al.12 y, del mismo modo que en nuestra serie, había una tendencia a peor pronóstico con la IMF. En nuestro trabajo, la tasa de eventos para el objetivo primario fue superior en el grupo de IMF (21,3%) que en el de IMD (11,3%). Este hecho se debe interpretar en el contexto del tamaño muestral y el seguimiento de este estudio; estudios más amplios y con mayor seguimiento podrían encontrar diferencias significativas.
Esta tendencia podría explicarse por la existencia de un perfil de mayor riesgo en la IMF (más comorbilidades y peor fracción de eyección del ventrículo izquierdo) que en la IMD. Si bien hay cierta tendencia a un peor pronóstico en el grupo de IMF y mixta respecto a la IMD, esto no redunda en una diferencia significativa para el evento combinado.
Respecto a la mortalidad por todas las causas al año de seguimiento hallada en nuestra serie, es muy similar a la de algunos registros actuales europeos (15,3%12 y 14,4%11) y algo inferior a otros en el mismo medio (19,2%10 y 20,3%9), probablemente por las diferentes características clínicas de los pacientes incluidos.
Nuestros datos van en la misma dirección de los hallazgos de un reciente metanálisis en el que la mortalidad por todas las causas total fue del 16%, sin diferencias entre IMD e IMF (HR=1,26; IC95%, 0,90-1,77; p=0,18). Este trabajo también muestra la tendencia del grupo IMF a un peor pronóstico y mayor porcentaje de ingresos por IC19.
Según la etiología de la IM, en el grupo de IMD de nuestra serie, la mortalidad por todas las causas al año fue del 11,7%, algo superior a la comunicada en el EVEREST II7, lo cual se explica porque este estudio incluyó a pacientes con bajo riesgo que eran candidatos quirúrgicos.
Respecto a la IMF, en nuestra serie la mortalidad por todas las causas al año fue del 15,7%, que resulta inferior a la publicada recientemente en los 2 principales ensayos clínicos que comparan la RVMT con el tratamiento médico solo. Una de las posibles explicaciones son las características de mayor riesgo de los pacientes incluidos en estos ensayos. En el ensayo COAPT13 la puntuación de la Society of Thoracic Surgeons (STS) media fue del 7,8% en el grupo de MitraClip, y más del 40% de los pacientes de este grupo tenían STS ≥ 8, mientras que en nuestra serie la mediana fue de 3,3 en el grupo de IMF. En este sentido, en el ensayo MITRA-FR14, la media de EuroSCORE II en el grupo de MitraClip fue de 6,6, mientras que en nuestra serie fue de 4,4 en el grupo de IMF.
En este trabajo se presentan los datos referentes al tratamiento con MitraClip; no obstante, en el mercado hay otros dispositivos de reparación mitral percutánea con menos experiencia acumulada, que actúan en diferentes dianas terapéuticas del aparato valvular mitral, y que incluso pueden complementar el tratamiento con este MitraClip.
LimitacionesSomos conscientes de que nuestro trabajo tiene algunas limitaciones. El número de pacientes que componen esta serie es pequeño y el seguimiento no es muy largo. Al ser un estudio observacional, no hay evidencia de que tenga potencia suficiente para detectar diferencias significativas en el objetivo primario; asimismo, la diferente distribución de algunas variables entre los 3 grupos podría condicionar la potencial introducción de sesgos en el seguimiento. La clasificación de algunos casos como IM de etiología mixta es un aspecto controvertido y, aunque en un porcentaje de casos bajo, podría suponer la pérdida de casos de los otros 2 subgrupos. Para terminar, la ausencia de un laboratorio de imagen centralizado puede ser una limitación de este trabajo.
CONCLUSIONESEsta es la mayor serie comunicada de pacientes con IM tratados mediante RVMT en España y supone la exposición del panorama general del uso de la técnica en nuestro medio. En este trabajo se confirma, con datos de la vida real en España, la seguridad y la eficacia del tratamiento y se documentan los principales factores asociados con el pronóstico durante el primer año de seguimiento de estos pacientes.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La RVMT con el dispositivo MitraClip es segura y eficaz tanto en etiología degenerativa como funcional. No se han documentado hasta la fecha diferencias significativas en el pronóstico de los pacientes tratados con RVMT dependientes de la etiología de la IM.
- –
Este artículo contribuye a un mejor conocimiento del escenario de la IM grave y sintomática tratada mediante la RVMT en función de su etiología. En este trabajo se confirman la seguridad y la eficacia del tratamiento en nuestro medio y se documentan los principales factores asociados con el pronóstico durante el primer año de seguimiento de estos pacientes.