Sra. Editora:
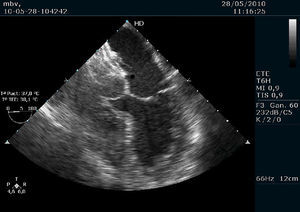
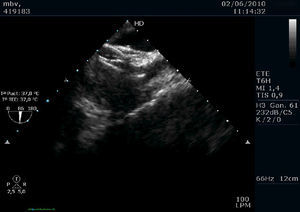
Mujer de 58 años con antecedentes de aneurisma cerebral embolizado 1 año antes, sin factores de riesgo cardiovascular, había sido ingresada con clínica de afasia y hemiparesia por infarto cerebral en territorio de arteria cerebral media izquierda. Por ecocardiograma transtorácico con suero, se demostró paso moderado de microcavitaciones a aurícula izquierda, con septo interauricular íntegro, sin anomalías estructurales. En el ecocardiograma transesofágico (ETE), se observaba una membrana hipermóvil a nivel de la fosa oval, abombando > 11 mm, despegada en segmentos anteriores, y válvula de Eustaquio prominente que dirigía el flujo hacia ella. Se remitió a la paciente para cierre percutáneo de foramen oval permeable (FOP) en tratamiento con 300 mg de ácido acetilsalicílico. Antes del procedimiento recibió 6.000 UI de heparina no fraccionada y, con anestesia general y abordaje femoral derecho guiado por ETE (antes y durante la aposición y liberación del oclusor), se implantó un dispositivo Amplatzer de 35 mm, en un procedimiento breve y sin complicaciones iniciales. Tras la liberación del dispositivo, se observó en la cara auricular izquierda una imagen filiforme hipermóvil (Figura 1) que correspondería a un trombo, sin provocar mala aposición de los discos. Se administraron 7.500 UI de heparina no fraccionada adicionales y se instauró tratamiento con 100 mg de ácido acetilsalicílico, 75 mg de clopidogrel y enoxaparina a dosis terapéuticas. Permaneció ingresada 1 semana, sin nuevos síntomas neurológicos ni eventos hemorrágicos asociados al tratamiento; se demostró por ETE la ausencia de trombos y el correcto funcionamiento del oclusor (Figura 2). Dados el antecedente de aneurisma cerebral y la estrecha relación entre trombosis y procedimiento, fue dada de alta solamente con doble antiagregación. El control clínico a los 4 meses era satisfactorio.
Figura 1. Imagen filiforme en cara auricular del disco izquierdo que correspondería a un trombo.
Figura 2. Buena aposición de dispositivo de doble disco, sin imagen de trombo.
La prevalencia de FOP en pacientes con historia de eventos cerebrovasculares va del 20 al 40%, y la tasa anual estimada de ictus recurrente entre pacientes con FOP varía del 1,5 al 12% según la población estudiada1. El tratamiento óptimo para la prevención de eventos cerebrovasculares en pacientes con FOP no se ha identificado. Las guías de práctica clínica de ámbito internacional recomiendan tratamiento con antiagregantes plaquetarios para pacientes con ictus isquémico o ataque isquémico transitorio y FOP, aunque en otras situaciones (p. ej., fibrilación auricular) podría estar indicado un anticoagulante: «[…] no existen datos suficientes […] en relación con el uso de dispositivos de cierre percutáneo de FOP en pacientes con un primer ictus; se podría considerar esta estrategia para aquellos pacientes con ictus criptogenéticos de repetición a pesar de tratamiento médico»2, 3.
Durante el cierre percutáneo de FOP, la trombosis del dispositivo tiene una incidencia total pequeña y variable en función de las series, aunque depende del tipo de oclusor que se utilice. En la serie de Krumsdorf4 (con 1.000 pacientes [593 FOP y 407 defectos septales auriculares] y ETE durante el procedimiento y durante el seguimiento a las 4 semanas), la tasa total fue del 6%. No observaron trombos por ETE a las 4 semanas en 292 oclusores Amplatzer, 1 (1%) de 161 dispositivos Helex, 3 (7%) de 127 PFO-Star y 7 (7%) de 100 CardioSEAL. Aunque con baja incidencia, los predictores con asociación más firme a la formación de trombos fueron la presencia de fibrilación auricular persistente y el ASA. En cuanto al tratamiento médico con una combinación de aspirina + clopidogrel, no hallaron beneficio frente a la profilaxis de trombosis en el grupo que recibió solamente aspirina. En general, la resolución del trombo se consiguió con tratamiento médico en 17 de 20 pacientes entre 4 semanas y 6 meses después (warfarina y/o heparina); en 3 se realizó extracción quirúrgica del trombo.
Este caso ilustra la utilidad del ETE durante los procedimientos estructurales percutáneos, así como la necesidad de un tratamiento antiagregante y anticoagulante intensivo para evitar las complicaciones trombóticas.
Autor para correspondencia: eduardo.lezcano@gmail.com