SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
4016. Desafíos diagnósticos y de tratamiento en arritmias auriculares y ventriculares
4016-3. Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
Cardiología. Hospital Universitario Virgen de las Nieves, Granada, España.
Introducción y objetivos: Bajo los epígrafes de miocardiopatía dilatada y no dilatada con afectación del ventrículo izquierdo (VI), se incluye la anteriormente denominada miocardiopatía arritmogénica con afectación del VI (MAVI). Esta patología abarca aquellos pacientes con un especial riesgo arrítmico, generalmente vinculado a variantes que afectan a genes que codifican proteínas desmosomales, del citoesqueleto o de la membrana nuclear. No obstante, actualmente existe un vacío en nuestro entendimiento respecto a la localización del sustrato que origina las taquicardias ventriculares monomórficas sostenidas (TVMS) en estos pacientes y su relación con el genotipo.
Métodos: Estudio multicéntrico observacional y retrospectivo de una serie de 71 pacientes de 18 centros europeos y americanos con MAVI, portadores de variantes genéticas patogénicas, en los que se realizó un estudio electrofisiológico (EEF) para ablación de TVMS. Para la localización del circuito de las TVMS se empleó: análisis del sustrato mediante mapa de voltaje/conducción decremental/mapa de isocronas, mapa de activación y topoestimulación.
Resultados: Se incluyeron 71 pacientes (49,6 Q1-Q3 [40-60] años,76% varones). La tabla recoge las características principales del fenotipo, ECG y EEF. La localización del sustrato (p < 0,001) y del istmo crítico (p = 0,001) de las TVMS fue significativamente diferente en función del genotipo (figura). Los pacientes con variantes en DSP, FLNC y DES presentaron TVMS con morfología de bloqueo de rama derecha y sustrato localizado en endocardio y epicardio de los segmentos inferolaterales del VI, mientras que los pacientes con PKP2, DSG2 y TMEM43 presentaron TVMS con morfología de bloqueo de rama izquierda y sustrato en ventrículo derecho. Finalmente, en el caso de la LMNA la localización fue en el septo interventricular. Durante un seguimiento de 26 Q1-Q3 [10,6-65] meses, 27% de los pacientes experimentaron recurrencias de la TVMS clínica, con diferencias entre genotipos (log rank 0,001), y mayores tasas de recurrencia en los pacientes con LMNA.
|
Características basales, electrocardiográficas, de resonancia magnética y electrofisiológicas |
||||||||||
|
Variables |
Cohorte global |
DSP |
PKP2 |
FLNC |
DSG2 |
LMNA |
TMEM43 |
DES |
PLN |
p |
|
n 71 |
n 22 (30,98) |
n 12 (16,90%) |
n 10 (14,08) |
n 8 (11,27) |
n 7 (9,86) |
n 6 (8,45) |
n 3 (4,26) |
n 2 (2,82) |
||
|
Probando-núm (%) |
59 (83,1) |
19 (86,4) |
12 (100) |
8 (80) |
8 (100) |
6 (85,7) |
2 (33,3) |
2 (66,7) |
2 (100) |
0,008 |
|
Edad (mediana y Q1-Q3) en años |
49,65 (40-59,8) |
44,2 (38-53,5) |
44,2 (28,7-59,3) |
50,8 (42,6-66,2) |
60,9 (53-73,2) |
53 (52,2-63,9) |
49,3 (28,4-67,2) |
59,9 (49,7-) |
46 (40,9-) |
0,1 |
|
Sexo-núm (%): |
0,571 |
|||||||||
|
Hombre |
54 (76,1) |
18 (81,8) |
9 (75) |
8 (80) |
7 (87,5) |
3 (42,9) |
5 (83,3) |
2 (66,7) |
1 (50) |
|
|
Mujer |
17 (23,9) |
4 (18,2) |
3 (25) |
2 (20) |
1 (12,5) |
4 (57,1) |
1 (16,7) |
1 (33,3) |
1 (50) |
|
|
Fenotipo –núm (%): |
0,001 |
|||||||||
|
MCA izquierda |
29 (40,8) |
8 (36,4) |
2 (16,7) |
9 (90) |
1 (12,5) |
5 (71,4) |
1 (16,7) |
2 (66,7) |
0 |
|
|
MCA BiV |
42 (59,6) |
14 (63,6) |
10 (83,3) |
1 (10) |
7 (87,5) |
2 (28,6) |
5 (83,3) |
1 (33,3) |
2 (100) |
|
|
ECG TVMS (V1)*: |
0,113 |
|||||||||
|
BRIHH |
32 (53,3) |
13 (61,9) |
3 (30) |
6 (85,7) |
1 (16,7) |
4 (57,1) |
1 (25) |
2 (100) |
1 (50) |
|
|
RDHH |
28 (46,7) |
8 (38,1) |
7 (70) |
1 (14,3) |
5 (83,3) |
3 (42,9) |
3 (75) |
0 |
1 (50) |
|
|
Pacientes con RMC |
58 (81,7) |
20 (90,9) |
12 (100) |
5 (50) |
7 (87,5) |
4 (57,1) |
4 (66,7) |
3 (100) |
2 (100) |
0,044 |
|
Segmento RTG en RMC-número (%) |
0,001 |
|||||||||
|
VI inferolateral |
39 (67,2) |
17 (85) |
8 (66,7) |
3 (60) |
2 (40) |
1 (14,3) |
3 (75) |
2 (66,7) |
1 (50) |
|
|
VI septal |
7 (12,1) |
3 (15) |
0 |
0 |
0 |
4 (100) |
0 |
0 |
0 |
|
|
VI anterior |
2 (3,4) |
1 (5) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
|
TSVD |
8 (13,7) |
1 (5) |
5 (41,6) |
0 |
0 |
0 |
1 (25) |
0 |
1 (50) |
|
|
VD pared libre |
10 (17,3) |
0 |
5 (41,6) |
0 |
4 (57,1) |
0 |
1 (25) |
0 |
0 |
|
|
Localización del istmo/sustrato por segmentos: |
0,001 |
|||||||||
|
VI inferolateral |
38 (53,5) |
17 (77,3) |
3 (25) |
10 (100) |
1 (12,5) |
1 (14,5) |
1 (16,7) |
3 (100) |
1 (50) |
|
|
VI septo |
7 (9,9) |
1 (4,5) |
- |
- |
- |
6 (85,7) |
- |
- |
- |
|
|
VI anterior |
1 (1,4) |
1 (4,5) |
- |
- |
- |
- |
- |
- |
- |
|
|
TSVD |
12 (16,9) |
1 (4,5) |
1 (8,3) |
- |
5 (62,5) |
- |
4 (66,7) |
- |
1 (50) |
|
|
VD pared libre |
13 (12) |
2 (9,1) |
8 (66,7) |
- |
2 (25) |
- |
1 (16,7) |
- |
- |
|
|
MCA: miocardiopatía arritmogénica; BiV: biventricular; ECG: electrocardiograma; TVMS: taquicardia ventricular monomórfica sostenida; BRDHH: bloqueo de rama derecha del haz de His; BRIHH: bloqueo de rama izquierda del haz de His; RMC: resonancia magnética cardiaca; RTG: realce tardío de gadolinio; VI: ventrículo izquierdo; TSVD: tracto de salida de ventrículo derecho; VD: ventrículo derecho. |
||||||||||
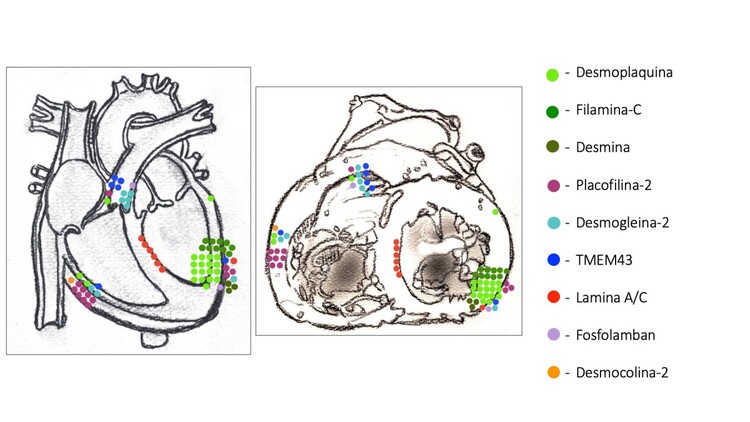
Localización anatómica del sustrato de las taquicardias ventriculares monomórficas por genotipo.
Conclusiones: Existen patrones genotipo-fenotipo en la localización anatómica del sustrato de las TVMS en MAVI. Esto puede mejorar los resultados del EEF, que en la actualidad presenta una elevada tasa de recurrencias, especialmente entre los pacientes con LMNA.
Comunicaciones disponibles de "4016. Desafíos diagnósticos y de tratamiento en arritmias auriculares y ventriculares"
- 4016-1. Modera
- Jesús D. Martínez Alday, Hospital Universitario Basurto, Bilbao
- 4016-2. Electroporación frente a radiofrecuencia para el aislamiento de venas pulmonares. Análisis a un año de dos cohortes históricas. Análisis de subgrupos y búsqueda de factores predisponentes
- Joaquín Osca Asensi1, Josep Navarro Manchón1, María Teresa Izquierdo de Francisco1, Óscar Cano Pérez1, Pablo Jover Pastor2, Javier Navarrete Navarro2, Pedro Pimenta Fermisson-Ramos3, Julia Martínez Solé1, José Carlos Sánchez Martínez1, María Calvo Asensio1, Borja Guerrero Cervera1, Valero Vicente Soriano Alfonso1, Enrique Robles Pérez1, Edgar Amterana Chávez1 y Luis Martínez Dolz1
1Hospital Universitario La Fe, Valencia, España, 2Fundación para la Investigación del Hospital Universitario y Politécnico La Fe, Valencia, España y 3Prosmedica. Hospital Universitario La Fe, Valencia, España.
- 4016-3. Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
- Eva Cabrera Borrego, Francisco José Bermúdez Jiménez, Pablo J. Sánchez Millán, Rosa Macías Ruíz y Juan Jiménez Jáimez
Cardiología. Hospital Universitario Virgen de las Nieves, Granada, España.
- 4016-4. Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- Marcel Martínez Cossiani1, Paula Sánchez Somonte1, Sergio Castrejón Castrejón1, Victoria Rossa1, Margarita Sanromán Junquera2, Juan José de la Vieja Alarcón2, Cecilia Zapata García1, Beatriz Sanz Verdejo1, María Eugenia Martínez Maldonado1, Konstantinos Avranas1, Jesús Saldaña García1, Ricardo Martínez González1, Antonio Javier Cartón Sánchez1, José Raúl Moreno Gómez1 y José Luis Merino1
1Hospital Universitario La Paz, Madrid, España y 2Abbott, Madrid, España.
- 4016-5. Uso de la resonancia magnética cardiaca con realce tardío de gadolinio como predictor de arritmias ventriculares en pacientes portadores de desfibrilador automático implantable en prevención secundaria
- Leticia Camino Castrillo Golvano1, Sara Vázquez Calvo1, Oriol Ventosa Blázquez1, Ilana Forado Benatar1, Anna F. Thomsen2, Roger Borras Amoraga1, Paz Garre Beng1, Judith Saura Araguas1, Andreu Porta Sánchez1, Eduard Guasch i Casany1, José María Tolosana Viu1, Elena Arbelo Lainez1, Josep Brugada Terradellas1, Josep Lluís Mont Girbau1 e Ivo Roca Luque1
1Institut Clínic Cardiovascular. Hospital Clínic, Barcelona, España y 2Department of Cardiology. Rigshospitalet, Heart Center, Copenhagen (Dinamarca).
- 4016-6. Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- Marcel Martínez Cossiani1, Sergio Castrejón Castrejón1, Paula Sánchez Somonte1, Juan José de la Vieja Alarcón2, Margarita Sanromán Junquera2, Victoria Rossa1, Ricardo Martínez González1, Jesús Saldaña García1, Beatriz Sanz Verdejo1, María Eugenia Martínez Maldonado1, Cecilia Zapata García1, Konstantinos Avranas1, Antonio Javier Cartón Sánchez1, José Raúl Moreno Gómez1 y José Luis Merino1
1Hospital Universitario La Paz, Madrid, España y 2Abbott, Madrid, España.
- 4016-7. Gemelos digitales: nuevas estrategias personalizadas de ablación de fibrilación auricular
- Gonzalo Ricardo Ríos Muñoz1, Beatriz Aldana Sierra1, Carlos López Barrera2, Juan López-Dóriga Costales3, Pablo Ávila Alonso3, Alejandro Carta Bergaz3, Francisco Cruz Pérez4, Valentina Gallero Ponte4, Santiago Ros Dopico3, Inés Martín Martínez3, Felipe Atienza Fernández5, Esteban González Torrecilla3, Caroline Roney2, Javier Bermejo Thomas6 y Ángel Arenal Maíz5
1Bioingeniería. Universidad Carlos III de Madrid, Leganés (Madrid), España, 2Queen Mary University of London, London (Reino Unido), 3Cardiología. Hospital General Universitario Gregorio Marañón, Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV), Madrid, España, 4Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España, 5Hospital General Universitario Gregorio Marañón, Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV), Madrid, España y 6Servicio de Cardiología, Hospital General Universitario Gregorio Marañón, Instituto de Investigación Sanitaria Gregorio Marañón. Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV). Universidad Complutense de Madrid, Madrid, España.
Más comunicaciones de los autores
-
Bermúdez Jiménez, Francisco José
- 4030-3 - Valor predictivo del electrocardiograma y la resonancia magnética en la localización de las taquicardias ventriculares monomórficas en el estudio electrofisiológico en pacientes con miocardiopatía hereditaria con afectación del ventrículo izquierdo
- 6004-4 - Fibrilación auricular de novo en pacientes jóvenes como red flag de miocardiopatía o canalopatía. Rendimiento del estudio genético
- 4016-3 - Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
-
Cabrera Borrego, Eva
- 4030-3 - Valor predictivo del electrocardiograma y la resonancia magnética en la localización de las taquicardias ventriculares monomórficas en el estudio electrofisiológico en pacientes con miocardiopatía hereditaria con afectación del ventrículo izquierdo
- 6120-7 - Análisis de los hallazgos y la efectividad del Holter insertable para el estudio del síncope dentro de un servicio de cardiología con enfoque intervencionista en pacientes con bloqueo bifascicular y presentación cardiogénica
- 4016-3 - Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
-
Jiménez Jáimez, Juan
- 5002-7 - Genotipos de alto riesgo en miocardiopatía dilatada: más allá de las arritmias
- 4016-3 - Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
- 4030-3 - Valor predictivo del electrocardiograma y la resonancia magnética en la localización de las taquicardias ventriculares monomórficas en el estudio electrofisiológico en pacientes con miocardiopatía hereditaria con afectación del ventrículo izquierdo
- 6008-44 - Impacto de la restricción de la actividad física en pacientes con displasia arritmogénica en el desarrollo de factores de riesgo cardiovascular
- 4030-4 - Ausencia de realce tardío de gadolinio y pronóstico en pacientes con miocardiopatía dilatada no isquémica tratados con terapia de resincronización cardiaca
- 6004-4 - Fibrilación auricular de novo en pacientes jóvenes como red flag de miocardiopatía o canalopatía. Rendimiento del estudio genético
- 6120-7 - Análisis de los hallazgos y la efectividad del Holter insertable para el estudio del síncope dentro de un servicio de cardiología con enfoque intervencionista en pacientes con bloqueo bifascicular y presentación cardiogénica
-
Macías Ruíz, Rosa
- 6019-119 - Caracterización de una cohorte multicéntrica de pacientes con miocardiopatía hipertrófica candidatos a tratamiento con mavacamtén
- 4030-3 - Valor predictivo del electrocardiograma y la resonancia magnética en la localización de las taquicardias ventriculares monomórficas en el estudio electrofisiológico en pacientes con miocardiopatía hereditaria con afectación del ventrículo izquierdo
- 6120-7 - Análisis de los hallazgos y la efectividad del Holter insertable para el estudio del síncope dentro de un servicio de cardiología con enfoque intervencionista en pacientes con bloqueo bifascicular y presentación cardiogénica
- 6019-113 - Diferencias en el tratamiento y manejo de la miocardiopatía hipertrófica por edad en una cohorte multicéntrica andaluza
- 6019-115 - Genética de la miocardiopatía hipertrófica en Andalucía
- 4030-4 - Ausencia de realce tardío de gadolinio y pronóstico en pacientes con miocardiopatía dilatada no isquémica tratados con terapia de resincronización cardiaca
- 5002-11 - Caracterización y pronóstico de la amiloidosis cardiaca hereditaria por transtirretina en España
- 4016-3 - Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
-
Sánchez Millán, Pablo J.
- 4030-3 - Valor predictivo del electrocardiograma y la resonancia magnética en la localización de las taquicardias ventriculares monomórficas en el estudio electrofisiológico en pacientes con miocardiopatía hereditaria con afectación del ventrículo izquierdo
- 6120-7 - Análisis de los hallazgos y la efectividad del Holter insertable para el estudio del síncope dentro de un servicio de cardiología con enfoque intervencionista en pacientes con bloqueo bifascicular y presentación cardiogénica
- 4016-3 - Origen de las taquicardias ventriculares monomórficas en miocardiopatía hereditaria con afectación de ventrículo izquierdo: correlación genotipo-fenotipo
