SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6018. Intervencionismo estructural en el paciente mayor
6018-93. Análisis de mortalidad en pacientes referidos a TAVI desde un centro no implantador
Servicio de Cardiología. Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España.
Introducción y objetivos: Cada vez son más los pacientes ancianos que son sometidos a tratamiento intervencionista mediante prótesis aórtica percutánea (TAVI). Nuestro objetivo fue determinar los factores de riesgo que puedan condicionar aumento de la mortalidad y complicaciones de los remitidos a TAVI desde nuestro centro no implantador.
Métodos: Estudio de todos los pacientes consecutivos referidos desde nuestro centro no implantador al centro de referencia para implante de TAVI desde enero 2017 hasta diciembre 2020. Se analizaron factores de riesgo cardiovascular clásicos, parámetros ecocardiográficos y eventos durante el seguimiento.
Resultados: Se analizaron un total de 71 pacientes (50,7% mujeres), con una media de edad 82,64 años al remitir a implante de TAVI, con una media de 128 días hasta el implante. En cuanto a las características basales más prevalentes, el 32,4% eran diabéticos y el 33,3% tenían cardiopatía isquémica. El índice Barthel se registró únicamente en 12 pacientes, con una media de 93,75 puntos. La indicación mayoritaria fue estenosis aórtica (94,4%). En cuanto a los valores ecocardiográficos, la fracción de eyección media fue del 53,44%, con un gradiente medio de 55,80 mmHg y PSAP media de 47 mmHg. Se realizó implante de marcapasos definitivo posprocedimiento en 9,8% de los casos. Tras una media de seguimiento de 1.389 días, la mortalidad cardiaca fue del 14,1%. En el análisis realizado, la mortalidad fue estadísticamente mayor en pacientes con enfermedad renal crónica (ERC) (p = 0,03), así como la cifra de creatinina al envío (p = 0,041), la enfermedad vascular periférica (p = 0,02) y la cirugía cardiaca previa (p < 0,01), no siendo significativos el resto de variables analizadas. Se realizó análisis de Kaplan-Meier en función de la presencia de ERC con separación de las curvas, pero sin resultar estadísticamente significativo (log rank p = 0,127), y sí fue significativo en la enfermedad vascular periférica con log rank p = 0,005). El resto de variables analizadas no resultaron significativas, incluida la FEVI < 40%.
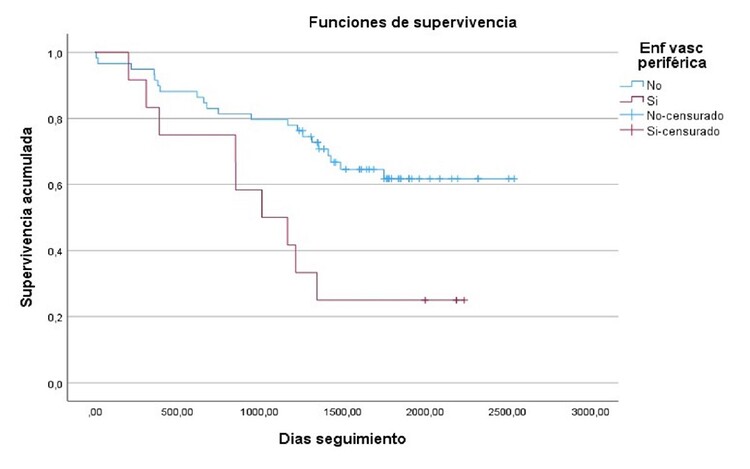
Curva supervivencia enfermedad vascular periférica.
Conclusiones: En nuestro medio los pacientes referidos a TAVI la presencia de enfermedad vascular periférica se asoció a peor pronóstico. La ERC mostró tendencia a peor pronóstico pero sin significación estadística. Sin embargo, no se asociaron con peor pronóstico otras variables clásicas como la FEVI reducida.
Comunicaciones disponibles de "6018. Intervencionismo estructural en el paciente mayor"
- 6018-91. Eventos clínicos tras un año de implante de válvula aórtica transcatéter: ¿paciente mayor es sinónimo de peor pronóstico?
- Yván Rafael Persia Paulino1, Rodrigo Fernández Asensio1, Marcel Almendarez Lacayo2, Daniel Hernández Vaquero2, Javier Cuevas Pérez3, Pablo Flórez Llano1, María Guisasola Cienfuegos1, Antonio Adeba García4, José Manuel Rubín López2, Diego Pérez Díez4, Raquel del Valle Fernández2, César Morís de la Tassa2, Alberto Alperi García2, Isaac Pascual Calleja2 y Pablo Avanzas Fernández2
1Hospital Valle del Nalón, Riaño (Asturias), España, 2Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 3Hospital San Agustín, Avilés (Asturias), España y 4Hospital Universitario de Cabueñes, Gijón (Asturias), España.
- 6018-92. Fiebre o febrícula pos-TAVI, seguimiento a largo plazo
- David Gómez Martín1, Javier Jimeno Sánchez1, Teresa Simón Paracuellos1, Luis Cerdán Ferreira1, Georgina Fuertes Ferre1, Mario Martínez Fleta1, Sonia Peribáñez Belanche1, Araceli Sánchez Page1, Belén Peiró Aventín2, Ainhoa Pérez Guerrero1, Elena Gambó Ruberte3, Marta Antonio Martín1, Isabel Ezpeleta Sobrevía1, Darío Javier Samaniego Pesantez1 y José A. Diarte de Miguel1
1Hospital Universitario Miguel Servet, Zaragoza, España, 2Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España y 3Hospital Universitari Arnau de Vilanova, Lleida, España.
- 6018-93. Análisis de mortalidad en pacientes referidos a TAVI desde un centro no implantador
- Ixone Osaba Ruiz de Alegría, Pablo Zamora Álvarez, Alberto Sainz López, Sara González de Alaiza Ortega, Elena Virosta Gil, Elene Sáez de Buruaga Corrales, Ángela Alonso Miñambres e Isabel Caballero Jambrina
Servicio de Cardiología. Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España.
- 6018-94. Cierre de orejuela izquierda en pacientes con derrame pericárdico bajo anticoagulación oral
- Paula Cano García, Elena Rodríguez García, Carlos Hernández Polo, Claudia Santos García, Itsaso Larrabide Eguren, Irene García Toribio, María Fernández González, Jesús Mancheño Antón, Santiago Ansón Pemán, Adrián Marcos Moratiel, Elena Gayo Roces, Enrique Sánchez Muñoz, Clea González Maniega, Rubén Bergel García y Felipe Fernández Vázquez
Complejo Asistencial Universitario de León, León, España.
- 6018-95. ¿Influye la comorbilidad en el desarrollo de insuficiencia cardiaca tras el implante percutáneo de válvula aórtica en pacientes mayores de 75 años?
- Andoni Fernández González1, Aránzazu Urchaga Litago1, Raúl Ramallal Martínez1, María Elena Fernández Jarne1, Rodrigo Molero de Ávila García2, Amaia Loyola Arrieta1, Marina Virosta Gil1, Julene Ugarriza Ortueta1, Jara Amaiur García Ugaldebere1, Arturo Lanaspa Gallego1, Cristina Villabona Rivas1, Betel Olaizola Balboa1, Miriam Sánchez Sánchez1, Amaia Yuan Ibargoyen Aira1 y Valeriano Ruiz Quevedo1
1área Clínica del Corazón, Servicio de Cardiología y 2Servicio de Geriatría. Hospital Universitario de Navarra, Pamplona (Navarra), España.
- 6018-96. Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- Andrez Felipe Cubides Novoa1, Ignacio Sánchez Pérez2, Cristina de la Rubia Molina3, Cristina Mateo Gómez1, Daniel Águila Gordo1, Maeve Soto Pérez1, Pablo Soto Martín1, Beatriz Jiménez Rubio1, Marta Andrés Sierra1, Cinthya Nuez Cuartango1, Laura Montesinos Vinader1 y Jesús Piqueras Flores1
1Cardiología, 2Hemodinámica y 3Geriatría. Hospital General Universitario de Ciudad Real, Ciudad Real, España.
Más comunicaciones de los autores
- Alonso Miñambres, Ángela
- Caballero Jambrina, Isabel
- González de Alaiza Ortega, Sara
- Osaba Ruiz de Alegría, Ixone
- Sáez de Buruaga Corrales, Elene
- Sainz López, Alberto
- Virosta Gil, Elena
- Zamora Álvarez, Pablo
