No hay directrices sobre el tratamiento óptimo de la rama secundaria (RS) en lesiones en bifurcación del tronco coronario izquierdo (TCI).
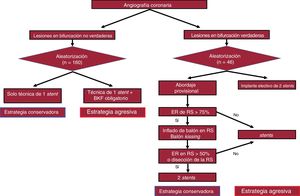
MétodosEnsayo clínico aleatorizado, multicéntrico y abierto que comparó una estrategia conservadora frente a una agresiva para el abordaje de la RS durante la intervención percutánea en lesiones bifurcadas del TCI. Aunque se diseñó para incluir a 700 pacientes, se terminó prematuramente debido a la baja tasa de reclutamiento. Se trataron 160 lesiones en bifurcación no verdaderas mediante implante de 1 stent sin inflado simultáneo de balones (técnica conservadora) o con la técnica de 1 stent con inflado simultáneo de balones obligatorio (estrategia agresiva). En 46 bifurcaciones verdaderas del TCI, se realizó un abordaje escalonado con estrategia conservadora (colocación del stent en el vaso principal y dilatación con balón de la RS si la estenosis residual era> 75%, y después implante de stent en la RS si la estenosis residual era> 50% o disección). El tratamiento electivo de 2 stents se usó como estrategia agresiva. El objetivo primario de fallo en la lesión diana fue el compuesto de muerte cardiaca, infarto de miocardio o revascularización de la lesión diana.
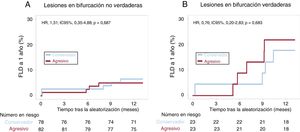
ResultadosEntre las bifurcaciones no verdaderas, en el grupo tratado mediante estrategia conservadora, se utilizó una cantidad de contraste significativamente menor que con la estrategia agresiva. No hubo diferencias en el objetivo primario al año entre las 2 estrategias en las lesiones en bifurcación no verdaderas (el 6,5 frente al 4,9%; HRa=1,31; IC95%, 0,35-4,88; p=0,687) y las bifurcaciones verdaderas (el 17,6 frente al 21,7%; HRa=0,76; IC95%, 0,20-2,83; p=0,683).
ConclusionesEn pacientes con lesiones del TCI en bifurcación, la estrategia conservadora en el tratamiento provisional de la RS tuvo un riesgo de fallo en la lesión diana al año similar al de una estrategia agresiva.
Palabras clave
A pesar de los recientes avances realizados en los stents farmacoactivos y en las técnicas de intervención, la intervención coronaria percutánea (ICP) en lesiones en bifurcaciones continúa siendo un verdadero reto. La intervención en lesiones en bifurcación comporta un riesgo de oclusión de la rama secundaria (RS), que puede provocar un infarto de miocardio periintervención y un resultado clínico adverso1. En estudios previos se ha investigado la estrategia óptima para las lesiones en bifurcación. El tratamiento estándar aceptado para las lesiones en bifurcación es una técnica simple de 1 stent con un abordaje provisional de la RS2–4. Sin embargo, los datos relativos a lesiones en bifurcación del tronco coronario izquierdo (TCI) son limitados, ya que la mayoría de los estudios previos se han realizado en lesiones de este tipo no situadas en el TCI.
En varios estudios de observación se ha observado que la estrategia de 1 stent con un abordaje provisional de la RS proporciona resultados favorables en las lesiones en bifurcación del TCI5–8. El estudio SMART-STRATEGY indicó que el abordaje provisional de la RS fue un método seguro y eficaz en el tratamiento de 114 pacientes con lesiones en bifurcación del TCI9. Sin embargo, dada la gran cantidad de miocardio dependiente de las RS, la necesidad de una dilatación adicional de la RS después de implantar el stent en el vaso principal (VP) constituye un problema técnico desafiante. Aunque el uso habitual de un balón con kissing final (BKF) después del implante del stent en el VP se ha desaconsejado en las lesiones en bifurcación no situadas en el TCI10,11, no se ha establecido si el uso sistemático de un BKF puede aportar un beneficio en el abordaje provisional de la RS en las lesiones en bifurcación del TCI12. Así pues, comparamos los resultados clínicos en pacientes con una lesión en bifurcación del TCI tratados con una estrategia conservadora o una estrategia agresiva para la intervención sobre la RS. El objetivo fue determinar los criterios óptimos para el abordaje provisional de la RS.
MÉTODOSDiseño del estudio y pacientesEl estudio SMART-STRATEGY II fue un ensayo prospectivo, multicéntrico, aleatorizado, de diseño abierto, en el que se comparó una estrategia conservadora con una estrategia agresiva para la intervención provisional sobre la RS durante la ICP de lesiones en bifurcación del TCI en 15 centros de Corea entre marzo de 2013 y diciembre de 2016 (ClinicalTrials.gov, NCT01798433). El protocolo del estudio fue aprobado por los comités de ética de investigación locales de los centros. Se obtuvo el consentimiento informado por escrito de todos los participantes. Los criterios de inclusión fueron los siguientes: a) edad ≥ 20 años; b) una lesión en bifurcación del TCI en la coronariografía, con un diámetro de referencia de la rama principal (arteria descendente anterior izquierda) y de la RS (arteria circunfleja izquierda) ≥ 2,5mm según la estimación visual; c) isquemia miocárdica significativa en la rama principal o estenosis del diámetro de la RS de> 75% o del 50%-75% junto con angina y/o signos objetivos de isquemia en la prueba de estrés no invasiva; y d) pacientes que firmaron voluntariamente el formulario de consentimiento informado por escrito. Los criterios de exclusión fueron los siguientes: a) pacientes con estenosis arterial coronaria que afectaba tan solo al ostium de la RS en la lesión en bifurcación del TCI (lesión 0.0.1 en la clasificación de Medina); b) pacientes con una hipersensibilidad conocida o una contraindicación para el uso de heparina, ácido acetilsalicílico, clopidogrel o biólimus; o c) pacientes a los que se ha implantado anteriormente un stent en la lesión diana antes de la inclusión en el estudio. Todos los pacientes incluidos en este ensayo cumplían los criterios de inclusión y no cumplían ninguno de los criterios de exclusión.
Se estratificó a los pacientes en función de que presentaran una lesión en bifurcación no verdadera (diámetro de estenosis de la RS <50%) o una lesión en bifurcación verdadera (diámetro de estenosis de la RS ≥ 50%). Los pacientes fueron asignados aleatoriamente en una relación 1:1 al grupo de estrategia conservadora o de estrategia agresiva para la intervención provisional sobre la RS después del implante del stent en el VP (figura 1). En las lesiones en bifurcación no verdaderas, la estrategia conservadora incluyó el implante de stent en el VP solo, sin BKF. La estrategia agresiva incluyó el implante de stent en el VP seguido de un BKF obligatorio. En las lesiones en bifurcación verdaderas, la estrategia conservadora consistió en una dilatación con balón en la RS, seguida del empleo de un balón con kissing cuando el diámetro de estenosis de la RS era ≥ 75% después del implante de stent en el VP. La aplicación de un stent en la RS tan solo se llevó a cabo cuando el diámetro de estenosis de la RS era ≥ 50% o había una disección de la RS. La estrategia agresiva incluyó el empleo de un abordaje con 2 stents para el VP y la RS. En todos los casos, la decisión de utilizar la técnica de 2 stents la tomó el operador según su criterio. Se recomendó el empleo de la ecografía intravascular, pero no se consideró obligatorio. Para el implante de stent, se utilizó el stent BioMatrix (Biosensors Interventional Technologies Pte. Ltd, Singapur) excepto cuando no se disponía de él clínicamente. Después de la intervención índice de cualificación para este estudio, fue obligatoria la determinación de la fracción de banda miocárdica de la creatina-cinasa.
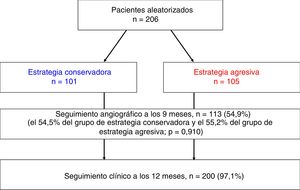
Análisis coronario cuantitativo y coronariografía de seguimientoSe realizaron coronariografías en los 15 centros participantes con el empleo de dispositivos de almacenamiento portátiles, y se enviaron al laboratorio central (Cardiac and Vascular Center, Samsung Medical Center, Corea). Todas las cinecoronariografías fueron examinadas y analizadas cuantitativamente en el laboratorio central por 2 evaluadores de plantilla experimentados e independientes. Se llevó a cabo un análisis coronario cuantitativo de las lesiones en bifurcación del TCI antes y después de la intervención, con el empleo de las mismas proyecciones para la visualización óptima. Se recomendó la realización sistemática de una coronariografía de seguimiento a los 9 meses de la intervención índice. Sin embargo, el porcentaje de uso de la coronariografía de seguimiento fue del 54,9% (113 de los 206 pacientes).
Objetivos del estudio y seguimientoEl objetivo principal fue la frecuencia del fallo de la lesión diana (FLD), un criterio compuesto que incluía la muerte cardiaca, el infarto de miocardio o la revascularización de la lesión diana en el plazo de 1 año de seguimiento. Los objetivos secundarios fueron cada uno de los componentes del objetivo principal: muerte cardiaca o infarto de miocardio, trombosis de stent, y revascularización del vaso diana durante el seguimiento de 1 año. Todas las muertes se consideraron de causa cardiaca salvo que pudiera establecerse de forma definitiva una causa no cardiaca. El infarto de miocardio se definió como una elevación de las enzimas cardiacas (troponina o la fracción de banda miocárdica de la creatina-cinasa) hasta un valor más alto que el límite superior de la normalidad, que se producía junto con síntomas de isquemia o signos electrocardiográficos indicativos de isquemia, sin relación con la intervención índice. El infarto de miocardio relacionado con la intervención se definió como una elevación de la fracción de banda miocárdica de la creatina-cinasa hasta más de 3 veces por encima del límite superior de la normalidad en las 48horas siguientes a la intervención índice. La revascularización de la lesión diana se definió como una nueva ICP de la lesión a una distancia no superior a 5mm del implante del stent. La revascularización del vaso diana se definió como una nueva ICP o una intervención quirúrgica de bypass sobre el vaso diana. La trombosis de stent se definió como una trombosis de stent definitiva o probable según las definiciones del Academic Research Consortium13.
Los datos relativos a los objetivos principal y secundarios se obtuvieron mediante visitas en la consulta o contactos telefónicos a los 1, 6, 9 y 12 meses de la intervención índice. Para la validación, se obtuvo información sobre el estado vital de los pacientes hasta septiembre de 2018 según el Registro Nacional de Población de la Oficina Nacional de Estadística de Corea, con el empleo del número único de identificación personal de los pacientes. En los casos en que fue posible, se recomendó que cada centro participante obtuviera información adicional de seguimiento durante un período de hasta 3 años después de la intervención índice.
Análisis estadísticoLa tasa esperada de FLD fue del 5% en el grupo de estrategia conservadora y del 14% en el grupo de estrategia agresiva en los pacientes con una lesión en bifurcación no verdadera del TCI; las tasas correspondientes en los pacientes con una lesión en bifurcación verdadera fueron del 7% en el grupo de estrategia conservadora y del 14% en el grupo de estrategia agresiva5,14,15. Partiendo del supuesto de un error tipo I del 5%, una potencia estadística del 80% y una tasa de abandonos del 5%, era necesario un total de 700 pacientes (350 con una lesión en bifurcación no verdadera y 350 con una lesión en bifurcación verdadera) para mostrar que la estrategia conservadora era superior a la estrategia agresiva. Sin embargo, el estudio SMART-STRATEGY II se interrumpió de manera prematura debido a la lentitud del reclutamiento de participantes.
Todos los datos se analizaron según el principio de intención de tratar. Las variables cualitativas se resumen mediante el número y porcentaje y se compararon con la prueba de X2 de Pearson o la prueba exacta de Fisher. Las variables continuas se presentan en forma de media y desviación estándar y se compararon con el empleo de una prueba de t para muestras independientes o una prueba de suma de rango de Wilcoxon en función de la normalidad de la distribución. Se elaboraron curvas de riesgos de tiempo hasta el evento con el empleo de cálculos de Kaplan-Meier y se compararon con la prueba de orden logarítmico (log-rank). Con objeto de determinar las variables con una asociación independiente con el FLD a 1 año, se realizó una regresión de Cox multivariante, utilizando covariables clínicamente pertinentes, como la edad, sexo masculino, dislipidemia, tabaquismo actual, diabetes, hipertensión, enfermedad renal crónica, infarto de miocardio previo, fracción de eyección ventricular izquierda, resultado de la coronariografía de seguimiento, estrategia de tratamiento, tipo de lesión de bifurcación (verdadera o no verdadera), ángulo de la bifurcación, longitud de la afectación del VP y presencia de una estenosis significativa del ostium de la RS (≥ 50%) después de la intervención índice.
Todos los valores de probabilidad fueron bilaterales. Se consideraron estadísticamente significativos los valores de p <0,05. Para todos los análisis estadísticos se utilizó el programa informático R versión 3.4.3 (R Foundation for Statistical Computing).
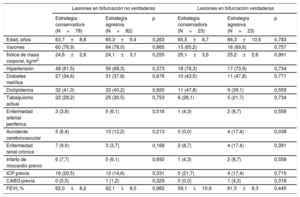
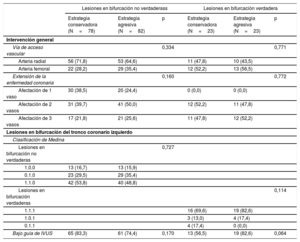
RESULTADOSCaracterísticas clínicas y de la intervención en la situación inicialSe incluyó en el estudio a un total de 206 pacientes con una lesión en bifurcación del TCI (160 lesiones en bifurcación no verdaderas y 46 lesiones en bifurcación verdaderas). En la tabla 1 se muestran las características clínicas iniciales, que estaban bien equilibradas entre los grupos de estrategia conservadora y estrategia agresiva. Por lo que respecta a las características de la intervención, no hubo diferencias significativas en la vía de acceso vascular, el número de vasos afectados, la clasificación de Medina de la lesión del VP y el uso de ecografía intravascular entre las 2 estrategias en los pacientes con lesiones en bifurcación no verdaderas y verdaderas (tabla 2). Todos los pacientes del estudio estaban siendo tratados con una terapia antiagregante plaquetaria combinada doble en el momento de la intervención índice, y la tasa de uso de la terapia antiagregante plaquetaria doble a 1 año no mostró diferencias entre el grupo de estrategia conservadora y el de estrategia agresiva (97,0% frente a 97,1%; p = 0,962).
Características clínicas iniciales
| Lesiones en bifurcación no verdaderas | Lesiones en bifurcación verdaderas | |||||
|---|---|---|---|---|---|---|
| Estrategia conservadora (N=78) | Estrategia agresiva (N=82) | p | Estrategia conservadora (N=23) | Estrategia agresiva (N=23) | p | |
| Edad, años | 63,7±8,8 | 65,3±9,4 | 0,263 | 65,5±8,7 | 66,3±10,6 | 0,783 |
| Varones | 60 (76,9) | 64 (78,0) | 0,865 | 15 (65,2) | 16 (69,6) | 0,757 |
| Índice de masa corporal, kg/m2 | 24,6±2,6 | 24,1±3,1 | 0,255 | 25,1±3,6 | 25,2±2,8 | 0,991 |
| Hipertensión | 48 (61,5) | 56 (68,3) | 0,373 | 18 (78,3) | 17 (73,9) | 0,734 |
| Diabetes mellitus | 27 (34,6) | 31 (37,8) | 0,676 | 10 (43,5) | 11 (47,8) | 0,771 |
| Dislipidemia | 32 (41,0) | 33 (40,2) | 0,920 | 11 (47,8) | 9 (39,1) | 0,559 |
| Tabaquismo actual | 22 (28,2) | 25 (30,5) | 0,753 | 6 (26,1) | 5 (21,7) | 0,734 |
| Enfermedad arterial periférica | 3 (3,8) | 5 (6,1) | 0,516 | 1 (4,3) | 2 (8,7) | 0,558 |
| Accidente cerebrovascular | 5 (6,4) | 10 (12,2) | 0,213 | 0 (0,0) | 4 (17,4) | 0,038 |
| Enfermedad renal crónica | 7 (9,0) | 3 (3,7) | 0,168 | 2 (8,7) | 4 (17,4) | 0,391 |
| Infarto de miocardio previo | 6 (7,7) | 5 (6,1) | 0,692 | 1 (4,3) | 2 (8,7) | 0,558 |
| ICP previa | 16 (20,5) | 12 (14,6) | 0,331 | 5 (21,7) | 4 (17,4) | 0,715 |
| CABG previa | 0 (0,0) | 1 (1,2) | 0,329 | 0 (0,0) | 1 (4,3) | 0,318 |
| FEVI, % | 62,0±8,2 | 62,1±8,0 | 0,982 | 59,1±10,9 | 61,5±9,3 | 0,445 |
CABG: cirugía revascularización coronaria; FEVI: fracción de eyección ventricular izquierda; ICP: intervención coronaria percutánea.
Los valores se presentan en forma de número (%) o de media±desviación estándar.
Características de la intervención
| Lesiones en bifurcación no verdaderass | Lesiones en bifurcación verdadera | |||||
|---|---|---|---|---|---|---|
| Estrategia conservadora (N=78) | Estrategia agresiva (N=82) | p | Estrategia conservadora (N=23) | Estrategia agresiva (N=23) | p | |
| Intervención general | ||||||
| Vía de acceso vascular | 0,334 | 0,771 | ||||
| Arteria radial | 56 (71,8) | 53 (64,6) | 11 (47,8) | 10 (43,5) | ||
| Arteria femoral | 22 (28,2) | 29 (35,4) | 12 (52,2) | 13 (56,5) | ||
| Extensión de la enfermedad coronaria | 0,160 | 0,772 | ||||
| Afectación de 1 vaso | 30 (38,5) | 20 (24,4) | 0 (0,0) | 0 (0,0) | ||
| Afectación de 2 vasos | 31 (39,7) | 41 (50,0) | 12 (52,2) | 11 (47,8) | ||
| Afectación de 3 vasos | 17 (21,8) | 21 (25,6) | 11 (47,8) | 12 (52,2) | ||
| Lesiones en bifurcación del tronco coronario izquierdo | ||||||
| Clasificación de Medina | ||||||
| Lesiones en bifurcación no verdaderas | 0,727 | |||||
| 1.0.0 | 13 (16,7) | 13 (15,9) | ||||
| 0.1.0 | 23 (29,5) | 29 (35,4) | ||||
| 1.1.0 | 42 (53,8) | 40 (48,8) | ||||
| Lesiones en bifurcación verdaderas | 0,114 | |||||
| 1.1.1 | 16 (69,6) | 19 (82,6) | ||||
| 1.0.1 | 3 (13,0) | 4 (17,4) | ||||
| 0.1.1 | 4 (17,4) | 0 (0,0) | ||||
| Bajo guía de IVUS | 65 (83,3) | 61 (74,4) | 0,170 | 13 (56,5) | 19 (82,6) | 0,064 |
IVUS: ecografía intravascular.
Los valores se presentan en forma de número (%).
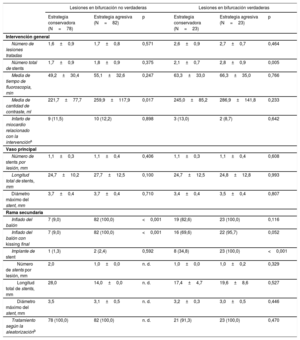
Los resultados de la intervención se muestran en la tabla 3. En los pacientes con una lesión en bifurcación no verdadera, la media de la cantidad de contraste utilizada fue significativamente menor en el grupo de estrategia conservadora en comparación con el grupo de estrategia agresiva (221,1±77,7ml frente a 259,9±117,9ml, p=0,017). La media de tiempo de fluoroscopia y la tasa de infartos de miocardio relacionados con las intervenciones no mostraron diferencias significativas entre las 2 estrategias. Durante la intervención, en 7 pacientes (9,0%) del grupo de estrategia conservadora se infló un balón con kissing debido al compromiso de la RS durante la intervención. En los pacientes con una lesión en bifurcación verdadera, no hubo diferencias significativas en el tiempo de fluoroscopia, la cantidad de contraste y la tasa de infartos de miocardio relacionados con la intervención entre el grupo de estrategia conservadora y el de estrategia agresiva.
Resultados de la intervención
| Lesiones en bifurcación no verdaderas | Lesiones en bifurcación verdaderas | |||||
|---|---|---|---|---|---|---|
| Estrategia conservadora (N=78) | Estrategia agresiva (N=82) | p | Estrategia conservadora (N=23) | Estrategia agresiva (N=23) | p | |
| Intervención general | ||||||
| Número de lesiones tratadas | 1,6±0,9 | 1,7±0,8 | 0,571 | 2,6±0,9 | 2,7±0,7 | 0,464 |
| Número total de stents | 1,7±0,9 | 1,8±0,9 | 0,375 | 2,1±0,7 | 2,8±0,9 | 0,005 |
| Media de tiempo de fluoroscopia, min | 49,2±30,4 | 55,1±32,6 | 0,247 | 63,3±33,0 | 66,3±35,0 | 0,766 |
| Media de cantidad de contraste, ml | 221,7±77,7 | 259,9±117,9 | 0,017 | 245,0±85,2 | 286,9±141,8 | 0,233 |
| Infarto de miocardio relacionado con la intervencióna | 9 (11,5) | 10 (12,2) | 0,898 | 3 (13,0) | 2 (8,7) | 0,642 |
| Vaso principal | ||||||
| Número de stents por lesión, mm | 1,1±0,3 | 1,1±0,4 | 0,406 | 1,1±0,3 | 1,1±0,4 | 0,608 |
| Longitud total de stents, mm | 24,7±10,2 | 27,7±12,5 | 0,100 | 24,7±12,5 | 24,8±12,8 | 0,993 |
| Diámetro máximo del stent, mm | 3,7±0,4 | 3,7±0,4 | 0,710 | 3,4±0,4 | 3,5±0,4 | 0,807 |
| Rama secundaria | ||||||
| Inflado del balón | 7 (9,0) | 82 (100,0) | <0,001 | 19 (82,6) | 23 (100,0) | 0,116 |
| Inflado del balón con kissing final | 7 (9,0) | 82 (100,0) | <0,001 | 16 (69,6) | 22 (95,7) | 0,052 |
| Implante de stent | 1 (1,3) | 2 (2,4) | 0,592 | 8 (34,8) | 23 (100,0) | <0,001 |
| Número de stents por lesión, mm | 2,0 | 1,0±0,0 | n. d. | 1,0±0,0 | 1,0±0,2 | 0,329 |
| Longitud total de stents, mm | 28,0 | 14,0±0,0 | n. d. | 17,4±4,7 | 19,6±8,6 | 0,527 |
| Diámetro máximo del stent, mm | 3,5 | 3,1±0,5 | n. d. | 3,2±0,3 | 3,0±0,5 | 0,446 |
| Tratamiento según la aleatorizaciónb | 78 (100,0) | 82 (100,0) | n. d. | 21 (91,3) | 23 (100,0) | 0,470 |
n. d.: no disponible.
Los valores se presentan en forma de número (%) o de media±desviación estándar.
Las características iniciales y los resultados de la intervención según la estrategia de tratamiento aplicada en la población total se presentan en el , el y el .
Análisis cuantitativo de la coronariografíaSe pudo realizar un análisis cuantitativo de la coronariografía en 200 pacientes (97,1%) en la situación inicial y en 113 pacientes a los 9 meses (54,5% en el grupo de estrategia conservadora y 55,2% en el grupo de estrategia agresiva, p=0,910) (figura 2 y ). En las lesiones en bifurcación no verdaderas no hubo diferencias significativas en el diámetro luminal mínimo de la RS ni en la (re)estenosis binaria entre los grupos de estrategia conservadora y de estrategia agresiva después de la intervención índice ni en el seguimiento. No hubo diferencias significativas en el VP en el análisis coronario cuantitativo.
En las lesiones en bifurcación verdaderas, la estrategia conservadora tuvo un diámetro luminal mínimo de la RS inferior (2,1±0,9 frente a 2,9±0,5mm; p=0,001) después de la intervención índice, en comparación con la estrategia agresiva. Se produjo una (re)estenosis de la RS en 6 pacientes (40,0%) en el grupo de estrategia conservadora y en 3 pacientes (25,0%) en el grupo de estrategia agresiva; la diferencia no fue significativa (p = 0,681). No hubo diferencias significativas en el VP en el análisis coronario cuantitativo.
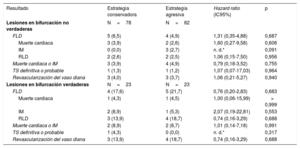
Resultados clínicosLa mediana de duración del seguimiento fue de 1028 días. De un total de 206 pacientes, 200 (97,1%) completaron el seguimiento clínico previsto de 1 año (figura 2 y tabla 4). Los FLD a un año no mostraron diferencias significativas entre la estrategia conservadora y la estrategia agresiva en los pacientes con una lesión en bifurcación no verdadera (6,5% frente a 4,9%; hazard ratio [HR], 1,31; intervalo de confianza del 95% [IC95%], 0,35-4,88; p=0,687) ni en los pacientes con una lesión en bifurcación verdadera (17,6% frente a 21,7%; HR, 0,76; IC95%, 0,20-2,83; p=0,683) (figura 3). La incidencia de muerte cardiaca, infarto de miocardio, revascularización de lesión diana y trombosis del stent no mostró diferencias significativas entre las dos estrategias. De las 11 revascularizaciones de la lesión diana realizadas durante el primer año después de la intervención índice, 3 se debieron a reestenosis angiográficas halladas de manera incidental en la coronariografía de seguimiento. En el se presentan los resultados clínicos según la estrategia de tratamiento utilizada, en la población global.
Resultados clínicos a 1 año
| Resultado | Estrategia conservadora | Estrategia agresiva | Hazard ratio (IC95%) | p |
|---|---|---|---|---|
| Lesiones en bifurcación no verdaderas | N=78 | N=82 | ||
| FLD | 5 (6,5) | 4 (4,9) | 1,31 (0,35-4,88) | 0,687 |
| Muerte cardiaca | 3 (3,9) | 2 (2,6) | 1,60 (0,27-9,58) | 0,606 |
| IM | 0 (0,0) | 3 (2,7) | n. d.* | 0,091 |
| RLD | 2 (2,6) | 2 (2,5) | 1,06 (0,15-7,50) | 0,956 |
| Muerte cardiaca o IM | 3 (3,9) | 4 (4,9) | 0,79 (0,18-3,52) | 0,755 |
| TS definitiva o probable | 1 (1,3) | 1 (1,2) | 1,07 (0,07-17,03) | 0,964 |
| Revascularización del vaso diana | 3 (4,0) | 3 (3,7) | 1,06 (0,21-5,27) | 0,940 |
| Lesiones en bifurcación verdaderas | N=23 | N=23 | ||
| FLD | 4 (17,6) | 5 (21,7) | 0,76 (0,20-2,83) | 0,683 |
| Muerte cardiaca | 1 (4,3) | 1 (4,5) | 1,00 (0,06-15,99) | > 0,999 |
| IM | 2 (8,9) | 1 (5,3) | 2,07 (0,19-22,81) | 0,553 |
| RLD | 3 (13,9) | 4 (18,7) | 0,74 (0,16-3,29) | 0,688 |
| Muerte cardiaca o IM | 2 (8,9) | 2 (8,7) | 1,01 (0,14-7,18) | 0,991 |
| TS definitiva o probable | 1 (4,3) | 0 (0,0) | n. d.* | 0,317 |
| Revascularización del vaso diana | 3 (13,9) | 4 (18,7) | 0,74 (0,16-3,29) | 0,688 |
FLD: fallo de la lesión diana; IC95%: intervalo de confianza del 95%; IM: infarto de miocardio; n. d.: no disponible; RLD: revascularización de lesión diana; TS: trombosis de stent;.
Los valores se presentan en forma de número (%).
El FLD está compuesto por la muerte cardiaca, el IM y la RLD.
De un total de 206 pacientes, 116 (56,3%) completaron el seguimiento de 3 años. A los 3 años, no hubo diferencias significativas en los resultados clínicos entre la estrategia conservadora y la estrategia agresiva ().
Factores predictivos del FLD independientesLos factores del análisis de Cox multivariante que mostraron una asociación independiente con el FLD a 1 año fueron la lesión en bifurcación verdadera (HR, 4,94; IC95%, 1,60-15,21; p=0,005), el ángulo de bifurcación (por cada 10°; HR, 0,78; IC95%, 0,61-1,00; p=0,046) y la enfermedad renal crónica (HR, 5,45; IC95%, 1,16-25,64; p=0,032).
DISCUSIÓNHemos comparado 2 estrategias diferentes para el tratamiento provisional de la RS con dilatación con balón e implante de stent en pacientes a los que se practicaron intervenciones para lesiones en bifurcación del TCI, mediante el empleo de un ensayo prospectivo y aleatorizado. Los principales resultados fueron los siguientes: a) en los pacientes con una lesión en bifurcación no verdadera, la estrategia conservadora tuvo unos resultados de FLD a 1 año similares, con el uso de una cantidad de contraste inferior al de la estrategia agresiva; b) en los pacientes con una lesión en bifurcación verdadera, no hubo diferencias significativas en el FLD a 1 año entre la estrategia conservadora y la estrategia agresiva; y c) los factores predictivos del FLD a 1 año independientes fueron la lesión en bifurcación verdadera, el ángulo de bifurcación y la enfermedad renal crónica.
En estudios previos se ha demostrado que un abordaje provisional de la RS es superior a una estrategia electiva de implante de 2 stents en las lesiones en bifurcación coronaria no situadas en el TCI2–4,16. El abordaje provisional de la RS es también seguro y viable en las lesiones en bifurcación del TCI5,7–9. Sin embargo, no se ha establecido claramente cuándo y cómo realizar una intervención sobre la RS después del implante de stent en el VP durante el abordaje provisional de las lesiones en bifurcación del TCI. Aunque 1 estudio ha sugerido que la estenosis residual de la RS> 75% debiera ser un criterio para optar por la intervención sobre la RS después del implante de stent en el VP, en ese estudio no se aportó información sobre el abordaje de la RS según el tipo de lesión en bifurcación de que se tratara9. El presente estudio ha puesto de manifiesto la viabilidad de una estrategia conservadora para el abordaje provisional de la RS tanto en las lesiones en bifurcación verdadera como en las no verdaderas.
El empleo de un BKF después del implante de stent en el VP puede mejorar la apertura del ostium de la RS pero requiere una nueva introducción de la guía en la RS. El uso de un BKF después del implante de stent en el VP comporta también un riesgo de deformación del stent del VP o de una lesión de la RS. Aunque el BKF se considera obligatorio en la estrategia electiva de 2 stents, existe controversia respecto a su papel en el abordaje provisional de la RS. En las lesiones en bifurcación no situadas en el TCI, el BKF durante la estrategia provisional de 1 stent se asoció a un tiempo de intervención más prolongado, el uso de un mayor volumen de contraste y unos resultados clínicos similares en un estudio aleatorizado11, mientras que se obtuvieron resultados contradictorios en los datos procedentes de la práctica clínica real10,17. Sin embargo, en las lesiones en bifurcación situadas en el TCI, no ha habido ningún estudio aleatorizado en el que se haya examinado el papel del BKF durante el abordaje provisional de la RS, a pesar de la importancia que tienen las RS con su amplio territorio de miocardio dependiente. En un estudio retrospectivo se observó que el riesgo de eventos cardiacos adversos era similar con el implante de stents en el VP con o sin uso de un BKF. Sin embargo, la utilidad de este resultado fue limitada, ya que el uso del BKF quedó al criterio del operador durante la intervención12.
En las lesiones en bifurcación no verdaderas del presente estudio, el implante de stent solo en el VP, sin uso de un BKF, mostró unos resultados clínicos similares a los del implante de stent en el VP con empleo obligatorio de un BKF. Nuestros resultados pueden explicarse por el bajo riesgo de compromiso de la RS, lo cual limita el posible beneficio aportado por el BKF. Las bifurcaciones del TCI afectan a vasos de un calibre superior y con un ángulo de bifurcación más amplio que las bifurcaciones situadas fuera del TCI6. Estas características podrían constituir factores de protección frente al desplazamiento de la placa y la carina, que es un mecanismo conocido de pérdida de luz del ostium de la RS después de implantar un stent en el VP18–20. En las bifurcaciones que no se encuentran en el TCI, Koo et al.21 demostraron que tan solo un 37% de las lesiones tenían trascendencia funcional en las RS enjauladas con> 75% de estenosis y que ninguna de las lesiones con una RS enjaulada con <75% de estenosis tenía trascendencia funcional. En las bifurcaciones del TCI, se produce un compromiso significativo de la RS en tan solo un 7% de los casos tras el implante del stent en el VP y en un 17% cuando la RS tiene> 50% de estenosis22,23. En el análisis coronario cuantitativo de nuestro estudio, la tasa observada de estenosis de la RS> 50% después del implante del stent en el VP sin BKF fue de tan solo un 9,3%. Además, el diámetro luminal mínimo del ostium de la RS fue similar con el implante de stent en el VP solo y con el implante de stent en el VP junto con uso de un BKF. Así pues, el empleo sistemático de un BKF puede ser una intervención innecesaria después del implante de un stent en el VP en las lesiones en bifurcación no verdaderas del TCI.
En las lesiones en bifurcación verdaderas, los resultados clínicos no mostraron diferencias significativas entre la estrategia de implante de 1 stent con un abordaje provisional de la RS y la estrategia de uso electivo de 2 stents. La afectación del ostium de la RS es un factor predictivo importante del compromiso de la RS y de resultados adversos en la ICP de la bifurcación8,20. En nuestro estudio, una lesión en bifurcación verdadera fue también un factor predictivo independiente para el FLD a 1 año. Varios estudios han comparado la estrategia provisional de implante de 1 stent con la estrategia electiva de 2 stents, en presencia de una afectación significativa del ostium de la RS en lesiones en bifurcación del TCI. En el estudio DEFINITION se observó que la estrategia de 2 stents es necesaria en las lesiones con una estenosis de la RS> 70% y una longitud de la lesión> 10mm, si bien este estudio incluyó un porcentaje bajo de lesiones en bifurcación del TCI24. El reciente estudio aleatorizado DKCRUSH-V25 puso de manifiesto que la estrategia electiva de 2 stents con técnica de aplastamiento kissing doble produjo una tasa de FLD inferior a la observada con el implante de stent provisional en la RS en las lesiones en bifurcación verdaderas en el TCI. Sin embargo, en el estudio DKCRUSH-V se utilizó un criterio para el uso adicional de implante de stent en la RS (estenosis residual de la RS> 75% después del inflado del balón con kissing) diferente del de nuestro estudio. En el estudio European Bifurcation Coronary TWO (EBC)26, en el que se incluyeron lesiones en bifurcación verdaderas con RS de gran calibre (≥ 2,5mm), se determinó que el implante provisional de stents en T proporcionaba unos resultados similares con un tiempo de intervención más breve que la técnica de culotte, así como un coste inferior. Los resultados del estudio EBC respaldan nuestra observación de que la estrategia de 1 stent con un abordaje provisional de la RS puede ser viable en los pacientes con una lesión en bifurcación verdadera en el TCI.
La tasa de IM periintervención fue mayor que la observada en ensayos previos27. Un estudio reciente ha indicado que la tasa de IM periintervención mostró diferencias sustanciales según la definición de IM aplicada, y que el IM periintervención se asociaba a resultados adversos a largo plazo, con independencia de cuál fuera la definición utilizada28. Así pues, la incidencia de IM periintervención en nuestro estudio podría explicarse por el umbral inferior utilizado para el IM periintervención29 y tiene consecuencias clínicas.
Este estudio tiene varias limitaciones. En primer lugar, el número de pacientes incluidos fue muy inferior al previsto en el diseño inicial, debido a que se interrumpió prematuramente la inclusión de pacientes debido a la lentitud del reclutamiento. La potencia estadística fue baja, debido a la pequeña población del estudio, en especial en cuanto a los pacientes con una lesión en bifurcación verdadera. Aunque no hubo diferencias significativas en el FLD a 1 año entre las 2 estrategias diferentes utilizadas, la aplicación de los presentes resultados a la práctica clínica real deberá individualizarse en función de las características de la lesión y del paciente. Es necesario un estudio aleatorizado amplio para sustanciar nuestras observaciones. En segundo lugar, posiblemente los operadores incluyeran en este estudio a pacientes con una anatomía favorable. No obstante, dado que los resultados del análisis cuantitativo coronario del presente estudio no diferían de manera importante de los datos obtenidos en la práctica clínica real8, los presentes resultados no tendrían un sesgo significativo debido a la selección de la población. En tercer lugar, no se presentaron parámetros de ecografía intravascular, a pesar de su uso elevado (76,7%). Aunque la mayor parte de los estudios de lesiones en bifurcación han aportado resultados de análisis coronario cuantitativo como parámetro principal de valoración, el análisis cuantitativo de la coronariografía se ve afectado por varios factores, como la calidad angiográfica y el ángulo de la proyección. La ecografía intravascular identifica el tamaño exacto del vaso, la carga de placa existente y la optimización del stent. Sin embargo, la alteración funcional significativa del flujo en las RS muestra una mala asociación tanto con el análisis coronario cuantitativo como con los parámetros de la ecografía intravascular23. En cuarto lugar, no se dispuso de información sobre la puntuación Synergy Between Percutaneous Coronary Intervention With Taxus and Cardiac Surgery (SYNTAX). No obstante, teniendo en cuenta el número de vasos afectados y de lesiones tratadas, los pacientes incluidos en el presente estudio parecen haber sido candidatos apropiados para la ICP. En quinto lugar, la determinación de la reserva fraccional de flujo de las RS se dejó al criterio del operador y no se registró. Dada la controversia existente respecto a la ICP guiada por la reserva fraccional de flujo en las lesiones en bifurcación30, será necesario un ensayo aleatorizado para investigar el beneficio aportado por la estrategia guiada por la reserva fraccional de flujo en las lesiones en bifurcación del TCI. En sexto lugar, los resultados clínicos podrían verse afectados por la programación del seguimiento de coronariografía. Sin embargo, es improbable que este tipo de sesgo explique nuestros resultados, ya que tan solo se realizaron 3 revascularizaciones de la lesión diana a causa de una reestenosis hallada de forma incidental en la coronariografía de seguimiento, y no hubo una diferencia significativa en la tasa de coronariografías de seguimiento entre la estrategia conservadora y la estrategia agresiva. En séptimo lugar, se trata de un ensayo de diseño abierto. Esta falta de enmascaramiento del tratamiento aplicado puede haber introducido un sesgo en la evaluación de los síntomas durante el seguimiento y en los resultados clínicos. Por último, se utilizaron diversas técnicas de uso de 2 stents en el estudio, y ello podría haber afectado a los resultados clínicos. Sin embargo, el objetivo principal de este estudio fue comparar las 2 estrategias de tratamiento diferentes y no comparar técnicas específicas de implante de stents en lesiones en bifurcación del TCI. Además, dado que el protocolo del estudio no se limitó a técnicas específicas de implante de stents, los operadores habrían usado las técnicas con las que estuvieran más familiarizados, como ocurre en la práctica clínica real.
CONCLUSIONESEn pacientes con lesiones en bifurcación del TCI, una estrategia conservadora para la intervención sobre la RS obtuvo unos resultados clínicos similares a los de una estrategia agresiva. Sin embargo, el estudio no tuvo la potencia estadística necesaria y no es concluyente, debido a la finalización prematura de la inclusión de pacientes. Serán necesarios estudios más amplios para establecer la estrategia de tratamiento óptima para las lesiones en bifurcación del TCI.
- •
La técnica de 1 stent con un abordaje provisional de la RS se considera el tratamiento estándar para las lesiones en bifurcación.
- •
Sin embargo, en las lesiones en bifurcación del TCI no se ha establecido cuándo y cómo realizar una intervención sobre la RS después del implante de stent en el VP durante el abordaje provisional.
- •
En este ensayo prospectivo, multicéntrico y aleatorizado, una estrategia conservadora para la intervención provisional sobre la RS obtuvo unos resultados clínicos similares a los de una estrategia agresiva en las lesiones en bifurcación del TCI.
- •
Dado que este ensayo tuvo una potencia estadística insuficiente debido a un tamaño muestral relativamente pequeño, serán necesarios estudios más amplios para establecer la estrategia de tratamiento óptima para las lesiones en bifurcación del TCI.
No hay conflictos de intereses.