Las oclusiones coronarias crónicas totales (OCT) que afectan a lesiones en bifurcación representan un subconjunto de lesiones difíciles de tratar y poco estudiadas en la literatura. Este estudio analiza la incidencia, la estrategia de tratamiento, los resultados hospitalarios y las complicaciones de la intervención coronaria percutánea (ICP) de las OCT en bifurcación (OCT-BIF).
MétodosSe evaluaron los datos de 607 pacientes consecutivos con OCT tratados en el Institut Cardiovasculaire Paris Sud (ICPS), Massy, Francia, entre enero de 2015 y febrero de 2020. Se compararon 2 subgrupos de pacientes (OCT-BIF, n=245; OCT-no BIF, n=362) en cuanto a estrategia de procedimiento, resultado hospitalario y tasa de complicaciones.
ResultadosLa media de edad de los pacientes fue 63,2±10,6 años; el 79,6% eran varones. Las lesiones en bifurcación estuvieron implicadas en el 40,4% de los procedimientos. La complejidad general de la lesión fue alta (valores medios de las puntuaciones J-CTO, 2,30 ± 1,16, y PROGRESS CTO, 1,37±0,94). El stent condicional fue la estrategia preferida para el tratamiento de las lesiones en bifurcación (93,5%). Los pacientes OCT-BIF presentaban una mayor complejidad de la lesión según la puntuación J-CTO (2,42±1,02 frente a 2,21±1,23 de los pacientes OCT-no BIF; p=0,025) y la puntuación PROGRESS CTO (1,60±0,95 frente a 1,22±0,90 de los pacientes OCT-no BIF; p<0,001). El éxito de la intervención fue del 78,9% y no se vio afectado por la presencia de bifurcación (el 80,4% en el grupo de OCT-BIF y el 77,8% en el grupo de OCT-no BIF; p=0,447) ni por el lugar de la bifurcación (OCT-BIF en segmento proximal, el 76,9%; OCT-no BIF en segmento medio, el 83,8%; OCT-BIF en segmento distal, el 85%; p=0,204). Las tasas de complicaciones fueron similares en ambos grupos.
ConclusionesLa incidencia de lesiones en bifurcación es alta en las ICP de OCT contemporáneas. Los pacientes con BIF-OCT presentan una mayor complejidad de las lesiones, sin que ello repercuta en la tasa de éxito de la intervención ni en la tasa de complicaciones siempre y cuando se aplique predominantemente una estrategia de implante de stent condicional.
Palabras clave
Las oclusiones coronarias totales crónicas (OCT) se identifican en el 18-20% de los pacientes con enfermedad coronaria de series contemporáneas y su incidencia aumenta con la edad1,2. La prevalencia de OCT supera el 40% en pacientes con diabetes e insuficiencia cardiaca3,4. A la mayoría de los pacientes se les da tratamiento médico o se los deriva a cirugía de revascularización coronaria, y se trata a menos del 10% con técnicas percutáneas5.
En las bifurcaciones coronarias, por su naturaleza, se desarrollan con facilidad lesiones ateroescleróticas; suponen un 15-20% de todas las intervenciones coronarias percutáneas (ICP)6 y tienen mayores tasas de éxito y de complicaciones que las lesiones sin bifurcación7,8. En el contexto de una OCT, las lesiones en bifurcación a menudo plantean más problemas, ya que la introducción de una guía en la rama lateral (RL) y su protección pueden resultar más difíciles. Además, la ICP de OCT contemporáneas puede conllevar técnicas de disección/reentrada que afectan a la RL. En cambio, la presencia de una RL puede ser beneficiosa en determinados casos. Por ejemplo, un RL proximal podría ofrecer la posibilidad de una punción guiada por ecografía intravascular (EIV); de la misma manera, una RL dentro de la OCT puede considerarse como una isla y contribuye al acceso a la OCT al separarla en 2 partes.
El objetivo de este estudio es determinar la incidencia, la estrategia de tratamiento, los resultados hospitalarios y las complicaciones de la ICP de OCT con lesiones en bifurcación, y comparar 2 cohortes de pacientes (OCT-BIF y OCT-no BIF) tratados en un centro europeo de gran volumen en Francia.
MÉTODOSSe evaluaron retrospectivamente los datos de 607 pacientes consecutivos tratados con ICP de OCT entre enero de 2015 y febrero de 2020 en el Institut Cardiovasculaire Paris Sud (ICPS), Massy, Francia. De estos, 245 pacientes (40,4%) tenían una RL ≥ 2mm ubicada a 5mm del muñón proximal o distal o en el interior del segmento ocluido. Se compararon la estrategia de tratamiento, los resultados hospitalarios y las cifras de complicaciones de las 2 cohortes de pacientes (OCT-BIF y OCT-no BIF). La indicación del tratamiento fue isquemia miocárdica sintomática o evidencia de isquemia miocárdica reversible en una gammagrafía de perfusión o prueba de provocación, como se proponía en el informe de opinión del EuroCTO Club9. Se solicitó a los pacientes el consentimiento informado antes de la intervención. El estudio se llevó a cabo conforme a la Declaración de Helsinki. La evaluación sistemática de las troponinas para valorar la lesión miocárdica se hizo el primer día.
DefinicionesUna OCT se define como una oclusión total en una arteria coronaria con flujo Thrombolysis in Myocardial Infarction (TIMI) de grado 0 no colateral durante al menos 3 meses9. Se consideró que los pacientes se habían sometido a ICP de OCT por vía retrógrada si se les había introducido una aguja guía en un canal colateral que irrigaba el vaso diana. Una intervención se definió como una escalada por vía anterógrada de la guía si no se había introducido una aguja guía en un canal colateral, como se definió anteriormente. Una intervención se definió como disección o reentrada por vía anterógrada (DRA) si se adoptó la disección vascular con guía o dispositivo como parte de la estrategia de recanalización de la OCT, ya fuera en primera opción o como estrategia de rescate.
Una lesión en bifurcación se define como un estrechamiento de la arteria coronaria que se produce cerca del origen de una RL importante10 o lo compromete. El stent condicional hace referencia a la reconstrucción de la anatomía de la bifurcación con un solo stent, implantado desde el segmento proximal hasta el distal del vaso principal (VP) a través del ostium de la RL, y seguida de la técnica de optimización proximal sistemática10,11. Las técnicas de 2 stents utilizan el segundo implante de un stent en la RL, ya sea de entrada o como estrategia de rescate10. En la bibliografía se han estudiado ampliamente técnicas específicas, y grupos especializados de expertos10,11 las han descrito con todo detalle. Los criterios anatómicos y el riesgo de oclusión/reacceso de la RL son factores determinantes de la estrategia de tratamiento, que se basa en colocar primero un stent en el VP (T/TAP-T/T y técnica de protrusión, stent culotte) o colocar primero un stent en la RL (miniaplastamiento, T/TAP invertido, culotte invertido, doble kissing)10,11.
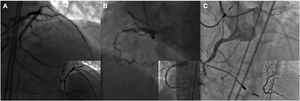
La anatomía inicial de la bifurcación se evaluó mediante la clasificación de Medina12. El patrón de la enfermedad en bifurcación se clasificó además en lesiones en bifurcación «verdaderas», en las que las estenosis tanto en la rama principal como en la RL fueron > 50% del diámetro, y lesiones en bifurcación «falsas», en las cuales solo el VP o la RL mostraron un estrechamiento considerable. Las lesiones en bifurcación se dividieron en 3 tipos según el origen de la RL del VP: lesiones en bifurcación en el interior del segmento ocluido y aquellas ubicadas a 5mm del muñón proximal o distal de la OCT (figura 1). Las lesiones se clasificaron en 5 tipos para que concordaran con los de la literatura relevante13. La estrategia de revascularización de la OCT y tratamiento de la bifurcación se dejó a criterio del cirujano.
OCT con lesiones en bifurcación divididas según el origen de la RL en el vaso principal. A: lesión en bifurcación localizada a 5mm del muñón proximal de la OCT. B: lesión en bifurcación ubicada en el interior de la OCT. C: lesión en bifurcación ubicada a 5mm del muñón distal de la OCT. El resultado angiográfico final tras la ICP se puede ver en las imágenes pequeñas superpuestas. ICP: intervención coronaria percutánea; OCT: oclusión coronaria total crónica; RL: rama lateral.
El éxito técnico se definió como el éxito angiográfico (estenosis residual final < 30% en la estimación visual y flujo TIMI 3 después de la recanalización de la OCT). El éxito técnico se definió como estenosis residual < 30% en el VP y TIMI 3 final en ambas ramas. El éxito del tratamiento se definió como el éxito angiográfico sin la aparición de eventos adversos cardiovasculares mayores (MACE) hospitalarios.
Los MACE hospitalarios se definieron como una combinación de infarto de miocardio (IM) sin onda Q y con onda Q, angina recidivante que requiere repetir la revascularización urgente con ICP o cirugía de revascularización coronaria, ictus, muerte, pericardiocentesis o drenaje quirúrgico de hematoma pericárdico. La definición de IM periprocedimiento se tomó del reciente documento de consenso del Academic Research Consortium-214.
Análisis estadísticosLas variables continuas se expresan como media ± desviación estándar y se compararon con el análisis de varianza de una vía. Las variables cualitativas se expresan como porcentajes y se compararon con la prueba de la χ2. Para todos los análisis se utilizaron la versión 22 del paquete de software IBM SPSS Statistics (IBM Corp., Estados Unidos) y el lenguaje R. Los valores bilaterales de p< 0,05 se consideraron indicativos de significación estadística.
RESULTADOSDurante aproximadamente 5 años (entre enero de 2015 y febrero de 2020), los cirujanos del ICPS (Massy, Francia) llevaron a cabo 607 ICP de OCT consecutivas. La media de edad de los pacientes era 63,2±10,6 años (el 79,6% eran varones). En general, los pacientes con lesiones en bifurcación (OTC-BIF, 40,4%) y sin lesiones en bifurcación (OTC-no BIF, 59,6%) tenían características clínicas de referencia semejantes, con una elevada prevalencia de factores de riesgo cardiovascular (tabla 1).
Características clínicas de referencia
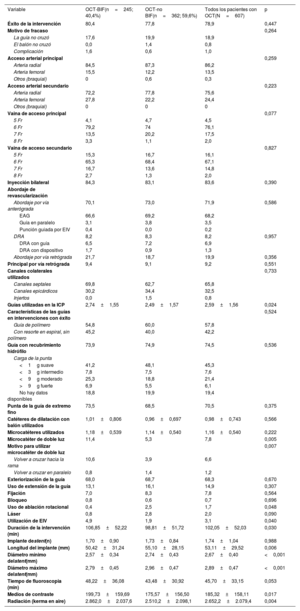
| Variable | OCT-BIF(n=245; 40,4%) | OCT-no BIF(n=362; 59,6%) | Todos los pacientes con OCT(N=607) | p |
|---|---|---|---|---|
| Edad (años) | 62,87±10,31 | 63,42±10,91 | 63,19±10,63 | 0,201 |
| Varones | 78,4 | 80,4 | 79,6 | 0,545 |
| ASC (m2) | 2,02±0,23 | 1,99±0,21 | 2,00±0,22 | 0,269 |
| IMC | 28,56±5,22 | 28,39±4,95 | 28,94±12,86 | 0,701 |
| Hipertensión | 62,5 | 69,0 | 66,4 | 0,106 |
| Dislipemia | 73,7 | 73,6 | 73,7 | 0,982 |
| Tabaquismo | 50,0 | 51,9 | 51,9 | 0,592 |
| Fumador activo | 28,0 | 31,9 | 30,3 | |
| Exfumador | 22,0 | 20,0 | 20,8 | |
| Diabetes mellitus | 31,0 | 34,5 | 33,1 | 0,630 |
| Tratamiento médico | 26,3 | 28,4 | 27,6 | |
| Insulinodependiente | 4,7 | 6,1 | 5,5 | |
| Antecedentes familiares de enfermedad coronaria | 25,0 | 24,3 | 24,6 | 0,858 |
| Presentación clínica | 0,278 | |||
| Angina estable | 62,0 | 53,3 | 56,8 | |
| Síndrome coronario agudo | 4,9 | 5,5 | 5,3 | |
| Asintomático | 27,8 | 35,6 | 32,5 | |
| Parada cardiaca | 0,8 | 0,6 | 0,7 | |
| Insuficiencia cardiaca | 4,5 | 5,0 | 4,8 | |
| Angina | 60 | 52,8 | 56,7 | 0,174 |
| Clase 1 | 1,6 | 0,8 | 1,2 | |
| Clase 2 | 42,4 | 41,4 | 41,8 | |
| Clase 3 | 15,5 | 9,9 | 12,2 | |
| Clase 4 | 0,4 | 0,6 | 0,5 | |
| Clase Killip | 0,302 | |||
| Clase 1 | 98,8 | 98,3 | 98,5 | |
| Clase 2 | 0,0 | 1,1 | 0,7 | |
| Clase 3 | 0,8 | 0,3 | 0,5 | |
| Clase 4 | 0,4 | 0,3 | 0,3 | |
| Prueba de provocación previa a ICP | 41,2 | 50,4 | 46,7 | 0,016 |
| Prueba de esfuerzo | 0 | 3,1 | 1,8 | |
| Gammagrafía miocárdica | 2,4 | 2,8 | 2,7 | |
| RMC | 38 | 44,3 | 41,7 | |
| Ecocardiografía de esfuerzo | 0,8 | 0,3 | 0,5 | |
| Creatinina (μmol/l) | 92,65±41,51 | 95,17±55,54 | 94,15±50,35 | 0,883 |
| Aclaramiento (ml/min) | 92,62±33,50 | 89,79±32,41 | 90,93±32,85 | 0,321 |
| Aclaramiento > 90 ml/min | 47,5 | 45,7 | 46,4 | 0,146 |
| Aclaramiento 60-89 ml/min | 34,3 | 38,6 | 36,9 | |
| Aclaramiento 45-59 ml/min | 14,0 | 8,2 | 10,5 | |
| Aclaramiento 30-44 ml/min | 3,4 | 5,4 | 4,6 | |
| Aclaramiento 15-29 ml/min | 0 | 0,6 | 0,3 | |
| Aclaramiento < 15 ml/min | 0,8 | 1,4 | 1,2 | |
| Antecedentes de IM | 17,1 | 14,6 | 15,7 | 0,405 |
| Antecedentes de enfermedad coronaria | 25 | 24,3 | 24,6 | 0,858 |
| Antecedentes de cirugía de revascularización coronaria | 7,8 | 7,8 | 7,8 | 1 |
| Antecedentes de ictus | 2,9 | 2,2 | 2,5 | 0,614 |
| Antecedentes de arteriopatía periférica | 3,7 | 6,6 | 5,4 | 0,115 |
| Antecedentes de insuficiencia cardiaca | 4,1 | 3,0 | 3,5 | 0,490 |
| NYHA I | 18,0 | 16,6 | 17,1 | 0,316 |
| NYHA II | 3,7 | 2,2 | 2,8 | |
| NYHA III | 1,2 | 0,3 | 0,7 | |
| NYHA IV | 0,0 | 0,0 | 0,0 |
ASC: área de superficie corporal; ICP: intervención coronaria percutánea; IM: infarto de miocardio; IMC: índice de masa corporal; NYHA: clase funcional de la New York Heart Association; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación; RMC: resonancia magnética cardiaca.
Los valores expresan porcentajes o media ± desviación estándar.
Los datos angiográficos se resumen en la tabla 2. Las lesiones en bifurcación se localizaron con mayor frecuencia en las OCT de la descendente anterior izquierda (42,4%), seguidas de la coronaria derecha (27,3%). Las OCT-no BIF se localizaron predominantemente en la coronaria derecha (67%), seguidas de la descendente anterior izquierda (16,1%) y la coronaria circunfleja izquierda (10,5%). Se identificó un muñón romo o ausencia de muñón en el 69% de las lesiones OCT-BIF y solo en el 51,1% de las lesiones OCT-no BIF (p< 0,001). Las lesiones OCT-BIF también tenían canales colaterales del mismo lado más desarrollados (el 48,2 frente al 25,8%; p< 0,001). Las características de las lesiones restantes y la circulación colateral fueron semejantes entre los 2 grupos. La bifurcación se localizó en el muñón proximal de las OCT en el 63,7% de los pacientes, seguido del muñón distal de las OCT (29,8%) y el interior del segmento ocluido (6,5%).
Características angiográficas
| Variable | OCT-BIF(n=245; 40,4%) | OCT-no BIF(n=362; 59,6%) | Todos los pacientes con OCT(N=607) | p |
|---|---|---|---|---|
| Vasos enfermos (n) | 1,85±0,72 | 1,86±0,73 | 1,86±0,73 | 0,907 |
| Vaso de la OCT | ||||
| CI | 0,4 | 0 | 0,2 | 0,224 |
| DAI | 42,4 | 16,1 | 26,7 | <0,001 |
| CD | 27,3 | 67,0 | 51,0 | <0,001 |
| CxI | 14,3 | 10,5 | 12,0 | 0,163 |
| Rama intermedia | 2,0 | 0,3 | 1,0 | 0,031 |
| Rama en diagonal | 1,6 | 0,3 | 0,8 | 0,070 |
| Rama marginal | 8,6 | 3,6 | 5,6 | 0,009 |
| Rama de la CD | 0,8 | 1,4 | 1,2 | 0,539 |
| Ubicación de la OCT | ||||
| Ostium | 3,2 | 1,9 | 2,1 | 0,134 |
| Proximal | 39,1 | 38,0 | 38,5 | 0,115 |
| Media | 49,1 | 51,0 | 50,5 | 0,162 |
| Distal | 8,6 | 9,1 | 8,9 | 0,821 |
| Diámetro del vaso de la OCT (mm) | 2,75±0,26 | 2,76±0,30 | 2,76±0,28 | 0,781 |
| Longitud de la OCT (mm) | 29,12±20,15 | 27,03±14,82 | 27,87±17,19 | 0,474 |
| Muñón romo de la OCT | 69 | 51,1 | 58,3 | <0,001 |
| Canales colaterales de la intervención | 95,1 | 93,1 | 93,9 | 0,306 |
| Circulación colateral homolateral | 48,2 | 25,8 | 34,8 | <0,001 |
| Clasificación de Werner | 0,590 | |||
| CC0 | 0,5 | 1,1 | 0,8 | |
| CC1 | 22,4 | 15,3 | 18,2 | |
| CC2 | 77,1 | 83,6 | 81,0 | |
| Calcificación del vaso de la OCT | 0,721 | |||
| Leve | 37,6 | 40,2 | 39,1 | |
| Moderada | 58 | 54,3 | 55,8 | |
| Grave | 4,5 | 5,6 | 5,1 | |
| Tortuosidad del vaso proximal | 0,907 | |||
| Recta (< 70° 1 curva) | 66,1 | 68,7 | 67,7 | |
| Ligera (> 70° 1 curva) | 24,1 | 21,3 | 22,4 | |
| Moderada (> 90° 1 curva, > 70° 2 curvas) | 0,4 | 0,3 | 0,3 | |
| Grave (> 120° 1 curva, > 90° 2 curvas) | 6,9 | 7,8 | 7,4 | |
| No aplicable | 2,4 | 1,9 | 2,1 | |
| Opacificación distal | 0,131 | |||
| Ausente/no se puede identificar | 0,8 | 0,8 | 0,8 | |
| Borrosa | 43,7 | 35,6 | 38,8 | |
| Visible | 55,0 | 63,6 | 60,3 | |
| Enfermedad vascular distal | 0,202 | |||
| Ausente | 20,4 | 25,0 | 23,1 | |
| Moderada | 79,6 | 74,4 | 76,5 | |
| Grave | 0,0 | 0,6 | 0,3 |
CC: clasificación de Werner de canales colaterales; CD: coronaria derecha; CI: coronaria principal izquierda; CxI: circunfleja izquierda; DAI: descendente anterior izquierda; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación.
Los valores expresan porcentajes o media ± desviación estándar.
Las características de las intervenciones se resumen en la tabla 3. El éxito de la intervención fue del 78,9% (OCT-BIF, 80,4% y OCT-no BIF, 77,8%; p=0,447). El motivo principal de fracaso fue el cruce de la guía sin éxito. La arteria radial se utilizó para el acceso arterial principal en el 86,2% de los pacientes (ambas cohortes, p=0,259) y para el acceso arterial secundario en el 75,6% de los pacientes (ambas, p=0,223). Se aplicó inyección de contraste bilateral en el 83,6% de los pacientes. El enfoque predominante fue la escalada por vía anterógrada de la guía (el 66,6% en OCT-BIF y el 69,2% en OCT-no BIF; p=0,586). Se utilizó la DRA en el 8,2% de los pacientes (el 6,9% con DRA con guía y el 1,3% con DRA con dispositivo; p=0,957). Se aplicaron técnicas por vía retrógrada en el 21,7% de las OCT con una bifurcación y en el 18,7% de las OCT sin bifurcación (p=0,356). Se utilizaron canales colaterales septales en el 65,8% de los casos por vía retrógrada, seguidos de canales epicárdicos (32,5%; p=0,73 entre los 2 grupos). Se utilizaron guías hidrófilas en el 74,5% de los pacientes, con guías de consistencia blanda e intermedia (carga de la punta ≤ 3 g) con éxito en el 52,9% de las OCT (p=0,58 entre los 2 grupos de tratamiento). Los microcatéteres de doble luz se utilizaron con mayor frecuencia en las OCT-BIF (el 11,4 frente al 5,3% de OCT-no BIF; p=0,005). El uso de EIV fue mayor en las OCT-BIF (el 4,9 frente al 1,9%; p=0,040). La duración de la intervención, la utilización de medios de contraste y la dosis de radiación también fueron mayores en los pacientes con OCT-BIF.
Datos de las intervenciones
| Variable | OCT-BIF(n=245; 40,4%) | OCT-no BIF(n=362; 59,6%) | Todos los pacientes con OCT(N=607) | p |
|---|---|---|---|---|
| Éxito de la intervención | 80,4 | 77,8 | 78,9 | 0,447 |
| Motivo de fracaso | 0,264 | |||
| La guía no cruzó | 17,6 | 19,9 | 18,9 | |
| El balón no cruzó | 0,0 | 1,4 | 0,8 | |
| Complicación | 1,6 | 0,6 | 1,0 | |
| Acceso arterial principal | 0,259 | |||
| Arteria radial | 84,5 | 87,3 | 86,2 | |
| Arteria femoral | 15,5 | 12,2 | 13,5 | |
| Otros (braquial) | 0 | 0,6 | 0,3 | |
| Acceso arterial secundario | 0,223 | |||
| Arteria radial | 72,2 | 77,8 | 75,6 | |
| Arteria femoral | 27,8 | 22,2 | 24,4 | |
| Otros (braquial) | 0 | 0 | 0 | |
| Vaina de acceso principal | 0,077 | |||
| 5 Fr | 4,1 | 4,7 | 4,5 | |
| 6 Fr | 79,2 | 74 | 76,1 | |
| 7 Fr | 13,5 | 20,2 | 17,5 | |
| 8 Fr | 3,3 | 1,1 | 2,0 | |
| Vaina de acceso secundario | 0,827 | |||
| 5 Fr | 15,3 | 16,7 | 16,1 | |
| 6 Fr | 65,3 | 68,4 | 67,1 | |
| 7 Fr | 16,7 | 13,6 | 14,8 | |
| 8 Fr | 2,7 | 1,3 | 2,0 | |
| Inyección bilateral | 84,3 | 83,1 | 83,6 | 0,390 |
| Abordaje de revascularización | ||||
| Abordaje por vía anterógrada | 70,1 | 73,0 | 71,9 | 0,586 |
| EAG | 66,6 | 69,2 | 68,2 | |
| Guía en paralelo | 3,1 | 3,8 | 3,5 | |
| Punción guiada por EIV | 0,4 | 0,0 | 0,2 | |
| DRA | 8,2 | 8,3 | 8,2 | 0,957 |
| DRA con guía | 6,5 | 7,2 | 6,9 | |
| DRA con dispositivo | 1,7 | 0,9 | 1,3 | |
| Abordaje por vía retrógrada | 21,7 | 18,7 | 19,9 | 0,356 |
| Principal por vía retrógrada | 9,4 | 9,1 | 9,2 | 0,551 |
| Canales colaterales utilizados | 0,733 | |||
| Canales septales | 69,8 | 62,7 | 65,8 | |
| Canales epicárdicos | 30,2 | 34,4 | 32,5 | |
| Injertos | 0,0 | 1,5 | 0,8 | |
| Guías utilizadas en la ICP | 2,74±1,55 | 2,49±1,57 | 2,59±1,56 | 0,024 |
| Características de las guías en intervenciones con éxito | 0,524 | |||
| Guía de polímero | 54,8 | 60,0 | 57,8 | |
| Con resorte en espiral, sin polímero | 45,2 | 40,0 | 42,2 | |
| Guía con recubrimiento hidrófilo | 73,9 | 74,9 | 74,5 | 0,536 |
| Carga de la punta | ||||
| <1g suave | 41,2 | 48,1 | 45,3 | |
| <3g intermedio | 7,8 | 7,5 | 7,6 | |
| <9g moderado | 25,3 | 18,8 | 21,4 | |
| >9g fuerte | 6,9 | 5,5 | 6,1 | |
| No hay datos disponibles | 18,8 | 19,9 | 19,4 | |
| Punta de la guía de extremo fino | 73,5 | 68,5 | 70,5 | 0,375 |
| Catéteres de dilatación con balón utilizados | 1,01±0,806 | 0,96±0,697 | 0,98±0,743 | 0,566 |
| Microcatéteres utilizados | 1,18±0,539 | 1,14±0,540 | 1,16±0,540 | 0,222 |
| Microcatéter de doble luz | 11,4 | 5,3 | 7,8 | 0,005 |
| Motivo para utilizar microcatéter de doble luz | 0,007 | |||
| Volver a cruzar hacia la rama | 10,6 | 3,9 | 6,6 | |
| Volver a cruzar en paralelo | 0,8 | 1,4 | 1,2 | |
| Exteriorización de la guía | 68,0 | 68,7 | 68,3 | 0,670 |
| Uso de extensión de la guía | 13,1 | 16,1 | 14,9 | 0,307 |
| Fijación | 7,0 | 8,3 | 7,8 | 0,564 |
| Bloqueo | 0,8 | 0,6 | 0,7 | 0,696 |
| Uso de ablación rotacional | 0,4 | 2,5 | 1,7 | 0,048 |
| Láser | 0,8 | 2,8 | 2,0 | 0,090 |
| Utilización de EIV | 4,9 | 1,9 | 3,1 | 0,040 |
| Duración de la intervención (min) | 106,85±52,22 | 98,81±51,72 | 102,05±52,03 | 0,030 |
| Implante destent(n) | 1,70±0,90 | 1,73±0,84 | 1,74±1,04 | 0,988 |
| Longitud del implante (mm) | 50,42±31,24 | 55,10±28,15 | 53,11±29,52 | 0,006 |
| Diámetro mínimo delstent(mm) | 2,57±0,34 | 2,74±0,43 | 2,67±0,40 | <0,001 |
| Diámetro máximo delstent(mm) | 2,79±0,45 | 2,96±0,47 | 2,89±0,47 | <0,001 |
| Tiempo de fluoroscopia (min) | 48,22±36,08 | 43,48±30,92 | 45,70±33,15 | 0,053 |
| Medios de contraste | 199,73±159,69 | 175,57±156,50 | 185,32±158,11 | 0,017 |
| Radiación (kerma en aire) | 2.862,0±2.037,6 | 2.510,2±2.098,1 | 2.652,2±2.079,4 | 0,004 |
DRA: disección/reentrada por vía anterógrada; EAG: escalada por vía anterógrada de la guía; EIV: ecografía intravascular; ICP: intervención coronaria percutánea; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación.
Los valores expresan porcentajes o media ± desviación estándar.
Las características angiográficas y de las intervenciones de la cohorte con OCT-BIF (n=245) se resumen en la tabla 4. Se aplicó una técnica de optimización proximal en todas las lesiones en bifurcación tratadas. El diámetro de la RL fue de 2,30±0,23mm. Se observaron bifurcaciones verdaderas [Medina (1,1,1), (1,0,1), (0,1,1)] en el 26,5% de las lesiones. La disección del ostium de la RL se produjo en el 6,5%. Se adoptó una estrategia de stent único en el 93,4% de las bifurcaciones tratadas, seguida de técnicas de 2 stents en el 6,5% (13 pacientes tratados con la técnica T/TAP, 2 con miniaplastamiento y 1 con culotte). De estos, se adoptó una estrategia de 2 stents de entrada en 3 pacientes (1,2%). Se aplicó dilatación con kissing balloon al 63,3% de los pacientes. El flujo TIMI 3 de la RL se conservó en el 92,2% de los pacientes. Que la RL estuviera comprometida no tuvo repercusiones en el éxito de la intervención (p=0,081).
Cohorte con OCT-BIF
| Diámetro de la RL (mm) | 2,30±0,23 |
| BIF verdadera | 26,5 |
| BIF falsa | 73,5 |
| OCT-BIF en segmento proximal | 63,7 |
| Tipo 1 | 10,6 |
| Tipo 2 | 53,1 |
| BIF en el interior de la OCT | 6,5 |
| OCT-BIF en segmento distal | 29,8 |
| Tipo 4 | 24,1 |
| Tipo 5 | 5,7 |
| Protección de la RL en caso de BIF no proximal | 51,8 |
| Estrategia de tratamiento de la BIF | |
| Estrategia de stent único | 93,46 |
| Estrategia de 2 stents | 6,53 |
| Otros (BFA, etc.) | 0,01 |
| RL afectada | |
| No | 92,2 |
| Sí, TIMI 0 | 6,5 |
| Sí, TIMI 1-2 | 1,2 |
| Balón con kissing final | 63,3 |
| TOP final con balón con kissing no final | 36,7 |
| TOP-lateral-TOP | 19,6 |
| Solo TOP final | 17,1 |
BFA: balón farmacoactivo; BIF: bifurcación; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación; RL: rama lateral; TIMI: Thrombolysis in Myocardial Infarction; TOP: técnica de optimización proximal.
Los valores expresan porcentajes o media ± desviación estándar.
La introducción inicial de una guía en la RL se llevó a cabo en todas las bifurcaciones ubicadas en una posición proximal a la OCT, pero solo en el 51,8% de las RL ubicadas en el interior y en una posición distal a la OCT. Se utilizaron microcatéteres de doble luz para la introducción de una guía en la RL en el 10,6% de los pacientes.
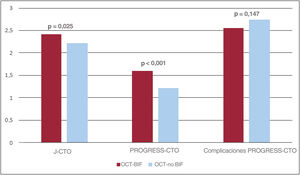
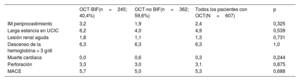
La complejidad de la intervención fue mayor en los pacientes con OCT-BIF, según lo evaluado por las puntuaciones del Multicenter Chronic Total Occlusion Registry de Japón (J-CTO) (2,42±1,02 frente a 2,21±1,23; p=0,025) y del Prospective Global Registry for the Study of Chronic Total Occlusion Intervention (PROGRESS-CTO) (1,60±0,95 frente a 1,22±0,90; p< 0,001) (figura 2). La puntuación de complicaciones de PROGRESS-CTO fue semejante en las 2 cohortes de estudio (tabla 5). La tasa de complicaciones también fue similar entre las 2 cohortes del estudio (tabla 6). El IM periprocedimiento, evaluado por troponina T de alta sensibilidad, fue del 2,4% en general y mayor en los pacientes con OCT-BIF, pero sin significación estadística (el 3,2 frente al 1,9%; p=0,325). La tasa de perforación fue del 3,1% y la de muerte cardiaca fue del 0,3% en general. Las estancias en la unidad de cuidados intensivos prolongadas, la lesión renal aguda y las tasas de perforación fueron numéricamente mayores en los pacientes con OCT-BIF, pero las diferencias no fueron significativas.
Figura central. Puntuaciones predictivas de ICP de OCT en 2 cohortes de tratamiento (pacientes con OCT-BIF y OCT-no BIF). ICP: intervención coronaria percutánea; J-CTO: Multicenter Chronic Total Occlusion Registry de Japón; OCT: oclusión coronaria total crónica; OCT-BIF: oclusión coronaria total crónica con lesión en bifurcación; PROGRESS-CTO: Prospective Global Registry for the Study of Chronic Total Occlusion Intervention.
Puntuaciones predictivas
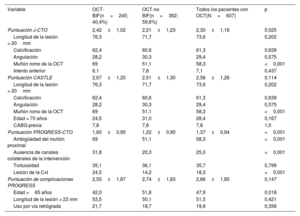
| Variable | OCT-BIF(n=245; 40,4%) | OCT-no BIF(n=362; 59,6%) | Todos los pacientes con OCT(N=607) | p |
|---|---|---|---|---|
| Puntuación J-CTO | 2,42±1,02 | 2,21±1,23 | 2,30±1,16 | 0,025 |
| Longitud de la lesión > 20mm | 76,3 | 71,7 | 73,6 | 0,202 |
| Calcificación | 62,4 | 60,6 | 61,3 | 0,639 |
| Angulación | 28,2 | 30,3 | 29,4 | 0,575 |
| Muñón romo de la OCT | 69 | 51,1 | 58,3 | <0,001 |
| Intento anterior | 6,1 | 7,8 | 7,1 | 0,437 |
| Puntuación CASTLE | 2,67±1,20 | 2,51±1,30 | 2,58±1,26 | 0,114 |
| Longitud de la lesión > 20mm | 76,3 | 71,7 | 73,6 | 0,202 |
| Calcificación | 62,4 | 60,6 | 61,3 | 0,639 |
| Angulación | 28,2 | 30,3 | 29,4 | 0,575 |
| Muñón romo de la OCT | 69 | 51,1 | 58,3 | <0,001 |
| Edad > 70 años | 24,5 | 31,0 | 28,4 | 0,167 |
| CABG previa | 7,8 | 7,8 | 7,8 | 1,0 |
| Puntuación PROGRESS-CTO | 1,60±0,95 | 1,22±0,90 | 1,37±0,94 | <0,001 |
| Ambigüedad del muñón proximal | 69 | 51,1 | 58,3 | <0,001 |
| Ausencia de canales colaterales de la intervención | 31,8 | 20,3 | 25,0 | <0,001 |
| Tortuosidad | 35,1 | 36,1 | 35,7 | 0,799 |
| Lesión de la CxI | 24,5 | 14,2 | 18,3 | <0,001 |
| Puntuación de complicaciones PROGRESS | 2,55±1,87 | 2,74±1,83 | 2,66±1,85 | 0,147 |
| Edad >65 años | 42,0 | 51,8 | 47,9 | 0,018 |
| Longitud de la lesión > 23 mm | 53,5 | 50,1 | 51,5 | 0,421 |
| Uso por vía retrógrada | 21,7 | 18,7 | 19,9 | 0,356 |
CABG: cirugía de revascularización coronaria; CASTLE: antecedentes de CABG, edad, anatomía del muñón, tortuosidad, longitud de la oclusión, calcificación; CxI: circunfleja izquierda; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación; PROGRESS-CTO: Prospective Global Registry for the Study of Chronic Total Occlusion Intervention.
Los valores expresan porcentajes o media ± desviación estándar.
Complicaciones
| OCT-BIF(n=245; 40,4%) | OCT-no BIF(n=362; 59,6%) | Todos los pacientes con OCT(N=607) | p | |
|---|---|---|---|---|
| IM periprocedimiento | 3,2 | 1,9 | 2,4 | 0,325 |
| Larga estancia en UCIC | 6,2 | 4,0 | 4,9 | 0,539 |
| Lesión renal aguda | 1,8 | 1,1 | 1,3 | 0,731 |
| Descenso de la hemoglobina > 3 g/dl | 6,3 | 6,3 | 6,3 | 1,0 |
| Muerte cardiaca | 0,0 | 0,6 | 0,3 | 0,244 |
| Perforación | 3,3 | 3,0 | 3,1 | 0,875 |
| MACE | 5,7 | 5,0 | 5,3 | 0,688 |
IM: infarto de miocardio; MACE: eventos adversos cardiovasculares mayores; OCT: oclusión coronaria total crónica; OCT-BIF: OCT con lesión en bifurcación; UCIC: unidad de cuidados intensivos coronarios.
Los valores expresan porcentajes o media ± desviación estándar.
Nuestro estudio evaluó la incidencia, la estrategia de tratamiento, los resultados hospitalarios y las complicaciones de la ICP de OCT con lesiones en bifurcación tratadas en un centro europeo de gran volumen en Massy (Francia). Las principales conclusiones a que llega nuestro estudio son las siguientes: a) la incidencia de OCT en bifurcación fue elevada; b) la complejidad de la intervención, evaluada mediante las puntuaciones J-CTO y PROGRESS-CTO, fue mayor en las OCT con lesiones en bifurcación; c) la tasa de éxito de la ICP en OCT fue alta en general y no se vio afectada por la existencia de bifurcaciones en las lesiones por OCT; d) el nivel de complicaciones no varió entre las 2 cohortes del estudio, al igual que la puntuación de complicaciones PROGRESS-CTO, y e) la estrategia de tratamiento de la bifurcación por defecto fue un enfoque condicional, como ocurre en la enfermedad coronaria no oclusiva.
Incidencia de oclusiones coronarias totales crónicas con bifurcaciónEn las series anteriores sobre OCT con lesiones en bifurcación se comunicó una incidencia que oscilaba entre el 26,5 y el 67%13,15–18. En consonancia con nuestro estudio (incidencia, 40,4%), Ojeda et al.17 (30,3%), Galassi et al.16 (26,5%) y Baystrukov et al.13 (54,3%) comunicaron experiencias de un solo centro y utilizaron las mismas definiciones (bifurcación proximal, en el interior de la OCT y distal). Chen et al.18 comunicaron RL proximal y distal que surgen del segmento de la OCT (incidencia, 47%), mientras que Nikolakopoulos et al.15 comunicaron solo OCT en bifurcación con RL que surgen a 5mm del muñón proximal o distal (incidencia, 67%).
Tasa de éxito de las intervenciones, estrategia de revascularización y puntuaciones predictivasEl éxito de las intervenciones en nuestro estudio fue amplio, con una media del 78,9%. Grupos especializados de expertos de todo el mundo han comunicado sistemáticamente tasas de éxito del orden del 90% durante los últimos años5,19–23. En nuestro estudio, la complejidad de las intervenciones de los pacientes tratados fue relativamente grande (puntuación J-CTO, 2,30 ± 1,16) en comparación con la comunicada en estudios basados en registros europeos24 y japoneses25 a gran escala. Cabe destacar que, en 2018, el EuroCTO Club comunicó una puntuación media de J-CTO de 2,37±1,14 en casos de fracaso frente a 2,08±1,15 en casos con éxito (p<0,001; cohorte con 17.626 intervenciones)24.
En la práctica europea24, la estrategia de revascularización predominante fue el abordaje por vía anterógrada (71,9%), seguida por el abordaje por vía retrógrada (19,9%) y la DRA (8,2%). El cruce de la OCT tuvo éxito con guías blandas y de consistencia moderada en la mayoría de los casos, lo que refleja la técnica contemporánea y el desarrollo de la técnica con aguja guía24.
La puntuación general J-CTO y la puntuación general PROGRESS-CTO en nuestro estudio fueron 2,30 ± 1,16 y 1,37 ± 0,94 respectivamente. La complejidad de las intervenciones fue mayor en las OCT con una lesión en bifurcación que en las OCT sin ella, según lo evaluado por la puntuación J-CTO (2,42 ± 1,01 frente a 2,21 ± 1,23; p=0,025) y la puntuación PROGRESS-CTO (1,60 ± 0,95 frente a 1,22 ± 0,90; p< 0,001) (figura 2). De modo similar que en nuestro estudio, Nikolakopoulos et al.15 comunicaron una puntuación J-CTO mayor en pacientes con OCT-BIF. Los demás estudios relevantes aportaron datos de cohortes relativamente pequeñas y no identificaron diferencias en la complejidad de las intervenciones13,16–18. La puntuación PROGRESS-CTO sobre complicaciones fue 2,66 ± 1,85 en general y similar en ambos grupos (p=0,147).
Oclusión coronaria total crónica y abordaje de la bifurcaciónEl éxito de las intervenciones fue semejante en las 2 cohortes de tratamiento (el 80,4% de los pacientes con OCT-BIF y el 77,8% de aquellos con OCT-no BIF; p=0,447), a pesar de que la complejidad de las intervenciones fue mayor en los primeros según lo evaluado por las puntuaciones J-CTO y PROGRESS-CTO (figura 2). Los demás estudios relevantes comunicaron menor proporción de éxito de las intervenciones de OCT con lesiones en bifurcación; Galassi et al.16 comunicaron la experiencia de un único cirujano y Nikolakopoulos et al.15, datos de informes de un registro general de Estados Unidos. En comparación con los estudios anteriores, en nuestra cohorte la estrategia de implante provisional de un stent para el tratamiento de la bifurcación fue predominante (93,4%) y las técnicas de DRA se adoptaron con poca frecuencia (8,2%).
El tratamiento de la bifurcación ha evolucionado enormemente a lo largo de los años y ha alcanzado un periodo de estandarización en la terminología y la práctica10. El stent provisional se ha establecido como la modalidad de tratamiento preferida, ya que las intervenciones coronarias complejas con 2 stents se han asociado con IM periprocedimiento más grandes, revascularización de la lesión diana y mortalidad26–28. En nuestro estudio, la estrategia condicional fue el abordaje predominante y se aplicó en el 93,46% de las bifurcaciones, lo cual coincide con los resultados de otras cohortes europeas contemporáneas17. El abordaje de DRA, por definición causa de la disección controlada de vasos en la ICP de OCT contemporánea, apenas se adoptó en nuestro centro (el 8,2% de los pacientes con OCT-BIF), lo que explica en cierta medida el escaso uso de técnicas que requieren el implante de 2 stents (6,5%).
En el contexto de la ICP de OCT, una disección que afecta al origen de la RL se ha identificado como predictora de que se adopte la estrategia de 2 stents17, lo que llevó a una adopción del 46% de las técnicas de 2 stents en una sola cohorte de cirujanos16. Estudios más grandes comunicaron el uso de la técnica de 2 stents en un 8-8,9%17,29. Adachi et al.29 comunicaron que las técnicas de 2 stents fueron más eficaces cuando se trataba de mantener la permeabilidad de la RL en las bifurcaciones ubicadas en el interior de las OCT. Ojeda et al.30 no comunicaron diferencias en los resultados clínicos de las intervenciones y a medio plazo entre las técnicas de 1 y 2 stents para el tratamiento de las OCT con lesiones en bifurcación. Curiosamente, un estudio aleatorizado de un solo centro que comparó la técnica de miniaplastamiento y el abordaje condicional en OCT con lesiones en bifurcación no reveló diferencias en el éxito angiográfico o clínico, pero mostró mejoras de los resultados a 1 año con la técnica de miniaplastamiento13.
Permeabilidad de la rama lateralLa permeabilidad de la RL con flujo TIMI 3 se logró en el 92,2% de las bifurcaciones tratadas. La introducción inicial de una guía en la RL, un predictor bien identificado del éxito de las ICP de OCT-no BIF31, se logró en todas las RL ubicadas en una posición proximal a la OCT, pero solo en el 51,8% de las RL ubicadas en el interior o en una posición distal a la OCT. En un estudio previo se comunicó que la introducción inicial de una guía en la RL no tuvo éxito en el 25% de las OCT-BIF en una posición no proximal17, lo que puede atribuirse en gran medida a disecciones que incluyen la carina durante el cruce de OCT. Se utilizó un microcatéter de doble luz para la introducción de una guía en la RL en el 10,6% de los pacientes.
La afección de la RL es una causa bien identificada de lesión miocárdica periprocedimiento en intervenciones coronarias32. En el contexto de ICP de OCT, Adachi et al.29 identificaron la existencia de estenosis en la RL, bifurcaciones localizadas en el segmento ocluido y el trayecto subintimal en el ostium de la RL como predictores independientes de un resultado subóptimo en la RL. En ese estudio, un resultado subóptimo de la RL en sí mismo tuvo un impacto en la revascularización de la lesión diana de la rama principal en el caso de las lesiones ubicadas en la coronaria derecha29. Otro estudio de ICP de OCT de un solo centro identificó la oclusión de la RL como el único parámetro asociado con aumento de la concentración de troponina durante la intervención33. La elevación de los biomarcadores cardiacos refleja necrosis miocárdica y se ha relacionado con un mayor riesgo de eventos cardiacos futuros33–35.
ComplicacionesEn este estudio, la existencia de una bifurcación no tuvo impacto en la tasa de complicaciones hospitalarias después de la revascularización de la OCT. En nuestra cohorte, los factores determinantes de este resultado fueron la experiencia del cirujano, una estrategia predominante de implante de stent provisional para el tratamiento de la bifurcación (93,4%) y la escasa adopción de técnicas de disección/reentrada para el cruce de la OCT (8,2%). Estudios previos identificaron mayor número de IM periprocedimiento17 y perforación coronaria y taponamiento cardiaco más frecuentes en OCT con lesiones en bifurcación16. En el primer estudio se llegó a aplicar DRA en el 31% de los casos y en el segundo se aplicaron técnicas de 1 stent para el tratamiento de bifurcaciones solo en el 54% de los pacientes. En nuestra cohorte, se confirmó un IM periprocedimiento en el 2,4% de todos los pacientes. Cabe destacar que, al parecer, el IM periprocedimiento en OCT con bifurcaciones afecta a la supervivencia y la mortalidad sin MACE a los 12 meses17,36.
LimitacionesNuestro estudio tiene una serie de limitaciones. En primer lugar, todos los pacientes de nuestro registro fueron tratados por cirujanos experimentados, con diversa experiencia en el tratamiento de OCT y amplia experiencia en el tratamiento de lesiones en bifurcación. Los datos presentados en este estudio reflejan su práctica y podrían no ser generalizables a centros con poca experiencia en ICP compleja. En segundo lugar, este es un estudio retrospectivo observacional de un solo centro y debe tenerse en cuenta todos los sesgos inherentes a este tipo de diseño. Sin embargo, no hay disponibles datos aleatorizados sobre este tema. En tercer lugar, los datos angiográficos se estimaron solo mediante evaluación visual; no se hizo análisis angiográfico coronario cuantitativo ni se confirmó en un laboratorio central. En cuarto lugar, en nuestro estudio no se dispuso de seguimientos.
CONCLUSIONESLas OCT y las lesiones en bifurcación son entidades anatómicas básicas en el campo de la ICP compleja, que ha evolucionado espectacularmente en la última década gracias a la estandarización de la técnica y los avances tecnológicos. Estas entidades coexisten en el 40,4% de las ICP de OCT contemporáneas, lo que aumenta la complejidad de la intervención de los pacientes tratados. La existencia de bifurcación no tiene impacto en la tasa de éxito de las intervenciones, que continúa siendo grande. La existencia de bifurcaciones no afecta a la tasa de complicaciones de las ICP de OCT. Un abordaje condicional proporciona excelentes resultados y debe ser la estrategia de tratamiento preferida, como lo es en la enfermedad coronaria no oclusiva. Se necesitan más estudios sobre la ICP de OCT con lesiones en bifurcación que se centren en la eficacia, la seguridad y los resultados a largo plazo de las intervenciones.
- –
La incidencia de OCT con lesiones en bifurcación oscila entre el 26,5 y el 67% en la bibliografía contemporánea.
- –
Estudios previos han demostrado que la tasa de éxito de las ICP de OCT es menor en OCT con bifurcaciones que sin estas.
- –
Se ha comunicado que la tasa de complicaciones de ICP de OCT es mayor en OCT con bifurcaciones.
- –
La incidencia de OCT con lesiones en bifurcación fue del 40,4%.
- –
Los pacientes con OCT-BIF presentaron lesiones más complejas según las puntuaciones J-CTO y PROGRESS-CTO.
- –
En la ICP de OCT contemporánea, la existencia de una bifurcación en una lesión de OCT no tiene impacto en las tasas de éxito de la intervención y de complicaciones cuando la adopción de DRA es escasa y predomina la estrategia de implante de stent condicional.
Este estudio no recibió financiación.
CONTRIBUCIÓN DE LOS AUTORESN.V. Konstantinidis: concepción, metodología, análisis formal, investigación, recursos, redacción del original, revisión y edición. B. Chevalier: metodología, investigación, recursos, redacción, revisión y edición, validación y supervisión. T. Hovasse: investigación y recursos. P. Garot: investigación y recursos. H. Benamer, T. Unterseeh, S. Champagne, F. Sanguineti, A. Neylon, A. Avran y Y. Louvard: investigación y recursos. T. Moysiadis: análisis formal y conservación de los datos. T. Lefèvre: concepción, metodología, investigación, recursos, redacción, revisión, edición, validación y supervisión.
CONFLICTO DE INTERESESP. Garot es accionista médico de CERC, una organización de investigación por contrato dedicada a la investigación cardiovascular, y ha recibido honorarios como conferenciante de Abbott, Biosensors, Boston Scientific, Edwards, Terumo y GE Healthcare al margen del trabajo presentado. F. Sanguineti ha recibido apoyo para asistir a la PCR London Valve y al encuentro principal de EBC. A. Neylon ha recibido honorarios de Medtronic, Shockwave Medical y Boston Scientific y ha recibido apoyo para asistir a reuniones de Medtronic. P. Garot es accionista médico de CERC, una organización de investigación por contrato dedicada a la investigación cardiovascular. T. Lefèvre ha recibido honorarios como conferenciante de Terumo, Boston Scientifics y Edwards y tiene una función directiva en la Sociedad Europea de Cardiología, Euro PCR y London Valve. Los demás autores no tienen conflictos de intereses que declarar.