Sr. Editor:
La taquicardia ventricular polimórfica catecolaminérgica (TVPC) es una rara entidad, caracterizada en 1995 por Leenhardt et al1, que cursa con síncopes de repetición y muerte súbita por arritmias ventriculares polimórficas en la infancia, coincidiendo con esfuerzos físicos o emocionales.
Los síntomas se inician después de los 4 años de edad, se llega al diagnóstico en torno a los 10-15 años y es raro diagnosticarla después de los 30.
El carácter autolimitado de las arritmias en la mayoría de episodios determina, por un lado, que muchos de estos pacientes sean diagnosticados de crisis comiciales y, por otro, que en caso de implantar un desfibrilador se deba programar adecuadamente a fin de evitar choques innecesarios y proarrítmicos, como demuestra el caso presentado.
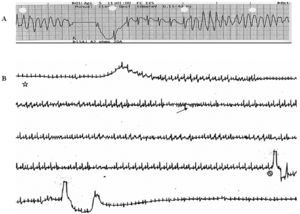
Presentamos el caso de una mujer de 38 años, con retraso mental ligero-moderado, internada en una residencia, diagnosticada de epilepsia desde los 4 años y en tratamiento con fenitoína. En los últimos 2 años había presentado crisis de fibrilación auricular (FA), controladas con 200 mg/día de amiodarona oral. El día del ingreso presentó palpitaciones por FA, que se trató con amiodarona intravenosa; al alta presentó síncope, con objetivación de taquicardia ventricular helicoidal que se revirtió con choque (fig. 1A), se reinició y se autolimitó en varias ocasiones. Tras la estabilización espontánea, se la ingresó en la unidad de cuidados intensivos (UCI).
Fig. 1. A: taquicardia helicoidal tratada con un choque, que se reinicia espontáneamente. B: inicio (estrella) de infusión con isoproterenol, con aparición de abundante ectopia, bigeminismo ventricular y rachas de taquicardia ventricular polimórfica (flecha). La señal de prohibición marca el final de la infusión, con normalización del ritmo.
La concentración de fenitoína estaba en rango terapéutico y no se observó alteraciones iónicas. El intervalo QT resultó normal en todo momento. La coronariografía y la resonancia cardiaca resultaron normales. Durante la monitorización en UCI, destacó una tendencia a la bradicardia sinusal exagerada, pese a retirársele toda medicación 1 semana antes, y extrasistolia ventricular frecuente en relación con tensión emocional.
El test de isoproterenol demostró reproduciblemente la aparición de ectopia ventricular y bigeminismo ventricular, con paso a taquicardia polimórfica si continuaba la infusión, y las arritmias desaparecieron al cesar la perfusión (fig. 1B), lo que confirmó el patrón de TVPC descrito por Leenhardt et al1.
Se trató con bloqueadores beta a altas dosis y se implantó un desfibrilador automático implantable (DAI) bicameral, dada la FV documentada y a fin de evitar bradicardias sintomáticas inducidas por la terapia con bloqueadores beta, en el que se programó un intervalo auriculoventricular largo para evitar la estimulación ventricular.
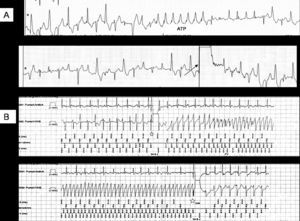
A los 15 días, acudió por múltiples descargas, y se objetivó en la monitorización terapias antitaquicárdicas (ATP) sobre una taquicardia bidireccional (fig. 2A), sin efecto alguno en ellas; en el chequeo del dispositivo se constató múltiples ATP y choques sobre una taquicardia ventricular posiblemente bidireccional, dada la morfología cambiante de los electrogramas, y en varias ocasiones tras el choque se generó un episodio de fibrilación ventricular (FV) tratada con otro choque (fig. 2B). Finalmente, tras reprogramar el DAI dejando sólo una ventana de FV a partir de 220 lat/min y ampliando el número de intervalos R-R que deben cumplir los criterios de frecuencia, la paciente quedó libre de choques.
Fig. 2. A: taquicardia bidireccional que ni las terapias antitaquicárdicas ni los choques (flecha) logran suprimir. B: electrogramas almacenados por el desfibrilador automático implantable, que muestran en el canal ventricular una taquicardia polimórfica y liberación de un choque (estrella) que origina una fibrilación ventricular, suprimida por un segundo choque en la tira inferior.
El caso presenta 2 rasgos de interés: la edad de presentación y la importancia de programar correctamente el DAI. En cuanto a la edad, lo característico es que se diagnostique en torno a los 15 años; el retraso diagnóstico en este caso se justificaba por la presencia de 2 factores que la han protegido de tener más episodios, como son el tratamiento con fenitoína y el hábito de vida sedentario de la residencia, que contribuyeron a reducir el tono adrenérgico.
En cuanto a la programación, las ATP no son de utilidad y agotan innecesariamente la batería, puesto que aparentemente el mecanismo de la ectopia y la taquicardia bidireccional sería por actividad desencadenada por posdespolarizaciones tardías2,3. Finalmente, hay que saber que la mayoría de las taquicardias polimórficas son autolimitadas y asintomáticas, de modo que programar cortos intervalos de detección para una ventana de FV puede generar choques innecesarios que incrementen la situación adrenérgica y promuevan más proarritmia, lo que puede llegar a agotar las terapias, con riesgo para la vida del paciente. Así pues, la programación se debe realizar en un esquema de zona única de FV y con amplios tiempos de detección, para que el choque sea liberado sólo cuando la taquicardia polimórfica degenere en una verdadera FV4.