SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6117. Aspectos sin resolver en cardiología clínica
6117-2. Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
1Hospital General Universitario de Ciudad Real, Ciudad Real, España y 2Hospital Universitario Doctor José Molina Orosa, Arrecife (Las Palmas), España.
Introducción y objetivos: La fibrilación auricular (FA) se asocia a mayor riesgo de ictus y tromboembolia. Para minimizar el riesgo de tromboembolia previo a la cardioversión eléctrica (CVE) se requiere la anticoagulación previa durante 3 semanas o la realización de un ecocardiograma transesofágico (ETE). La identificación de pacientes de alto riesgo de trombo y el manejo de los mismos es un reto clínico.
Métodos: Estudio unicéntrico, prospectivo, de pacientes consecutivos sometidos a ETE previo a CVE por FA.
Resultados: Se realizó un ETE a todos los pacientes incluidos en el registro (n = 329). El tratamiento anticoagulante previo más frecuente fue el acenocumarol (34,4%), seguido de apixabán (20,7%), rivaroxabán (19,1%), edoxabán (17,8%) y finalmente dabigatrán (8%). Se objetivaron 10 trombos, lo que supone una prevalencia de 3,03%, de los cuales, 7 pacientes habían recibido tratamiento anticoagulante previo durante más de 21 días, y 3 pacientes habían estado anticoagulados durante un periodo menor (mediana de 5 días). Lo que permite calcular una prevalencia de trombo intraauricular del 2,12% en pacientes correctamente anticoagulados, en ellos, no se objetivaron diferencias entre el tipo de tratamiento anticoagulante y la presencia de trombo auricular. En la tabla, aparece reflejado el tratamiento anticoagulante previo y posterior al diagnóstico del trombo, así como la resolución o no del mismo en el ETE de control. De los 10 casos de trombo auricular, en 9 casos se realizó ETE de control en una mediana de 64 días para valorar su resolución, en 5 casos el trombo auricular persistía mientras que en los 4 restantes se resolvió. La modificación de tratamiento anticoagulante no se asoció a una mayor resolución del trombo ni hubo diferencias entre el tratamiento anticoagulante y su resolución. Los pacientes que tuvieron trombo auricular tenían un mayor tiempo de evolución de FA hasta la CVE. La enfermedad coronaria (30 vs 10,3%) y la FEVI < 50% (70 vs 31%) fueron más frecuentes en este grupo de pacientes. La mayor puntuación en la escala CLOTS-AF se asoció a una mayor prevalencia de trombo y presentó un mayor rendimiento predictivo que la escala CHADS2-VASc (figura D).
|
Tratamiento anticoagulante de los pacientes con trombo auricular |
||||
|
|
Tiempo anticoagulado (días) |
Tratamiento anticoagulante previo a conformación de trombo |
Tratamiento anticoagulante tras confirmación de trombo |
Resolución de trombo |
|
Paciente 1 |
48 |
Apixabán 5 mg |
Acenocumarol |
No |
|
Paciente 2 |
6 |
HBPM |
Acenocumarol |
No |
|
Paciente 3 |
22 |
Edoxabán 60 mg |
Dabigatrán 150 mg |
No |
|
Paciente 4 |
72 |
Acenocumarol |
Acenocumarol |
Sí |
|
Paciente 5 |
33 |
Edoxabán 60 mg |
Dabigatrán 150 mg |
Sí |
|
Paciente 6 |
5 |
Heparina sódica |
Acenocumarol |
Sí |
|
Paciente 7 |
58 |
Apixabán 5 mg |
Apixabán 5 mg |
Sí |
|
Paciente 8 |
84 |
Acenocumarol |
Acenocumarol |
No |
|
Paciente 9 |
5 |
Acenocumarol |
Acenocumarol |
Sin ETE de control |
|
Paciente 10 |
109 |
Acenocumarol |
Acenocumarol |
No |
|
ETE: ecocardiograma transesofágico; HBPM: heparina de bajo peso molecular. |
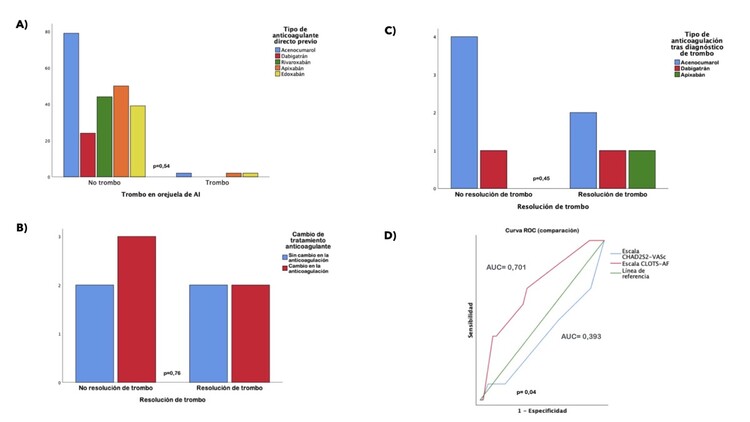
A) Tratamiento anticoagulante previo B) Cambio de tratamiento anticoagulante. C) Tipo de tratamiento anticoagulante. D) Curvas ROC de las escalas de CHA2DS2-VASc y CLOTS-AF en relación con la existencia de trombo.
Conclusiones: La prevalencia de trombo intraauricular fue del 2,12% en pacientes correctamente anticoagulados, sin diferencias entre los diferentes tratamientos anticoagulantes previos empleados. La escala CLOTS-AF resultó predictor de trombo auricular.
Comunicaciones disponibles de "6117. Aspectos sin resolver en cardiología clínica"
- 6117-1. Modera
- M.M. Evarista González Caballero, Hospital Universitario de Jerez de la Frontera, Jerez de la Frontera
- 6117-2. Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- Daniel Águila Gordo1, Maeve Soto Pérez1, Cristina Mateo Gómez1, Jorge Martínez del Río1, Andrez Felipe Cubides Novoa1, Ricardo Concepción Suárez2, Pablo Soto Martín1, Emilio Blanco López1, Marta Andrés Sierra1, Cinthya Nuez Cuartango1, Beatriz Jiménez Rubio1, Laura Montesinos Vinader1, Marta Cañaveras Valencia1, Jesús Piqueras Flores1 e Ignacio Sánchez Pérez1
1Hospital General Universitario de Ciudad Real, Ciudad Real, España y 2Hospital Universitario Doctor José Molina Orosa, Arrecife (Las Palmas), España.
- 6117-3. Interpretación clínica y evolución del intervalo QTc en pacientes con hipertensión arterial pulmonar
- Williams Hinojosa Camargo1, Isabel López Alacid2, Rafael Prieto de Francisco2, Alejandro Cruz Utrilla2, Irene Martín de Miguel2, Nicolás Maneiro Melón2, Teresa Segura de la Cal2, Pedro Daniel Perdiguero Martín1, Nuria Ochoa Parra2, María Lorena Coronel Gilio2 y M. Pilar Escribano Subias2
1Hospital Nuestra Señora de Sonsoles, Ávila, España y 2Hospital Universitario 12 de Octubre, Madrid, España.
- 6117-4. Perfil del paciente tratado con ciclosilicato de sodio y zirconio tras un evento de hiperpotasemia. Estudio ZORA
- Ignacio Sánchez Lázaro1, Eva Lesén2, Stefan Franzén2, Christen M. Gray3, Miren Sequera Mutiozabal4, Ana Roncero Martín4, Ignacio Hernández5 y David Arroyo6
1Servicio de Cardiología. Hospital Vithas 9 de octubre, Valencia, España, 2AstraZeneca, Gothenburg (Suecia), 3AstraZeneca, Cambridge (Cambridgeshire) - Reino Unido, 4Departamento Médico AstraZeneca, Madrid, España, 5Atrys Health S.A, Madrid, España y 6Servicio de Nefrología. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 6117-5. Diferencias entre hombres y mujeres en la mortalidad intrahospitalaria por infarto agudo de miocardio sin elevación del segmento ST
- Carolina Ortiz Cortés1, Leticia Fernández Friera2, Lorenzo Fácila Rubio3, Clara Bonanad Lozano4, Luis Rodríguez Padial5, Ángel Cequier Fillat6, José María Gámez Martínez7, Antonia Sambola Ayala6, Milagros Pedreira Pérez8, Nicolás Rosillo Ramírez9, Pablo Pérez9, Náyade Prado9, José Luis Bernal Sobrino9, Cristina Fernández Pérez9 y Francisco Javier Elola Somoza9
1Cardiología. Hospital Universitario Fundación de Alcorcón, Madrid, España, 2Atriaclínic. HM Hospitales, Madrid, España, 3Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 4Cardiología. Fundación de Investigación del Hospital Clínico de Valencia - INCLIVA, Valencia, España, 5Cardiología. Complejo Hospitalario de Toledo, SESCAM, Toledo, España, 6Cardiología. Hospital Universitario Vall d'Hebron, Barcelona, España, 7Cardiología. Hospital Universitario Son Llàtzer, Palma de Mallorca (Illes Balears), España, 8Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España y 9Fundación IMAS, Madrid, España.
- 6117-6. Disección coronaria espontánea. 10 años de experiencia
- Carlos Sánchez Sánchez, Leopoldo Fernández Ruz, José Alejandro Claros Ruiz, Rosa Maria Barrios Campos y Cristóbal Urbano Carrillo
Hospital Regional Universitario Carlos Haya, Málaga, España.
- 6117-7. Uso de recursos sanitarios asociados a hiperpotasemia en pacientes con insuficiencia cardiaca y/o enfermedad renal crónica. Estudio ZORA
- Ignacio Sánchez Lázaro1, Eva Lesén2, Stefan Franzén2, Alaster Allum3, Miren Sequera Mutiozabal4, Ana Roncero Martín4, Ignacio Hernández5 y David Arroyo6
1Servicio de Cardiología. Hospital Vithas 9 de octubre, Valencia, España, 2AstraZeneca, Gothenburg (Suecia), 3AstraZeneca, Cambridge (Reino Unido), 4Departamento Médico AstraZeneca, Madrid, España, 5Atrys Health S.A, Madrid, España y 6Hospital General Universitario Gregorio Marañón, Madrid, España.
- 6117-8. Uso de la inteligencia artificial para la evaluación del riesgo de disfunción cardiaca secundaria al tratamiento en el paciente oncológico: resultados del proyecto Clarify
- María Torrente Regidor1, Óscar Salvador Montañés2, Pedro A. Sousa3, Mariola Blanco Clemente4, Virginia Calvo4, Ana Collazo-Lorduy4, Blanca Cantos Sánchez de Ibargüen4, Beatriz Núñez García4, Gorka Benítez Michelena4, Miriam Méndez4, Joao Pimentao3, Juan Cristóbal Sánchez4 y Mariano Provencio4
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España, 2Servicio de Cardiología. Hospital Universitario de Torrejón, Torrejón de Ardoz (Madrid), España, 3Departmento de Ingeniería Eléctrica, NOVA Escuela de Ciencia y Tecnología. Universidad NOVA de Lisboa, Lisboa (Portugal) y 4Oncología Médica. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 6117-9. Nuubo: una herramienta eficaz para el diagnóstico de fibrilación auricular en el ictus criptogénico
- Manuel Luque Pérez, Ana José Manovel Sánchez, José María Fernández Velasco y Antonio Enrique Gómez Menchero
Hospital Juan Ramón Jiménez, Huelva, España.
- 6117-10. ¿El hallazgo casual de calcio coronario en tomografía computarizada torácica determina un peor pronóstico cardiovascular?
- Carmen Cristóbal Varela1, Rosa M.M. Jiménez Hernández1, Susana González Fortin2, Virginia Rubio Pizarro2, José María Serrano Antolín1, Silvia del Castillo Arrojo1, Iria Andrea González García1, Pedro Luis Talavera Calle1, Catherine Graupner Abad1, Carlos Gutiérrez Landaluce1, Javier Alonso Bello1, Elena Magallanes-Ribeiro Catalán1, Adriana de la Rosa Riestra1, Victoria Espejo Bares1 y Alejandro Curcio Ruigómez1
1Servicio de Cardiología. Hospital Universitario de Fuenlabrada, Fuenlabrada (Madrid), España y 2Hospital Universitario de Fuenlabrada, Fuenlabrada (Madrid), España.
- 6117-11. Características clínicas y eventos cardiovasculares en pacientes que inician inhibidores de la tirosina kinasa de Bruton
- César Santiago Caro Martínez1, Amparo Martínez López1, Francisca Josefa Martínez Gómez1, Andrés Ramón Martínez1, Vyacheslav Shumbar Samokhvalov1, Raúl Pérez López2, Clara Pérez López3, Cristina Céspedes Sánchez3, Claudio Piqueras Sánchez1, Jorge Moreno Fernández1, Antonio Pujante Martínez1, Juan José Fernández Ávila3 y Domingo Andrés Pascual Figal1
1Servicio de Cardiología, 2Servicio de Hematología y 3Servicio de Farmacia Hospitalaria. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España.
- 6117-12. Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- Guillermo de la Osa Hernández, Adrián Martínez Roca, Carlos Rodríguez Carneiro, Ángel Manuel Iniesta Manjavacas, Jesús Saldaña García, Lucía Canales Muñoz, Joaquín Vila García, Alejandro Lara García, Ricardo Martínez González, Ana Torremocha López, Elsa Prieto Moriche, Juan Ramón Rey Blas, Isabel Antorrena Miranda, Laura Peña Conde y José Raúl Moreno Gómez
Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España.
- 6117-13. Infarto agudo de miocardio con elevación del segmento ST en consumidores de cocaína. Prevalencia, características clínicas, angiográficas y mortalidad intrahospitalaria
- Pedro Zangroniz1, Lorena Micucci2, Betiana Gándara2, Alejandra Pacchioni2, Cristian Calenta3, Martin Najenson3, Lucas Mas3 y Luciano Aramberry3
1Servicio de Hemodinamia y Cardiología Intervencionista, 2Servicio de Toxicología y 3Servicio de Hemodinamia y Cardiología Intervencionista. Hospital Provincial del Centenario, Rosario (Argentina).
- 6117-14. Aspectos pronósticos y predicción de eventos adversos en el seguimiento a medio plazo tras miocarditis aguda
- Jesús Marchal Martínez1, José Antonio Ruiz Martínez2, Ana María González González3, María Martín Istillarty1, Lucía Couso Costas1, Isabel Jiménez Alcántara1, Juan Carlos Fernández Guerrero1 y José Ángel Urbano Moral1
1Servicio de Cardiología. Hospital Universitario de Jaén, Jaén, España, 2Facultad de Ciencias Experimentales. Universidad de Jaén, Jaén, España y 3Servicio de Cardiología. Hospital Regional Universitario de Málaga, Málaga, España.
- 6117-15. Implante de prótesis aórtica transcatéter (TAVI) y cáncer. Arrojando luz
- Emilio Amigo Otero, Elena Izaga Torralba, Carlos Perea Alfaro, Alba Abril Molina, Jesús Díaz Gutiérrez, Jessica Roa Garrido, Santiago Jesús Camacho Freire, Óscar Lagos Degrande, Omar Araji Tiliani y Antonio Enrique Gómez Menchero
Hospital Juan Ramón Jiménez, Huelva, España.
- 6117-16. Diferencias entre hombres y mujeres en el manejo clínico durante el ingreso hospitalario por infarto agudo de miocardio
- José María Gámez Martínez1, Antonia Sambola Ayala2, Milagros Pedreira Pérez3, Carolina Ortiz Cortés4, Leticia Fernández Friera5, Lorenzo Fácila Rubio6, Clara Bonanad Lozano7, Ángel Cequier Fillat8, Nicolás Rosillo Ramírez9, Pablo Pérez9, Náyade Prado9, José Luis Bernal Sobrino9, Cristina Fernández Pérez9, Francisco Javier Elola Somoza9 y Luis Rodríguez Padial10
1Cardiología. Hospital Universitario Son Llàtzer, Palma de Mallorca (Illes Balears), España, 2Cardiología. Hospital Universitario Vall d'Hebron, Barcelona, España, 3Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 4Cardiología. Hospital Universitario Fundación de Alcorcón, Madrid, España, 5Atriaclinic. HM Hospitales, Madrid, España, 6Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 7Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 8Cardiología. Hospital Universitario de Bellvitge, Barcelona, España, 9Fundación IMAS, Madrid, España y 10Cardiología. Complejo Hospitalario de Toledo, SESCAM, Toledo, España.
Más comunicaciones de los autores
-
Águila Gordo, Daniel
- 6113-13 - Impacto del upgrade a terapia de resincronización cardiaca o estimulación de rama izquierda en pacientes con amiloidosis cardiaca por transtirretina
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 5002-9 - Impacto clínico del estudio y consejo genético en familiares de pacientes con amiloidosis TTR hereditaria
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6011-70 - Prevalencia e impacto pronóstico de la obstrucción ventricular en amiloidosis cardiaca por transtirretina
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
-
Andrés Sierra, Marta
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
-
Blanco López, Emilio
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6103-16 - Relación entre la salud cardiovascular y el Alzheimer: las alteraciones del metabolismo lipídico aumentan el riesgo de comorbilidad
- Cañaveras Valencia, Marta
- Concepción Suárez, Ricardo
-
Cubides Novoa, Andrez Felipe
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
-
Jiménez Rubio, Beatriz
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6070-445 - Registro de pacientes con insuficiencia cardiaca y FEVI reducida bajo tratamiento con vericiguat en Castilla La Mancha
-
Martínez del Río, Jorge
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
-
Mateo Gómez, Cristina
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
-
Montesinos Vinader, Laura
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
-
Nuez Cuartango, Cinthya
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
-
Piqueras Flores, Jesús
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6070-445 - Registro de pacientes con insuficiencia cardiaca y FEVI reducida bajo tratamiento con vericiguat en Castilla La Mancha
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6019-114 - Cohorte nacional de sospecha de miocarditis Pre-MYO: características basales de los 100 primeros casos
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
-
Sánchez Pérez, Ignacio
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
-
Soto Martín, Pablo
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
-
Soto Pérez, Maeve
- 6027-142 - Comparación del tratamiento percutáneo de lesiones coronarias bifurcadas complejas con técnica de doble stent tipo mini-crush vs crush balloon: resultados tras seguimiento a largo plazo
- 6011-64 - Red flags y su influencia pronóstica en una cohorte de pacientes con amiloidosis cardiaca
- 6007-43 - Características asociadas a mortalidad en pacientes ancianos tras el implante de TAVI, registradas en la valoración geriátrica integral (VGI)
- 6116-4 - Experiencia clínica a largo plazo del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting
- 6019-118 - Impacto de la no compactación ventricular en el pronóstico de la miocardiopatía hipertrófica y dilatada
- 6019-108 - Influencia de las anomalías del aparato subvalvular y de la válvula mitral sobre la eficacia del tratamiento para la obstrucción dinámica del tracto de salida en pacientes con miocardiopatía hipertrófica
- 6018-96 - Implante de TAVI en octogenarios: complicaciones periprocedimiento y valoración geriátrica integral
- 6028-149 - Resultados clínicos a largo plazo de la técnica de mini-crush en pacientes con síndromes coronarios agudos
- 6027-144 - Intervencionismo coronario percutáneo de lesiones bifurcadas verdaderas y escala Syntax elevada mediante técnica mini-crush stenting: resultados a largo plazo
- 6027-143 - Experiencia clínica tras un seguimiento prolongado del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting en pacientes diabéticos
- 6117-2 - Prevalencia, manejo y seguimiento de trombos auriculares izquierdos en pacientes anticoagulados sometidos a cardioversión eléctrica electiva por fibrilación auricular
- 6011-66 - Análisis comparativo de red flags, evolución natural y retrasos diagnósticos entre ATTR y AL en una cohorte de pacientes con amiloidosis cardiaca
- 6031-193 - Experiencia clínica del tratamiento de lesiones coronarias bifurcadas complejas verdaderas mediante técnica de mini-crush stenting con stent de zotarolimus tras un seguimiento prolongado
- 5022-4 - Parámetros evaluados en la valoración geriátrica integral, que puedan servir como predictores de implante de la válvula aórtica transcatéter (TAVI)
- 6048-322 - Perfil clínico de los pacientes con revascularización quirúrgica previa y presencia de un evento coronario agudo. Análisis de una cohorte
- 5024-7 - Comparación entre pacientes diabéticos y no diabéticos del tratamiento percutáneo con técnica de doble stent tipo mini-crush en lesiones coronarias bifurcadas complejas: resultados tras seguimiento a largo plazo
- 5022-9 - Influencia de la edad en los resultados del tratamiento de lesiones coronarias bifurcadas complejas mediante técnica de mini-crush stenting tras un seguimiento prolongado
- 6113-12 - Evolución natural de la amiloidosis cardiaca: cronología de aparición de red flags y eventos en una cohorte
- 6103-14 - Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
