SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6005. Cardio-oncología
6005-8. Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
1Cardiología, 2Oncología, 3Diagnóstico por la Imagen, 4Oncología Médica y 5Hematología. Hospital del Mar, Barcelona, España.
Introducción y objetivos: Los tumores cardiacos son infrecuentes y mayoritariamente secundarios o metastásicos. Más del 90% son asintomáticos y se diagnostican de forma incidental o postmortem. En caso de sintomatología, esta depende de su localización, dando derrame pericárdico, insuficiencia cardiaca, arritmias o disfunción valvular. El diagnóstico requiere alta sospecha clínica y valoración por imagen multimodal (ecocardiografía, resonancia magnética, tomografía computarizada y PET-TC). El tratamiento se dirige al tumor primario, reservándose la resección quirúrgica de la metástasis para casos excepcionales. El pronóstico es desfavorable, con una supervivencia del 7% a los 5 años. Se prevé un aumento de la incidencia de metástasis cardiacas debido a mejoras en el diagnóstico y la supervivencia de los pacientes oncológicos. Conocerlas resulta fundamental para la estadificación y planeación terapéutica.
Métodos: Revisión retrospectiva de casos de metástasis cardiacas diagnosticados en la Unidad de Cardio-oncología de nuestro centro entre 2017 y 2024, analizando presentación, pruebas de imagen y evolución.
Resultados: Se detectaron cuatro pacientes con masas compatibles con metástasis cardiacas, tres de ellos varones, edad media de 66,3 ± 4,1 años y tumores primarios distintos (pulmón, renal, urotelial y linfoma B). Todos ellos presentaban enfermedad metastásica al diagnóstico de la afectación cardiaca. En su mayoría fueron sintomáticas (principalmente dolor torácico) y se precisó más de una técnica de imagen para su diagnóstico. La mayoría de los pacientes habían recibido al menos una línea de tratamiento oncológico previo y fueron tratados con quimio o inmunoterapia tras el diagnóstico de la metástasis cardiaca. Un paciente no recibió tratamiento oncoespecífico por deterioro clínico. Todos fallecieron durante el seguimiento, con una supervivencia mediana de 7 meses [1,4-54,2] desde el diagnóstico de las metástasis cardiacas. No se dispone de muestras de anatomía patológica en ninguno de los casos. Las características y hallazgos en pruebas complementarias se resumen en la tabla y figura.
|
Características de pacientes con metástasis cardiacas diagnosticados en nuestro centro entre 2017 y 2024 |
|||||||||
|
|
Edad al diagnóstico de M1 cardiacas |
Antecedentes patológicos |
Tumor primario |
Año y estadio al diagnóstico |
Año diagnóstico M1 cardiacas y línea de tratamiento |
Otras M1 |
Manifestaciones clínicas |
Hallazgos en pruebas complementarias |
Supervivencia desde diagnóstico M1 cardiacas hasta exitus y causa |
|
Mujer 1 |
70 años |
Extabaquismo |
Linfoma células B |
2020 |
2021 |
Ganglionar supra e infra-diafragmática |
Astenia |
ECG: ondas T negativas en cara anterolateral. |
10 meses |
|
Dislipemia |
Estadio IV |
|
Pulmonar |
ETT: imagen latero-apical hipoecoica. FEVI preservada. |
|
||||
|
|
|
2ª línea de tratamiento (QT + IT) |
Pleural |
RM: engrosamiento asimétrico anterior. T1 nativo difusamente aumentado. Hiperintensidad difusa en secuencia STIR, más marcada en región anterior basal, media y apical. RTG heterogéneo intramiocárdico a nivel anterior basal, medio y apical. |
Causa infecciosa |
||||
|
|
|
|
Sistema Nervioso Central |
|
|
||||
|
Varón 1 |
69 años |
Tabaquismo |
Carcinoma renal de células claras |
2015 |
2017 |
Suprarrenal |
Asintomático, hallazgo casual en TC |
TC: lesiones nodulares en septo interventricular y pared de ventrículo izquierdo con realce anular. |
5 años y 9 meses |
|
Hipertensión arterial |
Estadio IV |
|
Ósea |
ETT: región discinética, engrosada e hipoecoica antero-apical. FEVI preservada. |
|
||||
|
Dislipemia |
|
1ª línea de tratamiento (TKI) |
Pulmonar |
|
Progresión de enfermedad oncológica |
||||
|
Enfermedad renal crónica 3b |
|
|
|
|
|
||||
|
Varón 2 |
65 años |
Hipertensión arterial |
Carcinoma urotelial de pelvis renal derecha |
2021 |
2023 |
Hepática |
Dolor torácico |
ECG: supradesnivel persistente del segmento ST en cara inferolateral. |
4 meses |
|
Dislipemia |
Estadio IV |
|
Suprarrenal |
ETT: hipertrofia lateral e inferolateral, con hipocinesia e hiperecogenicidad a nivel de dichos segmentos. FEVI levemente reducida. Derrame pericárdico moderado. |
Causa infecciosa |
||||
|
Diabetes mellitus tipo 2 |
|
1ª línea de tratamiento (QT + IT) |
Ganglionar retroperitoneal |
RM: engrosamiento e hipocinesia inferior, inferolateral y apical. T1 nativo difusamente aumentado. RTG intramiocárdico anterolateral e inferolateral y subepicárdico a nivel apical. |
|
||||
|
Cardiopatía isquémica (DES en CF) |
|
|
Ósea |
|
|
||||
|
Varón 3 |
61 años |
Tabaquismo |
Neoplasia pulmonar (histología no disponible) |
2024 |
2024 |
Hepática |
Dolor torácico y disnea |
TC: masa intraventricular derecha adherida a septo. |
0,5 meses |
|
Dislipemia |
Estadio IV |
|
Suprarrenal |
RM: masa intracavitaria en ápex de ventrículo derecho, infiltrando septo, hiperintensa en secuencias potenciadas en T1 y en T2 y sin captación de contraste; sugestiva de trombo metastásico. 3 lesiones nodulares intramiocárdicas (septo basal, septo apical y pared lateral), hiperintensas en secuencias potenciadas en T1 e hipointensas en potenciadas en T2. Valores de T1 gravemente aumentados, sin captación de contraste ni RTG; sugestivos de M1 cardiacas. FEVI y FEVD preservadas. |
|
||||
|
|
|
Sin tratamiento oncoespecífico por deterioro clínico |
Sistema Nervioso Central |
Progresión de enfermedad oncológica |
|||||
|
M1: metástasis; DES: drug-eluting stent, stent farmacoactivo; CF: arteria circunfleja; QT: quimioterapia; IT: inmunoterapia; ITK: inhibidor de la tirosina kinasa; ECG: electrocardiograma; ETT: ecocardiograma transtorácico; RM: resonancia magnética; TC: tomografía computarizada; PET-TC: tomografía por emisión de positrones; FEVI: fracción de eyección del ventrículo izquierdo. |
|||||||||
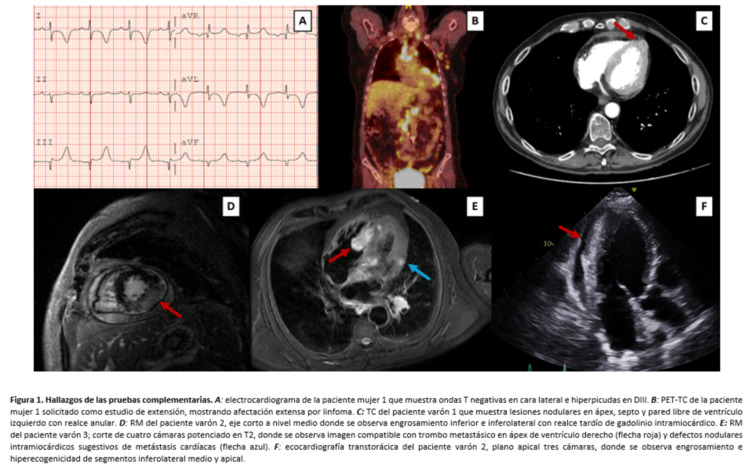
Hallazgos de las pruebas complementarias.
Conclusiones: Las metástasis cardiacas, aunque infrecuentes, son una condición relevante y que requiere de alta sospecha clínica para su diagnóstico. La valoración por imagen multimodal y el abordaje multidisciplinar son esenciales en su manejo. El pronóstico es desfavorable, con baja tasa de supervivencia al año en nuestra cohorte.
Comunicaciones disponibles de "6005. Cardio-oncología"
- 6005-7. Monitorización cardiaca en pacientes tratados con antraciclinas: ¿existe un grado de mejora?
- Vyacheslav Shumbar Samokhvalov1, Amparo Martínez López1, Francisca Josefa Martínez Gómez1, Clara Pérez López2, Cristina Céspedes Sánchez1, Andrés Ramón Martínez1, Ángel López Cuenca3, M. Victoria Moreno Flores3, Antonio Pujante Martínez1, Jorge Moreno Fernández1, Claudio Piqueras Sánchez1, Juan José Fernández Ávila2, Domingo Andrés Pascual Figal1 y César Santiago Caro Martínez1
1Servicio de Cardiología. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 2Servicio de Farmacia Hospitalaria. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España y 3Servicio de Cardiología. Hospital Universitario J.M. Morales Meseguer, Murcia, España.
- 6005-8. Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- Anna García Alonso1, Miren Vicente Elcano1, Adriana Gómez Alderete2, Xavier Covas Cerdà1, Mireia Blé Gimeno1, Felicidad Martínez Medina1, Ana Beatriz García Durán1, Helena Tizón Marcos1, Àngels González Guardia1, Flavio Zuccarino3, Alejo Rodríguez-Vida Rodríguez4, Nil Navarro Gorro4, Tamara Martos Cárdenas4, Eva Gimeno Vázquez5 y Laia Carla Belarte Tornero1
1Cardiología, 2Oncología, 3Diagnóstico por la Imagen, 4Oncología Médica y 5Hematología. Hospital del Mar, Barcelona, España.
- 6005-9. Experiencia en el uso de micofenolato de mofetilo como tratamiento de segunda línea en pacientes con miocarditis por immune checkpoint inhibitors
- Marta Feliu Oliva, Alexandra Pons Riverola, Herminio Morillas Climent, Alberto Garay Melero, Raúl Ramos Polo, Santiago Jiménez Marrero, Lidia Alcoberro Torres, Francisco Javier Berdejo Gago, Encarnació Hidalgo Quirós, Pilar Mañas Jiménez, Cristina Enjuanes Grau, Esther Calero Molina, Núria José Bazán, Pedro Moliner Borja y Josep Comín Colet
Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona), España.
- 6005-10. Experiencia inicial de la consulta de cardio-onco-hematología en un centro de tercer nivel
- Ana Carvajal Martos, Fabiola Nicolás Cañadas, Raúl Reyes Parrilla y Ricardo Fajardo Molina
Servicio de Cardiología. Complejo Hospitalario Torrecárdenas, Almería, España.
- 6005-11. Seguimiento cardiológico de los pacientes tratados con trastuzumab en un hospital terciario. ¿Seguimos las recomendaciones de las guías?
- Álvaro Roldán Guerra, Josué López Baizán, Nerea Aguayo Caño, Lucas Barreiro Mesa, Cristina Urbano Sánchez, Fátima Esteban Martínez, Martín Ruiz Ortiz, Mónica Delgado Ortega, Ana María Rodríguez Almodóvar, Elías Romo Peñas, Rafael González Manzanares y Dolores Mesa Rubio
Cardiología. Hospital Universitario Reina Sofía, Córdoba, España.
Más comunicaciones de los autores
-
Belarte Tornero, Laia Carla
- 6070-440 - Perfil clínico de los pacientes con insuficiencia cardiaca y fracción de eyección reducida que inician tratamiento con vericiguat en la práctica clínica
- 4003-7 - Características y pronóstico de los pacientes con estenosis aórtica grave y fragilidad moderada tratados con implante de prótesis aórtica percutánea
- 6070-441 - Prevalencia en el uso de iSGLT2 en una cohorte de pacientes con historia de descompensación aguda de IC y fracción de eyección superior al 40%
- 5007-2 - Valoración de la calidad de la titulación de fármacos pronósticos en pacientes > 75 años con insuficiencia cardiaca y fracción de eyección reducida seguidos mediante un programa de telemedicina
- 5007-5 - Eficacia de un programa basado en telemedicina y dirigido por enfermeras para la optimización farmacológica y pronóstica de los pacientes con insuficiencia cardiaca y fracción de eyección reducida
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- Blé Gimeno, Mireia
-
Covas Cerdà, Xavier
- 6031-196 - Manejo de la anticoagulación oral en el laboratorio de hemodinámica: experiencia de un centro
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- 6070-441 - Prevalencia en el uso de iSGLT2 en una cohorte de pacientes con historia de descompensación aguda de IC y fracción de eyección superior al 40%
-
García Alonso, Anna
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- 6031-196 - Manejo de la anticoagulación oral en el laboratorio de hemodinámica: experiencia de un centro
- 6070-441 - Prevalencia en el uso de iSGLT2 en una cohorte de pacientes con historia de descompensación aguda de IC y fracción de eyección superior al 40%
- García Durán, Ana Beatriz
- Gimeno Vázquez, Eva
- Gómez Alderete, Adriana
- González Guardia, Àngels
-
Martínez Medina, Felicidad
- 5007-5 - Eficacia de un programa basado en telemedicina y dirigido por enfermeras para la optimización farmacológica y pronóstica de los pacientes con insuficiencia cardiaca y fracción de eyección reducida
- 5007-2 - Valoración de la calidad de la titulación de fármacos pronósticos en pacientes > 75 años con insuficiencia cardiaca y fracción de eyección reducida seguidos mediante un programa de telemedicina
- 6070-441 - Prevalencia en el uso de iSGLT2 en una cohorte de pacientes con historia de descompensación aguda de IC y fracción de eyección superior al 40%
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- Martos Cárdenas, Tamara
- Navarro Gorro, Nil
- Rodríguez-Vida Rodríguez, Alejo
-
Tizón Marcos, Helena
- 6031-196 - Manejo de la anticoagulación oral en el laboratorio de hemodinámica: experiencia de un centro
- 4005-2 - El escore CODIGO IAM identifica qué pacientes tiene muy bajo riesgo de complicaciones tras una angioplastia primaria
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- 6115-9 - Impacto del seguimiento en una consulta de prevención cardiovascular en pacientes con enfermedad aterosclerótica coronaria subclínica: el estudio USE-IT
- 4029-2 - ROCA-STEMI nacional: modificación de placa en el infarto agudo de miocardio con elevación del ST; seguimiento clínico a un año
-
Vicente Elcano, Miren
- 6005-8 - Cuando el tumor alcanza el corazón: serie de casos de metástasis cardiacas
- 6070-441 - Prevalencia en el uso de iSGLT2 en una cohorte de pacientes con historia de descompensación aguda de IC y fracción de eyección superior al 40%
- 5007-5 - Eficacia de un programa basado en telemedicina y dirigido por enfermeras para la optimización farmacológica y pronóstica de los pacientes con insuficiencia cardiaca y fracción de eyección reducida
- 5007-2 - Valoración de la calidad de la titulación de fármacos pronósticos en pacientes > 75 años con insuficiencia cardiaca y fracción de eyección reducida seguidos mediante un programa de telemedicina
- Zuccarino, Flavio
