SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
5026. Cardio-onco-hematología, genética y otras consideraciones clínicas que tener en cuenta
5026-8. ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
1Hospital Universitario 12 de Octubre, Madrid. 2San Eugenio, Roma (Italia). 3Hospital General Universitario de Alicante. 4Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 5Complexo Hospitalario Universitario de Santiago de Compostela, A Coruña. 6Complejo Hospitalario Universitario de Albacete. 7Hospital Universitario Ramón y Cajal, Madrid. 8Hospital Torrejón, Madrid. 9Hospital de Manises, Valencia. 10Hospital General de Castellón.
Introducción y objetivos: Las palpitaciones son un motivo de consulta muy frecuente en atención primaria y cardiología. Dentro de la etiología multifactorial a la que pueden responder, las taquicardias paroxísticas supraventriculares son una causa que puede ser sospechada en base a un perfil de paciente y de síntomas característico. No obstante, su diagnóstico electrocardiográfico suele ser complicado por la escasa duración de los episodios, lo que conlleva a retrasos diagnósticos, terapéuticos y en ocasiones pruebas innecesarias y tratamientos empíricos. Nuestro objetivo fue evaluar los resultados de EEF ± ablación en pacientes con sospecha de TPSV basada en la descripción de síntomas y sin documentación ECG de la taquicardia.
Métodos: Registro multicéntrico observacional retrospectivo de pacientes consecutivos sometidos a EEF seguido o no de ablación, por sospecha clínica de TPSV. Se recogieron datos clínicos, del EEF, en su caso de la ablación, y de la evolución clínica posterior. El análisis estadístico descriptivo se llevó a cabo mediante Stata.
Resultados: Se incluyeron, entre 14 centros participantes, 472 pacientes con una edad media de 46,4 años (± 16,0), el 68,6% de ellos mujeres. En su mayoría eran pacientes sin antecedentes de cardiopatía, y más del 30% recibía tratamiento empírico con fármacos frenadores o antiarrítmicos. La Tabla 1 muestra las características basales de la muestra. El EEF resultó positivo (inducción de arritmia sostenida) o mostró sustrato arritmogénico (doble fisiología nodular/eco nodular) en un 75,21% de los pacientes. La arritmia más frecuente fue la inducción de taquicardia por reentrada intranodular típica (n = 191, 40,5%). En la imagen 1 se muestra la distribución por resultados del EEF. EL EEF se mostró como un procedimiento muy seguro, con un total de 10 complicaciones (2,1%), la mayoría asociadas a la ablación; solo 1 paciente de los 173 con EEF negativo mostró una complicación leve (dolor en punto de punción).
|
Características de la muestra |
|
|
Edad (media ± DE) |
46,4 ± 16,0 |
|
Cardiopatía estructural |
18 (3,9%) |
|
Cardiopatía isquémica |
7 (1,5%) |
|
Fibrilación auricular previa |
20 (4,3%) |
|
Toma bloqueadores beta |
122 (26,1%) |
|
Toma calcio-antagonistas |
8 (1,7%) |
|
Toma ivabradina |
3 (0,6%) |
|
Toma flecainida |
21 (4,5%) |
|
Toma propafenona |
2 (0,4%) |
|
Toma amiodarona |
2 (0,6%) |
|
Toma sotalol |
1 (0,2%) |
|
Toma antidepresivos/ansiolíticos |
69 (14,8%) |
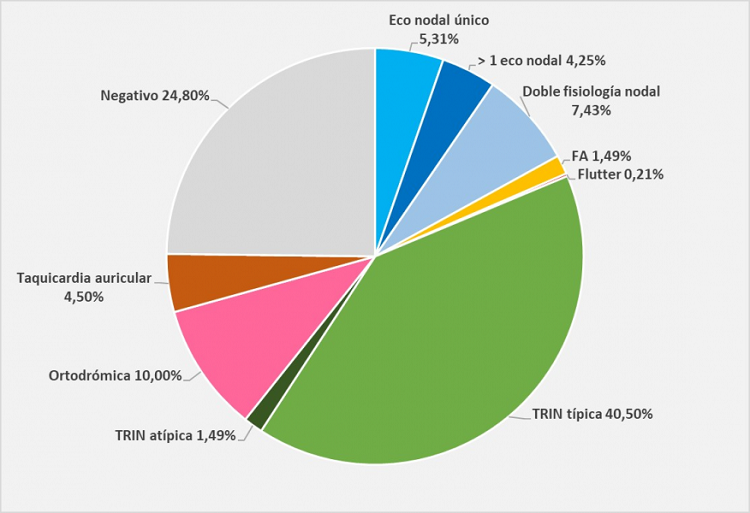
Resultados del EEF.
Conclusiones: La realización de un EEF en pacientes con sospecha de TPSV sin documentación previa de la arritmia es eficaz en el diagnóstico de los mecanismos arrítmicos en la mayoría de pacientes, y seguro, con una tasa de complicaciones mínima, tanto en los casos que se someten a ablación pero sobre todo en los que el EEF resulta negativo. Por tanto, parece razonable plantear precozmente su realización en este tipo de pacientes.
Comunicaciones disponibles de "Cardio-onco-hematología, genética y otras consideraciones clínicas que tener en cuenta"
- 5026-1. MODERADOR
- Antonio José Fernández Romero, Sevilla
- 5026-2. ANÁLISIS DE LA ACTIVIDAD EN UNA UNIDAD DE CARDIO-ONCO-HEMATOLOGÍA TRAS LA IMPLANTACIÓN DE UN PROTOCOLO CONSENSUADO
- Daniel Pastor Wulf, Fátima Esteban Martínez, Mónica Delgado Ortega, Ana Rodríguez Almodóvar, Martín Ruiz Ortiz, Ignacio Gallo Fernández, Josué López Baizán, Alberto Piserra López-Fernández de Heredia, Jesús Rodríguez Nieto, Jorge Perea Armijo, Ana Fernández Ruiz, Cristina Pericet Rodríguez, Rafael González Manzanares, Manuel Pan Álvarez-Osorio y Dolores Mesa Rubio
Hospital Universitario Reina Sofía, Córdoba.
- 5026-3. DOXORRUBICINA INCREMENTA LA EXPRESIÓN Y SECRECIÓN DE LA ISOFORMA SOLUBLE SST2 POR EL MIOCARDIO
- María del Carmen Asensio López1, Álvaro Hernández Vicente1, Damián López García1, María Josefa Fernández del Palacio1, Silvia Pascual Oliver1, César Caro Martínez2, Fernando Soler Pardo1, Yassine Sassi3, Domingo Andrés Pascual Figal2 y Antonio Manuel Lax Pérez1
1Universidad de Murcia, Murcia. 2Hospital Clínico Universitario Virgen de la Arrixaca, Murcia. 3Cardiovascular Research Institute. Mount Sinai Hospital, Nueva York (Estados Unidos).
- 5026-4. VALIDACIÓN DE LOS SCORES DE RIESGO ISQUÉMICO Y HEMORRÁGICO EN PACIENTES CON FIBRILACIÓN AURICULAR Y CÁNCER
- Isabel Muñoz Pousa, Emad Abu Assi, María Cespón Fernández, Pablo Domínguez Erquicia, María Melendo Viu, Andrés Iñiguez Romo y Sergio Raposeiras Roubín
Hospital Universitario Álvaro Cunqueiro, Vigo, Pontevedra.
- 5026-5. LA LOCALIZACIÓN DE LA HEMORRAGIA NO INFLUYE EN LA ALTA MORBIMORTALIDAD DE LA HEMORRAGIA DIGESTIVA EN PACIENTES ANTICOAGULADOS
- Belén Biscotti Rodil, Freddy Andrés Delgado Calva, Juan Duarte Torres, Alexander Félix Marschall, Carmen Dejuán Bitriá, Andrea Rueda Liñares, Diego José Rodríguez Torres, Hugo del Castillo Carnevali, Salvador Álvarez Antón y David Martí Sánchez
Servicio de Cardiología, Hospital Central de la Defensa Gómez Ulla, Madrid.
- 5026-6. ANÁLISIS DE SUPERVIVENCIA EN PACIENTES DIAGNOSTICADOS DE AMILOIDOSIS CARDIACA
- Miguel Fernández de Sanmamed Girón, Mario Galván Ruiz, Manjot Singh, Pedro Peña Ortega, David Rúa-Figueroa Erausquin, Irina Suárez Pérez, José Antonio Bonilla Fernández, Marta Blanco Nuez, Marta López Pérez, María del Val Groba Marco, Haridian Mendoza Lemes, Verónica Quevedo Nelson, Pedro Martín Lorenzo, Antonio García Quintana y Eduardo José Caballero Dorta
Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria.
- 5026-7. CONCORDANCIA ENTRE LAS GUÍAS INTERNACIONALES SOBRE LOS CRITERIOS PARA LA PREVENCIÓN PRIMARIA DE LA MUERTE SÚBITA CARDIACA EN LA MIOCARDIOPATÍA HIPERTRÓFICA
- Luis Cerdán Ferreira, Isabel Ezpeleta Sobrevía, Naiara Calvo Galiano, Alejandra Ruiz Aranjuelo, Teresa Olóriz Sanjuán, Laura Álvarez Roy, Ángela Juez Jiménez, Antonio Asso Abadía y M. del Rosario Ortas Nadal
Hospital Universitario Miguel Servet, Zaragoza.
- 5026-8. ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- Javier Ramos Jiménez1, Álvaro Marco del Castillo1, Giuseppe Lumia2, Pablo Ramos Fernández3, Diego Jiménez Sánchez4, Moisés Rodríguez Mañero5, Sofía Calero Núñez6, Vanesa Cristina Lozano Granero7, Carla Lázaro Rivera8, Pau Alonso Fernández9, Clara Gunturiz Beltrán10, Luis Borrego Bernabé1, Rafael Salguero Bodes1, Fernando Arribas Ynsaurriaga1 y Daniel Rodríguez Muñoz1
1Hospital Universitario 12 de Octubre, Madrid. 2San Eugenio, Roma (Italia). 3Hospital General Universitario de Alicante. 4Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 5Complexo Hospitalario Universitario de Santiago de Compostela, A Coruña. 6Complejo Hospitalario Universitario de Albacete. 7Hospital Universitario Ramón y Cajal, Madrid. 8Hospital Torrejón, Madrid. 9Hospital de Manises, Valencia. 10Hospital General de Castellón.
Más comunicaciones de los autores
-
Alonso Fernández, Pau
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
-
Arribas Ynsaurriaga, Fernando
- 6022-13 - PAPEL DE LA ENFERMERA EN LA PATOLOGÍA VALVULAR: FIGURA CENTRAL EN LA UNIDAD DE VALVULOPATÍAS
- 6038-2 - TÉCNICO ESPECIALISTA EN ECOCARDIOGRAFÍA: UNA FIGURA IMPRESCINDIBLE EN LA UNIDAD DE IMAGEN CARDIACA
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6035-9 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN: UN CAMINO POR ANDAR
- 5020-2 - ANTICOAGULACIÓN EN LA FIBRILACIÓN AURICULAR DE PACIENTES MUY ANCIANOS CON RIVAROXABÁN
- 6042-5 - RIVAROXABÁN EN PACIENTES CON FIBRILACIÓN AURICULAR Y ARTERIOPATÍA PERIFÉRICA. DATOS DE UN ESTUDIO MULTICÉNTRICO
- 6021-4 - CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- 4004-7 - COMPLICACIONES ASOCIADAS A CATÉTERES CENTRALES DE INSERCIÓN PERIFÉRICA Y CATÉTERES TIPO HICKMAN EN PACIENTES CON HIPERTENSIÓN PULMONAR AVANZADA
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6034-7 - IMPLICACIÓN CLÍNICA DE LAS COMPLICACIONES DETECTADAS EN PLANOS MODIFICADOS ADICIONALES A LOS ESTANDARIZADOS DE ECOCARDIOGRAFÍA TRANSTORÁCICA EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES
- 6035-8 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN PARA LA VALORACIÓN DEL RIESGO CARDIOVASCULAR PERIOPERATORIO EN CIRUGÍA NO CARDIACA
- 6021-7 - UTILIDAD DEL ECOCARDIOGRAMA TRANSTORÁCICO PARA EL CRIBADO DE ANEURISMAS DE ARTERIA PULMONAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-6 - ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
- 6001-4 - VALIDACIÓN DE LA ESCALA 2MACE EN LA PREDICCIÓN DE EVENTOS CARDIOVASCULARES ADVERSOS EN PACIENTES CON FIBRILACIÓN AURICULAR ANTICOAGULADOS CON RIVAROXABÁN. ANÁLISIS DE LOS RESULTADOS DEL ESTUDIO NACIONAL EMIR
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6029-10 - UTILIDAD DE PLANOS ECOCARDIOGRÁFICOS MODIFICADOS OFF-AXIS VIEWS FRENTE A CONVENCIONALES EN LA DETECCIÓN DE COMPLICACIONES EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES CENTRALES
- 5012-4 - LA PRESENCIA DE ENFERMEDAD VASCULAR ES UN IMPORTANTE MARCADOR PRONÓSTICO EN PACIENTES CON FIBRILACIÓN AURICULAR. ANÁLISIS DEL ESTUDIO PROSPECTIVO Y MULTICÉNTRICO EMIR
-
Borrego Bernabé, Luis
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
-
Calero Núñez, Sofía
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6010-6 - AFECTACIÓN CARDIACA POR FIEBRE Q, UN HALLAZGO NO INUSUAL. ANÁLISIS DE LA PREVALENCIA DE AFECTACIÓN CARDIACA EN PACIENTES CON DIAGNÓSTICO DE FIEBRE Q
- 6018-8 - ABLACIÓN DE TAQUICARDIA INTRANODULAR GUIADA POR MAPA DE VOLTAJE
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6036-6 - ABLACIÓN DE FIBRILACIÓN AURICULAR EN PACIENTES CON AURÍCULA DILATADA. ¿QUÉ OTROS FACTORES DEBEMOS TENER EN CUENTA?
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
-
Gunturiz Beltrán, Clara
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 5001-6 - ANÁLISIS ECONÓMICO DE LA APLICACIÓN DE UN SCORE PREDICTIVO DE IMPLANTE DE MARCAPASOS EN PACIENTES CON SÍNCOPE Y BLOQUEO DE RAMA
- 6036-9 - DIFERENCIAS DE SEXO E IMPACTO EN LA RECURRENCIA DE FIBRILACIÓN AURICULAR TRAS ABLACIÓN DE VENAS PULMONARES
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
-
Jiménez Sánchez, Diego
- 6045-5 - ESTIMACIÓN DEL INTERVALO QT EN PACIENTES CON BLOQUEO DE RAMA DERECHO USANDO LAS FÓRMULAS VALIDADAS PARA LA CORRECCIÓN DEL INTERVALO QT CUANDO EXISTE BLOQUEO DE RAMA IZQUIERDA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6045-4 - EVALUACIÓN DE LAS ALTERACIONES DEL INTERVALO QT REGISTRADAS MEDIANTE DISPOSITIVOS DE ECG PORTÁTILES EN PACIENTES INGRESADOS EN RESIDENCIAS DURANTE LA PRIMERA OLA DE LA PANDEMIA DE COVID-19
- 6045-7 - LA OPTIMIZACIÓN TECNOLÓGICA EN MONITORIZACIÓN CARDIACA: UNA SOLUCIÓN PARA AUMENTAR LA RENTABILIDAD DIAGNÓSTICA
- 6027-8 - HALLAZGOS INESPERADOS DURANTE MONITORIZACIÓN ECG PROLONGADA CON SISTEMA DE ELECTRODOS TEXTILES
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 6011-11 - DISCRIMINACIÓN POR SEXO EN LA INDICACIÓN DE IMPLANTE DE UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE: ¿MITO O REALIDAD?
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6036-7 - RENTABILIDAD DE LOS SISTEMAS DE MONITORIZACIÓN ECG PROLONGADA PARA LA DETECCIÓN DE FIBRILACIÓN AURICULAR TRAS UN ICTUS DE ORIGEN INDETERMINADO
-
Lázaro Rivera, Carla
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
-
Lozano Granero, Vanesa Cristina
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 5013-3 - RECURRENCIA PRECOZ EN LA ABLACIÓN DE FLÚTER ATÍPICO: PREDICTORES Y PRONÓSTICO A LARGO PLAZO
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- Lumia, Giuseppe
-
Marco del Castillo, Álvaro
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
-
Ramos Fernández, Pablo
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
-
Ramos Jiménez, Javier
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
-
Rodríguez Mañero, Moisés
- 4026-5 - PAPEL DE LA FATTY ACID-BINDING PROTEIN-4 Y LA GALECTINA-3 EN LA PREDICCIÓN DE ÁREAS DE BAJO VOLTAJE DE LA AURÍCULA IZQUIERDA Y DE RESULTADOS DE LA ABLACIÓN CON CATÉTER EN LA FIBRILACIÓN AURICULAR
- 6027-6 - ANÁLISIS PROTEÓMICO CUALITATIVO Y CUANTITATIVO DEL MEDIO CONDICIONADO DE CÉLULAS DEL TEJIDO ADIPOSO EPICÁRDICO DE PACIENTES DE FIBRILACIÓN AURICULAR, SOMETIDAS A ESTIMULACIÓN COLINÉRGICA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 4021-4 - LOS ANTAGONISTAS DE RECEPTORES DE MINERALOCORTICOIDES DOWN-REGULAN CD36, INVOLUCRADO EN LA GÉNESIS DE ADIPOCITOS EPICÁRDICOS, CONSECUENCIA INDIRECTA SOBRE LOS RECEPTORES DE SUS NEUROTRANSMISORES
- 6036-3 - LA RELAXINA-2 SE ASOCIA CON GAL-3, DEFA3, IL-6 Y H2O2 EN PACIENTES CON FIBRILACIÓN AURICULAR E INDUCE UN EFECTO ANTIFIBRÓTICO EN FIBROBLASTOS ATRIALES HUMANOS
- 6024-12 - IMPLANTE DE MARCAPASOS SIN CABLE Y ABLACIÓN DEL NÓDULO AURICULOVENTRICULAR EN EL MISMO PROCEDIMIENTO. RESULTADOS A LARGO PLAZO
- 6023-6 - MORTALIDAD E INSUFICIENCIA A LARGO PLAZO DE LOS PACIENTES DADOS DE ALTA TRAS SÍNDROME CORONARIO AGUDO COMPLICADO CON SHOCK CARDIOGÉNICO
- 4001-4 - REGISTRO IBÉRICO DE ABLACIÓN DE FRECUENCIAS RÁPIDAS Y REGULARES EN FIBRILACIÓN AURICULAR PERSISTENTE, ANÁLISIS PRELIMINAR DE SEGURIDAD Y EFICACIA AGUDA
-
Rodríguez Muñoz, Daniel
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
-
Salguero Bodes, Rafael
- 6022-13 - PAPEL DE LA ENFERMERA EN LA PATOLOGÍA VALVULAR: FIGURA CENTRAL EN LA UNIDAD DE VALVULOPATÍAS
- 6038-2 - TÉCNICO ESPECIALISTA EN ECOCARDIOGRAFÍA: UNA FIGURA IMPRESCINDIBLE EN LA UNIDAD DE IMAGEN CARDIACA
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6036-1 - MODERADOR
- 6021-6 - ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- 6029-10 - UTILIDAD DE PLANOS ECOCARDIOGRÁFICOS MODIFICADOS OFF-AXIS VIEWS FRENTE A CONVENCIONALES EN LA DETECCIÓN DE COMPLICACIONES EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES CENTRALES
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
