SEC 2014 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dra. Lina Badimón Maestro
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
5011. Biomarcadores y trombosis
5011-5. Elección del tratamiento antiagregante plaquetario guiado por genotipado de los polimorfismos CYP2C19 y ABCB1 en la intervención coronaria percutánea con stent
Introducción: Los efectos antiagregantes del clopidogrel difieren conforme al genotipo ABCB1 y CYP2C19, que no afectan a prasugrel ni ticagrelor. La elección de la terapia antiagregante según el genotipado puede disminuir la aparición de eventos cardiovasculares sin el aumento de hemorragias tras una revascularización coronaria con stent (ICP).
Objetivos: Comparar la eficacia y seguridad de la terapia antiagregante con genotipado y sin genotipado.
Métodos: Incluimos pacientes sometidos a ICP entre abril 2012 y febrero 2013, a los que se genotipo, eligiendo clopidogrel en ausencia de alelos de déficit de función (CYP2C19*2*3:1/1 y ABCB1 CC o CT) y prasugrel o ticagrelor con alelos de déficit de función (CYP2C19*2*3: 1/2 o 2/2 o ABCB1 TT). Se comparó con una cohorte de pacientes sometidos a ICP un año anterior a la introducción del genotipado.
Resultados: Se incluyeron 436 pacientes (el 87% con síndrome coronario agudo), 200 en el grupo genotipado (con clopidogrel el 58% y, prasugrel o ticagrelor el 42%) y 236 en el grupo control con clopidogrel. Las características basales fueron similares en ambos grupos, aunque con diferencias terapéuticas significativas (tabla). Durante el primer año, el infarto de miocardio, ictus o muerte cardiovascular ocurrió en 41 pacientes (17,5%) del grupo control y 25 pacientes (12,4%) del grupo genotipado (HR 0,70; IC95% 0,42-1,15, p = 0,16). Las hemorragias TIMI menores y mayores ocurrieron en 16 pacientes (6,8%) en el grupo control y 7 pacientes (3,5%) en el grupo intervención (HR 0,51, IC95% 0,21-1,23, p = 0,13). El efecto neto de eficacia y seguridad benefició al grupo genotipado (22,9% frente 14%, HR 0,59, IC95% 0,37-0,92, p = 0,012). No hubo interacciones significativas entre las características de los pacientes y el grupo de tratamiento, salvo el tiempo en doble antiagregación. Dentro del grupo genotipado, tuvieron eventos isquémicos 17 pacientes sensible a clopidogrel (14,7%) y 8 pacientes resistentes con prasugrel/ticagrelor (9,5%) (HR 0,63, IC95% 0,27-1,48, P = 0,23), sin diferencias en hemorragias entre ambos (3,4% frente a 3,6%, HR 1,02, IC95% 0,23-4,6, p = 0,97).
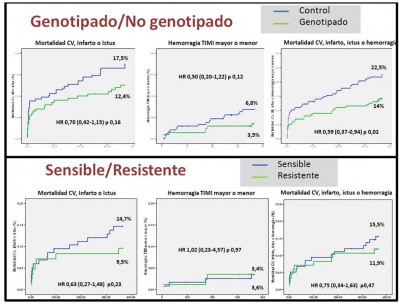
Curvas Kaplan-Meier de eventos durante el seguimiento.
|
Características basales |
|||
|
|
Sin genotipado (n = 236) |
Genotipado (n = 200) |
p |
|
Sexo Mujer (%) |
19 |
24 |
0,17 |
|
Edad media (años) |
64 |
65 |
0,62 |
|
IMC (media) |
28,9 |
28,6 |
0,81 |
|
Indicación ICP |
|||
|
SCA% (n) |
88 (208) |
85 (169) |
0,2 |
|
IAMEST |
47 |
47 |
|
|
IAMSEST |
25 |
34 |
|
|
Angina inestable |
28 |
18,9 |
|
|
No SCA% (n) |
12 (28) |
15 (31) |
0,41 |
|
Angina Estable |
86 |
78 |
|
|
Insuf. Cardiaca |
14 |
22,6 |
|
|
Historia médica (%) |
|||
|
DM |
38 |
37 |
0,89 |
|
HTA |
68 |
64 |
0,35 |
|
Hipercolesterol |
58 |
62 |
0,4 |
|
Tabaco |
26 |
32 |
0,12 |
|
IM previo |
17 |
15 |
0,48 |
|
ACV |
7 |
6 |
0,61 |
|
Creat > 2 |
4 |
4 |
0,92 |
|
ICP previa |
10 |
10 |
0,91 |
|
Bypass |
1 |
1 |
0,79 |
|
Características clínicas |
|||
|
GRACE Intermedio-alto (%) |
73 |
75 |
0,52 |
|
CRUSADE medio-alto (%) |
31 |
32 |
0,73 |
|
FEVI% (media) |
54,5 |
54,8 |
0,5 |
|
Creat mg/dl (media) |
1,1 |
1 |
0,7 |
|
Hb g/ld (media) |
13,8 |
13,7 |
0,6 |
|
Enf coronaria (%) |
0,29 |
||
|
1 vaso |
43 |
946 |
|
|
2 vaso |
28 |
33 |
|
|
3 vaso |
24 |
16 |
|
|
Tronco |
5 |
4 |
|
|
Revas Comp (%) |
65 |
68 |
0,61 |
|
Tratamiento índice (%) |
|||
|
Trombolisis |
26 |
21 |
0,23 |
|
Angioplastia primaria |
1 |
7 |
0,001 |
|
ICP rescate |
9 |
12 |
0,45 |
|
Bivalirudina |
11 |
16 |
0,2 |
|
Anti-IIb/IIIa |
11 |
6,5 |
0,1 |
|
Stent Recub |
55 |
77 |
1E-04 |
|
nº Stent/paciente (media) |
1,96 |
1,95 |
0,89 |
|
longitud stent mm (media) |
37,3 |
37 |
0,78 |
|
Ingreso/ ICP días (media) |
3,8 |
2,4 |
1E-04 |
|
Estancia (media) |
7,9 |
6,8 |
0,01 |
|
Días Unidad Coronaria |
1,88 |
1,77 |
0,5 |
|
Tratamiento alta (%) |
|||
|
bblq |
87 |
83 |
0,3 |
|
IECAs/ARAII |
87 |
86,5 |
0,7 |
|
Estatinas |
93,2 |
93,5 |
0,9 |
|
IBP |
29 |
91 |
1E-04 |
|
Meses doble antiagrega (media) |
9,9 |
10,8 |
0,009 |
|
IMC: índice de masa corporal; SCA: síndrome coronario agudo; ICP: intervención coronaria percutánea; IM: infarto miocardio. |
|||
Conclusiones: La elección del tratamiento antiagregante guiado por genotipado tras ICP reduce significativamente el combinado de eventos cardiovasculares y hemorragias. En el grupo genotipado no hubo diferencias significativas por tratamiento antiagregante recibido.
Comunicaciones disponibles de "Biomarcadores y trombosis"
- 5011-1. Presentación
- Alfredo Bardají Ruiz, Tarragona e Iván Núñez Gil, Madrid.
- 5011-2. Biomarcadores específicos como predictores de eventos cardiovasculares en pacientes con síndrome coronario agudo sin elevación del ST en relación con la estrategia de manejo revascularizador
- Carlos Núñez Piles, Ildefonso Roldán Torres, José Ferrando Cerveló, Víctor Girbés Ruiz, Marta Monteagudo Viana, Julia Seller Moya, Inmaculada Salvador Mercader y Vicente Mora Llabata del Servicio de Cardiología del Hospital Universitario Dr. Peset, Valencia.
- 5011-3. Utilización de la troponina T ultrasensible en el servicio de urgencias de un hospital de tercer nivel durante un año
- Roberto Martín Asenjo, Belén Díaz Antón, Elena Ana López Jiménez, Alfonso Jurado Román, Juan José Parra Fuertes, Lorena Castro Arias, Rocío Tello de Meneses y Fernando Arribas Ynsaurriaga del Hospital Universitario 12 de Octubre, Madrid.
- 5011-4. Aplicabilidad real de los nuevos antiagregantes en una población no seleccionada de pacientes con síndrome coronario agudo
- Iñigo Lozano Martínez-Luengas1, Javier Fernández Fernández2, José María de la Torre Hernández3, Silvia Gopar Gopar1, Ana Pérez Serradilla1, Eduardo Pinar Bermúdez1, Felipe Hernández Hernández1 y Esther Sánchez Insa1 del 1Hospital de Cabueñes, Gijón (Asturias), 2Complejo Hospitalario San Millán-San Pedro, Logroño (La Rioja) y 3Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 5011-5. Elección del tratamiento antiagregante plaquetario guiado por genotipado de los polimorfismos CYP2C19 y ABCB1 en la intervención coronaria percutánea con stent
- Jesús Gabriel Sánchez Ramos1, Pablo Toledo Frías1, Francisco Burillo Gómez1, Susana Martínez Huertas1, Cristina Lucía Dávila Fajardo2, Luis Javier Martínez3, José Cabeza Barrera2 y Concepción Correa Vilches1 del 1Cardiología, Hospital Clínico San Cecilio, Granada, 2Farmacia, Hospital Clínico San Cecilio, Granada y 3GENYO, Granada.
- 5011-6. Comparación del control de la anticoagulación oral con antagonistas de la vitamina K entre el método de Rosendaal y el método directo en pacientes con fibrilación auricular no valvular
- Vicente Bertomeu Martínez1, Manuel Anguita Sánchez2, Ángel Cequier Fillat3 e Investigadores del Estudio CALIFA1 del 1Hospital Universitario de San Juan, Alicante, 2Hospital Universitario Reina Sofía, Córdoba y 3Hospital de Bellvitge, Barcelona.
- 5011-7. Riesgo de complicaciones trombóticas y hemorrágicas en asistencia ventricular tras angioplastia primaria en infarto: ¿Está aumentado el riesgo de trombosis de stent?
- Gabriela Veiga Fernández, José María de la Torre Hernández, Virginia Burgos Palacios, Manuel Cobo Belaustegui, Tamara García Camarero, Ángela Canteli, Marta Ruiz Lera y Javier Zueco Gil del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 5011-8. Gastroprotectores en pacientes con síndrome coronario agudo. ¿Se están siguiendo las recomendaciones sobre inhibidores de la bomba de protones y clopidogrel?
- Íñigo Lozano Martínez-Luengas1, Javier Fernández Portales2, Alfredo Gómez Jaume3, Ignacio Cruz González1, M. Pilar Carrillo Sáez1, Valeriano Ruiz Quevedo1, Sergio Rodríguez de Leiras1 y Jeremías Bayón Lorenzo1 del 1Hospital de Cabueñes, Gijón (Asturias), 2Hospital de Cáceres y 3Hospital Son Espases, Palma de Mallorca (Illes Balears).
Más comunicaciones de los autores
- Burillo Gómez, Francisco
- Cabeza Barrera, José
- Correa Vilches, Concepción
- Dávila Fajardo, Cristina Lucía
- Martínez, Luis Javier
- Martínez Huertas, Susana
- Sánchez Ramos, Jesús Gabriel
- Toledo Frías, Pablo
