SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
5016. ¿Qué hay de nuevo en el manejo de la parada cardiorrespiratoria?
5016-2. TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
1Hospital Universitario La Paz, Madrid. 2Hospital Clínico San Carlos, Madrid.
Introducción y objetivos: La evidencia disponible sobre la tormenta arrítmica (TA) se obtiene de registros de pacientes portadores de DAI, por lo que existe un sesgo de selección. Este estudio compara las características de pacientes con y sin DAI que ingresan en la Unidad de Cuidados Agudos Cardiológicos (UCAC) por TA.
Métodos: Se incluyeron retrospectivamente 187 episodios de TA en 165 pacientes ingresados en la UCAC de 2 hospitales de tercer nivel entre 2006 y 2020. Hubo 71 pacientes sin DAI y 116 con DAI.
Resultados: Como se muestra en la tabla, el perfil de riesgo de los pacientes con DAI era peor. La etiología de la TA era diferente. Solo presentaron IAMCEST los pacientes sin DAI (56,3 vs 0%, p < 0,001) y fue la causa más frecuente de TA en este grupo. Las alteraciones iónicas fueron más frecuentes en el grupo sin DAI (60,3 vs 33,6%, p < 0,001). La insuficiencia cardiaca o shock cardiogénico (36,6 vs 26,7%, p = 0,154), infección (7 vs 13,8%, p = 0,156) y bradicardia con QT largo adquirido (11,3 vs 9,55, p = 0,695) fueron similares en ambos grupos. Hubo dos episodios de miocarditis aguda en el grupo sin DAI. La arritmia predominante también fue diferente. La fibrilación ventricular fue más común en el grupo sin DAI (43,7 vs 4,3%) y la taquicardia ventricular monomorfa fue más frecuente en pacientes con DAI (38,8 vs 83,6%, p < 0,001). Los pacientes sin DAI tenían peores niveles de pH (7,30 vs 7,42, p < 0,001) y lactato (4,4 vs 2,0 mmol/l, p > 0,001) y requirieron con más frecuencia inotrópicos y vasopresores (57,7 vs 10,3%, p < 0,001), intubación orotraqueal (71,8 vs 17,2%, p < 0,001), soporte mecánico con balón de contrapulsación (40,8 vs 1,7%, p < 0,001), ECMO (8,5 vs 0%, p < 0,001) y otras asistencias ventriculares (5,6 vs 0%, p = 0,010). El tratamiento farmacológico se describe en la figura. Los pacientes sin DAI requirieron con más frecuencia revascularización percutánea (59,2 vs 4,3%, p < 0,001) y menos ablación ventricular (28,2 vs 46,6%, p = 0,013). La hipotermia terapéutica se usó solo en pacientes sin DAI (33,8 vs 0%, p < 0,001). La mortalidad intrahospitalaria fue mayor en pacientes sin DAI (28,2 vs 11,2%, p = 0,003).
|
Características basales |
|||
|
Pacientes sin DAI (N = 71) |
Pacientes con DAI (N = 116) |
p |
|
|
Edad (DE) años |
63,6 (14,8) |
69,4 (11,2) |
0,003 |
|
Varón (%) |
57 (80,3) |
104 (89,7) |
0,072 |
|
Hipertensión (%) |
38 (53,5) |
86 (74,1) |
0,004 |
|
Fumadores (%) |
23 (32,4) |
14 (12,1) |
0,001 |
|
Diabetes (%) |
23 (32,4) |
35 (30,2) |
0,75 |
|
Dislipemia (%) |
31 (43,7) |
72 (62,1) |
0,014 |
|
Obesidad (%) |
13 (18,3) |
19 (16,4) |
0,734 |
|
Enfermedad renal crónica (%) |
7 (9,9) |
25 (21,6) |
0,039 |
|
NYHA I (%) |
65 (91,5) |
80 (69,0) |
|
|
NYHA II (%)I |
6 (8,5) |
24 (20,7) |
0,001 |
|
NYHA III (%) |
0 |
12 (10,3) |
|
|
Fibrilación auricular/flutter (%) |
15 (21,1) |
59 (50,9) |
< 0,001 |
|
Enfermedad cardiaca previa (%) |
27 (38,0) |
116 (100,0) |
< 0,001 |
|
Cardiopatía isquémica |
21 (29,6) |
68 (58,6) |
< 0,001 |
|
Enfermedad valvular |
5 (7,0) |
16 (13,8) |
0,232 |
|
Miocardiopatía hipertrófica |
1 (1,4) |
3 (2,6) |
0,589 |
|
Miocardiopatía dilatada |
0 |
28 (24,1) |
< 0,001 |
|
Displasia ventricular |
0 |
3 (2,6) |
0,172 |
|
Síndrome de Brugada |
0 |
3 (2,6) |
0,172 |
|
Fracción de eyección previa (DE) |
44,0 (16,3) |
33,1 (10,1) |
0,001 |
|
DAI: desfibrilador automático implantable; DE: desviación estándar; NYHA: New York Heart Association. |
|||
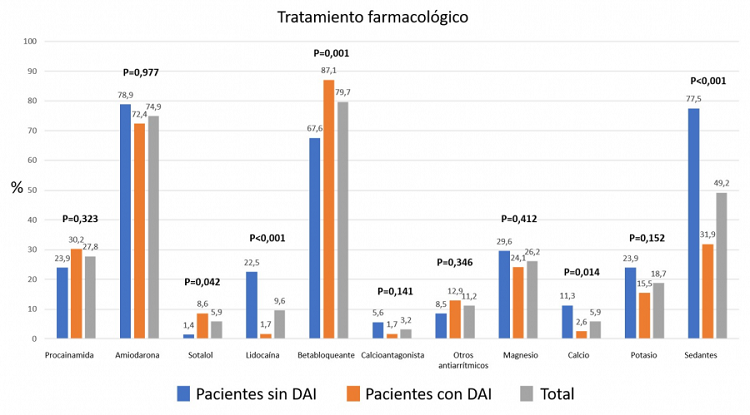
Tratamiento farmacológico.
Conclusiones: A pesar de un peor perfil cardiovascular de los pacientes con DAI, la TA se asocia a peor situación hemodinámica y mortalidad en pacientes sin DAI, debido a la etiología diferente y la ausencia de protección frente a arritmias sostenidas.
Comunicaciones disponibles de "¿Qué hay de nuevo en el manejo de la parada cardiorrespiratoria?"
- 5016-1. MODERADORA
- Laura Domínguez Pérez, Madrid
- 5016-2. TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- Daniel García-Arribas1, Alejandro Fernández Ramos1, Ana Viana Tejedor2, Sandra Rosillo Rodríguez1, Juan Caro Codón1, Eduardo R. Armada Romero1, Irene Carrión Sánchez2, Carlos Ferrera Durán2, Francisco Javier Noriega Sanz2 y Esteban López de Sá y Areses1
1Hospital Universitario La Paz, Madrid. 2Hospital Clínico San Carlos, Madrid.
- 5016-3. MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- Daniel García-Arribas1, Alejandro Fernández Ramos1, Ana Viana Tejedor2, Sandra Rosillo Rodríguez1, Juan Caro Codón1, Eduardo R. Armada Romero1, Irene Carrión Sánchez2, Carlos Ferrera Durán2, Francisco Javier Noriega Sanz2 y Esteban López de Sá y Areses1
1Hospital Universitario La Paz, Madrid. 2Hospital Clínico San Carlos, Madrid.
- 5016-4. VALOR DEL BICARBONATO INICIAL COMO PREDICTOR DE MORTALIDAD INTRAHOSPITALARIA EN PAROS CARDIACOS EXTRAHOSPITALARIOS RECUPERADOS
- Marc Izquierdo Ribas1, Teresa López Sobrino1, Joan Guzmán Bofarull1, Margarita Calvo López1, Ilana Forado Benatar1, Carmen Guillermo1, Axel Gázquez Toscano1, Marta Parellada Vendrell1, Clara Ruiz Falqués1, Francisco Rafael Jiménez Trinidad2, Pedro Luis Cepas Guillén1, Eduardo Josué Flores Umanzor1, Oriol de Diego Soler1, Ana Paula Villela Dantas2 y Rut Andrea Riba1
1Hospital Clínic, Barcelona. 2Institut d'Investigacions Biomèdiques August Pi i Sunyer, Barcelona.
- 5016-5. FORMACIÓN EN REANIMACIÓN CARDIOPULMONAR EN LAS ESCUELAS ESPAÑOLAS: ES HORA DE REACCIONAR
- María Isabel Barrionuevo Sánchez1, Jordi Bañeras Rius2, Pablo Jorge Pérez3, Marta María Martín Cabeza3, Antonela Lukic Otanovic4, Eduard Ródenas-Alesina2, Ricardo Belmonte Vico2, Pablo Loma-Osorio Ricón5 y Manuel Anguita Sánchez6
1Hospital de Bellvitge, Hospitalet de Llobregat, Barcelona. 2Hospital Universitario Vall d'Hebron, Barcelona. 3Hospital Universitario de Canarias, Santa Cruz de Tenerife. 4Hospital Clínico Universitario Lozano Blesa, Zaragoza. 5Hospital Universitario Dr. Josep Trueta, Girona. 6Hospital Universitario Reina Sofía, Córdoba.
- 5016-6. EL CONOCIMIENTO DE LA CADENA DE LA SUPERVIVENCIA POR LOS ESCOLARES EN ESPAÑA
- María Isabel Barrionuevo Sánchez1, Marta María Martín Cabeza2, Jordi Bañeras Rius3, Pablo Jorge Pérez2, Antonela Lukic Otanovic4, Eduardo Ródenas Alesina3, Ricardo Belmonte Vico3, Pablo Loma-Osorio Ricón5 y Manuel Anguita Sánchez6
1Hospital de Bellvitge, Hospitalet de Llobregat, Barcelona. 2Hospital Universitario de Canarias, Santa Cruz de Tenerife. 3Hospital Universitario Vall d'Hebron, Barcelona. 4Hospital Clínico Universitario Lozano Blesa, Zaragoza. 5Hospital Universitario Dr. Josep Trueta, Girona. 6Hospital Universitario Reina Sofía, Córdoba.
- 5016-7. DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- Andrea Severo Sánchez, Juan Caro Codón, Juan Ramón Rey Blas, Sandra Ofelia Rosillo Rodríguez, Daniel García Arribas, Laura Rodríguez Sotelo, Lucía Cobarro Gálvez, Borja Rivero Santana, Víctor M. Juárez Olmos, Emilio Arbas Redondo, Daniel Tébar Márquez, Isabel Dolores Poveda Pinedo, Eduardo R. Armada Romero y Esteban López de Sá y Areses
Hospital Universitario La Paz, Madrid.
- 5016-8. DEA MÓVILES O FIJOS PARA CUBRIR UNA POBLACIÓN GEOGRÁFICAMENTE DISPERSA: ANÁLISIS DEL PROYECTO «GIRONA TERRITORI CARDIOPROTEGIT»
- Pasqual Llongueras Espí, Marta Pons Monné, Marc Salvans Cirera, Freddy Rainier Graterol Torres, Manjot Singh, Raúl Ramos Polo, David Viñas Fernández, Hassan Kassem Pérez, Julia Pascual Mayans, Eulàlia Badosa Galí, María Núñez Torras, Jaime Aboal Viñas, Ramón Brugada Terradellas y Pablo Loma-Osorio Ricón
Hospital Universitario Dr. Josep Trueta, Girona.
Más comunicaciones de los autores
-
Armada Romero, Eduardo R.
- 6032-5 - FACTORES PREDICTORES DE FENÓMENOS TROMBÓTICOS CORONARIOS EN PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL ST Y MANEJO INVASIVO: ¿HAY ESPACIO PARA EL PRETRATAMIENTO?
- 6029-4 - ELEVACIÓN TRANSITORIA DEL SEGMENTO ST: ¿UN PACIENTE DE ALTO RIESGO?
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 5016-7 - DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- 5025-3 - COLESTEROL LDL: UN OBJETIVO EXIGENTE, UNA META A NUESTRO ALCANCE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
-
Caro Codón, Juan
- 6038-4 - CAMBIOS ECOCARDIOGRÁFICOS DE CAVIDADES DERECHAS EN LOS DEFECTOS VASCULARES PULMONARES ASOCIADOS A LA INFECCIÓN POR SARS-COV-2
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 5016-7 - DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 6007-3 - IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA EN PACIENTES CON ANILLO AÓRTICO PEQUEÑO. SEGUIMIENTO A MEDIO PLAZO
- 6029-4 - ELEVACIÓN TRANSITORIA DEL SEGMENTO ST: ¿UN PACIENTE DE ALTO RIESGO?
-
Carrión Sánchez, Irene
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 6003-15 - PAPEL DE LOS MICRORNA EN PACIENTES CON SOBREPESO/OBESIDAD Y UN PRIMER EPISODIO DE INFARTO AGUDO DE MIOCARDIO
- 6015-2 - CARACTERIZACIÓN DE LA CONTINUIDAD ASISTENCIAL TRAS UNA HOSPITALIZACIÓN POR SÍNDROME CORONARIO AGUDO: UN ESTUDIO COMPARATIVO ENTRE LOS PACIENTES REMITIDOS A UNA CONSULTA DE REHABILITACIÓN CARDIACA Y A UNA CONSULTA DE CARDIOLOGÍA GENERAL EN UN HOSPITAL TERCIARIO
- 6015-13 - IMPACTO DE LA REHABILITACIÓN CARDIACA SOBRE LOS FACTORES DE RIESGO CARDIOVASCULAR Y LA INCIDENCIA DE EVENTOS CARDIOVASCULARES EN EL PACIENTE CORONARIO
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 5006-8 - IMPACTO DE MARCADORES INFLAMATORIOS Y DE ESTRÉS OXIDATIVO EN LA FUNCIÓN VENTRICULAR TRAS UN PRIMER INFARTO AGUDO DE MIOCARDIO EN PACIENTES CON SOBREPESO/OBESIDAD
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6030-6 - CARACTERIZACIÓN MEDIANTE RESONANCIA MAGNÉTICA CARDIACA DEL DAÑO CARDIACO ASOCIADO A OBESIDAD EN EL PRIMER INFARTO AGUDO DE MIOCARDIO: CUANTIFICACIÓN TOTAL DE TEJIDO ADIPOSO EPICÁRDICO Y CAMBIOS EN LA EVOLUCIÓN
-
Fernández Ramos, Alejandro
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
-
Ferrera Durán, Carlos
- 6035-11 - EVALUACIÓN DE LA FUNCIÓN VENTRICULAR DERECHA EN LA EMBOLIA PULMONAR AGUDA MEDIANTE ECOCARDIOGRAFÍA TRIDIMENSIONAL Y SPECKLE TRACKING
- 6035-10 - EVALUACIÓN DE LA FUNCIÓN VENTRICULAR DERECHA EN EMBOLIA DE PULMÓN MEDIANTE FRACCIÓN DE EYECCIÓN 3D Y STRAIN LONGITUDINAL POR ECOCARDIOGRAMA EN FASE AGUDA Y SEGUIMIENTO
- 6010-2 - ENDOCARDITIS INFECCIOSA POR CANDIDA ALBICANS Y CANDIDA PARAPSILOSIS: UN ESTUDIO COMPARATIVO
- 6022-8 - CIRUGÍA «DIFERIDA» EN EL SÍNDROME AÓRTICO AGUDO TIPO A DENTRO DEL «CÓDIGO AORTA»
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
-
García Arribas, Daniel
- 6029-4 - ELEVACIÓN TRANSITORIA DEL SEGMENTO ST: ¿UN PACIENTE DE ALTO RIESGO?
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 5016-7 - DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
-
López de Sá y Areses, Esteban
- 4027-3 - FLUTTER AURICULAR EN PACIENTES CON TRANSPOSICIÓN DE GRANDES ARTERIAS CORREGIDOS CON SWITCH AURICULAR: PREVALENCIA, CARACTERÍSTICAS Y RESULTADOS DE LA ABLACIÓN CON CATÉTER
- 5027-7 - REGISTRO ESPAÑOL DE PACIENTES EN PREVENCIÓN SECUNDARIA POR CARDIOPATÍA ISQUÉMICA. REGISTRO RECARIS
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 5016-7 - DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- 4027-4 - MEJORANDO LOS RESULTADOS DE TRASPLANTE CARDIACO EN PACIENTES CON VENTRÍCULO ÚNICO
- 6013-11 - PRASUGREL VS TICAGRELOR EN EL SÍNDROME CORONARIO AGUDO: ¿HA CAMBIADO EL ESTUDIO ISAR-REACT 5 NUESTRA PRESCRIPCIÓN DE ANTIAGREGANTES?
- 5027-4 - CÓMO INFLUYE EL INCREMENTO DE LA RIQUEZA DE LAS COMUNIDADES AUTÓNOMAS EN LA EVOLUCIÓN DE LA MORTALIDAD POR INSUFICIENCIA CARDIACA: ANÁLISIS DE LA ÚLTIMA DÉCADA EN ESPAÑA
- 6012-10 - EL CUARTO FANTÁSTICO DE LA INSUFICIENCIA CARDIACA YA ESTÁ AQUÍ Y LAS GUÍAS NO LO SABEN. USO DE LOS ISGLT2 EN LA VIDA REAL PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA
- 6038-3 - UTILIDAD DEL ECOCARDIOGRAMA DE BOLSILLO PARA LA CARACTERIZACIÓN Y ESTRATIFICACIÓN DE RIESGO DE LOS PACIENTES HOSPITALIZADOS POR COVID-19
- 6038-4 - CAMBIOS ECOCARDIOGRÁFICOS DE CAVIDADES DERECHAS EN LOS DEFECTOS VASCULARES PULMONARES ASOCIADOS A LA INFECCIÓN POR SARS-COV-2
- 6031-18 - SÍNDROME DE FUGA CAPILAR POSTRASPLANTE CARDIACO ASOCIADO AL SÍNDROME DE NOONAN
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 6029-4 - ELEVACIÓN TRANSITORIA DEL SEGMENTO ST: ¿UN PACIENTE DE ALTO RIESGO?
- 6007-3 - IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA EN PACIENTES CON ANILLO AÓRTICO PEQUEÑO. SEGUIMIENTO A MEDIO PLAZO
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 6047-13 - OBJETIVO DE COLESTEROL LDL EN PACIENTES DE MUY ALTO RIESGO: ¿REALMENTE ESTAMOS LUCHANDO POR ALCANZARLO?
- 6032-5 - FACTORES PREDICTORES DE FENÓMENOS TROMBÓTICOS CORONARIOS EN PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL ST Y MANEJO INVASIVO: ¿HAY ESPACIO PARA EL PRETRATAMIENTO?
- 6022-12 - IMPLANTE PERCUTÁNEO DE BIOPRÓTESIS PULMONAR EN EL PACIENTE CONGÉNITO. EXPERIENCIA Y RESULTADOS EN UN HOSPITAL DE REFERENCIA NACIONAL
- 6028-8 - CÁNCER Y GESTACIÓN: ¿SABEMOS QUÉ HACER?
- 6028-12 - CARDIOTOXICIDAD POR IBRUTINIB, CARDIOLOGÍA AL RESCATE
- 6028-9 - IBRUTINIB Y RIESGO CV, ¿TIENE EL CARDIÓLOGO ALGO QUE DECIR?
- 4017-4 - EVOLUCIÓN PARADÓJICA DE LA LA TASA DE MUERTE POR INSUFICIENCIA CARDIACA (TMIC) EN ESPAÑA EN LA ÚLTIMA DÉCADA
-
Noriega Sanz, Francisco Javier
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6022-8 - CIRUGÍA «DIFERIDA» EN EL SÍNDROME AÓRTICO AGUDO TIPO A DENTRO DEL «CÓDIGO AORTA»
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 6035-10 - EVALUACIÓN DE LA FUNCIÓN VENTRICULAR DERECHA EN EMBOLIA DE PULMÓN MEDIANTE FRACCIÓN DE EYECCIÓN 3D Y STRAIN LONGITUDINAL POR ECOCARDIOGRAMA EN FASE AGUDA Y SEGUIMIENTO
-
Rosillo Rodríguez, Sandra Ofelia
- 6031-18 - SÍNDROME DE FUGA CAPILAR POSTRASPLANTE CARDIACO ASOCIADO AL SÍNDROME DE NOONAN
- 6038-4 - CAMBIOS ECOCARDIOGRÁFICOS DE CAVIDADES DERECHAS EN LOS DEFECTOS VASCULARES PULMONARES ASOCIADOS A LA INFECCIÓN POR SARS-COV-2
- 5016-7 - DIFERENCIAS EN LOS RESULTADOS CLÍNICOS A LARGO PLAZO EN SUPERVIVIENTES TRAS PARADA CARDIACA EXTRAHOSPITALARIA DEBIDA A RITMOS DESFIBRILABLES EN FUNCIÓN DE LA ETIOLOGÍA SUBYACENTE
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 6007-3 - IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA EN PACIENTES CON ANILLO AÓRTICO PEQUEÑO. SEGUIMIENTO A MEDIO PLAZO
- 6029-4 - ELEVACIÓN TRANSITORIA DEL SEGMENTO ST: ¿UN PACIENTE DE ALTO RIESGO?
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
-
Viana Tejedor, Ana
- 6035-11 - EVALUACIÓN DE LA FUNCIÓN VENTRICULAR DERECHA EN LA EMBOLIA PULMONAR AGUDA MEDIANTE ECOCARDIOGRAFÍA TRIDIMENSIONAL Y SPECKLE TRACKING
- 5016-2 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE
- 6022-8 - CIRUGÍA «DIFERIDA» EN EL SÍNDROME AÓRTICO AGUDO TIPO A DENTRO DEL «CÓDIGO AORTA»
- 5020-4 - FIBRILACIÓN AURICULAR Y SÍNDROME CORONARIO AGUDO EN PACIENTES NONAGENARIOS
- 6023-12 - TORMENTA ARRÍTMICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: PACIENTES CON Y SIN INFARTO AGUDO DE MIOCARDIO
- 5016-3 - MORTALIDAD INTRAHOSPITALARIA Y A LARGO PLAZO DE PACIENTES CON TORMENTA ARRÍTMICA QUE REQUIEREN INGRESO EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS
