SEC 2022 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
4029. Dispositivos: marcapasos, desfibrilador automático implantable, terapia de resincronización
4029-6. DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
Hospital Universitario Infanta Leonor, Madrid.
Introducción y objetivos: En los últimos 4 años la estimulación del área de rama izquierda del haz de His (LBBAP) ha experimentado un gran desarrollo, publicándose numerosos criterios que definen la captura del sistema de conducción (LBBP). Nuestro propósito fue crear una herramienta que combine criterios sencillos, para conseguir el mayor rendimiento diagnóstico posible.
Métodos: Estudio prospectivo en el que se reclutaron de forma consecutiva todos los pacientes a los que se realizó LBBAP en nuestro centro, buscando en todos ellos conseguir LBBP. Se incluyeron para el análisis solo aquellos pacientes que cumplieron el criterio de LBBP de transición de morfología durante las pruebas de umbral. Se realizaron las curvas ROC de diagnóstico de LBBP para cada uno de los criterios analizados: tiempos de activación de ventrículo izquierdo en aVL, aVL-RWPT, y en V6, V6RWPT, e intervalo RV6-R´V1. Se creó un índice combinado en el que se asignó una puntuación basada en los puntos de corte de cada uno de los criterios: 2 para el punto de corte de especificidad más próxima al 100%, con la sensibilidad más alta; 1 para el punto de corte óptimo; 0 para todos los valores que quedaran fuera de dichos puntos. El índice se obtuvo sumando la puntuación para los 3 criterios (rango de 0-6 puntos), y se estimó su curva ROC.
Resultados: Se reclutaron un total de 188 pacientes, de los cuales 71 presentaron criterios de transición de morfología durante las pruebas de umbral: 32 transición de LBBP no selectiva (NSLBBP) a estimulación septal izquierda (LVSP), 25 de NSLBBP a estimulación selectiva (SLBBP) y 14 ambas. En total, se analizaron 71 registros de LBBP y 46 de LVSP. Las curvas ROC de cada criterio presentaron los siguientes puntos óptimos de corte: V6RWPT de 83 ms (sensibilidad 80,3% y especificidad 91,1%), aVLRWPT de 81 ms (S = 74,2%, E = 81,4%) y RV6-R´V1 de 33,5 ms (S = 77,1%, E 84,6%). La puntuación media del índice calculado fue de 2,6 ± 2,1. La curva ROC para el diagnóstico de LBBP con el índice combinado tuvo un área bajo la curva de 0,915, con un punto óptimo de 2 puntos (S = 90,1%, E = 80,4%).
|
Precisión diagnóstica del índice combinado de LBBP, según su puntuación |
||
|
Puntuación Índice LBBP |
Sensibilidad |
Especificidad |
|
1 |
94,4% |
50% |
|
2 |
90,1% |
80,4% |
|
3 |
76,1% |
97,8% |
|
4 |
64,8% |
97,8% |
|
5 |
40,8% |
100% |
|
6 |
19,7% |
100% |
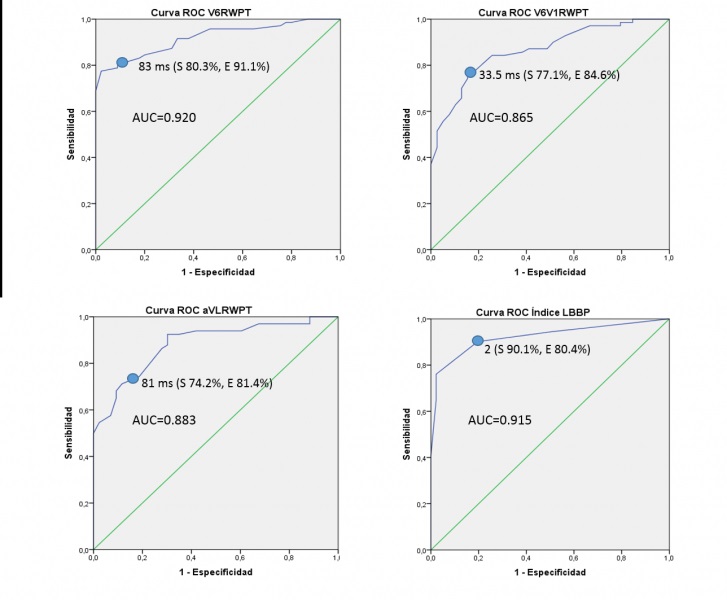
Curvas ROC para LBBP de cada uno de los predictores, y para el índice combinado de LBBP.
Conclusiones: El rendimiento diagnóstico aislado de los criterios de LBBP más sencillos de determinar durante el procedimiento de LBBAP fue bueno en nuestra muestra, y similar a los publicados. La combinación de dichos criterios en un índice fácil de calcular puede ayudar en la precisión diagnóstica de la LBBP.
Comunicaciones disponibles de "Dispositivos: marcapasos, desfibrilador automático implantable, terapia de resincronización"
- 4029-1. MODERADOR
- Vicente Bertomeu González, Alicante
- 4029-2. RESULTADOS DE UN PROGRAMA DE IMPLANTE URGENTE DE MARCAPASOS PERMANENTE PARA PACIENTES CON BRADIARRITMIAS SINTOMÁTICAS AGUDAS (24 HORAS AL DÍA, 7 DÍAS A LA SEMANA)
- Armando Oterino Manzanas, Javier Jiménez Candil, Jesús Manuel Hernández Hernández, Manuel Sánchez García, José Luis Moríñigo Muñoz, Alba Cruz Galbán, Fabián Blanco Fernández y Pedro Luis Sánchez Fernández
IBSAL-Hospital Universitario de Salamanca.
- 4029-3. OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO AURICULAR EN PORTADORES DE MARCAPASOS SIN CABLES, ¿HEMOS ALCANZADO LOS OBJETIVOS DE SINCRONÍA AURICULOVENTRICULAR EN LA VIDA REAL?
- Sem Briongos Figuero, Álvaro Estévez Paniagua, Ana M. Sánchez Hernández, Eloy Gómez, Silvia Jiménez y Roberto Muñoz Aguilera
Hospital Universitario Infanta Leonor, Madrid.
- 4029-4. SCREENING AUTOMÁTICO DE DESFIBRILADOR SUBCUTÁNEO EN PACIENTES PORTADORES DE DISPOSITIVOS INTRACARDIACOS: COMPARACIÓN EN FUNCIÓN DEL PUNTO DE ESTIMULACIÓN
- Eva Cabrera Borrego, Manuel José Molina Lerma, Ricardo Rivera López, Emilio Constán de la Revilla y Miguel Álvarez López
Hospital Universitario Virgen de las Nieves, Granada.
- 4029-5. VALIDACIÓN DE CRITERIOS DE ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: ¿REALMENTE LO ESTAMOS HACIENDO BIEN?
- Álvaro Estévez Paniagua, Sem Briongos Figuero, Ana M. Sánchez Hernández y Roberto Muñoz Aguilera
Hospital Universitario Infanta Leonor, Madrid.
- 4029-6. DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- Álvaro Estévez Paniagua, Sem Briongos Figuero, Ana M. Sánchez Hernández y Roberto Muñoz Aguilera
Hospital Universitario Infanta Leonor, Madrid.
- 4029-7. CURVA DE APRENDIZAJE DE LA ESTIMULACIÓN CARDIACA FISIOLÓGICA EN EL ÁREA DE RAMA IZQUIERDA
- Sem Briongos Figuero, Álvaro Estévez Paniagüa, Ana M. Sánchez Hernández y Roberto Muñoz Aguilera
Hospital Universitario Infanta Leonor, Madrid.
Más comunicaciones de los autores
-
Briongos Figuero, Sem
- 6028-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO ATRIAL EN LOS MARCAPASOS SIN CABLES: CONSIGUIENDO SINCRONÍA AURICULOVENTRICULAR EN EL MUNDO REAL
- 6025-5 - PERCEPCIÓN DE LOS PACIENTES CON FIBRILACIÓN AURICULAR SOBRE EL ADECUADO CONTROL DE LA ANTICOAGULACIÓN ORAL ¿NOS PODEMOS FIAR?
- 4029-7 - CURVA DE APRENDIZAJE DE LA ESTIMULACIÓN CARDIACA FISIOLÓGICA EN EL ÁREA DE RAMA IZQUIERDA
- 5017-5 - DESARROLLO DE DOS MODELOS PREDICTIVOS DE REINGRESO EN LOS SEIS PRIMEROS MESES TRAS UNA CIRUGÍA CARDIACA
- 6013-3 - CAMBIOS EN LAS CARACTERÍSTICAS EPIDEMIOLÓGICAS EN LOS INGRESOS POR INSUFICIENCIA CARDIACA EN UN SERVICIO DE CARDIOLOGÍA DESPUÉS DEL INICIO DE LA PANDEMIA COVID-19
- 6028-5 - CRITERIOS ELECTROCARDIOGRÁFICOS EN LA DERIVACIÓN AVL PARA CONFIRMAR LA CAPTURA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 4029-6 - DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 4029-5 - VALIDACIÓN DE CRITERIOS DE ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: ¿REALMENTE LO ESTAMOS HACIENDO BIEN?
- 6013-10 - EFECTO EN REINGRESOS Y VISITAS A URGENCIAS DE UN SEGUIMIENTO PRECOZ EN UN HOSPITAL DE DÍA CARDIOLÓGICO DESPUÉS DE UNA CIRUGÍA CARDIACA
- 6031-11 - EFICACIA DE UN PROGRAMA MULTIDISCIPLINAR BASADO EN LA ATENCIÓN PRECOZ EN HOSPITAL DE DÍA TRAS INGRESO POR INSUFICIENCIA CARDIACA. IMPACTO EN LA MORTALIDAD Y REINGRESOS POR INSUFICIENCIA CARDIACA EN EL PRIMER AÑO DESPUÉS DEL ALTA
- 4029-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO AURICULAR EN PORTADORES DE MARCAPASOS SIN CABLES, ¿HEMOS ALCANZADO LOS OBJETIVOS DE SINCRONÍA AURICULOVENTRICULAR EN LA VIDA REAL?
- 6004-8 - EXPERIENCIA EN LA VIDA REAL TRAS UN LUSTRO DE SACUBITRILO-VALSARTÁN. ¿MEJORA LA FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO DE NUESTROS PACIENTES CON INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA?
-
Estévez Paniagua, Álvaro
- 6025-5 - PERCEPCIÓN DE LOS PACIENTES CON FIBRILACIÓN AURICULAR SOBRE EL ADECUADO CONTROL DE LA ANTICOAGULACIÓN ORAL ¿NOS PODEMOS FIAR?
- 6028-5 - CRITERIOS ELECTROCARDIOGRÁFICOS EN LA DERIVACIÓN AVL PARA CONFIRMAR LA CAPTURA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 6031-11 - EFICACIA DE UN PROGRAMA MULTIDISCIPLINAR BASADO EN LA ATENCIÓN PRECOZ EN HOSPITAL DE DÍA TRAS INGRESO POR INSUFICIENCIA CARDIACA. IMPACTO EN LA MORTALIDAD Y REINGRESOS POR INSUFICIENCIA CARDIACA EN EL PRIMER AÑO DESPUÉS DEL ALTA
- 6028-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO ATRIAL EN LOS MARCAPASOS SIN CABLES: CONSIGUIENDO SINCRONÍA AURICULOVENTRICULAR EN EL MUNDO REAL
- 6013-3 - CAMBIOS EN LAS CARACTERÍSTICAS EPIDEMIOLÓGICAS EN LOS INGRESOS POR INSUFICIENCIA CARDIACA EN UN SERVICIO DE CARDIOLOGÍA DESPUÉS DEL INICIO DE LA PANDEMIA COVID-19
- 6013-10 - EFECTO EN REINGRESOS Y VISITAS A URGENCIAS DE UN SEGUIMIENTO PRECOZ EN UN HOSPITAL DE DÍA CARDIOLÓGICO DESPUÉS DE UNA CIRUGÍA CARDIACA
- 4029-6 - DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 4029-5 - VALIDACIÓN DE CRITERIOS DE ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: ¿REALMENTE LO ESTAMOS HACIENDO BIEN?
- 4029-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO AURICULAR EN PORTADORES DE MARCAPASOS SIN CABLES, ¿HEMOS ALCANZADO LOS OBJETIVOS DE SINCRONÍA AURICULOVENTRICULAR EN LA VIDA REAL?
- 5017-5 - DESARROLLO DE DOS MODELOS PREDICTIVOS DE REINGRESO EN LOS SEIS PRIMEROS MESES TRAS UNA CIRUGÍA CARDIACA
- 4029-7 - CURVA DE APRENDIZAJE DE LA ESTIMULACIÓN CARDIACA FISIOLÓGICA EN EL ÁREA DE RAMA IZQUIERDA
-
Muñoz Aguilera, Roberto
- 4029-5 - VALIDACIÓN DE CRITERIOS DE ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: ¿REALMENTE LO ESTAMOS HACIENDO BIEN?
- 6028-5 - CRITERIOS ELECTROCARDIOGRÁFICOS EN LA DERIVACIÓN AVL PARA CONFIRMAR LA CAPTURA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 4029-7 - CURVA DE APRENDIZAJE DE LA ESTIMULACIÓN CARDIACA FISIOLÓGICA EN EL ÁREA DE RAMA IZQUIERDA
- 4029-6 - DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 6028-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO ATRIAL EN LOS MARCAPASOS SIN CABLES: CONSIGUIENDO SINCRONÍA AURICULOVENTRICULAR EN EL MUNDO REAL
- 6013-10 - EFECTO EN REINGRESOS Y VISITAS A URGENCIAS DE UN SEGUIMIENTO PRECOZ EN UN HOSPITAL DE DÍA CARDIOLÓGICO DESPUÉS DE UNA CIRUGÍA CARDIACA
- 6025-5 - PERCEPCIÓN DE LOS PACIENTES CON FIBRILACIÓN AURICULAR SOBRE EL ADECUADO CONTROL DE LA ANTICOAGULACIÓN ORAL ¿NOS PODEMOS FIAR?
- 6013-3 - CAMBIOS EN LAS CARACTERÍSTICAS EPIDEMIOLÓGICAS EN LOS INGRESOS POR INSUFICIENCIA CARDIACA EN UN SERVICIO DE CARDIOLOGÍA DESPUÉS DEL INICIO DE LA PANDEMIA COVID-19
- 4029-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO AURICULAR EN PORTADORES DE MARCAPASOS SIN CABLES, ¿HEMOS ALCANZADO LOS OBJETIVOS DE SINCRONÍA AURICULOVENTRICULAR EN LA VIDA REAL?
- 5017-5 - DESARROLLO DE DOS MODELOS PREDICTIVOS DE REINGRESO EN LOS SEIS PRIMEROS MESES TRAS UNA CIRUGÍA CARDIACA
- 6031-11 - EFICACIA DE UN PROGRAMA MULTIDISCIPLINAR BASADO EN LA ATENCIÓN PRECOZ EN HOSPITAL DE DÍA TRAS INGRESO POR INSUFICIENCIA CARDIACA. IMPACTO EN LA MORTALIDAD Y REINGRESOS POR INSUFICIENCIA CARDIACA EN EL PRIMER AÑO DESPUÉS DEL ALTA
- 6004-8 - EXPERIENCIA EN LA VIDA REAL TRAS UN LUSTRO DE SACUBITRILO-VALSARTÁN. ¿MEJORA LA FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO DE NUESTROS PACIENTES CON INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA?
-
Sánchez Hernández, Ana Mª
- 6031-11 - EFICACIA DE UN PROGRAMA MULTIDISCIPLINAR BASADO EN LA ATENCIÓN PRECOZ EN HOSPITAL DE DÍA TRAS INGRESO POR INSUFICIENCIA CARDIACA. IMPACTO EN LA MORTALIDAD Y REINGRESOS POR INSUFICIENCIA CARDIACA EN EL PRIMER AÑO DESPUÉS DEL ALTA
- 4029-6 - DESARROLLO DE UN NUEVO ÍNDICE PARA EL DIAGNÓSTICO DE LA CAPTURA DEL SISTEMA DE CONDUCCIÓN EN LA ESTIMULACIÓN DEL ÁREA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
- 6004-8 - EXPERIENCIA EN LA VIDA REAL TRAS UN LUSTRO DE SACUBITRILO-VALSARTÁN. ¿MEJORA LA FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO DE NUESTROS PACIENTES CON INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA?
- 4029-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO AURICULAR EN PORTADORES DE MARCAPASOS SIN CABLES, ¿HEMOS ALCANZADO LOS OBJETIVOS DE SINCRONÍA AURICULOVENTRICULAR EN LA VIDA REAL?
- 6028-3 - OPTIMIZACIÓN DE LOS PARÁMETROS DE SENSADO ATRIAL EN LOS MARCAPASOS SIN CABLES: CONSIGUIENDO SINCRONÍA AURICULOVENTRICULAR EN EL MUNDO REAL
- 4029-7 - CURVA DE APRENDIZAJE DE LA ESTIMULACIÓN CARDIACA FISIOLÓGICA EN EL ÁREA DE RAMA IZQUIERDA
- 4029-5 - VALIDACIÓN DE CRITERIOS DE ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: ¿REALMENTE LO ESTAMOS HACIENDO BIEN?
- 5017-5 - DESARROLLO DE DOS MODELOS PREDICTIVOS DE REINGRESO EN LOS SEIS PRIMEROS MESES TRAS UNA CIRUGÍA CARDIACA
- 6028-5 - CRITERIOS ELECTROCARDIOGRÁFICOS EN LA DERIVACIÓN AVL PARA CONFIRMAR LA CAPTURA DE LA RAMA IZQUIERDA DEL HAZ DE HIS
