SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6103. Nuevos desafíos en la cardiopatía del paciente mayor
6103-3. ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
Servicio de Cardiología. Hospital Donostia, Donostia-San Sebastián (Guipúzcoa), España.
Introducción y objetivos: La amiloidosis cardiaca por transtirretina (ATTR) tiene una evolución natural poco estudiada. El sistema de estadiaje más utilizado es el de Gillmore basado en el valor del NT-proBNP y la tasa de filtrado glomerular (TFG). El objetivo de este estudio es analizar las características basales y aparición de eventos adversos en el seguimiento de una cohorte de pacientes diagnosticados de ATTR en función del estadio de Gillmore al diagnóstico.
Métodos: Estudio retrospectivo que incluye de forma consecutiva a los pacientes diagnosticados de ATTR (Perugini 2-3 sin componente monoclonal) entre enero de 2016 y septiembre de 2023. Ningún paciente recibía tratamiento modificador de la enfermedad. Se recoge información clínica, ECG, analítica, ecocardiográfica y eventos adversos en el seguimiento (mediana 20 meses, rango 0-74 meses). Los pacientes se clasificaron en 3 grupos: estadio I (NT-proBNP # 45 ml/min), II (NT-proBNP > 3.000 ng/l o TFG # 3.000 ng/l y TFG < 45 ml/min).
Resultados: Se incluyeron 217 pacientes con ATTR (86,6% hombres, edad media 80,7 años). No hubo diferencias en la edad al diagnóstico, historia de ictus, enfermedad coronaria, insuficiencia cardiaca con FEVI preservada, estenosis de canal, túnel carpiano, síncope, marcapasos, neuropatía o diabetes mellitus. Se observó mayor incidencia de cardiopatía hipertensiva en el estadio III (p 0,01) (tabla). El bajo voltaje en el ECG, bloqueo de rama u onda Q no mostró diferencias, pero la presencia de FA fue mayor en estadios II y III (p 0,003). Los hallazgos ecocardiográficos mostraron mayor grosor del septo y pared posterior, así como menor FEVI a medida que progresaba el estadio Gillmore. La mediana de supervivencia fue de 44 meses (estadio I 48 meses; II 45 meses; III 16 meses). La mortalidad global fue del 25,8%. La hazard ratio de mortalidad ajustada por edad en comparación con el estadio I fue de 3,4 (IC95% 1,7-7,1; p0,001) en el estadio II y 11,4 (IC95% 5,6-22,9; p < 0,001) en el III (figura). No se observaron diferencias en la incidencia de implante de marcapasos o DAI-TRC. El 35% de los pacientes presentó ingresos por IC, siendo más frecuentes a mayor estadio Gillmore y llegando al 50% en el estadio III (p 0,002).
|
|
|
Gillmore I (N = 110) |
Gillmore II (N = 73) |
Gillmore III (N = 34) |
p |
|
NT-proBNP # 45 |
NT-proBNP > 3.000 o TFG < 45 |
NT-proBNP > 3.000 y TFG < 45 |
|||
|
Características |
Edad (años) |
80 ± 7,7 |
82,3 ± 5,5 |
79,9 ± 16 |
0,19 |
|
Sexo (varón) |
101/110 (91,8%) |
60/73 (82,2%) |
27/34 (79,4%) |
0,07 |
|
|
ECG |
FA/Flutter |
57/110 (51,8%) |
53/72 (73,6%) |
25/33 (75,8%) |
0,003 |
|
Ondas Q patológicas |
42/110 (38,2%) |
33/72 (45,8%) |
18/34 (52,9%) |
0,26 |
|
|
QRS de bajo voltaje |
29/110 (26,4%) |
23/72 (31,9%) |
13/34 (38,2%) |
0,38 |
|
|
Antecedentes |
CP hipertensiva |
63/110 (57,3%) |
52/73 (71,2%) |
28/34 (82,4%) |
0,01 |
|
IC FEp |
74/109 (67,9%) |
56/73 (76,6%) |
24/34 (70,6%) |
0,43 |
|
|
Marcapasos |
14/110 (12,7%) |
9/73 (12,3%) |
6/34 (17,6%) |
0,72 |
|
|
Neuropatía |
3/110 (2,7%) |
5/72 (6,9%) |
1/34 (2,9%) |
0,35 |
|
|
Túnel carpiano |
44/110 (40%) |
21/73 (28,8%) |
8/34 (23,5%) |
0,12 |
|
|
Ecocardiograma |
Grosor TIV (mm) |
17,2 ± 2,4 |
18,2 ± 3,7 |
18,8 ± 2,9 |
0,01 |
|
Grosor PP (mm) |
14,8 ± 2,5 |
16,5 ± 3,1 |
17,6 ± 5,4 |
< 0,001 |
|
|
DVITD (mm) |
45,2 ± 8,5 |
45,2 ± 7,7 |
45,6 ± 6,6 |
0,96 |
|
|
FEVI (%) |
57,1 ± 9,3 |
50,4 ± 11,9 |
48,1 ± 10,5 |
< 0,001 |
|
|
Eventos |
Ingreso IC |
26/110 (23,6%) |
33/73 (45,2%) |
17/34 (50%) |
0,002 |
|
Implante marcapasos |
9/110 (8,2%) |
7/73 (9,6%) |
1/34 (2,9%) |
0,48 |
|
|
Implante DAI-TRC |
2/110 (1,8%) |
0/72 (0%) |
1/34 (2,9%) |
0,41 |
|
|
Exitus |
12/110 (10,9%) |
20/73 (23,4%) |
24/34 (70'6%) |
< 0,001 |
|
|
TFG: tasa de filtrado glomerular; FA: fibrilación auricular; CP: cardiopatía; IC: insuficiencia cardiaca; FEp fracción de eyección preservada; TIV: tabique interventricular; PP: pared posterior; DVITD: diámetro telediastólico del ventrículo izquierdo; DAI: desfibrilador automático implantable; TRC: terapia de resincronización cardiaca; FEVI: fracción de eyección del ventrículo izquierdo. |
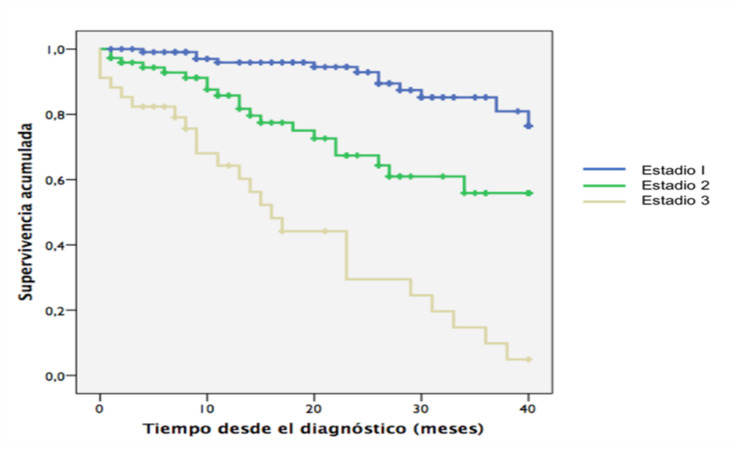
Mortalidad de la ATTR según el estadio Gillmore.
Conclusiones: El sistema de estadiaje de Gillmore en ATTR es sencillo y permite identificar al subgrupo de pacientes con más eventos adversos y mortalidad en el
Comunicaciones disponibles de "6103. Nuevos desafíos en la cardiopatía del paciente mayor"
- 6103-1. Modera
- Rocío Menéndez Colino, Madrid
- 6103-2. ¿Qué pronóstico tienen los pacientes más añosos con insuficiencia cardiaca con fracción de eyección reducida?
- Catarina Silva Araújo1, Irene Marco Clement2, Josebe Goirigolzarri Artaza2, María Alejandra Restrepo Córdoba2, Tania Gómez Selgas2, María Victoria Laguna Calle2, Lorena Rueda Flores2, Miguel Ángel Gomes Garfia2, Isabel Sicilia Bravo2, Isidre Vila Costa3 y Julián Pérez-Villacastín Domínguez4
1Serviço de Medicina Interna. Hospital de Braga, Braga (Portugal), 2Unidad de Insuficiencia Cardiaca, Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España, 3Cardiología Clínica, Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España y 4Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España.
- 6103-3. ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- Renata Forcada Barreda, Cristina Goena Vives, Iñaki Villanueva Benito, Xavier Arana Achaga, Itziar Solla Ruíz, Leyre Hernández de Alba, Sergio Calvo Chumillas, Pablo Aldave Zabaleta, Beñat Urruzola Oianguren, Jonathan Jesús Palafor Alcalá y Ramón Querejeta Iraola
Servicio de Cardiología. Hospital Donostia, Donostia-San Sebastián (Guipúzcoa), España.
- 6103-4. Superancianos: evolución de los pacientes más añosos tras una descompensación de insuficiencia cardiaca
- Inés Ramos González-Cristóbal1, Jorge García Onrubia1, Irene Marco Clement1, David Vivas Balcones1, María Alejandra Restrepo Córdoba1, Juan Carlos Gómez Polo1, Julia Playán Escribano1, Javier Higueras Nafria1, Miguel Márquez García1, Gonzalo García Martí1, Victoria Laguna Calle2, Julián Pérez-Villacastín Domínguez1, Josebe Goirigolzarri Artaza1 e Isidre Vila Costa1
1Servicio de Cardiología y 2Enfermería. Hospital Clínico San Carlos, Madrid, España.
- 6103-5. Factor de diferenciación de crecimiento 15 y klotho: biomarcadores emergentes de fragilidad en pacientes con insuficiencia cardiaca
- Álvaro Margalejo Franco1, Tamara Iturriaga Ramírez2, Marta González Freire3, Lara Aguilar Iglesias1, Ruth Sáez de la Maleta Úbeda4, Catalina Santiago Dorrego2, Selene Baos Muñiz5, Thomas Yvert6, Alejandro Sáez de Rellán7, Javier Raya González8, María Fernández del Valle9, Ana Merino Merino1 y José Ángel Pérez Rivera1
1Servicio de Cardiología. Complejo Asistencial de Burgos, Burgos, España, 2Departamento de Ciencias de la actividad física y el deporte. Universidad Europea, Madrid, España, 3Instituto de Investigación en Salud de las Islas Baleares, Palma de Mallorca (Illes Balears), España, 4Servicio de Análisis Clínicos. Complejo Asistencial de Burgos, Burgos, España, 5Departamento de Nutrición Humana y dietética. Universidad Isabel I, Burgos, España, 6Facultad de Ciencias del Deporte y Actividad Física-INEF. Universidad Politécnica, Madrid, España, 7Departamento de Educación e Innovación Educativa. Universidad Europea, Madrid, España, 8Facultad de Ciencias del Deporte. Universidad de Extremadura, Cáceres, España y 9Facultad de Medicina. Universidad de Oviedo. Hospital Universitario Central de Asturias, Oviedo (Asturias), España.
- 6103-6. Resultados de la vida real sobre tratamiento con inhibidores del receptor de angiotensina-neprilisina en ancianos con insuficiencia cardiaca con fracción de eyección reducida
- Antonio José Bollas Becerra1, Marcelino Cortés García1, Jorge Balaguer Germán1, Carlos Rodríguez López1, José María Romero Otero1, José Antonio Esteban Chapel1, Luis Nieto Roca2, Mikel Taibo Urquía1, Ana María Pello Lázaro1, María González Piña1 y José Tuñón Fernández1
1Servicio de Cardiología. Hospital Universitario Fundación Jiménez Díaz, Madrid, España y 2Servicio de Cardiología. Hospital Son Espases, Palma de Mallorca (Illes Balears), España.
- 6103-7. Insuficiencia cardiaca y enfermedad renal crónica avanzada: diferencias en las características y tratamiento en pacientes con un filtrado glomerular mayor o menor de 30 ml/minuto/m2
- Rafael González Manzanares1, María Anguita Gámez2, Manuel Anguita Sánchez3, Juan Luis Bonilla Palomas4, Alejandro Recio Mayoral5, Javier Muñiz García6, Juan Carlos Castillo Domínguez1, Nieves Romero Rodríguez7, Francisco Javier Elola Somoza8, Ángel Cequier Fillat9 y Luis Rodríguez Padial10
1UGC de Cardiología. Hospital Universitario Reina Sofía, Córdoba, España, 2Instituto Cardiovascular. Hospital Clínico San Carlos, Madrid, España, 3Hospital Universitario Reina Sofía, Córdoba, España, 4Unidad de Cardiología. Hospital San Juan de la Cruz, Úbeda (Jaén), España, 5Servicio de Cardiología. Hospital Universitario Virgen Macarena, Sevilla, España, 6Instituto Universitario de Ciencias de la Salud, Universidad de A Coruña, A Coruña, España, 7Servicio de Cardiología. Hospital Universitario Virgen del Rocío, Sevilla, España, 8Fundación IMAS, Madrid, España, 9Servicio de Cardiología. Hospital Bellvitge, L'Hospitalet de Llobregat (Barcelona), España y 10Servicio de Cardiología. Hospital Virgen de la Salud, Toledo, España.
- 6103-8. Determinantes de fragilidad en pacientes con insuficiencia cardiaca y enfermedad renal
- Ángela Rodríguez Eguren1, Marta Farrero Torres1, Eduard Solé González1, María Ángeles Castel Lavilla1, José Jesús Broseta Monzó2, Juan José Rodríguez Arias1, Ana García Álvarez1, Antonio Martínez Guisado1, Andrea Arenas Loriente1, Íñigo Anduaga Elorza1, Eva Moreno Monterde1, Pastora Rodríguez Fraga1, Guillem Balagué Dobon1, Norberto Alonso de la Fuente1 y Pedro J. Caravaca Pérez1
1Cardiología y 2Nefrología. Hospital Clínic, Barcelona, España.
- 6103-9. Impacto de los síndromes geriátricos en el pronóstico de los pacientes jóvenes ingresados por insuficiencia cardiaca aguda
- Lara Aguilar Iglesias, Ester Sánchez Corral, Ana Merino Merino, María Jesús García Sánchez, Ana Isabel Santos Sánchez, Juan Asensio Nogueira, Rubén Hernando González, Álvaro Margalejo Franco, Guillermo Servando Carrillo, Álvaro Díaz Gómez, Enrique Palomero Camacho, Beatriz García Díaz, Ruth Sáez de la Maleta Úbeda, Jesús Ignacio Domínguez Calvo y José Ángel Pérez Rivera
Complejo Asistencial de Burgos, Burgos, España.
- 6103-10. Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- Alejandro Lara García1, Rocío Menéndez Colino2, Lucía Canales Muñoz1, Joaquín Vila García1, Emilio Arbas Redondo1, Juan Caro Codón1, Sandra Rosillo Rodríguez1, Eduardo R. Armada Romero1 y José Raúl Moreno Gómez1
1Servicio de Cardiología y 2Servicio de Geriatría. Hospital Universitario La Paz, Madrid, España.
- 6103-11. MINOCA vs MICAD en el paciente anciano: características y pronóstico
- Paula Rodríguez Montes, Alfonso Fraile Sanz, Bárbara Izquierdo Coronel, Joaquín J. Alonso Martín, Cristina Perela Álvarez, Nuria Gil Mancebo, Daniel Nieto Ibáñez, María Álvarez Bello, María Martín Muñoz, Miguel de la Serna Real de Asúa, Silvia Humanes Ybáñez, María Jesús Espinosa Pascual, Rebeca Mata Caballero, Renée Olsen Rodríguez y Paula Awamleh García
Cardiología. Hospital Universitario de Getafe, Getafe (Madrid), España.
- 6103-12. ¿Son nuestros pacientes añosos superponibles a los de los ensayos? Cohorte de pacientes consecutivos > 75 años sometidos a implante percutáneo de válvula aórtica
- Andoni Fernández González1, Aránzazu Urchaga Litago1, Raúl Ramallal Martínez1, María Elena Fernández Jarne1, Rodrigo Molero de Ávila García2, Marina Virosta Gil1, Amaia Loyola Arrieta1, Jara Amaiur García Ugaldebere1, Julene Ugarriza Ortueta1, Arturo Lanaspa Gallego1, Cristina Villabona Rivas1, Betel Olaizola Balboa1, Amaia Yuan Ibargoyen Aira1, Miriam Sánchez Sánchez1 y Valeriano Ruiz Quevedo1
1área Clínica del Corazón, Servicio de Cardiología y 2Servicio de Geriatría. Hospital Universitario de Navarra, Pamplona (Navarra), España.
- 6103-13. Valve in valve como tratamiento de degeneración bioprotésica aórtica: ¿una realidad?
- María Fernández González, Irene Toribio García, María López Benito, Rubén Bergel García, Paula Cano García, Enrique Sánchez Muñoz, Clea González Maniega, Claudia Santos García, Itsaso Larrabide Eguren, Elena Rodríguez García, Jesús Mancheño Antón, Santiago Ansón Pemán, Juan Carlos Cuellas Ramón, Armando Pérez de Prado y Felipe Fernández Vázquez
Cardiología. Complejo Asistencial Universitario de León, León, España.
- 6103-14. Parámetros de la valoración geriátrica integral, para la valoración de riesgo de complicaciones cardiovasculares mayores en pacientes ancianos con implante de TAVI
- Andrez Felipe Cubides Novoa1, Cristina de la Rubia Molina2, Ignacio Sánchez Pérez3, Daniel Águila Gordo1, Cristina Mateo Gómez1, Maeve Soto Pérez1, Emilio Blanco López1, Pablo Soto Martín1, Beatriz Jiménez Rubio1, Marta Andrés Sierra1, Cinthya Nuez Cuartango1, Laura Montesinos Vinader1, Alfonso Freites Esteves4, Giulio D'ascoli4 y Jesús Piqueras Flores1
1Cardiología, 2Geriatría, 3Cardiología-Hemodinámica y 4Hemodinámica. Hospital General Universitario de Ciudad Real, Ciudad Real, España.
- 6103-15. Ecocardiograma de ejercicio en pacientes octogenarios: una herramienta válida para la valoración diagnóstica y pronóstica en cardiopatía isquémica
- Carlos Casanova Rodríguez, Rubén Cano Carrizal, Andrea Vélez Salas, Daniel Rodríguez Alcudia, Diego Iglesias del Valle, Elena de la Cruz Berlanga, Rosalía Cadenas Chamorro, M.M. Belén Paredes González, Víctor Martínez Dosantos, Arturo Martín-Peñato Molina, M.M. Cruz Aguilera Martínez, Ana Lareo Vicente y Ángel García García
Servicio de Cardiología. Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid), España.
- 6103-16. Relación entre la salud cardiovascular y el Alzheimer: las alteraciones del metabolismo lipídico aumentan el riesgo de comorbilidad
- Laura Mourino-álvarez1, Cristina Juárez-Alia1, Tamara Sastre-Oliva1, Inés Perales-Sánchez1, Germán Hernández-Fernández1, Eduardo Chicano-Gálvez2, Ángela Peralbo-Molina2, Felipe Madruga3, Emilio Blanco-López4, Teresa Tejerina5 y María G. Barderas1
1Lab. Fisiopatología Vascular. Hospital Nacional de Parapléjicos, Toledo, España, 2Unidad de Espectrometría de Masas e Imagen Molecular de IMIBIC (IMSMI). Instituto Maimónides de Investigación Biomédica de Córdoba (IMIBIC), Córdoba, España, 3Departamento de Geriatría. Hospital Geriátrico Virgen del Valle, Toledo, España, 4Departamento de Cardiología. Hospital General Universitario de Ciudad Real, Ciudad Real, España y 5Departamento de Farmacología, Facultad de Medicina. Universidad Complutense, Madrid, España.
Más comunicaciones de los autores
-
Aldave Zabaleta, Pablo
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
-
Arana Achaga, Xavier
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
-
Calvo Chumillas, Sergio
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
-
Forcada Barreda, Renata
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
-
Goena Vives, Cristina
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 6085-511 - Comorbilidades y mortalidad en la vida real en pacientes con fibrilación auricular e insuficiencia cardiaca concomitantes
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 5007-4 - Caracterización de seguridad y eficacia en la vida real de edoxabán en pacientes con insuficiencia cardiaca y fibrilación auricular: estudio EMAYIC
-
Hernández de Alba, Leyre
- 5014-11 - Identificación y validación de candidatos a estudio coronario no invasivo previo a cirugía cardiaca
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 6060-377 - Strain miocárdico por resonancia magnética cardiaca: ¿el futuro del diagnóstico precoz de la disfunción ventricular?
- Palafor Alcalá, Jonathan Jesús
-
Querejeta Iraola, Ramón
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
-
Solla Ruíz, Itziar
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
-
Urruzola Oianguren, Beñat
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 6010-53 - Cardiopatía isquémica y género. La influencia del conocimiento
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
-
Villanueva Benito, Iñaki
- 6103-3 - ¿Permite el sistema de estadiaje de Gillmore identificar los pacientes con amiloidosis cardiaca por transtirretina y eventos adversos en el seguimiento?
- 5012-4 - Diferencias según género en amiloidosis cardiaca por transtirretina
- 5015-5 - TEP de intermedio-alto riesgo con manejo conservador: ¿tiene valor pronóstico la evolución de los parámetros ecocardiográficos de sobrecarga de VD durante el ingreso?
- 6054-357 - El reto del diagnóstico precoz en la amiloidosis cardiaca por transtirretina: ¿cuánto me ayudan las técnicas de strain?
