SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6072. Pronóstico y diagnóstico: biomarcadores y técnicas de imagen
6072-451. Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
1Servicio de Cardiología y 2Servicio de Medicina Interna. Hospital Clínico San Cecilio, Granada, España.
Introducción y objetivos: La evaluación de la etiología subyacente de la insuficiencia cardiaca (IC) es fundamental para un manejo terapéutico óptimo y mejora de resultados. Objetivo: describir los resultados en el diagnóstico etiológico de un protocolo sistemático de evaluación y analizar las diferencias en mortalidad.
Métodos: Estudio observacional de cohortes prospectivo de paciente que debutan con IC atendidos en una unidad especializada de IC desde 2012. Se realiza un análisis descriptivo del diagnóstico etiológico. Se compararon las características clínicas entre grupos y su impacto en la supervivencia mediante un análisis de Kaplan Meier.
Resultados: Se analizaron los datos de 1.218 pacientes con diagnóstico etiológico específico. La edad media fue de 69,5 años, con un 29% de mujeres y una FEVI inicial media del 32%. La mitad de la cohorte fue diagnosticada de cardiopatía isquémica y la otra mitad de miocardiopatía no isquémica (47,2 vs 52,8%) (tabla). La distribución de las causas no isquémicas incluyó idiopática/familiar (17,2%), valvular (7,2%), taquimiopatía (5,7%), HTA (4,2%), quimioterápica (4,1%), enólica (4%), inflamatoria (2,5%), infiltrativa/restrictiva (2%) y en estudio (2,3%). El tratamiento farmacológico fue similar entre grupos, con un mayor uso de dispositivos DAI en pacientes con cardiopatía isquémica (22,3 vs 13,8%, p 0,0001) y una tendencia a más resincronización (15,1 vs 18,8% p 0,09) en aquellos con miocardiopatía no isquémica. La mediana de seguimiento fue de 23 meses, y no se encontraron diferencias significativas en la mortalidad entre la etiología isquémica y no isquémica (20,2 vs 16,5%, p 0,2). La mayoría de las muertes fueron de causa cardiovascular (65,3%), con una mayor proporción de muerte súbita en pacientes con cardiopatía isquémica (22,4 vs 8,5%, p 0,004) y de insuficiencia cardiaca en aquellos con miocardiopatía no isquémica (29,3 vs 43,4%, p 0,03). El análisis de Kaplan-Meier mostró grandes diferencias en la supervivencia según la etiología de la no isquémica (log rank 44,074, p 0,0001).
|
Características basales en función de la etiología |
|||
|
Isquémica |
No isquémica |
p |
|
|
n (%) |
n (%) |
||
|
Edad (años) |
71,1 ± 11 |
67,8 ± 13 |
0,0001 |
|
Sexo (mujer) |
114 (20,4%) |
228 (36,3%) |
0,0001 |
|
FEVI inicial |
32,4 ± 7 |
31,4 ± 9 |
0,05 |
|
Tabaco |
134 (23,3%) |
107 (16,6%) |
0,004 |
|
HTA |
363 (63%) |
349 (54%) |
0,002 |
|
DM |
218 (37,9%) |
146 (22,7%) |
0,0001 |
|
Dislipemia |
358 (62%) |
227 (35%) |
0,0001 |
|
I. renal |
129 (22,4%) |
88 (13,7%) |
0,0001 |
|
EPOC |
122(21%) |
107 (16,6%) |
0,04 |
|
FA |
142 (24,7%) |
248 (38,5%) |
0,0001 |
|
BRI |
96 (16,7%) |
195 (30%) |
0,0001 |
|
DM diabetes mellitus; FA fibrilación auricular; BRI bloqueo completo de rama izquierda. |
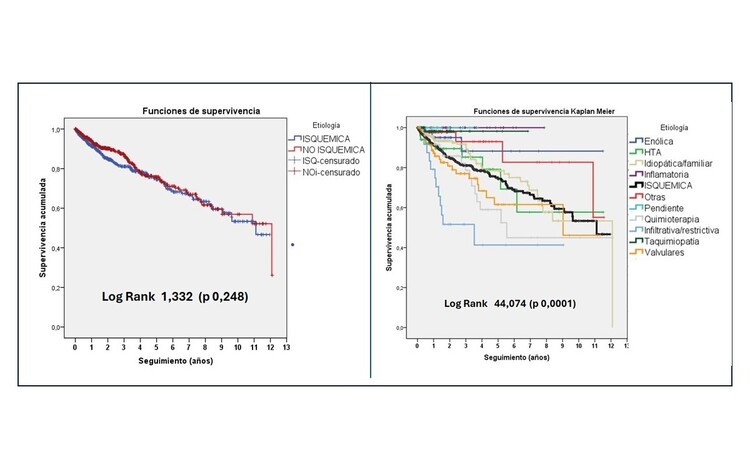
Análisis de supervivencia por etiologías.
Conclusiones: En una de unidad especializada de IC con pacientes fundamentalmente con FEVI reducida, existe una proporción similar de etiología isquémica y no isquémica. Globalmente, no existen diferencias en la mortalidad entre ambas, pero existen grandes diferencias en la supervivencia según la etiología no isquémica.
Comunicaciones disponibles de "6072. Pronóstico y diagnóstico: biomarcadores y técnicas de imagen"
- 6072-449. Utilidad de los parámetros del estudio ecocardiográfico doppler para predecir NT-proBNP > 300. Estudio de correlación
- Gonzalo Guzzo Merello1, Roberto Picano2, Paula Beltrán Correas1, Tania Sonia Luque Díaz1, María de la Parte Cancho3 y Laura Pérez1
1Cardiología, 2Universidad Alfonso X el Sabio y 3Cardiología Pediátrica. Hospital General de Villalba, Collado Villalba (Madrid), España.
- 6072-450. Strain global longitudinal en insuficiencia cardiaca con fracción de eyección preservada. ¿Es útil?
- Daniel Nieto Ibáñez1, Rebeca Mata Caballero1, Bárbara Izquierdo Coronel1, Cristina Perela Álvarez1, Cristina Perela Álvarez1, Pablo Margüenda Contreras2, Beatriz Marín García2, Renée Olsen Rodríguez1, María Álvarez Bello1, María Martín Muñoz1, Silvia Humanes Ybáñez1, Miguel de la Serna Real de Asúa1, Nuria Gil Mancebo1, Alfonso Fraile Sanz1 y Joaquín J. Alonso Martín1
1Servicio de Cardiología y 2Servicio de Medicina Interna. Hospital Universitario de Getafe, Getafe (Madrid), España.
- 6072-451. Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- Hadi Nagib Raya1, Jesús Gabriel Sánchez Ramos1, Diego Segura Rodríguez1, Cristina Cánovas Galindo1, Ángel Prades Sánchez1, Sara Corpas Pérez1, Ana Vallejo Yuste1, Ignacio Arroyo Crespo1, Daniel Montes Chacón1, Norberto Herrera Gómez1, Isabel Almansa Valencia1, Pablo Santiago Díaz1, María Teresa Molina Ruiz1, Alfredo José Pardo Cabello2 y Eduardo Moreno Escobar1
1Servicio de Cardiología y 2Servicio de Medicina Interna. Hospital Clínico San Cecilio, Granada, España.
- 6072-452. Predictores de hospitalización por insuficiencia cardiaca tras cirugía en pacientes con insuficiencia mitral primaria: relevancia de los parámetros de función de la aurícula izquierda
- Lucía Barriales Revilla1, Patrick O'Neill González1, Fabián Islas Ramírez2, Manuel Carnero Alcázar1, Rocío Párraga Gutiérrez1, Eva Gutiérrez Ortiz1, Daniel Pérez Camargo1, Lourdes Montero Cruces1, Patricia Mahía Casado1, Eduardo Pozo Osinalde1, Sandra Gil Abizanda1, José Alberto de Agustín Loeches1 y Carmen Olmos Blanco1
1Instituto Cardiovascular. Hospital Clínico San Carlos, Madrid, España y 2Hospital Nuestra Señora del Prado, Talavera de la Reina (Toledo), España.
- 6072-453. Mejora de la capacidad funcional en pacientes con insuficiencia cardiaca y fracción de eyección mejorada
- Consuelo Fernández-Avilés Irache, Manuel Crespín Crespín, Diana Ladera Santos, Rafael González Manzanares, Guillermo Gutiérrez Ballesteros, Rafaela Luque López, Asunción García Merino, José María Segura Saint-Geróns, Manuel Anguita Sánchez y José López Aguilera
Hospital Universitario Reina Sofía, Córdoba, España.
- 6072-454. Relación de FIB4 con endpoints duros en insuficiencia cardiaca
- Jesús Marchal Martínez, Carlos José Morales Alcázar, Ana María Martínez Rodríguez, Miguel Puentes Chiachío, Javier Torres Llergo y Juan Carlos Fernández Guerrero
Cardiología. Hospital Universitario de Jaén, Jaén, España.
- 6072-455. La función auricular izquierda es predictora de reingresos a 90 días en pacientes hospitalizados por un primer episodio de insuficiencia cardiaca
- Verónica Poveda1, Irene Carrión Sánchez2, Carmen Olmos Blanco1, Claudia Dávila1, Sandra Gil Abizanda1, María Alejandra Restrepo Córdoba1, Josebe Goirigolzarri Artaza1, Eduardo Pozo Osinalde1, José Alberto de Agustín Loeches1 y Fabián Islas Ramírez3
1Instituto Cardiovascular. Hospital Clínico San Carlos, Madrid, España, 2Servicio de Cardiología. Hospital Universitario Ramón y Cajal, Madrid, Madrid, España y 3Servicio de Cardiología. Hospital Nuestra Señora del Prado, Talavera de la Reina (Toledo), España.
- 6072-456. El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- Carlos Rodríguez Carneiro1, Guillermo Pablo de la Osa Hernández1, Adrián Martínez Roca1, Carmen Labarta Bello1, Gonzalo Acedo Romay1, Miguel Ángel Martín Arena1, Joaquín Vila García1, Alejandro Lara García1, Lucía Canales Muñoz1, Juan Ramón Rey Blas2, Laura Peña Conde2, Elsa Prieto Moriche2, Carlos Merino Argos3, Ángel Manuel Iniesta Manjavacas2 y José Raúl Moreno Gómez4
1Servicio de Cardiología, 2Servicio de Cardiología, Sección de Cardiología Clínica, 3Servicio de Cardiología, Sección de Cardiopatías Congénitas y 4Servicio de Cardiología, Sección de Hemodinámica. Hospital Universitario La Paz, Madrid, España.
- 6072-457. Mejoría del metabolismo férrico y cambios en biomarcadores tras reposición de ferropenia en pacientes con insuficiencia cardiaca y fracción de eyección deprimida
- Carla Benavent García1, Andrea Romero Valero2, Alba García Suárez1, Marina del Río López1, Cristina Lledó Ortiz1, Alba Izquierdo Hernández1, Nuria Vicente Ibarra1, Antonio García Honrubia1, Marina Martínez Moreno1, Sandra Santos Martínez1 y Pedro Morillas Blasco1
1Hospital General Universitario de Elche, Elche (Alicante), España y 2Hospital Vega Baja, Orihuela (Alicante), España.
- 6072-458. Diferencias pronósticas según el sexo en pacientes con insuficiencia cardiaca de novo y fracción de eyección ventricular izquierda reducida (FEVI ≤ 40%): registro COMFE
- Inés Gómez Otero1, Óscar Otero García1, Raquel López Vilella2, Pablo de la Fuente López1, Víctor Donoso Trenado2, Carlos Yebra-Pimentel Brea1, Javier Adarraga Gómez1, Guillermo Gallego Latorre1, Noelia Bouzas Cruz1, David García Vega1, Luis Almenar Bonet2 y José Ramón González Juanatey1
1Servicio de Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España y 2Servicio de Cardiología. Hospital Universitario La Fe, Valencia, España.
- 6072-459. Prevalencia e impacto pronóstico de la concentración urinaria de sodio y cloro en pacientes con insuficiencia cardiaca aguda
- Juan Carlos López-Azor García1, Marta Cobo Marcos1, Esther Montero2, Julia González1, Ana Royuela1, María Luisa Martín3, Aránzazu Martín3, Daniel de Castro1, Fernando Domínguez1, Ana Sáinz3, Camino Gómez3, Pablo García Pavía1 y Javier Segovia Cubero1
1Servicio de Cardiología, 2Servicio de Medicina Interna y 3Servicio de Urgencias. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 6072-460. Monitorización de péptidos natriuréticos tras el alta en pacientes hospitalizados por insuficiencia cardiaca y fracción de eyección preservada
- Diana Milena Cruz Sepúlveda1, Lidia María Carrillo Mora1, José Javier Tercero Fajardo1, Noelia Fernández Villa1, Álvaro Hernández Vicente2, Francisco José Pastor Pérez1, Manuel Martínez Selles3, Eduard Solé González4, Antoni Bayés Genís5, José A. Noguera Velasco2 y Domingo Andrés Pascual Figal1
1Cardiología. Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, España, 2Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, España, 3Servicio de Cardiología, Hospital General Universitario Gregorio Marañón, Instituto de Investigación Sanitaria Gregorio Marañón. Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV). Universidad Complutense de Madrid, Madrid, España, 4Hospital Clínic, Barcelona, España y 5Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España.
- 6072-461. CA 125 como marcador pronóstico en insuficiencia cardiaca
- Eva González Llamas, Ana Carvajal Martos, Soraya Muñoz Troyano y Fabiola Nicolás Cañadas
Hospital Universitario Torrecárdenas, Almería, España.
Más comunicaciones de los autores
- Almansa Valencia, Isabel
-
Arroyo Crespo, Nacho
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
-
Cánovas Galindo, Cristina
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5024-10 - Análisis de adherencia en fase III al programa de rehabilitación cardiaca mediante la evaluación de cifras de colesterol LDL a largo plazo
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Corpas Pérez, Sara
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Herrera Gómez, Norberto
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Molina Ruiz, María Teresa
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Montes Chacón, Daniel
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 6035-206 - Estudio de efectividad y seguridad de fármacos inhibidores de PCSK9 en la práctica clínica habitual de una unidad de rehabilitación cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Moreno Escobar, Eduardo
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 4008-5 - Diferencias de género en el pronóstico aórtico en pacientes con síndrome de Marfan. Estudio longitudinal retrospectivo del registro REPAG
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 4008-4 - Predictores de eventos adversos en patología aórtica. No solo el tamaño importa
- 6001-1 - Válvula aórtica bicúspide y eventos adversos aórticos: ¿qué aporta la hemodinámica no invasiva?
- 5024-10 - Análisis de adherencia en fase III al programa de rehabilitación cardiaca mediante la evaluación de cifras de colesterol LDL a largo plazo
- 6009-45 - Rentabilidad del estudio genético en pacientes de alto riesgo cardiovascular
- 6035-206 - Estudio de efectividad y seguridad de fármacos inhibidores de PCSK9 en la práctica clínica habitual de una unidad de rehabilitación cardiaca
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
-
Nagib Raya, Hadi
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
-
Pardo Cabello, Alfredo José
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
-
Prades Sánchez, Ángel
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 6009-45 - Rentabilidad del estudio genético en pacientes de alto riesgo cardiovascular
- 6035-206 - Estudio de efectividad y seguridad de fármacos inhibidores de PCSK9 en la práctica clínica habitual de una unidad de rehabilitación cardiaca
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
-
Sánchez Ramos, Jesús Gabriel
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
- Santiago Díaz, Pablo
-
Segura Rodríguez, Diego
- 4008-4 - Predictores de eventos adversos en patología aórtica. No solo el tamaño importa
- 6001-1 - Válvula aórtica bicúspide y eventos adversos aórticos: ¿qué aporta la hemodinámica no invasiva?
- 5024-10 - Análisis de adherencia en fase III al programa de rehabilitación cardiaca mediante la evaluación de cifras de colesterol LDL a largo plazo
- 4003-1 - Modera
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
-
Vallejo Yuste, Ana
- 6104-5 - Eficacia de una estrategia moderada frente a intensiva en la optimización del tratamiento para la insuficiencia cardiaca
- 5001-7 - Análisis de la variabilidad estacional de la tensión arterial y su repercusión en pacientes con insuficiencia cardiaca con fracción de eyección reducida
- 5024-10 - Análisis de adherencia en fase III al programa de rehabilitación cardiaca mediante la evaluación de cifras de colesterol LDL a largo plazo
- 6072-451 - Protocolo de evaluación etiológica en una unidad especializada en insuficiencia cardiaca: resultados e impacto pronóstico
