SEC 2013 - El Congreso de las Enfermedades Cardiovasculares
4037. Trasplante cardiaco
4037-12. Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
Introducción: El patrón de repolarización precoz (RP), definido como la elevación ≥ 0,1 mV del punto J en derivaciones diferentes a V1-V3, la presencia de ondas J (“notch”) o el retraso de conducción en la unión QRS-ST (“slur”), se ha considerado clásicamente un hallazgo ECG benigno. Estudios recientes sugieren que podría ser marcador de vulnerabilidad al desarrollo de arritmias ventriculares en determinados subgrupos. Se desconoce, sin embargo, la incidencia/valor pronóstico de RP en pacientes trasplantados cardiacos (TC).
Objetivos: Evaluar la incidencia y valor pronóstico de la RP en pacientes TC.
Métodos: Estudio retrospectivo de 575 TC consecutivos entre Abril-91 y Enero-09. Se excluyeron los TC con edad < 16 años, supervivencia post-TC < 30 días o presencia de BRI. Se evaluó la presencia de RP, localización inferior/lateral, patrón “notch”/“slur”, anchura-QRS y QTc (fórmula Bazett) en el ECG basal (b) y 1-año post-TC (1a). Todos los pacientes fueron seguidos hasta Abril-10 o fecha de exitus. Se consideró endpoint primario: muerte súbita (MS) o muerte cardiovascular (MCV).
Resultados: De los 482 TC incluidos finalmente, 63 (13,1%) presentaron RP-b (85,7% RP-inferior, 52,4% lateral, 27% patrón-notch y 74,6% slur) y 40 (8,3%) RP-1a del TC (97,5% RP-inferior, 30% lateral, 17,5% notch y 82,5% slur). Con un seguimiento medio de 2.833 ± 1.739 días, 179 pacientes (37,1%) fallecieron o precisaron re-TC, 21 TC presentaron MS (4,3%) y 76 TC MCV. Se observó que los pacientes fallecidos por MCV presentaban respecto a los fallecidos por otras causas una mayor incidencia de RP: Slur-b (14,5% vs 4,8%; p = 0,03), RP-1a (9,2% vs 0,9%; p = 0,01), RP-inferior-1a (9,2% vs 0%; p = 0,002) y Slur-1a (7,9% vs 0%; p = 0,006). La RP-1a fue el único predictor independiente de MCV en el análisis multivariado (HR 2,8, IC95% 1,1-8,2, p = 0,04). No se observó, sin embargo, una relación entre RP y el riesgo de MS u otros parámetros ECG analizados.
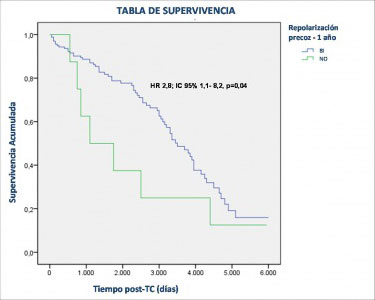
Figura. Tabla de supervivencia según RP-1 año.
Conclusiones: La presencia de RP en TC se sitúa en torno al 10%, fue superior en el post-TC inmediato y se redujo al año post-TC. Aunque no se observó una relación entre la RP y el riesgo de MS, la RP-1a resultó un predictor independiente de MCV. Estudios más amplios podrían determinar si la RP es un marcador de riesgo de eventos arrítmicos en este contexto.
Comunicaciones disponibles de "Trasplante cardiaco"
- 4037-1. Presentación
- Luis Martínez Dolz, Valencia y Eulàlia Roig Minguell, Barcelona.
- 4037-2. Everolimus en la enfermedad vascular del injerto establecida: seguimiento a 5 años de un estudio aleatorizado multicéntrico
- Manuel Gómez-Bueno1, Jesús Palomo Álvarez2, Francisco J. González Vílchez3, Juan Francisco Delgado Jiménez1, Sonia Mirabet Pérez1, Nicolás Manito Lorite1, Félix Pérez Villa1 y Javier Segovia Cubero1 del 1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), 2Hospital General Universitario Gregorio Marañón, Madrid y 3Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 4037-3. Riesgo cardiovascular de los pacientes trasplantados cardiacos en España: Resultados del estudio CTC a los 3 años postrasplante
- Juan Francisco Delgado Jiménez1, Gregorio Rábago2, Luis Almenar3, Juan Fernández-Yáñez4, Ernesto Lage5, José Luis Lambert6, Francisco González-Vílchez7 y María G. Crespo-Leiro8 del 1Hospital Universitario 12 de Octubre, Madrid, 2Clínica Universitaria de Navarra, Pamplona/Iruña (Navarra), 3Hospital Universitario La Fe, Valencia, 4Hospital Gregorio Marañón, Madrid, 5Hospital Universitario Virgen del Rocío, Sevilla, 6Hospital Universitario Central de Asturias, Oviedo, 7Hospital Universitario Marqués de Valdecilla, Santander y 8Complejo Hospitalario Universitario A Coruña.
- 4037-4. Implicación pronóstica de los depósitos de complemento en las biopsias endomiocárdicas de protocolo de pacientes trasplantados de corazón
- Mercedes Rivas Lasarte1, Sonia Mirabet Pérez1, Felipe Lozano Alarcón2, Cristina Roldán Francisco2, Laura López López1, Vicens Brossa Loidi1, M. Carmen Gelpi Sabater2 y Eulàlia Roig Minguell1 del 1Servicio de Cardiología y 2Servicio de Inmunología del Hospital de la Santa Creu i Sant Pau, Barcelona.
- 4037-5. ¿Es útil la farmacogenética relacionada con el tratamiento inmunosupresor en el seguimiento de pacientes trasplantados cardiacos?
- Ignacio J. Sánchez Lázaro, María José Herrero, Consuelo Jordán de Luna, Virginia Bosó, Luis Martínez Dolz, José Luis Poveda, Salvador Aliño y Luis Almenar Bonet del Hospital Universitario La Fe, Valencia.
- 4037-6. Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- Natalia Suárez Fuentetaja1, M.J. Paniagua-Martín2, R. Marzoa-Rivas2, E. Barge-Caballero2, Z. Grille-Cancela2, J. Pombo-Otero3, A. Castro-Beiras2 y M.G. Crespo-Leiro2 del 1Instituto de Investigación Biomédica A Coruña (INIBIC), 2Servicio de Cardiología, CHUAC, A Coruña y 3Servicio de Anatomía Patológica, CHUAC, A Coruña.
- 4037-7. Valoración invasiva mediante tomografía de coherencia óptica de la enfermedad vascular del injerto cardiaco. Experiencia en nuestro centro
- Esther Sánchez Insa, Eduardo Lezcano Callén, Mª Teresa Blasco Peiró, Mª Cruz Ferrer Gracia, Juan Sánchez-Rubio Lezcano, José Gabriel Galache Osuna, José Antonio Diarte de Miguel y Mª Isabel Calvo Cebollero del Servicio de Cardiología del Hospital Universitario Miguel Servet, Zaragoza.
- 4037-8. Patrón de expresión de adrenoceptores beta y GRKs en linfocitos. ¿Se normaliza tras el trasplante cardiaco?
- Francisco Buendía Fuentes1, María Rodríguez Serrano1, Jaime Agüero Ramón-Llin1, Joaquín Rueda Soriano1, Pilar D'Ocon2, Ana Osa Sáez1, Fermín Montó2 y Luis Almenar Bonet1 del 1Hospital Universitario y Politécnico La Fe, Valencia y 2Facultad de Farmacia, Universidad de Valencia.
- 4037-9. ¿Influye la hemodiafiltración posoperatoria en la función renal a largo plazo en el paciente trasplantado cardiaco?
- Eduard Solé González, Abdel Hakim Moustafa, Sonia Mirabet Pérez, Vicenç Brossa Loidi, Laura López López, Ana Belén Méndez Fernández, Alessandro Sionis y Eulàlia Roig Minguell del Hospital de la Santa Creu i Sant Pau, Barcelona.
- 4037-10. Coincidencias del HLA donante-receptor en el trasplante cardiaco. ¿qué papel desempeñan en la actualidad?
- Sandra Secades González, Beatriz Díaz Molina, Rebeca Alonso Arias, José Luis Lambert Rodríguez, Mª José Bernardo Rodríguez, María Martín Fernández, Antonio López Vázquez y Beatriz Suárez Álvarez del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 4037-11. Resultados en nuestro medio de un programa de asistencia ventricular de larga duración en pacientes con insuficiencia cardiaca avanzada
- Manuel Gómez-Bueno, Javier Segovia Cubero, Inés Sayago Silva, Manuel Sánchez García, Francisco José Hernández Pérez, Santiago Serrano Fiz, Juan Ugarte Basterrechea y Luis Antonio Alonso-Pulpón Rivera del Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 4037-12. Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- Aida Escudero González, Raquel Marzoa-Rivas, M. Jesús Paniagua Martín, Eduardo Barge-Caballero, Alfredo Barrio-Rodríguez, Germán Zugazabeitia Irazábal, Alfonso Castro-Beiras y Marisa Crespo-Leiro del Complexo Hospitalario Universitario, A Coruña.
Más comunicaciones de los autores
-
Barge-Caballero, Eduardo
- 6020-643 - Efecto de la técnica de monitorización del citomegalovirus postrasplante cardiaco sobre los efectos indirectos de la infección por citomegalovirus
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 6018-587 - Estudio farmacogenético de la ivabradina a través de identificación de los polimorfismos de los genes HCN4 y CYP3A4
- 4036-4 - Asistencia circulatoria con oxigenador de membrana (ECMO) en el shock cardiogénico
- 4037-6 - Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- 6018-601 - Remodelado inverso del ventrículo izquierdo en pacientes con insuficiencia cardiaca y fracción de eyección deprimida: efecto del tratamiento médico
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 6020-640 - Historia natural del nivel de Galectina-3 postrasplante cardiaco
-
Barrio Rodríguez, Alfredo
- 4023-6 - Isquemia supersilente en pacientes ancianos: prevalencia, predictores y asociación con mortalidad
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 4006-7 - Respuesta hipertensiva exagerada con el ejercicio y riesgo de accidente cerebrovascular en pacientes con enfermedad coronaria conocida o sospechada
- 4020-6 - Ecocardiografía de ejercicio y riesgo de mortalidad en pacientes con dolor torácico, electrocardiogramas no diagnósticos y troponinas negativas referidos a una unidad de dolor torácico
- 4048-2 - Cambios temporales en el uso y resultados de la ecocardiografía de ejercicio
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
-
Castro-Beiras, Alfonso
- 6015-477 - Estudio sobre mutaciones somáticas en los genes MYH7, MYBPC3, TPM1, TNNT2 y TNNI3 en casos esporádicos de miocardiopatía hipertrófica
- 6007-306 - Strain circunferencial global y rotación apical y basal ventricular durante el ejercicio en pacientes con sospecha de enfermedad arterial coronaria
- 6009-377 - Impacto del sexo en el pronóstico tras la angioplastia primaria por vía femoral
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 6022-668 - Influencia de la diabetes mellitus en la evolución clínica de los pacientes con síndrome coronario agudo con elevación del segmento ST que son tratados mediante angioplastia primaria
- 6020-640 - Historia natural del nivel de Galectina-3 postrasplante cardiaco
- 6018-587 - Estudio farmacogenético de la ivabradina a través de identificación de los polimorfismos de los genes HCN4 y CYP3A4
- 6018-601 - Remodelado inverso del ventrículo izquierdo en pacientes con insuficiencia cardiaca y fracción de eyección deprimida: efecto del tratamiento médico
- 6000-42 - Predictores de bloqueo auriculoventricular avanzado en pacientes con bloqueo de rama y síncope de origen desconocido
- 6007-266 - Administración de atropina durante ecocardiografía de ejercicio: ¿mera cosmética o valor real?
- 6000-29 - Efectividad del holter implantable precedido o no de estudio electrofisiológico en el diagnóstico del síncope de origen desconocido
- 6000-28 - Seguridad del holter implantable y el estudio electrofisiológico en el síncope de origen desconocido
- 4048-2 - Cambios temporales en el uso y resultados de la ecocardiografía de ejercicio
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 4037-6 - Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- 4038-4 - Validación del New York State PCI risk score para la predicción de la mortalidad a 30 días de pacientes sometidos a intervencionismo coronario percutáneo en una cohorte europea
- 4006-7 - Respuesta hipertensiva exagerada con el ejercicio y riesgo de accidente cerebrovascular en pacientes con enfermedad coronaria conocida o sospechada
- 4020-6 - Ecocardiografía de ejercicio y riesgo de mortalidad en pacientes con dolor torácico, electrocardiogramas no diagnósticos y troponinas negativas referidos a una unidad de dolor torácico
- 4023-5 - Valor de una carga de ejercicio ≥ 10 equivalentes metabólicos para predecir un riesgo bajo de isquemia inducible y eventos
- 6020-643 - Efecto de la técnica de monitorización del citomegalovirus postrasplante cardiaco sobre los efectos indirectos de la infección por citomegalovirus
- 4023-6 - Isquemia supersilente en pacientes ancianos: prevalencia, predictores y asociación con mortalidad
-
Crespo Leiro, María G.
- 4037-3 - Riesgo cardiovascular de los pacientes trasplantados cardiacos en España: Resultados del estudio CTC a los 3 años postrasplante
- 4037-6 - Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 6000-28 - Seguridad del holter implantable y el estudio electrofisiológico en el síncope de origen desconocido
- 6000-29 - Efectividad del holter implantable precedido o no de estudio electrofisiológico en el diagnóstico del síncope de origen desconocido
- 6018-601 - Remodelado inverso del ventrículo izquierdo en pacientes con insuficiencia cardiaca y fracción de eyección deprimida: efecto del tratamiento médico
- 6018-587 - Estudio farmacogenético de la ivabradina a través de identificación de los polimorfismos de los genes HCN4 y CYP3A4
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 6020-640 - Historia natural del nivel de Galectina-3 postrasplante cardiaco
- 6020-643 - Efecto de la técnica de monitorización del citomegalovirus postrasplante cardiaco sobre los efectos indirectos de la infección por citomegalovirus
-
Escudero González, Aida
- 4020-6 - Ecocardiografía de ejercicio y riesgo de mortalidad en pacientes con dolor torácico, electrocardiogramas no diagnósticos y troponinas negativas referidos a una unidad de dolor torácico
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 4006-7 - Respuesta hipertensiva exagerada con el ejercicio y riesgo de accidente cerebrovascular en pacientes con enfermedad coronaria conocida o sospechada
- 4048-2 - Cambios temporales en el uso y resultados de la ecocardiografía de ejercicio
- 4023-6 - Isquemia supersilente en pacientes ancianos: prevalencia, predictores y asociación con mortalidad
-
Marzoa-Rivas, Raquel
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 4037-6 - Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- 6018-601 - Remodelado inverso del ventrículo izquierdo en pacientes con insuficiencia cardiaca y fracción de eyección deprimida: efecto del tratamiento médico
- 6020-640 - Historia natural del nivel de Galectina-3 postrasplante cardiaco
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 6018-587 - Estudio farmacogenético de la ivabradina a través de identificación de los polimorfismos de los genes HCN4 y CYP3A4
- 6020-643 - Efecto de la técnica de monitorización del citomegalovirus postrasplante cardiaco sobre los efectos indirectos de la infección por citomegalovirus
-
Paniagua-Martín, María Jesús
- 6018-587 - Estudio farmacogenético de la ivabradina a través de identificación de los polimorfismos de los genes HCN4 y CYP3A4
- 6020-640 - Historia natural del nivel de Galectina-3 postrasplante cardiaco
- 6020-641 - Rechazo agudo después del trasplante cardiaco. ¿Ha cambiado en los últimos años?
- 4037-6 - Estudio de la actividad de la indoleamina 2,3 dioxigenasa en suero y biopsia endomiocárdica para estratificación del riesgo de rechazo en trasplante cardiaco
- 6020-643 - Efecto de la técnica de monitorización del citomegalovirus postrasplante cardiaco sobre los efectos indirectos de la infección por citomegalovirus
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 6018-601 - Remodelado inverso del ventrículo izquierdo en pacientes con insuficiencia cardiaca y fracción de eyección deprimida: efecto del tratamiento médico
-
Zugazabeitia Irazábal, Germán
- 4037-12 - Patrón de repolarización precoz: incidencia y valor pronóstico en una cohorte de 575 trasplantados cardiacos
- 6009-349 - Predictores de éxito en la recanalización de la oclusión crónica total coronaria. Análisis de una serie de 304 pacientes
- 6016-501 - Factores pronósticos en estenosis aórtica severa asintomática a los 6, 12 y 18 meses
