SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6041. Patología valvular e insuficiencia cardiaca: dos clásicos que nunca mueren
6041-9. 3 SENCILLOS PARÁMETROS DISPONIBLES EN LA PRIMERA CONSULTA DEL PACIENTE CON INSUFICIENCIA CARDIACA CLAVES EN LA IDENTIFICACIÓN DEL RIESGO DE DESCOMPENSACIÓN
1Hospital Universitario del Río Hortega, Valladolid. 2Hospital Clínico Universitario de Valladolid.
Introducción y objetivos: Las descompensaciones en insuficiencia cardiaca (IC) condicionan negativamente la evolución. Pretendemos investigar parámetros sencillos de la primera visita del paciente a la consulta para predecir el riesgo individual de descompensación.
Métodos: Estudio de una cohorte prospectiva de pacientes de la consulta de IC. Se obtuvieron todas las variables clínicas en la visita inicial. Se registró la carga de IC: años desde el primer diagnóstico por IC, número de ingresos previos y visitas a urgencias. Se recogieron datos analíticos, ecocardiográficos, el Kansas City Cardiomyopathy Questionnaire (KCCQ), la prueba de la marcha de los 6 minutos (PM6M) y el Charlson Comorbidity Index (CCI). Se tomó una muestra para analizar hs TnT, ST2, GDF15, H-FABP y galectina. El evento estudiado fue: ingresos por IC o visitas a urgencias o descompensaciones tratadas en consulta. Se analizaron todas las causas de mortalidad.
Resultados: 173 pacientes incluidos (edad media 69 ± 9,9 años, 80,9% varones). 92,5% en clase funcional (CF) I-II/IV de la NYHA, 36% en fibrilación auricular (FA) y 35,3% diabéticos. La fracción de eyección (FE) media fue 35,6 ± 9%. La duración previa de IC era de 2,3 ± 3,4 años, ingresos previos 1,5 ± 2, y visitas a urgencias 0,3 ± 0,7. La puntuación media del CCI fue 4 ± 1,7, del KCCQ 51,3 ± 12 y de la PM6M 379 ± 114,6 metros. El NT-proBNP fue 2.598 ± 2.852 pg/ml, la hs TnT 23,7 ± 17 pg/ml, el ST2 94 ± 50,7 ng/ml, el GDF15 1.237,3 ± 628 pg/ml, la H-FABP 7,3 ± 4 ng/ml y la galectina 7,4 ± 2,4 ng/ml. El seguimiento fue de 4,6 ± 2,7 años. 101 pacientes (58,4%) presentaron el evento, fallecieron 54,5% frente a 18,1% de los que no lo presentaron (p < 0,001). Ajustamos un modelo de regresión logística con los parámetros basales que demostraron asociación estadística con el evento. En el modelo final mantuvieron su significación la duración de IC, el CCI y el NT-proBNP (tabla). De los biomarcadores no incluidos en el modelo, ST2 y H-FABP fueron mayores en los descompensados de forma estadísticamente significativa. La FE no se relacionó con el evento.
|
Resultados uni y multivariante para las variables del modelo |
||||
|
Variables |
Univariante |
Multivariante |
||
|
OR (IC95%) |
p |
OR (IC95%) |
p |
|
|
Edad (años) |
1,053 (1,020-1,088) |
0,002 |
||
|
Duración de la IC (años) |
1,270 (1,113-1,449) |
< 0,001 |
1,156 (1,010-1,323) |
0,036 |
|
Nº ingresos por IC últimos 3 meses |
2,050 (1,177-3,570) |
0,011 |
||
|
Charlson Comorbidity Index (CCI) |
1,610 (1,290-2,010) |
< 0,001 |
1,432 (1,122-1,827) |
0,004 |
|
Kansas City Cardiomyopathy Questionaire (KCCQ-12) |
0,954 (0,923-0,987) |
0,006 |
||
|
Prueba de la Marcha de los 6 Minutos (PM6M) |
0,994 (0,991-0,998) |
0,002 |
||
|
Tnt hs (pg/ml) |
1,029 (1,005-1,054) |
0,017 |
||
|
Índice filtrado glomerular (CKD-EPI) |
0,985 (0,974-0,995) |
0,004 |
||
|
Nt-proBNP (pg/ml) |
1,0003 (1,0001-1,0005) |
0,002 |
1,0002 (1,0001-1,0004) |
0,013 |
|
Diámetro aurícula izquierda (mm) |
1,079 (1,033-1,127) |
0,001 |
||
|
Evento (ingresos por IC o visitas a urgencias por IC o descompensaciones tratadas en consulta). |
||||
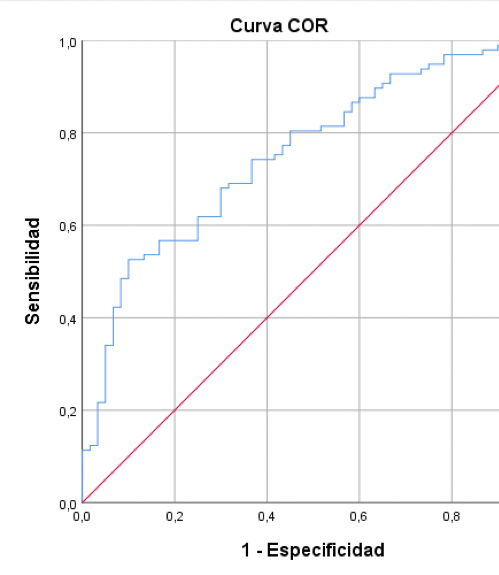
Conclusiones: La carga previa de IC es un factor determinante en la evolución del paciente. Ni la CF, utilizada para tomar decisiones clínicas, ni la FE, criterio para clasificar la IC, sirven para predecir descompensaciones. En su lugar, deberíamos utilizar la combinación de 3 variables fácilmente disponibles en la consulta: el CCI, el NT-proBNP y la duración previa de IC.
Comunicaciones disponibles de "Patología valvular e insuficiencia cardiaca: dos clásicos que nunca mueren"
- 6041-1. MODERADORA
- Almudena Amor Salamanca, Madrid
- 6041-2. PRONÓSTICO DE LA ESTENOSIS AÓRTICA GRAVE EN NUESTRO MEDIO
- Mª Belén Contreras Tornero, Amparo Valls Serral, Celia Gil Llopis, Juan Geraldo Martínez, Ildefonso Roldán Torres, Ester Galiana Talavera, Rocío Serrats López, Ana Cuevas Vilaplana, Pau Gimeno Tio y Vicente Mora Llabata
Hospital Universitario Dr. Peset, Valencia.
- 6041-3. SEGUIMIENTO A LARGO PLAZO DE PACIENTES CON IMPLANTE DE MARCAPASOS COMO COMPLICACIÓN TRAS IMPLANTE DE PRÓTESIS AÓRTICA TRANSCATÉTER (TAVI)
- David Gómez Martín, Isabel Ezpeleta Sobrevía, Teresa Simón Paracuellos, Belén Peiró Aventín, Elena Gambó Ruberte, Ainhoa Pérez Guerrero, Vanesa Alonso Ventura, María Cruz Ferrer Gracia, José A. Diarte de Miguel y M. del Rosario Ortas Nadal
Hospital Universitario Miguel Servet, Zaragoza.
- 6041-4. PREVALENCIA DE LA VALVULOPATÍA NO REUMÁTICA E INFLUENCIA EN EL ABORDAJE ANTICOAGULANTE DEL PACIENTE CON FIBRILACIÓN AURICULAR
- Magdalena Carrillo Bailén, Javier Torres Llergo, María Rosa Fernández Olmo, Kaltoum El Mahraoui, Miguel Puentes Chiachío y Juan Carlos Fernández Guerrero
Hospital Universitario de Jaén.
- 6041-5. COMPARATIVA DE USO DE ANTICOAGULANTES ORALES DIRECTOS FRENTE A FÁRMACOS ANTAGONISTAS DE LA VITAMINA K EN EL POSOPERATORIO DE SUSTITUCIÓN VALVULAR AÓRTICA BIOLÓGICA
- Pablo Martín Marín, Carmen Federero Fernández, Carlos Millán Rodríguez, Antonio Delgado Ariza y Amelia Peña Rodríguez
Hospital Universitario Virgen del Rocío, Sevilla.
- 6041-6. ANTICOAGULACIÓN ORAL TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER EN PACIENTES CON FIBRILACIÓN AURICULAR
- Julio Echarte-Morales, Irene Toribio García, Carlos Minguito-Carazo, Javier Maíllo Seco, Javier Borrego Rodríguez, Enrique Sánchez Muñoz, Clea González Maniega, Paula Menéndez Suárez, Alba Martín Centellas, Rubén Bergel García, Armando Pérez de Prado, Juan Carlos Cuellas Ramón, Tomás Benito González y Felipe Fernández Vázquez
Complejo Asistencial Universitario de León.
- 6041-7. PREVALENCIA Y PREDICTORES CLÍNICOS DE LA INSUFICIENCIA ATRIAL MITRAL Y TRICUSPÍDEA EN PACIENTES CON FIBRILACIÓN AURICULAR, UN ESTUDIO TRANSVERSAL
- Andrea Borrellas Martín, Francisco Gual Capllonch, Germán Cediel Calderón, Antoni Bayés Genís, Elena Ferrer Sistach, Albert Téis Soley, Gladys Juncà Puig, Nuria Vallejo Camazon y Jorge López-Ayerbe
Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona.
- 6041-8. ETIOLOGÍA DE LOS REINGRESOS DE CAUSA CARDIOVASCULAR EN PACIENTES DADOS DE ALTA POR INSUFICIENCIA CARDIACA. UN ESTUDIO DE 15 AÑOS (2003-2018)
- Juan Luis Bonilla Palomas1, Nayade Prado2, Manuel Anguita Sánchez3, Francisco Marín Ortuño4, Héctor Bueno Zamora5, Ángel Cequier Fillat6, Cristina Fernández7, José Luis Bernal Sobrino5 y Francisco Javier Elola Somoza2
1Hospital San Juan de la Cruz, Úbeda, Jaén. 2Fundación IMAS, Madrid. 3Hospital Universitario Reina Sofía, Córdoba. 4Hospital Clínico Universitario Virgen de la Arrixaca, Murcia. 5Hospital Universitario 12 de Octubre, Madrid. 6Hospital Universitari de Bellvitge, Barcelona. 7Hospital Clínico San Carlos, Madrid.
- 6041-9. 3 SENCILLOS PARÁMETROS DISPONIBLES EN LA PRIMERA CONSULTA DEL PACIENTE CON INSUFICIENCIA CARDIACA CLAVES EN LA IDENTIFICACIÓN DEL RIESGO DE DESCOMPENSACIÓN
- Teresa Miriam Pérez Sanz1, Itziar Gómez Salvador2, Beatriz Calvo Antón1, M. del Mar de la Torre Carpente1, Cristina Tapia Ballesteros1, Jesús Iglesias Álvarez1 y María Jesús Rollán Gómez1
1Hospital Universitario del Río Hortega, Valladolid. 2Hospital Clínico Universitario de Valladolid.
- 6041-10. ¿LOS FÁRMACOS ISGLT2 REDUCEN LOS PÉPTIDOS NATRIURÉTICOS TRAS UNA HOSPITALIZACIÓN POR INSUFICIENCIA CARDIACA?
- Ernesto Martín Dorado, Juan Carlos Castillo Domínguez, Rafael González Manzanares, José López Aguilera, Jorge Perea Armijo, Jesús Rodríguez Nieto, Ignacio Gallo Fernández y Manuel Anguita Sánchez
Hospital Universitario Reina Sofía, Córdoba.
- 6041-11. SEGUIMIENTO A MEDIO PLAZO DE PACIENTES CON INICIO DE SACUBITRILO-VALSARTÁN TRAS DESCOMPENSACIÓN AGUDA DE INSUFICIENCIA CARDIACA. EVENTOS Y PREDICTORES
- Miguel Puentes Chiachio, Magdalena Carrillo Bailén, Kaltoum El Mahraoui, Miriam Padilla Pérez, Javier Torres Llergo y Juan Carlos Fernández Guerrero
Hospital Universitario de Jaén.
- 6041-12. HIPOTIROIDISMO SUBCLÍNICO COMO PREDICTOR DE MUERTE EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA
- María del Carmen Guirao Balsalobre, José Carlos López Clemente, Rafael León Allocca, María del Rosario Mármol Lozano, Tomás Bruno Pérez, Ángela Fernández Costa, Luis Asensio Payá, Ana Laura Valcárcel Amante, Beatriz Pérez Martínez, Zoser Saura Carretero, Bettina de Berardinis Moreno, Eloy Mite Salazar, Irene Azenaia García-Escribano García, Pedro Cano Vivar y Pablo Ramos Ruiz
Hospital General Universitario Santa Lucía, Cartagena, Murcia.
- 6041-13. 5 AÑOS DE SEGUIMIENTO EN CONSULTA DE INSUFICIENCIA CARDIACA, ¿CONSEGUIMOS MODIFICAR LA HISTORIA NATURAL DE LA ENFERMEDAD?
- Irene Azenaia Estrada Parra, Rocío Rodríguez Delgado, María del Carmen Otte Alba, Manuel González Correa y Francisco Javier Molano Casimiro
Hospital Universitario Virgen de Valme, Sevilla.
- 6041-14. INSUFICIENCIA CARDIACA EN PACIENTES CON DIABETES MELLITUS TIPO 2 TRATADOS CON ISGLT2. RESULTADOS DE UN REGISTRO EN VIDA REAL
- Cristina Goena Vives1, Ihintza Larrañaga Unanue1, Laura Mañas Alonso1, Nerea Andrés Imaz1, Ana Moreno Rodrigo1, Begoña Maiz Alcorta2, Amaia Aspiazu Abasolo2, Naroa Rico Dadebat3, Teresa Arana Suarea3, José Francisco Egido Arroyo3, Sara Díez Irizar4, Irene Larrañaga Gómez4, Amaya Cristina Armentia del Pozo4, Ruth Agirrezabalaga Villar5 y Laura Quintas Ovejero1
1Hospital de Mendaro, Gipuzkoa. 2Centro de Salud, Mutriku, Gipuzkoa. 3Centro de Salud, Ermua, Bizkaia. 4Centro de Salud, Eibar, Gipuzkoa. 5Centro de Salud, Soraluze/Placencia de las Armas, Gipuzkoa.
- 6041-15. PREDICTORES DE MAL PRONÓSTICO EN LA ENFERMEDAD ARTERIAL CORONARIA ESTABLE CON Y SIN NT-PROBNP ELEVADO
- Juan Martínez Milla1, Álvaro Aceña Navarro1, Marta López Castillo1, Ana María Pello Lázaro1, Hans Paul Gaebelt Slocker1, Carlos Gutiérrez Landaluce2, M. de las Nieves Tarín Vicente3, Carmen Cristóbal2, Ana Isabel Huelmos Rodrigo4, María Luisa González Casaus5, Óscar Lorenzo González1, Andrea Kallmeyer Mayor1, Ester Cánovas Rodríguez1, Joaquín Alonso6 y José Tuñón Fernández1
1Hospital Universitario Fundación Jiménez Díaz, Madrid. 2Hospital Universitario de Fuenlabrada, Madrid. 3Hospital Universitario de Móstoles, Madrid. 4Fundación Hospital Alcorcón, Madrid. 5Hospital Central de la Defensa, Madrid. 6Hospital Universitario de Getafe, Madrid.
- 6041-16. ¿ES SEGURO EL INICIO EN VIDA REAL DE SACUBITRILO-VALSARTÁN EN PACIENTES CON INSUFICIENCIA CARDIACA AGUDA? REGISTRO MONOCÉNTRICO
- Miguel Puentes Chiachio, Magdalena Carrillo Bailén, Kaltoum El Mahraoui, Javier Torres Llergo, Miriam Padilla Pérez y Juan Carlos Fernández Guerrero
Hospital Universitario de Jaén.
- 6041-18. PREDICTORES DE LA DURACIÓN DE LA ESTANCIA HOSPITALARIA EN PACIENTES INGRESADOS POR INSUFICIENCIA CARDIACA
- Javier Pérez Cervera, Juan Manuel Nogales Asensio, Juan Manuel Durán Guerrero, Estrella Suárez Corchuelo, Miguel Sánchez Sánchez, Javier Corral Macías, Rosa Navarro Romero, José María Gimeno Montes, José Carlos Fernández Camacho, Eladio Galindo Fernández, Natalia Torrijos López, Ramón Edgardo Rubí Matamoros y Antonio Merchán Herrera
Complejo Hospitalario Universitario de Badajoz.
Más comunicaciones de los autores
- Calvo Antón, Beatriz
- de la Torre Carpente, M. del Mar
-
Gómez Salvador, Itziar
- 6026-13 - DISPOSITIVOS DE ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN COMO PUENTE A TRASPLANTE
- 5019-4 - ENDOCARDITIS IZQUIERDA POR BACILOS GRAM NEGATIVOS NO HACEK Y COMPARACIÓN CON ENDOCARDITIS POR STAPHYLOCOCCUS AUREUS Y STREPTOCOCCUS VIRIDANS
- 5009-8 - EVALUACIÓN MEDIANTE RESONANCIA CARDIACA DE LA VALVULOPATÍA AÓRTICA BICÚSPIDE Y SU REPERCUSIÓN EN EL VENTRÍCULO IZQUIERDO
- 6041-9 - 3 SENCILLOS PARÁMETROS DISPONIBLES EN LA PRIMERA CONSULTA DEL PACIENTE CON INSUFICIENCIA CARDIACA CLAVES EN LA IDENTIFICACIÓN DEL RIESGO DE DESCOMPENSACIÓN
- 6007-7 - COMPARACIÓN MEDIANTE ANÁLISIS POR EMPAREJAMIENTO DE LOS RESULTADOS CLÍNICOS Y HEMODINÁMICOS A CORTO PLAZO DE LAS PRÓTESIS BALÓN-EXPANDIBLES SAPIEN-3 Y MYVAL. ESTUDIO MATCHBALL
- 5009-6 - RESPUESTA ELECTROCARDIOGRÁFICA AL IMPLANTE DE 6 DISPOSITIVOS TAVI DIFERENTES: RESULTADOS DEL ESTUDIO MATCHBALL 2
- 5019-3 - PREDICTORES DE MORTALIDAD HOSPITALARIA EN ENDOCARDITIS INFECCIOSA SOBRE VÁLVULAS PROTÉSICAS
- 6023-8 - USO DE ECMO EN FALLO PRIMARIO DEL INJERTO EN PACIENTES SOMETIDOS A TRASPLANTE CARDIACO
- 6010-8 - ¿LOS FACTORES PRONÓSTICOS DE LA ENDOCARDITIS INFECCIOSA NATIVA SON IGUALES QUE LOS DE LA ENDOCARDITIS PROTÉSICA?
- 5014-4 - INTERACCIÓN ENTRE EL ESTADO FUNCIONAL, LA EVOLUCIÓN PREVIA DE LA ENFERMEDAD Y OTROS FACTORES PREDISPONENTES EN LA REHOSPITALIZACIÓN POR INSUFICIENCIA CARDIACA
- 5019-2 - INDICADORES PRONÓSTICOS DE MORTALIDAD HOSPITALARIA EN LA ENDOCARDITIS INFECCIOSA SOBRE VÁLVULA NATIVA IZQUIERDA
- 5020-6 - RELACIÓN ENTRE FRAGILIDAD, REINGRESOS Y MORTALIDAD TRAS UN INGRESO POR INSUFICIENCIA CARDIACA
- Iglesias Álvarez, Jesús
-
Pérez Sanz, Teresa Miriam
- 5020-6 - RELACIÓN ENTRE FRAGILIDAD, REINGRESOS Y MORTALIDAD TRAS UN INGRESO POR INSUFICIENCIA CARDIACA
- 5014-4 - INTERACCIÓN ENTRE EL ESTADO FUNCIONAL, LA EVOLUCIÓN PREVIA DE LA ENFERMEDAD Y OTROS FACTORES PREDISPONENTES EN LA REHOSPITALIZACIÓN POR INSUFICIENCIA CARDIACA
- 6041-9 - 3 SENCILLOS PARÁMETROS DISPONIBLES EN LA PRIMERA CONSULTA DEL PACIENTE CON INSUFICIENCIA CARDIACA CLAVES EN LA IDENTIFICACIÓN DEL RIESGO DE DESCOMPENSACIÓN
- Rollán Gómez, María Jesús
- Tapia Ballesteros, Cristina
