SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
5010. Shock cardiogénico y dispositivos de asistencia mecánica
5010-11. Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
Cardiología. Complejo Asistencial Universitario de Salamanca, Salamanca, España.
Introducción y objetivos: Los pacientes bajo soporte mediante oxigenador con membrana extracorpórea venoarterial (ECMO-VA) pueden sufrir daño neurológico incluyendo ictus y encefalopatía hipóxico-isquémica (EHI). Nuestro objetivo fue analizar la influencia pronóstica del daño neurológico.
Métodos: Análisis retrospectivo de casos consecutivos de ECMO-VA en diferentes indicaciones en centro de referencia. Estudiamos diagnósticos neurológicos y pruebas complementarias (tomografía computarizada y electroencefalograma -EEG-) y su influencia en la supervivencia hospitalaria.
Resultados: Se implantaron 238 ECMO-VA entre octubre 2013-enero 2024. Las características se resumen en tabla. 58,4% habían sufrido parada cardiorrespiratoria (PCR) previo al implante de ECMO-VA, 28,6% con reanimación cardiopulmonar extracorpórea. 2,5% sufrieron ictus hemorrágico, 5,5% isquémico y 16,8% algún grado de EHI. La supervivencia hospitalaria fue 32,4%. En 17,2% de casos el daño neurológico condicionó el fallecimiento (adecuación esfuerzo terapéutico o no escalada de terapias) y en 14,7% la muerte fue de causa neurológica (tabla). La supervivencia bruta fue inferior en pacientes con ictus isquémico (ictus 23,1 vs no ictus 33,2%, p = 0,555) o hemorrágico (16,7 vs 33%, p = 0,667), aunque sin diferencias estadísticamente significativas. Los pacientes con EHI presentaron significativamente menor supervivencia (EHI 15 vs No EHI 36,8%, p = 0,009), manteniéndose esta asociación en análisis multivariante (HR 3,27, IC95% 1,20-8,89, p = 0,014). El mejor patrón EEG registrado mostró diferencias significativas en la supervivencia: grado I 33,3% y II 12,5% (buen pronóstico), III 25% (pronóstico incierto), IV 16,7% y V 0% (mal pronóstico), p = 0,048. El estatus epiléptico mostró una tendencia no estadísticamente significativa a menor supervivencia (estatus 0 vs no estatus 25%, p = 0,082). La PCR previa al implante de ECMO-VA se asoció a mayor frecuencia de EHI (PCR previa 84 vs no PCR 40%, p = 0,049). La duración de PCR y el lactato previo al implante de ECMO-VA fueron significativamente mayores a medida que patrón EEG de EHI empeoraba (figura).
|
Características basales, al implante de ECMO-VA y evolución |
|||
|
Características basales |
|||
|
Edad, media ± DE |
62,8 ± 11 |
Sexo varón, n (%) |
176 (73,9%) |
|
Factores de riesgo cardiovascular, n (%) |
Comorbilidad, n (%) |
||
|
Hipertensión |
127 (53,4%) |
Enfermedad arterial periférica |
25 (10,5%) |
|
Dislipemia |
78 (32,8%) |
Enfermedad renal crónica |
21 (8,8%) |
|
Diabetes mellitus |
108 (45,4%) |
Enfermedad cardiovascular |
12 (5%) |
|
Tabaquismo activo o previo |
126 (52,9%) |
Enfermedad pulmonar obstructiva crónica |
14 (5,9%) |
|
Índice de masa corporal, mediana [RI] |
26,2 [5,4] |
|
|
|
Situación al implante de ECMO-VA |
|||
|
Indicación ECMO-VA, n (%) |
FEVI (%), mediana [RI] |
20 [20] |
|
|
Shock cardiogénico |
100 (42%) |
Disfunción ventricular derecha, n (%) |
165 (69,3%) |
|
PCR refractaria |
50 (21%) |
PCR preimplante, n (%) |
139 (58,4%) |
|
Tormenta arrítmica |
15 (6,3%) |
Duración PCR (minutos) mediana [RI] |
25 [30] |
|
ICP alto riesgo |
7 (2,9%) |
Lactato, mediana [RI] |
8,4 [8,5] |
|
Shock poscardiotomía |
62 (26,1%) |
pH, media ± DE |
7,21 ± 0,2 |
|
Otros |
4 (1,7%) |
Creatinina, mediana [RI] |
1,33 [0,9] |
|
Puente a, n (%) |
Etapa de clasificación SCAI, n (%) |
||
|
Recuperación |
178 (74,8%) |
A |
5 (2,1%) |
|
Trasplante |
9 (3,8%) |
B |
1 (0,4%) |
|
Asistencia ventricular |
14 (5,9%) |
C |
7 (2,9%) |
|
Decisión |
30 (12,6%) |
D |
107 (45%) |
|
ICP electiva |
7 (2,9%) |
E |
118 (49,6%) |
|
Soporte |
|||
|
Canulación ECMO-VA, n (%) |
Fármacos, n (%) |
||
|
Arteria femoral |
195 (81,9%) |
Noradrenalina |
217 (92%) |
|
Acceso percutáneo |
160 (67,2%) |
Dobutamina |
211 (88,7%) |
|
ECRP, n (%) |
68 (28,6%) |
Adrenalina |
103 (43,3%) |
|
|
|
Levosimendán |
63 (26,4%) |
|
Descarga VI n (%) |
Azul de metileno |
15 (6,3%) |
|
|
Impella CP |
98 (41,2%) |
|
|
|
Balón de contrapulsación |
17 (7,1%) |
|
|
|
Pruebas complentarias neurológicas |
|||
|
EEG, n (%) |
TC cerebral, n (%) |
||
|
EEG realizado |
30 (12,6%) |
TC cerebral realizado |
32 (13,4%) |
|
EEG patrón (mejor resultado) |
|
Edema cerebral |
13 (5,5%) |
|
Patrón buen pronóstico grado I |
2 (0,8%) |
Ictus isquémico pequeño |
6 (2,5%) |
|
Grado II |
8 (3,4%) |
Ictus isquémico extenso |
2 (0,8%) |
|
Patrón pronóstico incierto grado III |
8 (3,4%) |
Hemorragia intracraneal |
6 (2,5%) |
|
Patrón mal pronóstico grado IV |
6 (2,5%) |
Normal |
14 (5,9%) |
|
Grado V |
6 (2,5%) |
|
|
|
EG crisis |
|
|
|
|
Parciales |
23 (9,7%) |
|
|
|
Generalizadas |
1 (0,4%) |
|
|
|
Estatus epiléptico |
6 (2,5%) |
Muerte encefálica, n (%) |
12 (0,5%) |
|
|
|
PESS realizado, n (%) |
2 (0,8%) |
|
|
|
PESS N20 abolido bilateral |
0 (0%) |
|
Evolución intrahospitalaria y supervivencia |
|||
|
Complicaciones, n (%) |
Tiempo ECMO-VA (días) mediana [RI] |
4 [5] |
|
|
Vascular |
58 (24,4%) |
Tiempo VMI (días) mediana [RI] |
8,5 [13,3] |
|
Infección (todo el ingreso) |
122 (51,3%) |
Tiempo ingreso (días) mediana [RI] |
15 [30] |
|
Sangrado |
94 (39,5%) |
|
|
|
Transfusión |
194 (81,5%) |
|
|
|
Ictus isquémico |
13 (5,5%) |
|
|
|
Hemorragia intracraneal |
6 (2,5%) |
|
|
|
Encefalopatía hipóxico-isquémica |
40 (16,8%) |
|
|
|
Polineuropatía del enf. crítico |
69 (29%) |
|
|
|
Trombopenia |
48 (20,2%) |
|
|
|
Fallo hepático |
61 (25,6%) |
|
|
|
Terapia de sustitución renal |
69 (29%) |
|
|
|
Traqueostomía por VMI prolongada |
55 (23,1%) |
Supervivencia hospitalaria, n (%) |
77 (32,4%) |
|
|
|
Causa exitus intrahospitalaria, n (%) |
|
|
|
|
Shock/FMO refractario |
73 (30,7%) |
|
|
|
Encefalopatía hipóxico-isquémica |
30 (12,6%) |
|
|
|
Hemorragia intracraneal |
5 (2,1%) |
|
|
|
PCR refractaria |
8 (3,4%) |
|
|
|
Sangrado |
5 (2,1%) |
|
|
|
Infección |
13 (5,5%) |
|
|
|
Otras |
27 (11,3%) |
|
DE: desviación estándar; ECMO-VA: oxigenador con membrana extracorpórea venoarterial; ECPR: reanimación cardiopulmonar extracorpórea; EEG: electroencefalograma; FEVI: fracción de eyección del ventrículo izquierdo; FMO: fallo multiorgánico; ICP: intervencionismo coronario percutáneo; PCR: parada cardiorrespiratoria; PESS: potenciales evocados somatosensoriales; RI: rango intercuartílico; TC: tomografía computarizada; VMI: ventilación mecánica invasiva. |
|||
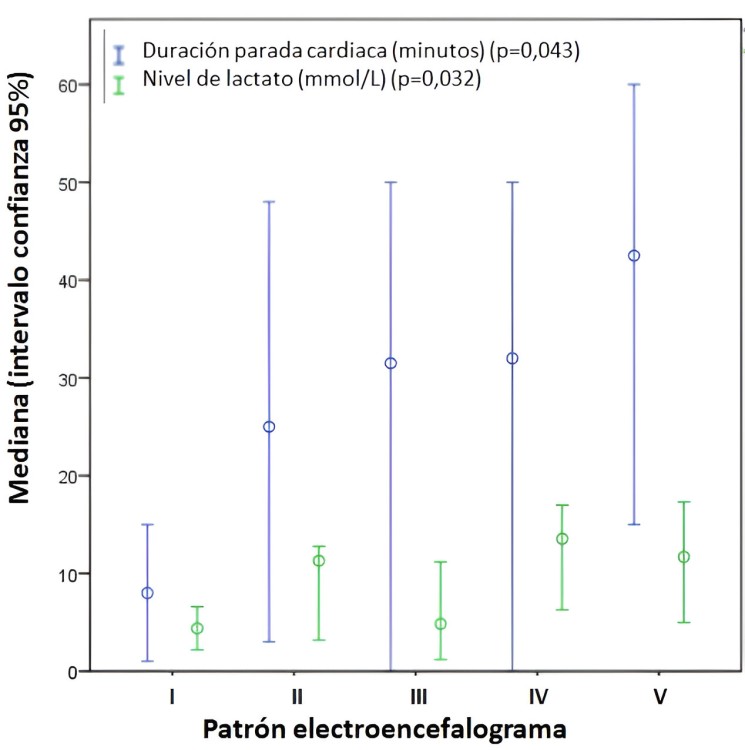
Duración de parada cardiaca y nivel de lactato de acuerdo con patrón de electroencefalograma.
Conclusiones: El daño neurológico es relevante en pacientes soportados con ECMO-VA, siendo el determinante de fallecimiento en hasta un 17,2% de casos en nuestra población. La EHI se asoció de forma independiente a menor supervivencia hospitalaria, el patrón EEG se relacionó con la PCR previa, su duración y el nivel de lactato.
Comunicaciones disponibles de "5010. Shock cardiogénico y dispositivos de asistencia mecánica"
- 5010-1. Modera
- Cosme García García, Hospital Universitari Germans Trias i Pujol, Badalona
- 5010-2. ¿Refleja el ensayo DanGer shock la vida real?
- Sebastián Aranda Martínez1, Jorge Martínez Solano1, Iago Sousa Casasnovas1, Miriam Juárez Fernández1, Jorge García Carreño1, Roberto Gómez Sánchez1, Jaime Elízaga Corrales1, Javier Bermejo Thomas1 y Manuel Martínez-Sellés d'Oliveira Soares1
1Servicio de Cardiología, Hospital General Universitario Gregorio Marañón, Instituto de Investigación Sanitaria Gregorio Marañón. Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV). Universidad Complutense de Madrid, Madrid, España.
- 5010-3. ¿Existen diferencias en función del sexo en los pacientes que precisan soporte con ECMO venoarterial?
- Sara Martín Paniagua1, Andrea Oña Orive1, María de Miguel Álava1, Adrián Lozano Ibáñez1, David Carnicero Martínez1, Julio Ruiz Ruiz1, Ana Alañón Hernández1, Paloma Pulido Garrido1, Gonzalo Cabezón Villalba2, Javier Tobar Ruíz2, Raquel Ramos Martínez3, Gemma Pastor Báez3, Alexander Stepanenko3, José Alberto San Román Calvar1 y María Plaza Martín3
1Hospital Clínico Universitario de Valladolid, Valladolid, España, 2Unidad de Insuficiencia Cardiaca y Trasplante. Hospital Clínico Universitario de Valladolid, Valladolid, España y 3Unidad de Cuidados Agudos Cardiológicos. Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 5010-4. Resultados a 5 años de un programa ECMO móvil interprovincial
- David Carnicero Martínez1, Sara Martín Paniagua1, Adrián Lozano Ibáñez1, Javier Gómez Herrero1, María de Miguel Álava1, Julio Ruiz Ruiz1, Javier Tobar Ruíz1, María Plaza Martín1, Alexander Stepanenko1, Luis de la Fuente Galán2, Raquel Ramos Martínez1, Gonzalo Cabezón Villalba2, Javier López Díaz1, Ignacio J. Amat Santos1 y José Alberto San Román Calvar1
1Cardiología-ICICOR. Hospital Clínico Universitario de Valladolid, Valladolid, España y 2Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 5010-5. Efecto hemodinámico del soporte circulatorio durante el traslado primario con ECMO-VA. Experiencia unicéntrica del programa "ECMO-móvil"
- Alexander Stepanenko, David Carnicero Martínez, Manuel Carrasco Moraleja, José Alberto San Román Calvar, Javier Tobar Ruiz, Gemma Pastor Báez, Alfredo García Cabello, María Plaza Martín, Raquel Ramos Martínez, Javier López e Ignacio Amat Santos
Servicio de Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 5010-6. Diferencias entre hombres y mujeres en la mortalidad intrahospitalaria por shock cardiogénico asociado al infarto agudo de miocardio con elevación del segmento ST
- Antonia Sambola Ayala1, Milagros Pedreira Pérez2, Carolina Ortiz Cortés3, Leticia Fernández Friera4, Lorenzo Fácila Rubio5, Clara Bonanad Lozano6, Luis Rodríguez Padial7, José María Gámez Martínez8, Nicolás Rosillo Ramírez9, Pablo Pérez9, Náyade Prado9, José Luis Bernal Sobrino9, Cristina Fernández Pérez9, Francisco Javier Elola Somoza9 y Ángel Cequier Fillat10
1Cardiología. Hospital Universitario Vall d'Hebron, Barcelona, España, 2Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 3Cardiología. Hospital Universitario Fundación de Alcorcón, Madrid, España, 4Atriaclínic. HM Hospitales, Madrid, España, 5Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 6Cardiología. Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 7Cardiología. Complejo Hospitalario de Toledo, SESCAM, Toledo, España, 8Cardiología. Hospital Universitario Son Llàtzer, Palma de Mallorca (Illes Balears), España, 9Fundación IMAS, Madrid, España y 10Hospital Universitario de Bellvitge, Barcelona, España.
- 5010-7. Controversias en la monitorización de la actividad anticoagulante en pacientes con soporte circulatorio ECMO VA. El difícil equilibrio entre hemorragia y trombosis
- Raquel Pérez Barquín1, Virginia Burgos Palacios1, Marta Ruiz Lera1, Ángela Canteli Álvarez1, Cristina Castrillo Bustamante1, Natalia Royuela Martínez1, Iván Olavarri Miguel1, Manuel Cobo Belaustegui1, Eduardo Luján Valencia1, Helena Alarcos Blasco1, Adrián Margarida de Castro1, Jon Zubiaur Zamacola1, Lucía García Alcalde2 y José M.M. de la Torre Hernández1
1Cardiología y 2Cirugía Cardiaca. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España.
- 5010-8. Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- Lucía Canales Muñoz, Alejandro Lara García, Joaquín Vila García, Clara Ugueto Rodrigo, Ana Torremocha López, Jesús Saldaña García, Ricardo Martínez González, Adrián Martínez Roca, Guillermo de la Osa Hernández, Carlos Rodríguez Carneiro, Emilio Arbas Redondo, Juan Caro Codón, Sandra Rosillo Rodríguez, Eduardo R. Armada Romero y José Raúl Moreno Gómez
Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España.
- 5010-9. ¿Es diferente el perfil clínico y el pronóstico a largo plazo de los pacientes que presentan shock cardiogénico en el síndrome de tako-tsubo?
- Pablo Carrión Montaner1, Jordi Sans-Roselló1, Estefanía Fernández-Peregrina2, Gabriel Torres Ruiz1, Paola Noemí Rojas Flores1, Jordi Cahís-Vela1, Víctor García-Hernando3, Aleksander Kardenass1, Mario Torres Sanabria4, José Pablo del Castillo Vázquez4, Gala Caixal Vila3, Héctor M. García-García5 y Antonio Martínez Rubio1
1Cardiología. Corporació Sanitària Parc Taulí, Sabadell (Barcelona), España, 2Hemodinámica. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 3Electrofisiología. Corporació Sanitària Parc Taulí, Sabadell (Barcelona), España, 4Hemodinámica. Corporació Sanitària Parc Taulí, Sabadell (Barcelona), España y 5Cardiología Intervencionista. Medstar Hospital Center, Washington DC (Estados Unidos).
- 5010-10. Estrategia de Impella de alto flujo (5,0 y 5,5) como puente a trasplante
- Adrián Lozano Ibáñez, Javier Tobar Ruíz, María Plaza Martín, Gonzalo Cabezón Villalba, Alexander Stepanenko, Raquel Ramos Martínez, Luis de la Fuente Galán, Javier López Díaz, Carolina Hernández Luis, Gemma Pastor Báez, Alfredo García Cabello, David Carnicero Martínez, Sara Martín Paniagua, Ignacio J. Amat Santos y José Alberto San Román Calvar
Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 5010-11. Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- Marta Alonso Fernández de Gatta, Ángel Víctor Hernández Martos, Alejandro Diego Nieto, Miryam González Cebrián, Alfredo Barrio Rodríguez, Inés Toranzo Nieto, David González Calle, Soraya Merchán Gómez, Francisco Martín Herrero y Pedro Luis Sánchez Fernández
Cardiología. Complejo Asistencial Universitario de Salamanca, Salamanca, España.
- 5010-12. Diferencias de género en el shock cardiogénico: características y pronóstico
- Rocío Párraga1, Carlos Ferrera1, Amanda Leandro-Barros2, Belén Jiménez3, Francisco J. Noriega1, Teresa Morales1, Teresa Nogales4, Luis Nombela1, Antonio Fernández-Ortíz1 y Ana Viana-Tejedor1
1Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Cardiología. Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid), España, 3Cardiología. Hospital Severo Ochoa, Leganés (Madrid), España y 4Cardiología. Hospital Universitario de la Princesa, Madrid, España.
Más comunicaciones de los autores
-
Alonso Fernández de Gatta, Marta
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
-
Barrio Rodríguez, Alfredo
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 6041-278 - Análisis del tratamiento neurohormonal en pacientes con insuficiencia cardiaca con fracción de eyección ventricular izquierda reducida y ligeramente reducida durante un programa de rehabilitación cardiaca
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
-
Diego Nieto, Alejandro
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 5020-3 - Predicción de mortalidad precoz tras implante de prótesis aórtica transcatéter mediante técnicas de inteligencia artificial: ¿la solución a un problema aun sin resolver?
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 5006-5 - Impacto clínico y pronóstico del empleo de stent recubiertos para el tratamiento de complicaciones vasculares tras implante de prótesis aórtica transcatéter
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
-
González Calle, David
- 5020-3 - Predicción de mortalidad precoz tras implante de prótesis aórtica transcatéter mediante técnicas de inteligencia artificial: ¿la solución a un problema aun sin resolver?
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 6113-8 - Análisis de los resultados genéticos en una cohorte de pacientes con miocardiopatía dilatada en función de la edad al diagnóstico
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 5006-5 - Impacto clínico y pronóstico del empleo de stent recubiertos para el tratamiento de complicaciones vasculares tras implante de prótesis aórtica transcatéter
- 4004-6 - Utilidad de combinar el riesgo residual inflamatorio y lipídico en un nuevo índice aterogénico basado en la ratio proteína C reactiva/HDL para determinar enfermedad coronaria significativa en pacientes estudiados por dolor torácico
- 5014-11 - Identificación y validación de candidatos a estudio coronario no invasivo previo a cirugía cardiaca
- 5013-5 - Papel del HDL-C como marcador de riesgo residual lipídico para predecir enfermedad coronaria significativa en pacientes estudiados por dolor torácico
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
-
González Cebrián, Miryam
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
-
Hernández Martos, Ángel Víctor
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 5006-5 - Impacto clínico y pronóstico del empleo de stent recubiertos para el tratamiento de complicaciones vasculares tras implante de prótesis aórtica transcatéter
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
- 6041-278 - Análisis del tratamiento neurohormonal en pacientes con insuficiencia cardiaca con fracción de eyección ventricular izquierda reducida y ligeramente reducida durante un programa de rehabilitación cardiaca
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
-
Martín Herrero, Francisco
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
- 6041-278 - Análisis del tratamiento neurohormonal en pacientes con insuficiencia cardiaca con fracción de eyección ventricular izquierda reducida y ligeramente reducida durante un programa de rehabilitación cardiaca
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
-
Merchán Gómez, Soraya
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 5014-3 - Utilidad diagnóstica del realce tardío mediante tomografía computarizada espectral en pacientes con daño miocárdico agudo
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 5005-2 - Valor pronóstico de la resonancia magnética cardiaca no concluyente en pacientes con daño miocárdico agudo y arterias coronarias sin lesiones obstructivas
- 6057-366 - Modelización 3D, ¿tiene cabida hoy en día en nuestra práctica clínica?
- 6110-5 - Evaluación de eventos cardiovasculares en pacientes con placas de alto riesgo en tomografía computarizada de arterias coronarias en una unidad de dolor torácico
- 6041-278 - Análisis del tratamiento neurohormonal en pacientes con insuficiencia cardiaca con fracción de eyección ventricular izquierda reducida y ligeramente reducida durante un programa de rehabilitación cardiaca
- 6055-362 - Diferencias entre sexos en la perfusión miocárdica de primer paso mediante tomografía computada espectral en sujetos sin enfermedad coronaria
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
-
Sánchez Fernández, Pedro Luis
- 5005-2 - Valor pronóstico de la resonancia magnética cardiaca no concluyente en pacientes con daño miocárdico agudo y arterias coronarias sin lesiones obstructivas
- 5014-3 - Utilidad diagnóstica del realce tardío mediante tomografía computarizada espectral en pacientes con daño miocárdico agudo
- 5014-11 - Identificación y validación de candidatos a estudio coronario no invasivo previo a cirugía cardiaca
- 6110-9 - Estimación no invasiva de la presión capilar pulmonar mediante algoritmos de machine learning
- 5008-7 - Resultados clínicos y económicos de un programa de implante urgente de marcapasos permanente disponible 24/7: análisis por edad
- 4015-4 - Utilidad de nuevos marcadores de disfunción de ventrículo derecho en patología obstructiva del tracto de salida del ventrículo derecho
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 6113-8 - Análisis de los resultados genéticos en una cohorte de pacientes con miocardiopatía dilatada en función de la edad al diagnóstico
- 4015-6 - Patología obstructiva del tracto de salida del ventrículo derecho: predictores de insuficiencia cardiaca
- 6110-5 - Evaluación de eventos cardiovasculares en pacientes con placas de alto riesgo en tomografía computarizada de arterias coronarias en una unidad de dolor torácico
- 6055-362 - Diferencias entre sexos en la perfusión miocárdica de primer paso mediante tomografía computada espectral en sujetos sin enfermedad coronaria
- 5020-3 - Predicción de mortalidad precoz tras implante de prótesis aórtica transcatéter mediante técnicas de inteligencia artificial: ¿la solución a un problema aun sin resolver?
- 6057-366 - Modelización 3D, ¿tiene cabida hoy en día en nuestra práctica clínica?
- 6019-107 - Variantes patogénicas del gen titina y miocardiopatía dilatada: explorando vínculos genéticos y clínicos
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 6041-278 - Análisis del tratamiento neurohormonal en pacientes con insuficiencia cardiaca con fracción de eyección ventricular izquierda reducida y ligeramente reducida durante un programa de rehabilitación cardiaca
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
-
Toranzo Nieto, Inés
- 5010-11 - Análisis de complicaciones neurológicas tras soporte con oxigenador con membrana extracorpórea venoarterial y su valor pronóstico
- 6113-8 - Análisis de los resultados genéticos en una cohorte de pacientes con miocardiopatía dilatada en función de la edad al diagnóstico
- 6047-301 - Scores de riesgo para predecir supervivencia en reanimación cardiopulmonar extracorpórea en parada cardiaca intra y extrahospitalaria
- 6122-4 - Implicaciones pronósticas de las complicaciones intrahospitalarias de pacientes con oxigenador con membrana extracorpórea venoarterial
- 6122-8 - Insuficiencia cardiaca aguda: más allá de los ensayos un análisis de supervivencia en la vida real
- 6007-40 - Características de los pacientes ingresados por insuficiencia cardiaca en los servicios de cardiología de hospitales de Castilla y León de acuerdo con su nivel de comorbilidad/complejidad y cómo influye este en la supervivencia libre de eventos
