SEC 2019 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
4013. Tratamiento peritrasplante. Optimizando el día D
4013-5. ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
Introducción y objetivos: El uso de dispositivos de soporte circulatorio (DSC) como puente a trasplante cardiaco (PTC) se ha convertido en una estrategia habitual en pacientes en situación INTERMACS 1-3. A pesar de ser un tratamiento invasivo, el soporte con estos dispositivos no tiene por qué conferir un peor pronóstico, si se plantea el trasplante cardiaco tras alcanzar estabilidad clínica. El objetivo es evaluar las características de los pacientes con un dispositivo de asistencia ventricular de corta duración (DAVCD) como PTC, con especial hincapié en el momento de la inclusión en lista de espera de trasplante cardiaco (LETC).
Métodos: Desde 2009 se han implantado en nuestro centro un total de 252 DSC a 206 pacientes, 98 de los cuales fueron DAVCD. De estos, 85 se implantaron como PTC.
Resultados: El 83,5% eran varones, con edad media de 53,9 (± 10,03) años. Todos los DAVCD fueron Levitronix Centrimag: 58,8% izquierdas, 1,2% derechas y 40% biventriculares (36,5% inicial, 3,5% secuencial). La enfermedad de base se muestra en la figura. Al implante, el 85,9% de los pacientes estaban en situación INTERMACS 2 o 3, y el 94,1% precisaba soporte inotrópico: puntuación inotrópica media 16 (± 16,4) y Vasoactive-Inotropic Score (VIS) 31,2 (± 39,2). El 78,8% de los pacientes fue incluido en LETC, con tiempo medio de soporte de 20,3 (± 14,6) días hasta la inclusión. La evolución hasta su inclusión se describe en la tabla 1. En el momento de la inclusión, el 95,5% no requería ventilación mecánica invasiva. Ningún paciente tenía fallo hepático, un 1,5% presentaba fallo renal y el lactato era normal (6,9 ± 2,2 mg/dl) en todos. Asimismo, la necesidad de soporte inotrópico fue menor: puntuación inotrópica 0,99 (± 2,1), VIS 1,7 (± 3,6). El 94% se encontraba realizando rehabilitación física y en un 86,6% la alimentación era vía oral. La media de días en alarma 0 fue de 10,9 (± 8,7) y la de soporte total de 27,5 (± 17,9). El 95,5% de los pacientes incluidos en LETC fueron trasplantados. La supervivencia al año de este grupo fue del 95,3%. El 4,5% que falleció en alarma 0 lo hizo por ictus isquémico, hemorrágico o futilidad.
|
Evolución y complicaciones durante el soporte |
|
|
Insuficiencia renal (n, %) |
29 (34,12%) |
|
Tratamiento sustitutivo renal: 17/29 |
|
|
Sangrado (n, %) |
64 (75,29%) |
|
Taponamiento: 49,41% |
|
|
Reintervención (n, %) |
50 (58,82%) |
|
Taponamiento: 47,06% |
|
|
Nº RE-IQ/PAC.: 2,21 ± 1,67 |
|
|
Infección (n, %) |
58 (68,24%) |
|
Respiratoria: 36,47% |
|
|
Bacteriemia: 16,47% |
|
|
Sepsis: 9,41% |
|
|
Urinaria: 4,70% |
|
|
Herida quirúrgica: 1,18% |
|
|
Complicación vascular (n, %) |
2 (2,35%) |
|
Complicación SNC (n, %) |
20/85 (23,53%) |
|
Anóxica: 2,45% |
|
|
Isquémica sin secuelas: 12,94% |
|
|
Isquémica con secuelas: 7,06% |
|
|
Hemorrágica: 1,18% |
|
|
Complicaciones del dispositivo (n, %) |
16 (18,82%) |
|
Infección: 4,70% |
|
|
Hemólisis: 4,70% |
|
|
Fallo estructural: 2,35% |
|
|
Trombosis cánulas: 7,06% |
|
|
Motivo de retirada VAD (n, %) |
Trasplante: 64 (75,3%) |
|
Muerte: 21 (24,70%) |
|
|
Motivo de muerte preinclusión en LE (n, %) |
18 (21,18%) |
|
Fallo multiorgánico: 2 (11,11%) |
|
|
Infección: 6 (33,33%) |
|
|
Ictus isquémico: 2 (11,11%) |
|
|
Hemorragia: 3 (16,67%) |
|
|
Problema con el implante: 1 (5,55%) |
|
|
Embolia gaseosa: 2 (11,11%) |
|
|
Futilidad: 1 (5,55%) |
|
|
Otras: 1 (5,55%) |
|
|
Tiempo de soporte con VAD |
27,49 ± 17,97 |
|
Tiempo de VMI |
10,16 ± 8,67 |
|
Estancia media UCI |
44,48 ± 25,99 |
|
Estancia media hospital (días) (M ± DE) |
66,37 ± 40,04 |
|
Las cifras expresan n (%) o media ± desviación estándar. |
|
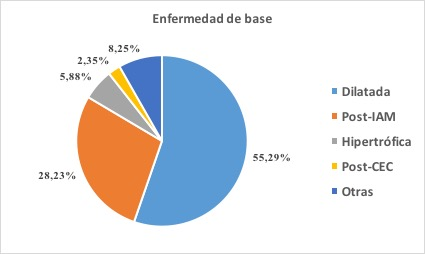
Enfermedad de base que motivó el implante del DAVCD.
Conclusiones: El uso de DAVCD en pacientes en situación INTERMACS 2-3 permite recuperar el daño orgánico y mejorar la situación global. Esto se traduce en una supervivencia al año del trasplante cardiaco similar o, incluso, ligeramente superior a la de aquellos pacientes que se trasplantan de forma electiva.
Comunicaciones disponibles de "Tratamiento peritrasplante. Optimizando el día D"
- 4013-1. MODERADORES
- Juan Francisco Delgado Jiménez, Madrid, y Diego Rangel Sousa, Sevilla.
- 4013-2. CALIDAD DE VIDA Y DEPRESIÓN EN PACIENTES INCLUIDOS EN LISTA DE TRASPLANTE CARDIACO
- María Jesús Valero Masa1, Raquel Luna López1, Ana Ayesta López2, María Teresa Vidán Astiz1, Jorge Vázquez López-Ibor3, Pedro Caravaca Pérez4, Marta Jiménez-Blanco Bravo3, Javier Segovia Cubero3, María Dolores García-Cosio Carmena4, Manuel Gómez Bueno3, Juan F. Delgado Jiménez4, Héctor Bueno Zamora4, Francisco Hernández Pérez3 y Manuel Martínez-Sellés D'Oliveira Soares1, del 1Hospital General Universitario Gregorio Marañón, Madrid, 2Hospital Universitario Central de Asturias, Oviedo (Asturias), 3Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 4Hospital Universitario 12 de Octubre, Madrid.
- 4013-3. LA FRAGILIDAD ES FRECUENTE EN EL MOMENTO DE INCLUSIÓN EN LISTA DE TRASPLANTE CARDIACO, PERO NO AFECTA LOS RESULTADOS A CORTO PLAZO
- Ana Ayesta López1, Raquel Luna López2, María Jesús Valero Masa2, María Teresa Vidán Astiz2, Jorge Vázquez López-Ibor3, Pedro Caravaca Pérez4, Marta Jiménez-Blanco Bravo3, Javier Segovia Cubero3, María Dolores García-Cosio Carmena4, Manuel Gómez Bueno3, Juan F. Delgado Jiménez4, Héctor Bueno Zamora4, Francisco Hernández Pérez3 y Manuel Martínez-Sellés2, del 1Hospital Universitario Central de Asturias, Oviedo (Asturias), 2Hospital General Universitario Gregorio Marañón, Madrid, 3Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 4Hospital Universitario 12 de Octubre, Madrid.
- 4013-4. DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- Lucía García Alcalde, José Aurelio Sarralde Aguayo, Virginia Burgos Palacios, María Cristina Castrillo Bustamante, Natalia Royuela Martínez, Miguel Fernando Llano Cardenal, Alejandro Pontón Cortina, Ivana Pulitani, Iván García Martín, José Francisco Gutiérrez Díez, Juan Francisco Nistal Herrera y Tito Andersson García Moreno, del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 4013-5. ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- Beatriz de Tapia Majado, Santiago Catoya Villa, Juan Sánchez Ceña, Sofía González Lizarbe, Teresa Borderías Villarroel, David Serrano Lozano, Indira Cabrera Rubio, Manuel Lozano González, Joffrey Eduardo Luján Valencia, Virginia Burgos Palacios, Marta Ruiz Lera, Cristina Castrillo Bustamante, Ángela Canteli Álvarez, Manuel Cobo Belaustegui y Jose Aurelio Sarralde Aguayo, del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 4013-6. ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- Teresa Borderías Villarroel1, Sofía González Lizarbe1, Juan Sánchez Ceña1, Beatriz de Tapia Majado1, Santiago Catoya Villa1, David Serrano Lozano1, Manuel Lozano González1, Indira Cabrera Rubio1, Eduardo Luján Valencia1, Cristina Castrillo Bustamante1, Ángela Canteli Álvarez1, Marta Ruiz Lera1, Manuel Cobo Belaustegui1, Jose Aurelio Sarralde Aguayo2 y Virginia Burgos Palacios1, del 1Servicio de Cardiología y 2Servicio de Cirugía Cardiovascular, Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
Más comunicaciones de los autores
-
Borderías Villarroel, Teresa
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
-
Burgos Palacios, Virginia
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4001-3 - COMUNICACIÓN INTERVENTRICULAR POSINFARTO: BUSCANDO LA MEJOR ESTRATEGIA
- 4001-6 - COMUNICACIÓN INTERVENTRICULAR POSINFARTO AGUDO DE MIOCARDIO EN LA ERA DE LA ANGIOPLASTIA PRIMARIA
- 4022-3 - IMPACTO DEL TIPO DE HOSPITAL TRATANTE EN EL PRONÓSTICO Y EL TRATAMIENTO DEL SHOCK CARDIOGÉNICO EN ESPAÑA
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
-
Cabrera Rubio, Indira
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Canteli Álvarez, Ángela
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
-
Castrillo Bustamante, Cristina
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Catoya Villa, Santiago
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6002-24 - IMPLANTE DE ELECTRODOS EPICÁRDICOS EN LA PARED LATERAL DEL VENTRÍCULO IZQUIERDO PARA RESINCRONIZACIÓN MEDIANTE CIRUGÍA MÍNIMAMENTE INVASIVA GUIADA POR VIDEOTORACOSCOPIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
-
Cobo Belaustegui, Manuel
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6042-371 - TENDENCIA EN LA DERIVACIÓN Y DECISIÓN RESPECTO AL TRASPLANTE CARDIACO EN UNA COMUNIDAD NO TRASPLANTADORA A LO LARGO DE 6 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
de Tapia Majado, Beatriz
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
-
González Lizarbe, Sofía
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4019-6 - IMPACTO PRONÓSTICO DE LA APLICACIÓN DE CRITERIOS DE OPTIMIZACIÓN EN ECOGRAFÍA INTRAVASCULAR PARA LA REVASCULARIZACIÓN PERCUTÁNEA DEL TRONCO COMÚN CON STENTS FARMACOACTIVOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 5029-7 - APIXABÁN FRENTE A ACENOCUMAROL EN PACIENTES CON IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA Y FIBRILACIÓN AURICULAR. REGISTRO EMPAREJADO MULTICÉNTRICO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
-
Lozano González, Manuel
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Luján Valencia, Joffrey Eduardo
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6034-298 - TRATAMIENTO ANTIMICROBIANO SECUENCIAL DE LA MEDIASTINITIS POSCIRUGÍA CARDIACA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
-
Ruiz Lera, Marta
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
-
Sánchez Ceña, Juan
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6002-24 - IMPLANTE DE ELECTRODOS EPICÁRDICOS EN LA PARED LATERAL DEL VENTRÍCULO IZQUIERDO PARA RESINCRONIZACIÓN MEDIANTE CIRUGÍA MÍNIMAMENTE INVASIVA GUIADA POR VIDEOTORACOSCOPIA
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
-
Sarralde Aguayo, José Aurelio
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 6022-237 - REMODELACIÓN DE LA AORTA EN PACIENTES SOMETIDOS A TRATAMIENTO ENDOVASCULAR TRAS SÍNDROME AÓRTICO AGUDO EN AORTA DESCENDENTE
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Serrano Lozano, David
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4017-5 - ANTICOAGULANTES ORALES DIRECTOS FRENTE A ANTICOAGULACIÓN CON ANTAGONISTAS DE LA VITAMINA K EN PACIENTES CON FIBRILACIÓN AURICULAR Y RECAMBIO VALVULAR AÓRTICO CON BIOPRÓTESIS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
