SEC 2019 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6046. Insuficiencia cardiaca aguda y shock cardiogénico. Tratamiento no farmacológico. Soporte circulatorio de corta duración. Otros dispositivos
6046-388. COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
Introducción y objetivos: Existe un aumento del uso de dispositivos de soporte mecánico circulatorio (SMC), como el oxigenador extracorpóreo de membrana (ECMO). Estos dispositivos permiten alcanzar supervivencias > 50% en pacientes con mortalidad cercana al 100% pero su empleo asocia complicaciones, siendo las neurológicas de las más graves
Métodos: Desde abril de 2009 se implantaron en nuestro centro 252 dispositivos de SMC a 206 pacientes; 145 ECMO venoarterial a 141 pacientes. Revisamos características y frecuencia de complicaciones neurológicas graves.
Resultados: 107 eran varones (75,89%). Edad media 57,48 años. Escala INTERMACS 1 en 139 pacientes, 2 en 6 pacientes. Las indicaciones del soporte pueden verse en el gráfico. 25 pacientes habían sufrido parada cardiorrespiratoria (PCR) recuperada y 23 implantes se realizaron en PCR como maniobra de RCP. Tiempo medio de ECMO 5,07 días. Motivo de retirada: recuperación 72 pacientes (49,65%), muerte 46 (31,72%), otra asistencia 26 (17,93%), trasplante cardiaco 1 (0,69%). Durante el soporte 15 pacientes sufrieron complicaciones neurológicas. 11 fueron encefalopatías anóxicas, estando 10 de ellas en relación con PCR previa y 4 fueron ictus establecidos (2,83%) (3 isquémicos y 1 hemorrágico), falleciendo este último por dicha causa. Estos pacientes se recogen en la tabla 1. Se inició anticoagulación tras el implante en 112 casos. La estrategia inicial fue bivalirudina en 21 dispositivos (18,7%) y heparina sódica en 91 (81,3%), con bolo de 100-150 UI/Kg durante el implante; según la patología de base y estado de coagulación basal. El inicio de la anticoagulación se retrasó un tiempo mínimo de 6-8 horas con una media de 21 horas. Se monitorizó el tiempo de tromboplastina parcial activado (TTPa), para ratios de 1,5-2,5 inicialmente cada 4 horas y posteriormente cada 12-24 horas cuando los niveles eran estables. En los pacientes heparinizados se empleó determinación de anti Xa en los casos en los que no se alcanzaron niveles adecuados de TTPa. En 18 casos (16,07%), debido a la dificultad para mantener ratios adecuadas y estables de anticoagulación con heparina, se cambió a bivalirudina.
|
Características de los pacientes portadores de ECMO venoarterial y con complicaciones neurológicas graves asociadas |
|||||||||
|
Paciente |
Horas soporte ECMO |
Indicación |
Objetivo |
parada cardiaca |
Retirada |
Complicación neurológica |
Secuela |
Anticoagulación empleada |
Retraso inicio anticoagulación |
|
Ratio TTPa mayor y menor |
|||||||||
|
Mujer, 51 años |
427 h |
Postrasplante cardiaco (fallo primario injerto, ventrículo derecho) |
Recuperación |
No |
Recuperación |
Ictus isquémico embólico en territorio frontoparietal derecho |
Hemiparesia izquierda |
Heparina sódica |
5 h |
|
1,90/4,57 |
|||||||||
|
Varón, 51 años |
17,5 h |
Miocarditis |
Recuperación |
Recuperada previamente |
Otra asistencia circulatoria |
Ictus isquémico embólico en territorio arteria cerebral media izda, posterior y cerebelosa inferior posterior |
Afasia mixta y hemiparesia residual en extremidades derechas |
Heparina sódica |
6 h |
|
1,06/2,25 |
|||||||||
|
Varón, 63 años |
12 h |
Postrasplante cardiaco (fallo primario injerto, ventrículo derecho) |
Recuperación |
No |
Recuperación |
Ictus isquémico embólico en territorio de arteria cerebral media izquierda (transformación hemorrágica posterior) |
Afasia motora, hemianopsia homónima derecha y hemiplejia derecha |
Heparina sódica |
12 h |
|
1,02/3,21 |
|||||||||
|
Mujer, 39 años |
24 h |
PosInfarto agudo de miocardio |
Puente a decisión |
Implante en parada |
Muerte |
Hemorragia intraparenquimatosa grave (frontal izda 4,9 × 3,9 cm y temporoparietal derecha 6,5 × 6 cm) |
Muerte |
heparina sódica |
24 h |
|
1,49/2,55 |
|||||||||
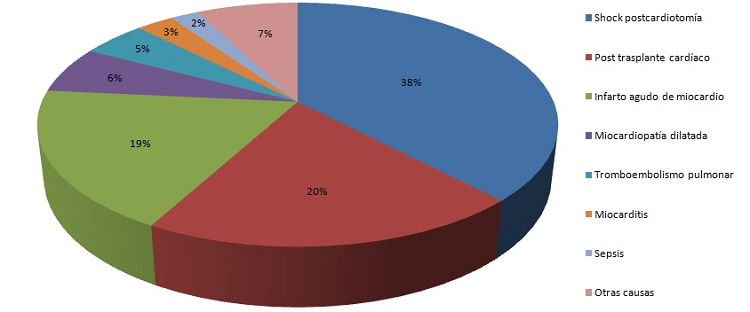
Indicaciones de implantación de ECMO 2009-2019.
Conclusiones: El empleo de una adecuada estrategia de anticoagulación utilizando bivalirudina como alternativa a la heparina en casos seleccionados permite reducir la incidencia de complicaciones neurológicas de ictus en los pacientes portadores de ECMO VA.
Comunicaciones disponibles de "Insuficiencia cardiaca aguda y <i>shock</i> cardiogénico. Tratamiento no farmacológico. Soporte circulatorio de corta duración. Otros dispositivos"
- 6046-387. ANTICOAGULACIÓN EN PACIENTES CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL, ¿ES SEGURO DIFERIRLA?
- Alejandro Durante-López1, Sergio García Gómez1, Francisco José Hernández Pérez1, Jorge Vázquez López-Ibor1, Josebe Goirigolzarri Artaza2, Juan Manuel Escudier Villa1, Javier Ortega Marcos1, Manuel Gómez Bueno1, Lorenzo Silva Melchor1, Ana Isabel González Román1, Alberto Forteza Gil1 y Javier Segovia Cubero1, del 1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 2Hospital Clínico San Carlos, Madrid.
- 6046-388. COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- David Serrano Lozano, Teresa Borderías Villarroel, Sofía González Lizarbe, Santiago Catoya Villa, Beatriz de Tapia Majado, Juan Sánchez Ceña, Manuel Lozano González, Indira Cabrera Rubio, Virginia Burgos Palacios, Cristina Castrillo Bustamante, Manuel Cobo Belaustegui, Marta Ruiz Lera, Ángela Canteli Álvarez, Joffrey Eduardo Luján Valencia y José Aurelio Sarralde Aguayo, del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 6046-389. SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- Lucía García Alcalde, José Aurelio Sarralde Aguayo, Virginia Burgos Palacios, Miguel Cobo Belaustegui, Cristina Ruisánchez Villar, Ángela Canteli Álvarez, José Francisco Gutiérrez Díez, Carlos Juárez Crespo y Valentín Tascón Quevedo, del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 6046-390. EXPERIENCIA DE UN CENTRO HOSPITALARIO DE ALTA COMPLEJIDAD EN LA UTILIZACIÓN DE OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN PARADA CARDIORRESPIRATORIA Y REANIMACIÓN CARDIOPULMONAR AVANZADA
- Miquel Gual, Jordi Castillo, José Carlos Sánchez Salado, Gustavo López, Victoria Lorente Tordera, Francisca Iglesias, María José Bautista, Oriol Alegre Canals, Yolanda Guitierrez, Joan Isaac Llaó Ferrando, Fernando de Frutos Seminario, Gisela Solande Galindo, Fabrizio Sbraga, Albert Ariza Solé y Ángel Cequier Fillat, del Hospital Universitario de Bellvitge, L'Hospitalet del Llobregat (Barcelona).
- 6046-391. HIPOALBUMINEMIA EN PACIENTES EN SHOCK CARDIOGÉNICO CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: INCIDENCIA Y SIGNIFICADO PRONÓSTICO
- Sergio García Gómez1, Alejandro Durante-López1, Francisco José Hernández Pérez1, Jorge Vázquez López-Ibor1, Josebe Goirigolzarri Artaza2, Juan Manuel Escudier Villa1, Javier Ortega Marcos1, Manuel Gómez Bueno1, Lorenzo Silva Melchor1, Mercedes Vidal Fernández1, Santiago Serrano Fiz García1 y Javier Segovia Cubero1, del 1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 2Hospital Clínico San Carlos, Madrid.
- 6046-392. MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- Manuel Lozano González, Joffrey Eduardo Luján Valencia, Miguel Molina San Quirico, Indira Cabrera Rubio, Sofía González Lizarbe, Teresa Borderías Villarroel, Santiago Catoya Villa, Beatriz de Tapia Majado, Juan Sánchez Ceña, David Serrano Lozano, Ángela Canteli Álvarez, María Cristina Castrillo Bustamante, Marta Ruiz Lera, José Aurelio Sarralde Aguayo y Virginia Burgos Palacios, del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 6046-393. ABLACIÓN DE SUSTRATO EN TORMENTA ARRÍTMICA BAJO SOPORTE CON ASISTENCIA CIRCULATORIA TIPO OXIGENADOR EXTRACORPÓREO DE MEMBRANA
- Armando Oterino Manzanas, Juan Carlos Castro Garay, Javier Jiménez Candil, Soraya Merchán Gómez, Francisco Martín Herrero, David González Calle, Alfredo Barrio Rodríguez, Jean Carlos Núñez, Víctor Eduardo Vallejo García, Elisabete Alzola Martínez de Antoñana y Pedro L. Sánchez, del Complejo Asistencial Universitario de Salamanca, Salamanca.
Más comunicaciones de los autores
-
Borderías Villarroel, Teresa
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
-
Burgos Palacios, Virginia
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4001-3 - COMUNICACIÓN INTERVENTRICULAR POSINFARTO: BUSCANDO LA MEJOR ESTRATEGIA
- 4001-6 - COMUNICACIÓN INTERVENTRICULAR POSINFARTO AGUDO DE MIOCARDIO EN LA ERA DE LA ANGIOPLASTIA PRIMARIA
- 4022-3 - IMPACTO DEL TIPO DE HOSPITAL TRATANTE EN EL PRONÓSTICO Y EL TRATAMIENTO DEL SHOCK CARDIOGÉNICO EN ESPAÑA
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
-
Cabrera Rubio, Indira
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Canteli Álvarez, Ángela
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
-
Castrillo Bustamante, Cristina
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Catoya Villa, Santiago
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6002-24 - IMPLANTE DE ELECTRODOS EPICÁRDICOS EN LA PARED LATERAL DEL VENTRÍCULO IZQUIERDO PARA RESINCRONIZACIÓN MEDIANTE CIRUGÍA MÍNIMAMENTE INVASIVA GUIADA POR VIDEOTORACOSCOPIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
-
Cobo Belaustegui, Manuel
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6042-371 - TENDENCIA EN LA DERIVACIÓN Y DECISIÓN RESPECTO AL TRASPLANTE CARDIACO EN UNA COMUNIDAD NO TRASPLANTADORA A LO LARGO DE 6 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
de Tapia Majado, Beatriz
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
-
González Lizarbe, Sofía
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4019-6 - IMPACTO PRONÓSTICO DE LA APLICACIÓN DE CRITERIOS DE OPTIMIZACIÓN EN ECOGRAFÍA INTRAVASCULAR PARA LA REVASCULARIZACIÓN PERCUTÁNEA DEL TRONCO COMÚN CON STENTS FARMACOACTIVOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 5029-7 - APIXABÁN FRENTE A ACENOCUMAROL EN PACIENTES CON IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA Y FIBRILACIÓN AURICULAR. REGISTRO EMPAREJADO MULTICÉNTRICO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
-
Lozano González, Manuel
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 5008-5 - EVOLUCIÓN EN 20 AÑOS DE LA INCIDENCIA, PERFIL, TRATAMIENTO Y SUPERVIVENCIA AL ALTA DE PACIENTES CON ENDOCARDITIS INFECCIOSA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Luján Valencia, Joffrey Eduardo
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6034-298 - TRATAMIENTO ANTIMICROBIANO SECUENCIAL DE LA MEDIASTINITIS POSCIRUGÍA CARDIACA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
-
Ruiz Lera, Marta
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
-
Sánchez Ceña, Juan
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 6048-406 - INFLUENCIA DE LA ETIOLOGÍA DE LA CARDIOPATÍA BASAL EN EL PRONÓSTICO DESPUÉS DEL TRASPLANTE CARDIACO
- 6002-24 - IMPLANTE DE ELECTRODOS EPICÁRDICOS EN LA PARED LATERAL DEL VENTRÍCULO IZQUIERDO PARA RESINCRONIZACIÓN MEDIANTE CIRUGÍA MÍNIMAMENTE INVASIVA GUIADA POR VIDEOTORACOSCOPIA
- 6002-31 - COLOCACIÓN DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE TRAS INFARTO AGUDO DE MIOCARDIO CON FUNCIÓN RESIDUAL REDUCIDA: ¿SEGUIMOS LAS GUÍAS DE PRÁCTICA CLÍNICA?
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6053-477 - TÉCNICAS DE INFORMACIÓN Y COMUNICACIÓN ENTRE LOS PACIENTES CON CARDIOPATÍA ISQUÉMICA: IMPLICACIONES PARA SU USO COMO MEDIO DE APOYO ASISTENCIAL Y DE EDUCACIÓN
-
Sarralde Aguayo, José Aurelio
- 6046-389 - SOPORTE MECÁNICO CIRCULATORIO EN PACIENTES CON TROMBOEMBOLIA PULMONAR MASIVA. ¿ES ÚTIL EL EMPLEO DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA? EXPERIENCIA EN UN CENTRO
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 4013-4 - DURACIÓN DE ASISTENCIA DE CORTA DURACIÓN LEVITRONIX CENTRIMAG MÁS DE 30 DÍAS COMO PUENTE AL TRASPLANTE CARDIACO. EXPERIENCIA EN UN CENTRO
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 7003-2 - RESULTADOS DE LAS ASISTENCIAS MECÁNICAS CIRCULATORIAS DE CORTA DURACIÓN (LEVITRONIX CENTRIMAG). EXPERIENCIA EN UN CENTRO
- 6022-237 - REMODELACIÓN DE LA AORTA EN PACIENTES SOMETIDOS A TRATAMIENTO ENDOVASCULAR TRAS SÍNDROME AÓRTICO AGUDO EN AORTA DESCENDENTE
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
-
Serrano Lozano, David
- 4003-4 - COMPLICACIONES NEUROLÓGICAS EN PACIENTES CON ASISTENCIA VENTRICULAR TIPO LEVITRONIX CENTRIMAG. EXPERIENCIA EN UN CENTRO TERCIARIO EN LOS ÚLTIMOS 10 AÑOS
- 4003-9 - TRATAMIENTO DEL FALLO VENTRICULAR DERECHO EN PACIENTES CON DISPOSITIVOS DE SOPORTE VENTRICULAR IZQUIERDO DE CORTA DURACIÓN. EXPERIENCIA DE UN CENTRO
- 4002-8 - ÍNDICE DE SVENSSON EN ANEURISMAS DE AORTA ASCENDENTE. ¿NOS PUEDE AYUDAR EN LA TOMA DE DECISIONES?
- 4003-3 - PREDICTORES DE RECUPERACIÓN Y RESULTADOS EN PACIENTES ASISTIDOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL IMPLANTADOS COMO PUENTE A RECUPERACIÓN
- 6046-392 - MORTALIDAD Y FUTILIDAD EN PACIENTES TRATADOS CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 4017-5 - ANTICOAGULANTES ORALES DIRECTOS FRENTE A ANTICOAGULACIÓN CON ANTAGONISTAS DE LA VITAMINA K EN PACIENTES CON FIBRILACIÓN AURICULAR Y RECAMBIO VALVULAR AÓRTICO CON BIOPRÓTESIS
- 4003-8 - EVALUACIÓN DEL PROTOCOLO DE DESTETE DEL OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: RESULTADOS EN UN CENTRO TERCIARIO TRAS 10 AÑOS DE EXPERIENCIA
- 6046-388 - COMPLICACIONES NEUROLÓGICAS GRAVES ASOCIADAS AL EMPLEO DE DISPOSITIVOS DE OXIGENACIÓN EXTRACORPÓREOS DE MEMBRANA EN LA UNIDAD CORONARIA
- 4013-5 - ASISTENCIA VENTRICULAR COMO PUENTE A TRASPLANTE CARDIACO. ¿EN QUÉ MOMENTO NOS PLANTEAMOS LA INCLUSIÓN EN ALARMA 0?
- 6048-398 - RIESGO-BENEFICIO DE LA PROFILAXIS DE INFECCIONES OPORTUNISTAS EN EL TRASPLANTE CARDIACO, «CAMINANDO EN LA CUERDA FLOJA»
- 4013-6 - ¿DEBEMOS SEGUIR TEMIENDO AL FALLO PRIMARIO DEL INJERTO CARDIACO EN LA ERA DEL SOPORTE MECÁNICO CIRCULATORIO?
- 6018-213 - DESCARGA INADECUADA DEL VENTRÍCULO IZQUIERDO EN OXIGENADOR EXTRACORPÓEO DE MEMBRANA VENOARTERIAL: EXPERIENCIA DE UN CENTRO EN LOS ÚLTIMOS DIEZ AÑOS
