SEC 2018 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
4003. Dilemas en el tratamiento del síndrome posparada cardiaca
4003-5. Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
Introducción y objetivos: El oxigenador extracorpóreo de membrana venoarterial (ECMO-VA) se ha propuesto como herramienta para la recuperación de la circulación en parada cardiorrespiratoria (PCR) refractaria. Nuestro objetivo fue analizar los resultados del implante intraparada, con el fin de identificar áreas de mejora y posibles factores predictores pronósticos.
Métodos: Análisis unicéntrico de los casos de implante de ECMO-VA intraparada hospitalaria, presenciada y refractaria a maniobras de reanimación cardiopulmonar (RCP avanzada) durante al menos 15 minutos.
Resultados: Entre enero de 2014 y marzo de 2018 se implantaron 16 ECMO-VA intraparada en nuestro centro. Las características basales y perimplante se recogen en la tabla. La causa de la PCR fue un síndrome coronario agudo en la mayoría de los casos (62,5%). La mayoría de los pacientes presentó algún tipo de complicación (figura), más frecuentes cuanto más tiempo de soporte en ECMO precisaron (p 0,048). Por otra parte, más tiempo en ventilación mecánica se asoció a mayor tasa de infecciones (p 0,03). La supervivencia al alta fue del 37,5%. Las causas de muerte intrahospitalaria más frecuentes fueron encefalopatía anóxica (18,8%) y fallo multiorgánico (FMO) (31,3%). Con una mediana de seguimiento de 14,5 meses se observó una supervivencia de 33,3% de aquellos pacientes dados de alta, con escasa morbilidad neurológica [100% con escala CPC (Cerebral Performance Categories) ≤ 2 e índice de Barthel medio 90]. Las causas de fallecimiento tras el alta hospitalaria fueron IC (50%) e ictus (50%). Ni el horario de implante (laboral/guardia) ni la presencia o no del equipo hemodinámica se relacionaron con diferencias en la supervivencia (p 0,65 y 0,48 respectivamente).
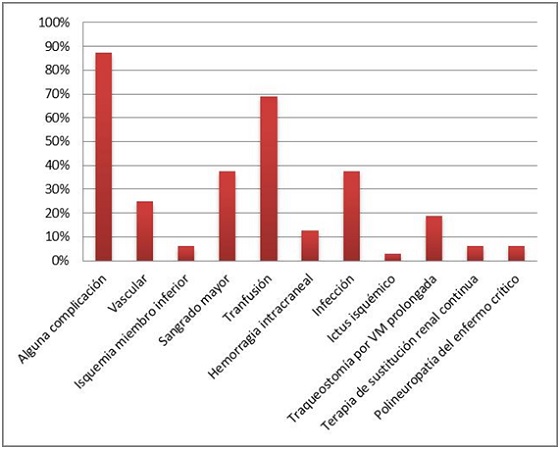
Complicaciones.
|
Características basales y del implante |
|||
|
Características |
Población (n = 16) |
Implante |
Población (n = 16) |
|
Varón (n+%) |
11 (68,8%) |
Acceso vascular percutáneo (n+%) |
16 (100%) |
|
Edad (media + DE) |
65 ± 7,1 |
Acceso vascular fémoro-femoral (n+%) |
16 (100%) |
|
HTA (n+%) |
6 (37,5%) |
Inotrópicos y vasoactivos primeras 24 horas (n+%) |
|
|
DM (n+%) |
1 (6,3%) |
Ninguno |
1 (6,3%) |
|
DL (n+%) |
5 (31,3%) |
Dobutamina |
1 (6,3%) |
|
Tabaquismo (n+%) |
9 (56,3%) |
Dobutamina + noradrenalina |
9 (53,6%) |
|
Dobutamina+ noradrenalina + adrenalina |
5 (31,3%) |
||
|
AP cardiológicos (n+%) |
6 (37,5%) |
BCIAo (n+%) |
11 (68,8%) |
|
Cardiopatía isquémica previa (n+%) |
4 (25%) |
Canulación arteria femoral superficial (n+%) |
10 (62,5%) |
|
FEVI tras recuperación circulación (%+DE) |
26 ± 17 |
Horario de guardia (perfusionista localizada en domicilio) (n+%) |
11 (68,8%) |
|
Disfunción VD tras recuperación circulación (n +%) |
9 (56,3%) |
Equipo de Hemodinámica presente (n+%) |
12 (75%) |
|
Láctico periimplante (mmol/l) |
7,3 ± 5,2 |
Tiempo de PCR hasta recuperación de circulación con ECMO (minutos, DE) |
46 ± 21 |
|
pH periimplante |
7,24 ± 0,24 |
Tiempo en ECMO (días, DE) |
3,98 ± 3,558 |
|
AP: antecedentes personales; BCIAo: balón de contrapulsación intraaótico; DL: dislipemia; DM: diabetes mellitus; HTA: hipertensión arterial; FEVI: función sistólica del ventrículo izquierdo: VD: ventrículo derecho. |
|||
Conclusiones: El implante de ECMO-VA puede ser considerado en casos de PCR refractaria en hospitales con un programa establecido de soporte circulatorio. En nuestra experiencia, requiere gran organización para garantizar rapidez de respuesta, debería iniciarse precozmente y evitarse en situaciones de PCR prolongada con probable daño neurológico irreversible o FMO establecido. Se requieren estudios mayores que definan más detalladamente los criterios de implante de ECMO en esta indicación.
Comunicaciones disponibles de "Dilemas en el tratamiento del síndrome posparada cardiaca"
- 4003-1. Moderadores
- Jaime Aboal Viñas, Girona, y José M. García Acuña, Santiago de Compostela (A Coruña).
- 4003-2. Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- Marta Alonso Fernández de Gatta, Soraya Merchán Gómez, Alejandro Diego Nieto, Miryam González Cebrián, Elisabete Alzola Martínez de Antoñana, Marta López Serna, Alfredo Barrio Rodríguez y Pedro Luis Sánchez Fernández, del Complejo Asistencial Universitario de Salamanca, Salamanca.
- 4003-3. Cinética de la enolasa neuroespecífica como marcador pronóstico neurológico en pacientes sometidos a hipotermia terapéutica
- Pedro Martínez-Losas, Sandra Rosillo, M. del Carmen Monedero Martín, Luis Alberto Martínez Marín, Eduardo Armada, Antonio Buño Soto, José Luis López-Sendón y Esteban López de Sá y Areses, del Hospital Universitario La Paz, Madrid.
- 4003-4. Utilidad del factor de diferenciación de crecimiento 15 como biomarcador en el pronóstico neurológico tras un paro cardiaco extrahospitalario
- Julia Araño Llach, Ferrán Rueda Sobella, Germán Cediel, Judith Serra Gregori, M. Cruz Aranda Nevado, Edgar Fadeuilhe Grau, María José Martínez Membrive, Teresa Oliveras Vilà, Carlos Labata, Cosme García-García y Antoni Bayes-Genis, del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 4003-5. Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- Marta Alonso Fernández de Gatta, Soraya Merchán Gómez, Miryam González Cebrián, Elisabete Alzola Martínez de Antoñana, Marta López Serna, Alejandro Diego Nieto, Francisco Martín Herrero y Pedro Luis Sánchez Fernández, del Complejo Asistencial Universitario de Salamanca, Salamanca.
- 4003-6. Un pH extremadamente bajo como factor pronóstico después de una parada cardiaca no es suficiente para rendirse
- Andrea Vélez Salas, Esteban López de Sá y Areses, Sandra Ofelia Rosillo Rodríguez, Verónica Ángela Rial Bastón, Adrián Rivas Pérez, José María García de Veas, M. del Carmen Monedero Martín, Eduardo R. Armada Romero y José Luis López-Sendón Hentschel, del Servicio de Cardiología, Hospital Universitario La Paz, Madrid.
- 4003-7. Características diferenciales de la población con mortalidad intrahospitalaria tras muerte súbita extrahospitalaria recuperada por primer ritmo desfibrilable
- Blanca Gordon Ramírez, Pau Rello Sabaté, Toni Soriano Colomé, Agnés Rafecas Ventosa, Jordi Bañeras Rius, José A. Barrabés Riu, David García-Dorado García y Rosa María Lidón Corbí, del Hospital Universitario Vall d'Hebron, Barcelona.
Más comunicaciones de los autores
-
Alonso Fernández de Gatta, Marta
- 6055-709 - Hoja de registro para intervencionismo estructural guiado por ecografía transesofágica mínimamente invasiva
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 6028-366 - Valor pronóstico de los parámetros de deformación miocárdica con feature tracking en pacientes con síndrome mielodisplásico de bajo riesgo en soporte transfusional
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6054-707 - ¿Influye el sexo en el control de los factores de riesgo cardiovascular en tras un programa de rehabilitación cardiaca?
- 6015-280 - ¿Cuándo debemos dar el segundo antiagregante en el síndrome coronario agudo con elevación del segmento ST?
- 7005-9 - Alto riesgo cardiovascular en el Síndrome mielodisplásico de bajo riesgo. Factores predictores
- 6015-275 - Análisis geográfico de cronogramas en un hospital terciario multiprovincia
- 6054-705 - El control de los factores de riesgo cardiovascular más allá de la fase II de rehabilitación cardiaca
-
Alzola Martínez de Antoñana, Elisabete
- 6015-280 - ¿Cuándo debemos dar el segundo antiagregante en el síndrome coronario agudo con elevación del segmento ST?
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6015-275 - Análisis geográfico de cronogramas en un hospital terciario multiprovincia
- 6019-304 - Paradas cardiorrespiratorias en una unidad de cuidados críticos cardiovasculares: evolución y factores pronósticos
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
- 6041-590 - Debut de insuficiencia cardiaca en paciente joven (< 65 años). Características epidemiológicas, tratamiento y evolución
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
-
Diego Nieto, Alejandro
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 6015-280 - ¿Cuándo debemos dar el segundo antiagregante en el síndrome coronario agudo con elevación del segmento ST?
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6015-275 - Análisis geográfico de cronogramas en un hospital terciario multiprovincia
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
- 6035-483 - Diferencias por sexo en pacientes octogenarios con infarto ST alto tratados con angioplastia primaria en nuestro medio
-
González Cebrián, Miryam
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
-
López Serna, Marta
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6054-707 - ¿Influye el sexo en el control de los factores de riesgo cardiovascular en tras un programa de rehabilitación cardiaca?
- 6054-705 - El control de los factores de riesgo cardiovascular más allá de la fase II de rehabilitación cardiaca
- 6041-590 - Debut de insuficiencia cardiaca en paciente joven (< 65 años). Características epidemiológicas, tratamiento y evolución
- 6015-275 - Análisis geográfico de cronogramas en un hospital terciario multiprovincia
- 6015-280 - ¿Cuándo debemos dar el segundo antiagregante en el síndrome coronario agudo con elevación del segmento ST?
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
- 5033-3 - El valor añadido de la tomografía COMPUTARIZADA cardiaca multidetector en la unidad de dolor torácico: a propósito de un diagnóstico infrecuente
- Martín Herrero, Francisco
-
Merchán Gómez, Soraya
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6010-190 - Valoración y seguimiento de la función diastólica en pacientes ancianos con cáncer sometidos a quimioterapia
-
Sánchez Fernández, Pedro Luis
- 6054-705 - El control de los factores de riesgo cardiovascular más allá de la fase II de rehabilitación cardiaca
- 6015-275 - Análisis geográfico de cronogramas en un hospital terciario multiprovincia
- 4021-5 - Variabilidad de los RR y eficacia de los tratamientos de estimulación antitaquicardia aplicadas de forma consecutiva sobre Tf rente a no rápidas: análisis basado en los electrogramas almacenados
- 6019-304 - Paradas cardiorrespiratorias en una unidad de cuidados críticos cardiovasculares: evolución y factores pronósticos
- 5016-4 - Comparación en vida real del uso de anticoagulantes orales directos frente a antagonistas de la vitamina K en pacientes con fibrilación auricular programados para cardioversión eléctrica
- 7005-9 - Alto riesgo cardiovascular en el Síndrome mielodisplásico de bajo riesgo. Factores predictores
- 6054-707 - ¿Influye el sexo en el control de los factores de riesgo cardiovascular en tras un programa de rehabilitación cardiaca?
- 6040-546 - Asociación del síndrome de apneas-hipopneas durante el sueño con la hipertensión pulmonar de grupo 2
- 6015-280 - ¿Cuándo debemos dar el segundo antiagregante en el síndrome coronario agudo con elevación del segmento ST?
- 5009-3 - Machine learning en la predicción de éxito de la cardioversión eléctrica programada en la fibrilación auricular
- 4003-5 - Oxigenador extracorpóreo de membrana en la parada cardiorrespiratoria refractaria
- 6041-590 - Debut de insuficiencia cardiaca en paciente joven (< 65 años). Características epidemiológicas, tratamiento y evolución
- 6005-93 - Tratamiento del síncope: ¿es necesario el ingreso hospitalario?
- 4021-7 - Incidencia y predictores de FV en pacientes con DAI y FEVI reducida: la importancia de la carga de T frente a no sostenidas
- 6003-80 - Resultados en la práctica clínica del uso de rivaroxabán frente a acenocumarol en pacientes programados para cardioversión eléctrica por fibrilación auricular
- 5033-3 - El valor añadido de la tomografía COMPUTARIZADA cardiaca multidetector en la unidad de dolor torácico: a propósito de un diagnóstico infrecuente
- 4003-2 - Parada cardiorrespiratoria como factor pronóstico en pacientes con asistencia circulatoria mediante oxigenador extracorpóreo de membrana
- 6028-366 - Valor pronóstico de los parámetros de deformación miocárdica con feature tracking en pacientes con síndrome mielodisplásico de bajo riesgo en soporte transfusional
- 4006-4 - Factores pronósticos en el soporte circulatorio mediante oxigenador extracorpóreo de membrana en un hospital de tercer nivel
