SEC 2014 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dra. Lina Badimón Maestro
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6011. Cardiopatía isquémica aguda
6011-133. ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
Objetivos: Determinar: 1. Evolución temporal de la mortalidad hospitalaria en pacientes ingresados en la UCIC con un SCACEST entre los años 1993 y 2007 y sometidos a fibrinólisis o ICP. 2. Variables que expliquen las diferencias de mortalidad en los diferentes puntos temporales. 3. Predictores independientes de mortalidad en la población incluida en el registro. 4. Efecto de los tiempos de retraso sobre la mortalidad.
Métodos: Estudio retrospectivo de 1969 pacientes consecutivos ingresados en la UCIC entre los años 1993-2007 con el diagnóstico de SCACEST y que recibieron terapias de reperfusión. El proceso estadístico incluyó un análisis descriptivo general y un análisis inferencial univariante y multivariante, empleándose el paquete estadístico SPSS.
Resultados: En el análisis ajustado, las variables asociadas a un incremento de la mortalidad fueron: edad, HTA, angina previa, localización anterior del infarto y Killip al ingreso. Se asociaron con una reducción de la mortalidad el tratamiento con antiagregantes, anticoagulantes, estatinas, betabloqueantes e IECAS. El análisis cronológico estratificado anualmente evidenció diferencias en la mortalidad relacionada con el tiempo, con un punto de inflexión entre los periodos 1993-2000 y 2001-2006 (mortalidad no ajustada: 14,7% vs 9,1%). En el primer periodo observamos mayor prevalencia de angina e infarto previos y una tasa significativamente más baja de tratamiento médico óptimo. Ningún paciente recibió ICP, frente al 42% de los pacientes del segundo periodo. Con respecto a las diferencias en los tiempos de retraso, el retraso síntomas-reperfusión fue significativamente mayor en el segundo periodo (238 min vs 216 min, p: 0,012), no observándose diferencias en el resto de los retrasos analizados. En el análisis multivariante, ni el periodo de tiempo analizado, ni el método de reperfusión fueron predictores independientes de mortalidad.
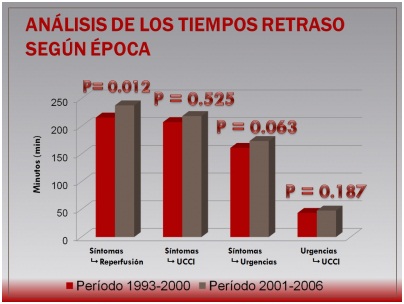
Análisis de los tiempos de retraso según la época.
|
Análisis de regresión logística binaria para mortalidad intrahospitalaria |
||||
|
OR |
IC95% |
p |
||
|
Inferior |
Superior |
|||
|
Edad |
1,052 |
1,036 |
1,069 |
0,000 |
|
HTA previa |
1,546 |
1,096 |
2,182 |
0,013 |
|
Antecedentes de angina |
1,651 |
1,051 |
2,595 |
0,030 |
|
Killip al ingreso |
6,078 |
4,251 |
8,692 |
0,000 |
|
Betabloqueantes |
0,208 |
0,132 |
0,227 |
0,000 |
|
IECAs |
0,174 |
0,111 |
0,272 |
0,000 |
|
Hipolipemiantes |
0,222 |
0,107 |
0,460 |
0,000 |
|
Loc. anterior |
2,195 |
1,543 |
3,121 |
0,000 |
|
Antiagregantes |
0,358 |
0,220 |
0,581 |
0,000 |
|
Angiopl. vs fibrinolisis |
0,780 |
0,412 |
1,478 |
0,447 |
|
Época (1993-2000 vs. 2001-2006) |
0,837 |
0,519 |
1,350 |
0,466 |
Conclusiones: La mortalidad hospitalaria es mayor en el primer periodo, pero no está influenciado por el método de reperfusión ya que no se observaron diferencias en los distintos tiempos hasta la reperfusión, salvo en el tiempo total síntomas-reperfusión que es menor en el primer periodo ya que la fibrinólisis se aplica más precozmente. Un perfil de riesgo menos adverso y el empleo de un tratamiento médico más completo y optimizado explicarían las diferencias de mortalidad entre los dos periodos.
Comunicaciones disponibles de "Cardiopatía isquémica aguda"
- 6011-109. El uso pre-evento de los bloqueantes de los canales de calcio en el síndrome coronario agudo y la mortalidad total a medio plazo
- Rodolfo David Gutiérrez Caro, J. Ignacio Iglesias Gárriz, Emilse Martínez Paz, Alfonso Mayorga Bajo, Abel García del Egido, Laura Roy Álvarez y Noelia Rojo Prieto del Complejo Asistencial Universitario, León.
- 6011-110. Estudio multicéntrico de seguimiento a 5 años de síndrome coronario agudo con coronarias normales o casi normales (NONCA). Factores pronósticos
- Livia Gheorghe1, Alejandro Gutiérrez Barrios2, Santiago Camacho Freire2, Alberto Giráldez Valpuesta2, Miguel Alba Sánchez2, Antonio Agarrado Luna2, Manuel Sancho Jaldón1 y Javier Benezet Mazuecos2 del 1Hospital Universitario Puerta del Mar, Cádiz y 2Hospital del S.A.S. de Jerez de la Frontera (Cádiz).
- 6011-111. El déficit de hierro en el síndrome coronario agudo: prevalencia e implicaciones en la capacidad funcional y la calidad de vida
- Oona Meroño Dueñas1, Daniel Bueno López1, Nuria Ribas Barquet1, Cosme García García1, Lluís Recasens Gracia1, Cristian Morales1, Montse Ferrer2 y Jordi Bruguera1 del 1Hospital del Mar, Barcelona y 2Institut Municipal d'Investigació Mèdica (IMIM), Barcelona.
- 6011-112. Lo que la coronariografía esconde: Hallazgos en la OCT en SCACEST sin lesiones angiográficas
- Alejandro Gutiérrez Barrios, Santiago Camacho Freire, Antonio Agarrado Luna, Javier León Jiménez, Miguel Alba Sánchez, Ana del Río Lechuga, Manuel Jesús Oneto Otero y Javier Benezet Mazuecos del Hospital del S.A.S. de Jerez de la Frontera (Cádiz).
- 6011-113. Infarto de miocardio en mayores de 75 años: una oportunidad para mejorar
- Daniel Fernández-Berges1, Francisco Javier Félix Redondo2, Luciano Consuegra-Sánchez3, Luis Lozano Mera2, Fernando Benítez de Castro1, Juan Manuel Durán Guerrero1, Juan Polanco García1 y José Ramón López Mínguez1 del 1Hospital Don Benito-Villanueva, Don Benito (Badajoz), 2Centro de Salud de Villanueva de la Serena (Badajoz) y 3Hospital Santa María del Rosell, Cartagena (Murcia).
- 6011-114. Importancia del sexo femenino en el pronóstico a corto y largo plazo en pacientes con infarto de miocardio y ST elevado
- Luciano Consuegra-Sánchez1, Leticia Jaulent-Huertas1, Marta Vicente-Gilabert2, Ángela Díaz-Pastor2, Nuria Alonso-Fernández1, Germán Escudero-García1, José Galcerá-Tomás2 y Antonio Melgarejo-Moreno1 del 1Hospital General Universitario Santa Lucía, Cartagena (Murcia) y 2Hospital Clínico Universitario Virgen de la Arrixaca, Murcia.
- 6011-115. Complicaciones hospitalarias según estrategia de reperfusión en el síndrome coronario agudo con elevación del ST
- José Nieto Tolosa1, Francisco J. Cambronero Sánchez2, Ángel Antonio López Cuenca1, Asunción Fernández Fernández3, José Antonio Hurtado Martínez2, Juan Ramón Gimeno Blanes2, Mariano Valdés Chávarri2 y Eduardo Pinar Bermúdez2 del 1Hospital de la Vega Lorenzo Guirao, Cieza (Murcia), 2Hospital Clínico Universitario Virgen de la Arrixaca, Murcia y 3Hospital Comarcal del Noroeste, Caravaca de la Cruz (Murcia).
- 6011-116. Falsos positivos inevitables en el síndrome coronario agudo con elevación del ST. Descripción del problema en el "Código IAM"
- Carles Díez López, Teresa Oliveras Vila, Xavier Carrillo Suárez, Antoni Curós Abadal, Jordi Serra Flores, Ferrán Rueda Sobella, Eduard Fernández Nofrerías y Antoni Bayes-Genis del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 6011-117. Relación neutrófilos-linfocitos: ¿un nuevo y sencillo marcador de riesgo en pacientes con síndrome coronario agudo con elevación del segmento ST?
- Pedro Martínez-Losas, María Teresa Nogales Romo, Eduardo Franco Díez, Gabriela Tirado Conte, Alfonso Barroso Freitas-Ferraz, Iván Núñez Gil, Antonio Fernández Ortiz y Ana Viana Tejedor del Hospital Clínico San Carlos, Madrid.
- 6011-118. Patrón tensional en las primeras 24 horas evaluado mediante monitorización ambulatoria de presión arterial en pacientes con síndrome coronario agudo sin elevación del segmento ST
- Rosa María Soto Ruiz, Luciano Consuegra-Sánchez, José Abellán-Huerta, Irene Azenaia García-Escribano-García, Juan José Martínez-Díaz, Lucía Fernández-Gasso, Juan A. Castillo-Moreno y Federico Soria-Arcos del Servicio de Cardiología del Hospital General Universitario Santa Lucía, Cartagena (Murcia).
- 6011-119. ¿Se han reducido las complicaciones intrahospitalarias del Infarto con elevación del segmento ST tras la implantación del código infarto?
- Daniel Bueno López, Cosme García-García, Bernardo Andrés Pérez, Lluis Recasens Gràcia, Nuria Ribas Barquet, Oona Meroño Dueñas, Neus Salvatella Giralt y Jordi Bruguera Cortada del Hospital del Mar, Barcelona.
- 6011-120. Cambios en el perfil clínico y tratamiento de los pacientes que ingresaron con diagnóstico de síndrome coronario agudo a raíz del inicio del código infarto
- Luis Mauricio Torres Sánchez, Judit Rodríguez López, Ramón de Castro Aritméndiz, Gabriel Martín Sánchez, Steve Gwynn Espínola, Isabel Serrano Rodríguez, Marta Guillén Marzo y Alfredo Bardají Ruiz del Hospital Universitario Joan XXIII, Tarragona.
- 6011-121. Grace risk score como predictor de riesgo de ictus tras un síndrome coronario agudo?
- Belén Álvarez Álvarez, Sergio Raposeiras-Roubin, Violeta González Salvado, Eva Pereira López, María Cristina González Cambeiro, EMAD ABU-ASSI, José María García Acuña y José Ramón González Juanatey del Servicio de Cardiología, Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña).
- 6011-122. Pronóstico a largo plazo de los infartos agudos de miocardio con troponina T positiva y CK MB negativa
- Fernando Fedor Novo, Claudio Higa, Andrés Vecchia, Marcelo Abud, Jimena Gambarte, Graciana Ciambrone, Rocío Piccinini y Juliana Marín del Hospital Alemán, Ciudad Autónoma de Buenos Aires, Argentina.
- 6011-123. Valor pronóstico del síndrome cardiorrenal en el síndrome coronario agudo
- Raquel Pimienta González, Marcos Rodríguez Esteban, Patricia Couto Comba, Antonio Cabrera de León, José Juan Alemán Sánchez, Ithaisa Marcelino Rodríguez, Buenaventura Brito Díaz y Julio Salvador Hernández Afonso del Hospital Universitario Nuestra Señora de Candelaria, Santa Cruz de Tenerife.
- 6011-124. Seguimiento a muy largo plazo de pacientes con síndrome Tako-Tsubo
- Manuel Almendro Delia, Manuel Lobo González, Juan Carlos García Rubira, Pedro Caravaca Pérez, Alberto García Guerrero, Joffrey Eduardo Lujan Valencia, José María Cruz Fernández y Rafael Hidalgo Urbano del Hospital Universitario Virgen Macarena, Sevilla.
- 6011-125. ¿La reducción del tiempo de isquemia justifica cateterizar primero la supuesta arteria responsable en todas las angioplastias primarias?
- Alfonso Jurado Román1, Julio García Tejada2, Carolina Granda Nistal2, Felipe Hernández Hernández2, Elena Puerto García Martín2, Belén Díaz Antón2, Mª Teresa Velázquez Martín2 y Agustín Albarrán González-Trevilla2 del 1Hospital General Universitario de Ciudad Real, Ciudad Real y 2Hospital Universitario 12 de Octubre, Madrid.
- 6011-126. Angioplastia de rescate ¿Son válidos los criterios clásicos de reperfusión?
- Cristina Tapia Ballesteros1, Carolina Hernández Luis2, Ramón Andión Ogando3, Itzíar Gómez Salvador2, María Gracia Sandín2, Federico Gimeno de Carlos2, Héctor García Pardo1 y J. Alberto San Román Calvar2 del 1Hospital Universitario del Río Hortega, Valladolid, 2Hospital Clínico Universitario de Valladolid y 3Complejo Asistencial de Palencia.
- 6011-127. Mortalidad y morbilidad cardiovascular en los primeros 30 días tras un síndrome coronario agudo: GRACE RISK SCORE a 6 meses como predictor de riesgo
- Belén Álvarez Álvarez, Alfredo Redondo Diéguez, Sergio Raposeiras-Roubin, Santiago Gestal Romaní, Rubén Fandiño Vaquero, EMAD ABU-ASSI, José María García Acuña y José Ramón González Juanatey del Servicio de Cardiología, Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña).
- 6011-128. Utilidad del score GRACE para predecir el riesgo desarrollo de insuficiencia cardiaca al alta tras un evento coronario agudo
- Violeta González Salvado, Alfredo Redondo Diéguez, Noelia Bouzas Cruz, María Castiñeiras Busto, Sergio Raposeiras Roubín, Emad Abu Assi, José María García Acuña y José Ramón González Juanatey del Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña).
- 6011-129. Validación del Score de Mehran para el desarrollo de nefropatía por contraste en una cohorte contemporánea de pacientes con síndrome coronario agudo sometidos a revascularización percutánea
- Diego Iglesias Álvarez, Sergio Raposeiras Roubín, Emad Abu Assi, Rubén Fandiño Vaquero, Rosa Alba Abellas Sequeiros, Rami R.Y. Abumuaileq, José María García Acuña y José Ramón González Juanatey del Complexo Hospitalario Universitario de Santiago de Compostela, (A Coruña).
- 6011-130. Nefropatía por contraste en pacientes octogenarios con síndrome coronario agudo sometidos a intervencionismo coronario percutáneo
- Rocío González Ferreiro, Sergio Raposeiras Roubín, Emad Abu-Assi, Eva Mª Pereira López, María Cristina González Cambeiro, Diego Iglesias Álvarez, José María García Acuña y José Ramón González Juanatey del Complexo Hospitalario Universitario de Santiago de Compostela, (A Coruña).
- 6011-131. Primer infarto agudo de miocardio con elevación del segmento ST. Características diferenciales de los pacientes diabéticos
- Rosa María Lidón Corbí, Jordi Bañeras, José A. Barrabés, Bruno García del Blanco, Imanol Otaegui y David García-Dorado del Hospital Universitario Vall d’Hebron, Barcelona.
- 6011-132. Síndrome coronario agudo complicado con shock cardiogénico: factores predictores de mortalidad
- Natalia Bolívar Herrera, Josefina Moreno López, Félix Manuel Valencia Serrano, Germán Merchán Ortega, José Ángel Ramos Cuadra, Juan José Macancela Quiñónez, Rosa Lázaro García y Manuel Gómez Recio del Complejo Hospitalario Torrecárdenas, Almería.
- 6011-133. ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- Pedro Daniel Perdiguero Martín, Pedro Pabón Osuna, Jose Ángel Pérez Rivera, Tania Rodríguez Gabella, María del Carmen Valenzuela Vicente, Esther Sánchez Corral, Francisco Martín Herrero y Pedro Luis Sánchez Fernández del IBSAL-Hospital Universitario de Salamanca.
- 6011-134. Experiencia a tres años de la unidad de dolor torácico en un hospital provincial
- Víctor Manuel Puebla Rojo, Raúl Franco Gutiérrez, Alberto José Pérez Pérez, Ramón Ríos Vázquez, Sonsoles Quintela García, Fernando Peña Martínez, Isabel Cantón Sarmiento y Carlos González Juanatey del Hospital Universitario Lucus Augusti, Lugo.
- 6011-135. Valor pronóstico a corto y a largo plazo de la fibrilación ventricular intrahospitalaria como complicación del síndrome coronario agudo
- Noelia Bouzas Cruz, Emad Abu Assi, Sergio Raposeiras-Roubin, Belén Álvarez Álvarez, Andrea López López, Rocío González Ferreiro, José María García Acuña y José Ramón González Juanatey del Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña).
- 6011-136. Rotura de músculo papilar en la era del intervencionismo coronario primario: experiencia de un centro
- Mireya Castro Verdes1, Alejandro Silveira Correa1, Francisco E. Calvo Iglesias1, Fernando Soto Loureiro1, Itziar Solla Ruiz2, Iñaki Villanueva Benito2, Andrés Iñiguez Romo1 y Gonzalo Pradas Montilla1 del 1Complejo Hospitalario Universitario de Vigo (Pontevedra) y 2Hospital Donostia (Guipúzcoa).
- 6011-137. Influencia del grado de adherencia a las guías de práctica clínica en la evolución tras el alta de los pacientes ingresados por síndrome coronario agudo
- José Ferrando Cervelló, Ildefonso Roldán Torres, Marta Monteagudo Viana, Carlos Núñez Piles, Víctor Josep Girbés Ruiz, Inmaculada Salvador Mercader, Julia Seller Moya y Claudia Cabadés Rumbeu del Hospital Universitario Dr. Peset, Valencia.
- 6011-138. ¿Se benefician menos los pacientes con enfermedad renal crónica de un tratamiento basado en la evidencia tras un síndrome coronario agudo sin elevación del segmento ST?
- Inmaculada Salvador Mercader, Ildefonso Roldán Torres, Carlos Núñez Piles, Marta Monteagudo Viana, Julia Seller Moya, Daniela Dubois Marques, Assumpció Saurí Ortiz y José Ferrando Cervelló del Servicio de Cardiología del Hospital Universitario Dr. Peset, Valencia.
- 6011-139. Impacto clínico del uso de la aspiración de trombo en el infarto agudo de miocardio de localización anterior. Registro Código Infarto Illes Balears
- Lluís Asmarats Serra, Andrés Carrillo López, Luis Rayo Ordóñez, Alfredo Gómez Jaume, Vicente Peral Disdier, Raúl Millán Segovia, Armando Bethencourt Gonzales y CI-IB Grupo De Trabajo Código Infarto IlIes-Balears del Hospital Son Espases, Palma de Mallorca (Illes Balears).
- 6011-140. ¿Existen diferencias en el perfil clínico, la estrategia de manejo intrahospitalario o en el pronóstico en los pacientes con un infarto agudo de miocardio tipo 2?
- Daniela Dubois Marques, José Ferrando Cervelló, Ildefonso Roldán Torres, Carlos Núñez Piles, Marta Monteagudo Viana, Julia Seller Moya, Rubén Fernández Galera y Claudia Cabadés Rumbeu del Servicio de Cardiología del Hospital Universitario Dr. Peset, Valencia.
- 6011-141. Fragilidad y pronóstico en ancianos con IAMEST sometidos a angioplastia primaria: resultados preliminares del estudio IFFANIAM
- María Vila Sala1, Albert Ariza-Solé1, Andrea Díaz2, Ferrán Rueda3, Nuria Coma1, Jaime Alboal1, José C. Sánchez-Salado1 y Antoni Curós3 del 1Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona), 2Hospital General Universitario Gregorio Marañón, Madrid y 3Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 6011-142. ¿Existen diferencias en el manejo y pronóstico del síndrome coronario agudo que debuta con bloqueo completo de rama izquierda del haz de His?
- Ana Delia Ruiz Duthil1, Kristel Elizabeth Medina Rodríguez1, Joffrey Eduardo Lujan Valencia1, Pedro Caravaca Pérez1, Alberto García Guerrero1, Manuel Cassani Garza1, Antonio Reina Toral2 y Manuel Almendro Delia1 del 1Hospital Universitario Virgen Macarena, Sevilla y 2Hospital Universitario Virgen de las Nieves, Granada.
- 6011-143. Estado glucometabólico y pronóstico a corto plazo tras un síndrome coronario agudo: papel de la hemoglobina glicada y la glucosa plasmática al ingreso
- Manuel Lobo González, Kristel Elizabeth Medina Rodríguez, Emilia Blanco Ponce, Ana Delia Ruiz Duthil, María Rocío Gómez Domínguez, Juan Carlos García Rubira, Marinela Chaparro Muñoz y Alejandro Recio Mayoral del Hospital Universitario Virgen Macarena, Sevilla.
- 6011-144. Diferencias en función del sexo entre los pacientes que ingresan con diagnóstico de infarto agudo de miocardio con elevación del segmento ST en un centro sin laboratorio de hemodinámica
- Melisa Santás Álvarez1, Jeremías Bayón Lorenzo1, Raúl Franco Gutiérrez1, Juliana Elices Teja1, Ramón Ríos Vázquez1, Ana Testa Fernández1, Miguel Freire Tellado2 y Carlos González Juanatey1 del 1Hospital Universitario Lucus Augusti, Lugo y 2Servicio Gallego de Emergencias Médicas Extrahospitalarias 061, Lugo.
- 6011-145. Eventos coronarios agudos durante el programa de rehabilitación cardiaca en pacientes con revascularización completa versus del vaso culpable
- Mª Ángeles Roldán Jiménez, José Antonio de la Chica Sánchez, Javier Mora Robles y Manuel de Mora Martín del Hospital Regional Universitario de Málaga.
- 6011-146. Caracterización del tejido adiposo epicárdico en la cardiopatía isquémica. Estudio con Cardio-RM
- Jean-Paul Vílchez, María Luaces Méndez, Alexander Cely, Natalia Zareba, Alberto de Agustín, José Juan Gómez de Diego, Leopoldo Pérez de Isla y Carlos Macaya del Hospital Clínico San Carlos, Madrid.
- 6011-147. Inflamación en la cardiopatía isquémica: LRP5 y colesterol plasmático modulan la vía de señalización por Wnts en leucocitos de sangre periférica
- María Borrell, July Carolina Romero y Lina Badimón Maestro del Centro de Investigación Cardiovascular (CSIC-ICCC), Barcelona.
- 6011-148. Valor complementario de la presencia de enfermedad arterial periférica y la escala GRACE para predecir mortalidad en síndrome coronario agudo
- Pedro J. Flores Blanco1, Miriam Gómez Molina1, Ángel López Cuenca2, Marianela Sánchez Martínez1, Miriam Quintana Giner1, Francisco Marín Ortuño1, Mariano Valdés Chávarri1 y Sergio Manzano Fernández1 del 1Hospital Universitario Virgen de la Arrixaca, El Palmar (Murcia) y 2Hospital de la Vega Lorenzo Guirao, Cieza (Murcia).
- 6011-149. Caracterización clínica de los pacientes que requerirán reingreso tras un síndrome coronario agudo
- Judit Rodríguez López, Mauricio Torres-Sánchez, Steve Gwynn, Gabriel Martín-Sánchez, Germán Cediel, Anna Carrasquer, Ramón de Castro Aritméndiz y Alfredo Bardají del Hospital Universitario Joan XXIII, Tarragona.
- 6011-150. Síndrome coronario agudo en adultos jóvenes menores de 45 años
- Isabel Molina Borao, Ana Marcén Miravete, Esther Sánchez Insa, Javier Urmeneta Ulloa, María Lasala Alastuey, Elena Rivero Fernández, Santiago Laita Monreal y Isabel Calvo Cebollero del Hospital Universitario Miguel Servet, Zaragoza.
- 6011-151. Efecto de la diabetes sobre el remodelado posinfarto en pacientes con SCACEST revascularizados percutáneamente: Resultados del estudio PROMISE
- José Fernando Rodríguez Palomares1, Bruno García del Blanco1, Ignacio Ferreira-González1, Imanol Otaegui1, José Alberto San Román2, Artur Evangelista Masip1, Francisco Fernández Aviles3 y David García Dorado1 del 1Hospital Universitario Vall d’Hebron, Barcelona, 2Hospital Clínico Universitario de Valladolid y 3Hospital General Universitario Gregorio Marañón, Madrid.
- 6011-152. Registro español de anticoagulación en la angioplastia de rescate (RESPiRE). ANÁLISIS descriptivo-datos preliminares
- Mario Sadaba Sagredo, Miren Tellería Arrieta, Federico Gimeno de Carlos, Elena Sánchez Lacuesta, José María de la Torre Hernández, Juan Antonio Bullones Ramírez, Javier Pineda Rocamora y Victoria Martín Yuste del RESPiRE, Bilbao (Vizcaya).
- 6011-153. Impacto pronóstico del abordaje intervencionista en pacientes octogenarios con síndrome coronario agudo
- María del Pilar Cardila Cruz, Juan Robledo Carmona, Miguel López Garrido, Víctor Becerra Muñoz, Laura Jordán Martínez, Manuel Jiménez Navarro, José Manuel García Pinilla y Eduardo de Teresa Galván del Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6011-154. Retrasos atribuibles al paciente en la angioplastia primaria. Es hora de ir más allá del tiempo puerta-balón
- María Thiscal López Lluva, Natalia Pinilla Echeverri, Alfonso Jurado Román, Ignacio Sánchez Pérez, Jesús Piqueras Flores, Manuel Marina Breysse, Ramón Maseda Uriza y Fernando Lozano Ruiz-Poveda del Hospital General Universitario de Ciudad Real.
- 6011-155. Índice de masa corporal y los síndromes coronarios agudos: ¿paradoja o confusión? Paradoja de la obesidad en los síndromes coronarios agudos
- Valentina Alejandra León Díaz, Albert Ariza Solé, José Carlos Sánchez Salado, Victoria Lorente Tordera, Remedios Sánchez Prieto, Guillem Muntané Carol, Alberto Garay Melero y Ángel Cequier Fillat del Servicio de Cardiología del Hospital Universitario de Bellvitge, L'Hospitalet de Llobregat (Barcelona).
- 6011-156. Mortalidad intrahospitalaria en el síndrome coronario agudo con elevación del ST: factores relacionados y posibilidad de mejora
- Juan José Macancela Quiñonez, Félix Manuel Valencia Serrano, Soraya Muñoz Troyano, Ricardo Fajardo Molina, Manuel Vida Gutiérrez, Rosa Lázaro García, José Ángel Ramos Cuadra y Manuel Gómez Recio del Complejo Hospitalario Torrecárdenas, Almería.
- 6011-157. Seguridad y eficacia del acceso radial en la angioplastia primaria en pacientes ancianos
- Mercedes Merchán Cuenda, Bruno Bengla Limpo, Laura García Serrano, Pablo García García, Carlos Antonio Aranda López, María Yuste Domínguez, Juan Manuel Nogales Asensio y José Ramón López Mínguez del Hospital Universitario Infanta Cristina, Badajoz.
- 6011-158. Papel del tratamiento conservador en la disección arterial coronaria espontánea
- Raúl Millán Segovia, Luis Asmarats Serra, Vicente Peral Disdier, Alfredo Gómez Jaume, M. del Mar Alameda Ortiz, Jaume Maristany Daunert, Marcos Pascual Sastre y Armando Bethencourt del Hospital Son Espases, Palma de Mallorca (Illes Balears).
- 6011-159. Cancelación de los cambios del segmento ST inducidos por isquemia miocárdica aguda en dos regiones ventriculares opuestas Observaciones en modelo experimental in situ y corazón perfundido
- Francisco Javier Noriega, Esther Jorge, Dabit Arzamendi y Juan Cinca del Hospital de la Santa Creu i Sant Pau, Barcelona.
- 6011-160. Incidencia y pronóstico del infarto agudo de miocardio tipo 2 en los pacientes atendidos en el servicio de urgencias de un hospital universitario
- Anna Carrasquer Cucarella, Germán Cediel Calderón, Rafael Sánchez, Carme Boquè y Alfredo Bardají del Hospital Universitario Joan XXIII, Tarragona.
- 6011-161. Estratificación del riesgo cardiovascular en arteriopatía coronaria precoz
- Luis Miguel Rincón Díaz, Carla Lázaro Rivera, Alejandra Carbonell San Román, Sara Fernández Santos, Eduardo Casas Rojo, Manuel Jiménez Mena, Marcelo San Martín Fernández y José Luis Zamorano Gómez del Hospital Universitario Ramón y Cajal, Madrid.
- 6011-162. Tratamiento inicial invasivo frente a conservador en pacientes con disección coronaria espontánea
- Felipe Díez del Hoyo1, Aitor Uribarri González1, Pablo Díez-Villanueva1, Marta Clavero Olmos2, Enrique Gutiérrez Ibañes3, Fernando Sarnago Cebada3, Jaime Elízaga Corrales3 y Francisco Fernández-Avilés1 del 1Servicio de Cardiología, 2Servicio de Medicina Interna y 3Unidad de Hemodinámica, Servicio de Cardiología, Hospital General Universitario Gregorio Marañón, Madrid.
- 6011-163. El tabaquismo activo modifica el ritmo circadiano de presentación del infarto agudo de miocardio con elevación del segmento ST disminuyendo el predominio matutino del inicio de los síntomas
- Michel Butrón Calderón1, María Rocío Gómez Domínguez1, Manuel Almendro Delia1, María Ángeles Pérez Rodríguez1, Manuel Lobo González1, Alejandro Recio Mayoral1, Ángel García Alcántara2 y Rafael Hidalgo Urbano1 del 1Hospital Universitario Virgen Macarena, Sevilla y 2Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6011-164. Influencia del ingreso en fin de semana en el pronóstico de pacientes ingresados por síndrome coronario agudo
- Rubén Fernández Galera, José Ferrando Cervelló, Ildefonso Roldán Torres, Marta Monteagudo Viana, Carlos Núñez Piles, Daniela Dubois Marques, Ignacio Castro Rodríguez y Vicente Mora Llabata del Hospital Universitario Dr. Peset, Valencia.
- 6011-165. Perfil de riesgo de los pacientes octogenarios con presentación tardía de cardiopatía isquémica
- Assumpció Saurí Ortiz, Ildefonso Roldán Torres, José Ferrando Cervelló, Marta Monteagudo Viana, Carlos Núñez Piles, Inmaculada Salvador Mercader, Rubén Fernández Galera y Vicente Mora Llabata del Hospital Universitario Dr. Peset, Valencia.
- 6011-166. Repercusión clínica del diagnÓstico de reperfusión espontánea en scacest en el contexto de red de IAM
- César Rainer Solórzano Guillén, Daniela Bustos Pérez, Lizar Zabala Díaz, Ignacio Roy Añón, Jesús Berjón Reyero, Valeriano Ruiz Quevedo, M. Soledad Alcasena Juango y Román Lezaun Burgui del Complejo Hospitalario de Navarra, Pamplona (Navarra).
Más comunicaciones de los autores
- Martín Herrero, Francisco
-
Pabón Osuna, Pedro
- 7003-16 - Cambios evolutivos en la mortalidad y complicaciones del síndrome coronario agudo (1993-2007)
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
-
Perdiguero Martín, Pedro Daniel
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 7003-16 - Cambios evolutivos en la mortalidad y complicaciones del síndrome coronario agudo (1993-2007)
- 6025-317 - Variaciones en los niveles de BNP tras cierre de orejuela izquierda
- 6025-315 - Utilización de "sutura en ocho" para el cierre del acceso femoral venoso en intervencionismo en cardiopatía estructural
-
Pérez Rivera, José Ángel
- 7003-16 - Cambios evolutivos en la mortalidad y complicaciones del síndrome coronario agudo (1993-2007)
- 6025-317 - Variaciones en los niveles de BNP tras cierre de orejuela izquierda
- 5026-2 - Estenosis aórtica grave. Caracterización hemodinámica y su significado clínico
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
-
Rodríguez Gabella, Tania
- 4015-6 - Fragmentación del QRS estimulado: un nuevo marcador de eficacia de la estimulación antitaquicardia en pacientes con DAI sin resincronizador
- 7004-18 - Complicaciones asociadas al implante de marcapasos en ancianos: la importancia de la edad. Resultados de una serie contemporánea
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 6025-317 - Variaciones en los niveles de BNP tras cierre de orejuela izquierda
- 6025-315 - Utilización de "sutura en ocho" para el cierre del acceso femoral venoso en intervencionismo en cardiopatía estructural
- 7004-14 - Diferencias en TVs monomórficas de pacientes con DAI según la indicación (prevención primaria versus secundaria): un análisis basado en los electrogramas almacenados
-
Sánchez Corral, Esther
- 6025-315 - Utilización de "sutura en ocho" para el cierre del acceso femoral venoso en intervencionismo en cardiopatía estructural
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
-
Sánchez Fernández, Pedro Luis
- 6025-315 - Utilización de "sutura en ocho" para el cierre del acceso femoral venoso en intervencionismo en cardiopatía estructural
- 4013-3 - Habilidades en cardiología
- 6004-64 - Evolución a largo plazo tras el implante de un marcapasos en ancianos
- 5026-2 - Estenosis aórtica grave. Caracterización hemodinámica y su significado clínico
- 4015-6 - Fragmentación del QRS estimulado: un nuevo marcador de eficacia de la estimulación antitaquicardia en pacientes con DAI sin resincronizador
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 7003-16 - Cambios evolutivos en la mortalidad y complicaciones del síndrome coronario agudo (1993-2007)
- 7004-14 - Diferencias en TVs monomórficas de pacientes con DAI según la indicación (prevención primaria versus secundaria): un análisis basado en los electrogramas almacenados
- 6025-317 - Variaciones en los niveles de BNP tras cierre de orejuela izquierda
- 7004-18 - Complicaciones asociadas al implante de marcapasos en ancianos: la importancia de la edad. Resultados de una serie contemporánea
-
Valenzuela Vicente, M. del Carmen
- 6025-315 - Utilización de "sutura en ocho" para el cierre del acceso femoral venoso en intervencionismo en cardiopatía estructural
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 6025-317 - Variaciones en los niveles de BNP tras cierre de orejuela izquierda
