SEC 2014 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dra. Lina Badimón Maestro
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6030. Insuficiencia cardiaca: clínica
6030-391. ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
Introducción: Existen muchas formas de clasificar la insuficiencia cardiaca (IC). Actualmente se tiende a clasificar según el valor de corte de la fracción de eyección (FE) en "función sistólica conservada" (FSC) y "disfunción sistólica" (DFS). Sin embargo, esta clasificación engloba una gran cantidad de pacientes de diversa etiología y con características fisiopatológicas distintas.
Objetivos: Las diferentes etiologías de IC presentan unas características demográficas, clínicas, ecocardiográficas, de biomarcadores y pronósticas diferentes. No es útil la clasificación única según la FE.
Métodos: Se seleccionaron pacientes de consulta de ICC de un Hospital Clínico entre febrero de 2004 y agosto de 2007 con el diagnóstico de IC. Seguimiento durante 5 años.
Resultados: 281 pacientes: 139 (49,5%) con FSC y 142 (50,5%) con DFS. Según la etiología: c. isquémica 102 p, c. hipertensiva (C.HTA) 63 p, c. valvular 51 p y miocardiopatía 66 p. Comprobamos que nos encontrábamos ante poblaciones completamente distintas (tabla), en cuanto a sus características demográficas historia cardiovascular y factores de riesgo, y los tratamientos recibidos previos a la consulta. Encontramos diferencias en todos los parámetros ECG analizados (fig.), y en parámetros ecocardiográficos (tamaño AI, etc.), tipo y gravedad de valvulopatía asociada a cada una de las etiologías. El Valor de Ln NT-ProBNP fue distinto (c. isq 3,40 ± 0,45) (C. HTA 2,98 ± 0,68), (c. valv 3,26 ± 0,52) y (miocard 3,27 ± 0,61) p < 0,001. La etiología isquémica se relacionó con una menor supervivencia (913 ± 54; C. HTA 1129 ± 74; c. valvular 793 ± 93; miocardiop 959 ± 64) p = 0,03. No hubo diferencias entre FSC (992 ± 53) y DFS (930 ± 52) p = 0,37. El tiempo al primer ingreso fue menor en c. valvular (545 ± 87); (c. isq 595 ± 54), (miocardiop 827 ± 86) y C. HTA 987 ± 69 p < 0,001. No hubo diferencias entre FSC (777 ± 58) y DFS (660 ± 49), p = 0,13. El tiempo al reingreso fue menor en c. valvular (565 ± 89); (c. isq 611 ± 55); miocardiop (847 ± 83) y C. HTA 988 ± 69) p < 0,001.
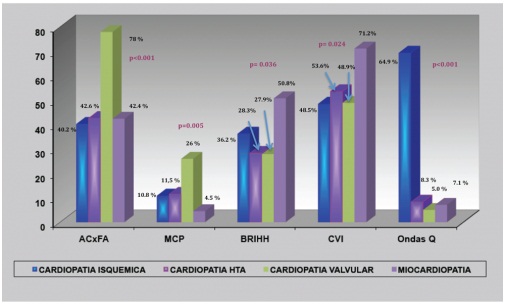
Diferencias en ECG según etiologías.
|
Características basales de la población y diferenciales entre los pacientes con ICC según la etiología |
|||||
|
Variables, n (%) |
C, isquémica (n = 102) |
C, HTA (n = 63) |
C, valvular (n = 51) |
Miocardiopatías (n = 66) |
p |
|
Varones |
66 (59%) |
25 (41%) |
19 (38%) |
50 (76%) |
< 0,001 |
|
Edad |
76,5 ± 8,3 |
76 ± 9,1 |
7 7 ± 6,5 |
69,5 ± 14 |
< 0,001 |
|
HTA |
67 (66%) |
61 (100%) |
33 (66%) |
36 (55%) |
< 0,001 |
|
Dislipemia |
50 (49%) |
26 (43%) |
11 (22%) |
14 (21%) |
< 0,001 |
|
Diabetes mellitus |
35 (34%) |
16 (26%) |
6 (12%) |
17 (26%) |
0,035 |
|
Exfumador |
44 (43%) |
15 (25%) |
13 (26%) |
24 (36%) |
< 0,001 |
|
Etilismo |
7 (6,9%) |
3 (4,9%) |
0 (0%) |
19 (29%) |
< 0,001 |
|
Índice masa corp |
27,3 ± 4,3 |
29,8 ± 6,2 |
26,7 ± 5 |
27,3 ± 4,5 |
0,004 |
|
Infarto previo |
75 (74%) |
2 (3,3%) |
2 (4%) |
1 (1,5%) |
< 0,001 |
|
Rev. percutánea |
39 (38%) |
1 (1,6%) |
4 (8%) |
3 (4,5%) |
< 0,001 |
|
Marcapasos |
11 (11%) |
7 (12%) |
13 (26%) |
3 (4,5%) |
0,005 |
|
Diurético |
84 (82%) |
42 (69%) |
45 (92%) |
51 (77%) |
0,022 |
|
Betabloqueante |
56 (55%) |
20 (34%) |
9 (18%) |
26 (40%) |
< 0,001 |
|
Digital |
44 (45%) |
17 (29%) |
27 (55%) |
36 (55%) |
0,011 |
|
IECA |
63 (62%) |
25 (42%) |
28 (57%) |
42 (65%) |
0,054 |
|
ARA II |
21 (20%) |
18 (31%) |
4 (8,2%) |
6 (9,2%) |
0,004 |
|
Espironolactona |
20 (20%) |
1 (1,6%) |
8 (16%) |
13 (20%) |
0,014 |
|
Estatina |
50 (49%) |
26 (43%) |
11 (22%) |
14 (21%) |
< 0,001 |
|
AAS |
62 (61%) |
17 (29%) |
9 (18%) |
9 (14%) |
< 0,001 |
|
Diferencias en las características clínicas y tratamientos según etiología. |
|||||
Conclusiones: La clasificación de la ICC según un valor de corte de ICC engloba a poblaciones completamente diferentes en cuanto a características clínicas, biológicas, de imagen y pronósticas. Una clasificación basada en la etiología de la ICC es capaz de diferenciar poblaciones diferentes y es un marcador pronóstico de mortalidad y tiempo a un primer ingreso o reingreso por ICC.
Comunicaciones disponibles de "Insuficiencia cardiaca: clínica"
- 6030-378. Relación entre los niveles de vitamina D y factores pronósticos en la insuficiencia cardiaca con fracción de eyección reducida
- Montserrat Cardona Ollé1, Marta Farrero1, Mª Àngels Castel1, Montserrat Batlle2 y Félix Pérez-Villa1 del 1Hospital Clínic, Barcelona y 2IDIBAPS, Barcelona.
- 6030-379. Asociación del ancho de distribución eritrocitaria y el NT-proBNP en pacientes ambulatorios portadores de disfunción sistólica moderada a severa del ventrículo izquierdo
- Ignacio Batista Rago1, Rodrigo Andrade2, Anaulina Silveira3, Gabriela Ormaechea2 y Pablo Álvarez Rocha2 de la 1Unidad Multidisciplinaria de Insuficiencia Cardiaca, Centro Cardiovascular Universitario 2Unidad Multidisciplinaria de Insuficiencia Cardiaca, Clínica Médica A y 3Centro Cardiovascular Universitario, Hospital de Clínicas, Montevideo, Uruguay.
- 6030-380. Prevalencia de amiloidosis cardiaca senil en pacientes ancianos ingresados por insuficiencia cardiaca diastólica
- Esther González López, María Gallego-Delgado, Gonzalo Guzzo Merello, Francisco Javier de Haro del Moral, Belén Bornstein, Marta Cobo Marcos, Pablo García-Pavía y Luis Alonso-Pulpón del Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 6030-381. Impacto de la hipoalbuminemia como marcador de insuficiencia cardiaca derecha en el pronóstico de la insuficiencia cardiaca con fracción de eyección del ventrículo izquierdo preservada
- Paula Martínez Santos1, Isidre Vilacosta2, M. Elena Batlle López3, Beatriz Sánchez Sauce3, Adriana de la Rosa Riestra3, Elena España Barrio3, Julia Jiménez Valtierra3 y Fátima Pérez González3 del 1Hospital Universitario de Fuenlabrada, Madrid, 2Hospital Universitario Clínico San Carlos, Madrid y 3Hospital Universitario Fundación Alcorcón, Madrid.
- 6030-382. Cambios precoces de la función renal y pronóstico en insuficiencia cardiaca aguda: la importancia de la función renal al ingreso
- Ernesto Valero Picher, Enrique Santas Olmeda, David Escribano Alarcón, Clara Bonanad Lozano, Sergio García Blas, Juan Sanchis Forés, Francisco Javier Chorro Gascó y Julio Núñez Villota del Servicio de Cardiología, Hospital Clínico Universitario de Valencia.
- 6030-383. La disminución de la frecuencia cardiaca durante la hospitalización se asocia a menos reingresos por insuficiencia cardiaca
- María Ferré Vallverdú, Jorge Sanz Sánchez, Ignacio José Sánchez Lázaro, Begoña Igual Muñoz, Luis Martínez Dolz, Antonio Salvador Sanz y Luis Almenar Bonet del Hospital Universitario La Fe, Valencia.
- 6030-384. Pronóstico a largo plazo y factores relacionados en miocardiopatía dilatada
- Isabel Ruiz Zamora1, José Manuel García-Pinilla2, Jorge Rodríguez-Capitán3, Juan Robledo-Carmona2, Juan José Gómez-Doblas2 y Eduardo de Teresa Galván2 de la 1Fundación Hospital Calahorra (La Rioja), 2Hospital Clínico Universitario Virgen de la Victoria, Málaga y 3Hospital de Poniente, El Ejido (Almería).
- 6030-385. Variables clínicas recopiladas por dispositivos de resincronización cardiaca y HOSPITALIZACIONES: ¿hay relación?
- Hugo del Castillo Carnevali1, Antonio Hernández-Madrid1, Gonzalo Sánchez Huete2, Roberto Matía Francés1, David del Val Martín1, Giussepe Lumia1, Sara Fernández-Santos1 y José Luis Zamorano-Gómez1 del 1Hospital Universitario Ramón y Cajal, Madrid y 2Medtrónic Ibérica, Madrid.
- 6030-386. Asociación entre el ritmo cardiaco al alta de una hospitalización por insuficiencia cardiaca aguda y la probabilidad de reingro
- Jorge Sanz Sanchez1, María Ferré Vallverdú1, Ignacio Sánchez Lázaro1, Elena Marqués Sulé2, Luis Martínez-Dolz1 y Luis Almenar Bonet1 del 1Hospital Universitario La Fe, Valencia y 2Universidad de Valencia.
- 6030-387. Valor pronóstico del equivalente de CO2 en la evaluación con ergoespirometría en los pacientes con insuficiencia cardiaca
- Elena Velasco Alonso, Beatriz Díaz Molina, Marta Iscar Urrutia, José Rozado Castaño, José Luis Lambert Rodríguez, Esmeralda Capín Sampedro, Carlos Andrés Quezada Loaiza y Juan Pablo Flórez Muñoz del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6030-388. Efectividad de la estandarización en detección y tratamiento de ferropenia en insuficiencia cardiaca crónica y criterios de selección para tratamiento intravenoso con hierro en atención primaria
- Elisabet Mena Sebastià, Paola Beltrán Troncoso, Román Freixa Pamias y Mercè Faraudo Garcia del Servicio de Cardiología, Hospital Moisès Broggi, Sant Joan Despí (Barcelona).
- 6030-389. Aplicabilidad del análisis discriminante a la determinación del pronóstico de pacientes con debut ambulatorio de insuficiencia cardiaca
- Laura Sanchís Ruiz1, Rut Andrea Riba1, Carles Falces Salvador1, Jaume Llopis Pérez2, Teresa López Sobrino1, Marta Sitges Carreño1, Félix Pérez-Villa1 y Josep Brugada Terradellas1 del 1Departamento de Cardiología, Instituto del Tórax, Hospital Clínic, IDIBAPS, Universidad de Barcelona, Barcelona y 2Departamento de estadística, Universidad de Barcelona, Barcelona.
- 6030-390. Eficacia, seguridad y beneficio pronóstico de la ferroterapia intravenosa en pacientes con insuficiencia cardiaca por disfunción ventricular izquierda
- Ainhoa Robles-Mezcua, Noemí González-Cruces, Amalio Ruiz-Salas, José Manuel García-Pinilla, María Yolanda Sánchez-Paule, Consuelo Galacho-Ramírez, Juan José Gómez-Doblas y Eduardo de Teresa-Galván del Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6030-391. ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- Ignacio Gil Ortega1, Javier Trujillo Santos1, Beatriz Garrido Corro2, Pedro Pabón Osuna3, Cándido Martín Luengo3 y Juan Antonio Castillo Moreno1 del 1Hospital General Universitario Santa Lucía, Cartagena (Murcia), 2Hospital Clínico Universitario Virgen de la Arrixaca, Murcia y 3Hospital Universitario de Salamanca.
- 6030-392. Control mantenido de los factores de riesgo cardiovascular e incidencia de Insuficiencia cardiaca
- Miguel Ángel Muñoz Pérez1, José María Verdú Rotellar2, Jordi Real Galtius3, José Luis del Val García3, Xavier Mundet Tuduri3, Mar Domingo Teixidó4, Ernest Vinyoles Bargalló5 y Cristina Enjuanes Grau6 de la 1Unitat Suport a la Recerca Àmbit Atenció Primària Barcelona ICS-IDIAP Jordi Gol, 2CAP Sant Martí, Barcelona, 3Unitat Suport a la Recerca Àmbit Atenció Primària Barcelona ICS-IDIAP Jordi Gol, 4CAP Sant Roc (Badalona, 5CAP La Mina (ICS) y 6Servicio de Cardiología Parc de Salut Mar (Barcelona).
- 6030-393. Validación de los diagnósticos de insuficiencia cardiaca registrados en la historia clínica de atención primaria
- José María Verdú Rotellar1, Miguel Ángel Muñoz Pérez2, Mar Domingo Teixidó3, Nuria Ribas Barquet4, Mireia Blé Gimeno4, Cristina Enjuanes Grau4, Amparo Mena González5 y Rosa Álvarez Pérez6 del 1CAP Sant Martí, Barcelona, 2USR Barcelona Ciudad (ICS), 3CAP Sant Roc (Badalona, ICS), 4 Servicio de Cardiología Parc de Salut Mar (Barcelona), 5 CAP Congrés (Barcelona) y 6 CAP Terrassa Est.
- 6030-394. La disfunción endotelial y alteraciones del metabolismo del colágeno son marcadores pronósticos en la insuficiencia cardiaca con fracción de eyección preservada
- Marta Farrero Torres, Evelyn Santiago Vacas, Isabel Blanco, Montserrat Cardona Ollé, Marta Sitges Carreño, María Ángeles Castel Lavilla, Joan Albert Barbera y Felix Pérez-Villa del Hospital Clínic, Universitat de Barcelona.
- 6030-395. La presencia de hipertensión pulmonar por ecocardiografía y el número de ingresos recientes por IC son predictores independientes de muerte o ingreso en pacientes con IC avanzada
- Evelyn Santiago Vacas, María Ángeles Castel Lavilla, Montserrat Cardona Ollé, Marta Farrero Torres y Félix Pérez-Villa del Servicio de Cardiología, Hospital Clínic, Barcelona.
- 6030-396. Influencia del ritmo cardiaco y la función sistólica en el valor pronóstico de la frecuencia cardiaca en pacientes con insuficiencia cardiaca crónica
- Domingo A. Pascual Figal1, Andreu Ferrero-Gregori2, Jesús Álvarez-García2, Juan F. Delgado Jiménez3, José R. González Juanatey4, Rafael Vázquez5, Teresa Puig6 y Juan Cinca Cuscullola2 del 1Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, 2Hospital de la Santa Creu i Sant Pau, Barcelona, 3Hospital Universitario 12 de Octubre, Madrid, 4Complejo Hospitalario Universitario de Santiago de Compostela, 5Hospital Puerta del Mar de Cádiz y 6Hospital Puerta de Hierro de Madrid.
Más comunicaciones de los autores
-
Castillo Moreno, Juan Antonio
- 5003-7 - Utilidad del EuroSCORE II para predecir la mortalidad a un año en pacientes con estenosis aórtica grave tratados de forma conservadora, sin reemplazo valvular
- 6041-576 - Estudio de cohortes prospectivo sobre el pronóstico de pacientes con estenosis aórtica calcificada moderada-grave asintomática
- 6041-559 - Historia natural de la estenosis aórtica grave: influencia de los síntomas en su actual contexto epidemiológico
- 6034-420 - Utilidad del NT-proBNP para predecir la capacidad funcional, estimada mediante ergoespirometría, de pacientes aparentemente asintomáticos con estenosis aórtica grave
- 6025-289 - Comparación entre el stent de rama lateral Tryton® frente a una estrategia de uno o dos stents en lesiones bifurcadas verdaderas: un metanálisis indirecto
- 6002-18 - Utilidad de los nuevos fármacos anticoagulantes en la cardioversión eléctrica de la fibrilación auricular
- 6041-567 - Causas actuales de manejo conservador, sin reemplazo valvular, de los pacientes con estenosis aórtica grave sintomática en un hospital sin cirugía cardiaca
- 6046-611 - Estudio de correlación de la variabilidad tensional estimada por medición en consulta, MAPA y AMPA
- 6041-560 - Utilidad de la prueba de la marcha de los 6 minutos para predecir el pronóstico en pacientes ambulatorios con estenosis aórtica grave
- 6035-444 - Evolución de los pacientes con estenosis aórtica grave y enfermedad coronaria tras intervención coronaria percutánea aislada
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- 6020-268 - Utilidad del grado de calcificación valvular, cuantificado mediante tomografía computarizada multidetector, en pacientes asintomáticos con estenosis aórtica
- 7003-11 - El genotipado de seis polimorfismos hepáticos de la vía del clopidogrel en la predicción de la elevada reactividad plaquetar aumenta la discriminación respecto de un modelo clínico
- 4004-4 - Importancia de la insuficiencia cardiaca y función sistólica ventricular izquierda como predictores de pobre respuesta a clopidogrel
- 6011-118 - Patrón tensional en las primeras 24 horas evaluado mediante monitorización ambulatoria de presión arterial en pacientes con síndrome coronario agudo sin elevación del segmento ST
- 6046-612 - La variabilidad de la presión arterial es un determinante de la presencia de daño de órgano diana en hipertensión arterial
-
Garrido Corro, Beatriz
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- 6002-18 - Utilidad de los nuevos fármacos anticoagulantes en la cardioversión eléctrica de la fibrilación auricular
-
Gil Ortega, Ignacio
- 6002-18 - Utilidad de los nuevos fármacos anticoagulantes en la cardioversión eléctrica de la fibrilación auricular
- 5010-3 - Detección de fibrilación auricular asintomática intermitente en pacientes con ictus criptogénico usando un registrador implantable de eventos
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- Martín Luengo, Cándido
-
Pabón Osuna, Pedro
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- 6011-133 - ¿Cuál es la evolución temporal de la mortalidad hospitalaria en pacientes con síndrome coronario agudo con elevación del segmento sometidos a terapias de reperfusión?
- 7003-16 - Cambios evolutivos en la mortalidad y complicaciones del síndrome coronario agudo (1993-2007)
-
Trujillo Santos, Javier
- 6030-391 - ¿Es suficiente la fracción de eyección como diferenciador único en insuficiencia cardiaca? Diferencias clínicas, EPIDEMIOLÓGICAS y pronósticas según la etiología de insuficiencia cardiaca
- 6002-18 - Utilidad de los nuevos fármacos anticoagulantes en la cardioversión eléctrica de la fibrilación auricular
